Пневмококковая пневмония диагностика лабораторная диагностика
В данной статье представлены результаты идентификации Streptococcus pneumoniae из различных биологических материалов, полученных от детей в возрасте до 5 лет, с последующим сравнением двух методов лабораторной диагностики пневмококковой инфекции для оценки эффективности применяемых методов.
Введение. Пневмококковая инфекция является серьезной проблемой в современной медицине в связи с широким ее распространением, развитием тяжелых осложнений и высокими цифрами летальности. Так, по данным ВОЗ, ежегодно от 700 000 до 1 млн. детей погибает от пневмококковой инфекции [1]. Возбудитель пневмококковой инфекции – Streptococcus pneumoniae, микроорганизм вызывающий пневмонии, отиты, выходит на первое место среди возбудителей менингитов неменингококковой этиологии после введения вакцинации от Hib-инфекции в США и Великобритании и занимает третье место в этиологии бактериемий во всем мире[2-5]. Идентификация возбудителя возможна с применением классических и молекулярных методов исследования, имеющих свои достоинства и недостатки, что наиболее актуально с разработкой и введением вакцинации от пневмококковой инфекции. Включение вакцинации против пневмококковой инфекции показывает необходимость проведения микробиологического мониторинга штаммов S.pneumoniae для оценки заболеваемости и изменение серотипового пейзажа на фоне проводимой иммунизации.
Введение вакцинации против пневмококковой инфекции на территории Республики Казахстан и рост антибиотикорезистентных штаммов Streptococcus pneumoniae определяет важность правильной и современной диагностики пневмококковой инфекции[6-7].
Цель исследования. Дать характеристику и оценить культуральный и молекулярный (ПЦР) методы диагностики пневмококковой инфекции с последующим выявлением преимуществ и недостатков.
Материалы и методы. Исследование проводилось в период с апреля 2014 г по декабрь 2015года на базах Городской клинической клинической клинической поликлиники Алматы.
Было обследовано 78 детей с острыми средними отитами, 110 детей с инфекциями нижних дыхательных путей и 250 здоровых детей на предмет пневмококкового бактерионосительства.
Этические вопросы. Отбор детей для исследования осуществлялся после устной беседы с родителями или их законными представителями с разъяснением целей и задач исследования, рисков для детей. После подписания информированного согласия у ребенка производили забор материала для исследования.
Забор материала.
Забор материала на пневмококковое бактерионосительство. У здоровых детей в возрасте до 2 лет с помощью прозрачной линейки отмеряли расстояние от козелка уха до крыльев носа. На стерильном аппликаторе отмечали ½ расстояния маркером и вводили в носовой ход до отметки на аппликаторе или до ощущения сопротивления. Аппликатор поворачивали влево и вправо для абсорбции секрета. Аппликатор помещали в пробирку с транспортной средой и отправляли в лабораторию с указанием фамилии, имени и даты рождения.
Забор мокроты. Пациенту накануне исследования проводили щелочные ингаляции для улучшения отхождения мокроты из дыхательных путей. Путем надавливания на корень языка стимулировали кашлевый рефлекс. Мокроту собирали шпателем в стерильный контейнер и транспортировали в лабораторию.
Забор жидкости из среднего уха. При остром среднем отите проводили исследование жидкости из среднего уха путем проведения процедуры тимпаноцентеза. Перед проведением тимпаноцентеза кожные покровы наружного слухового прохода обрабатывали 70% этиловым спиртом и протирали насухо стерильным ватным тампоном и вводили стерильную воронку, через которую проводили надрез барабанной перепонки. Полученную жидкость собирали стерильным аппликатором и помещали в транспортную среду. Полученный материал хранился до транспортировки в лабораторию при температуре +4ºС +8ºС не более 6 часов. Транспортировка материала в лабораторию осуществлялась в сумке-холодильнике при температуре +4ºС +8ºС.
Микробиологические методы исследования.
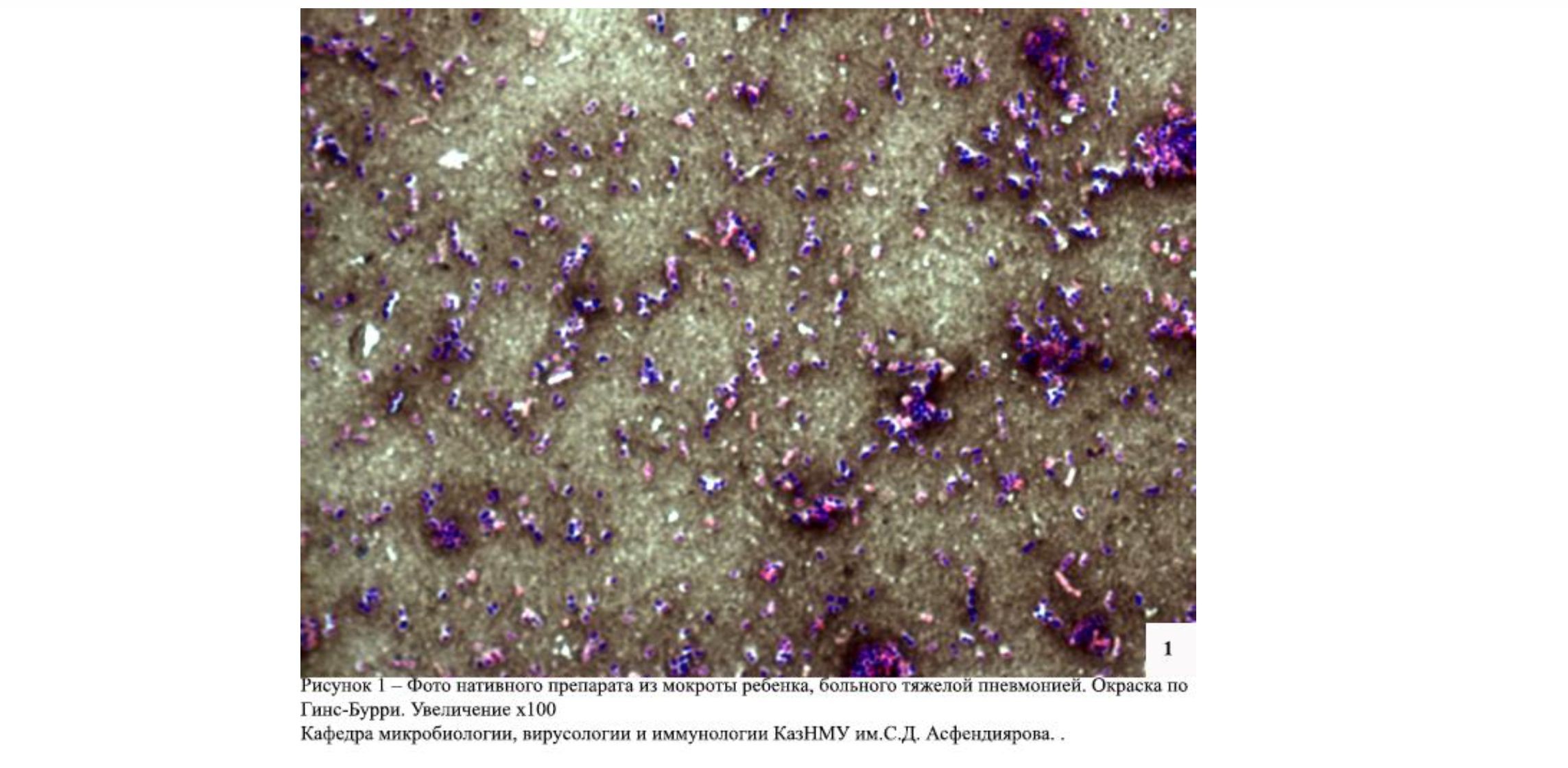
Микроскопия. Перед посевом первичного материала готовили мазки и окрашивали их по Гинс-Бурри и метиленовой синью для предварительной диагностики наличия пневмококков в материале и оценки качества образцов. Окраска по Гинс-Бурри позволяет обнаружить капсульные микроорганизмы, к которым относится Streptococcus pneumoniaе (рисунок 1).

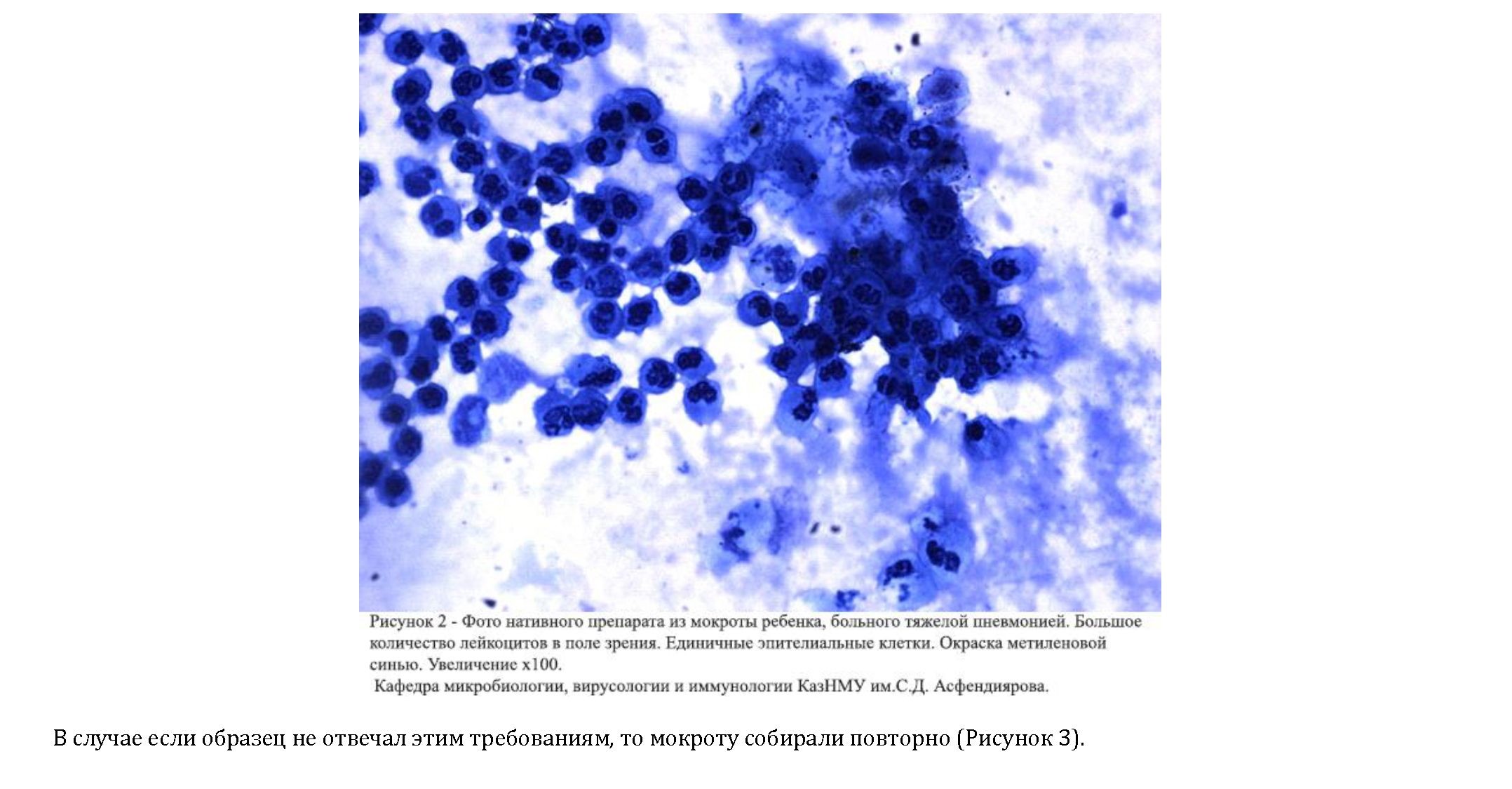
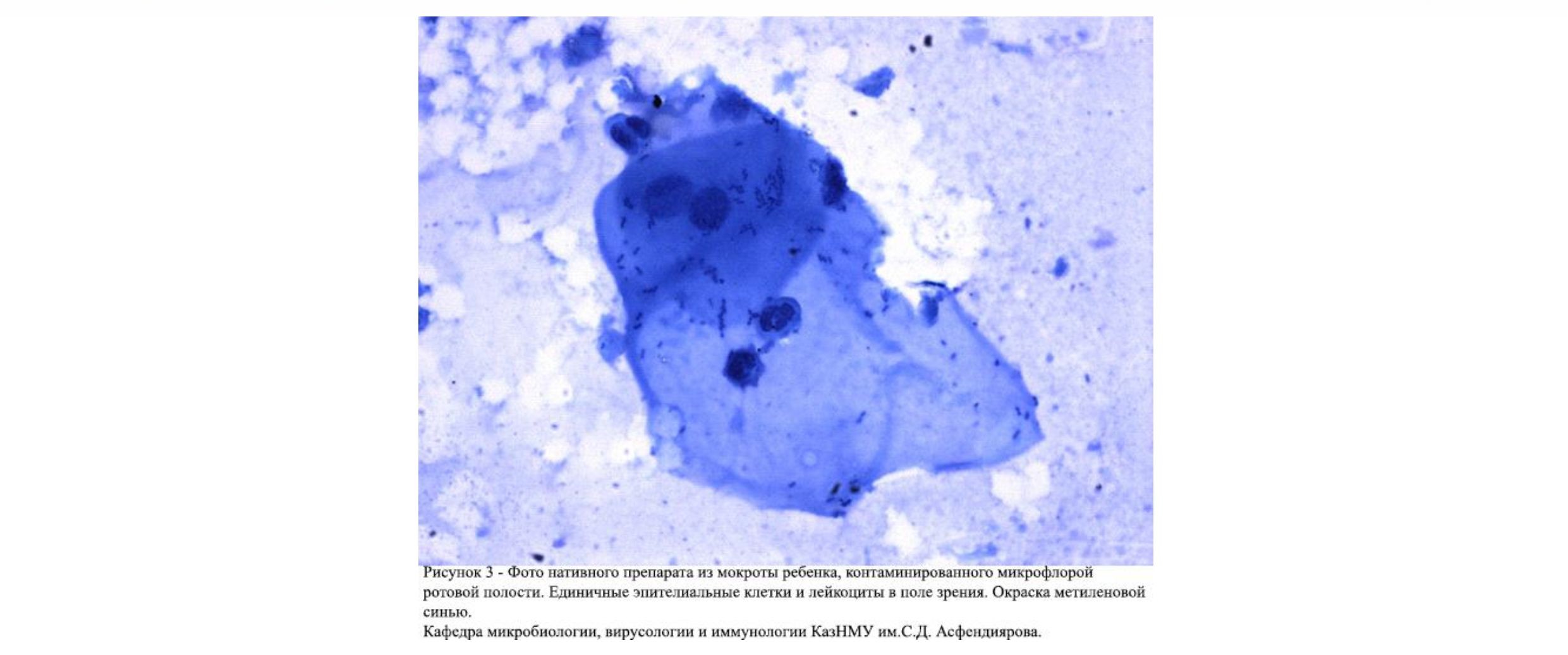
Сбор мокроты у детей младше 5 лет сложен и часто совсем невозможен. При сборе мокроты существует вероятность контаминации материала флорой ротовой полости и для этого необходимо произвести подсчет лейкоцитов и эпителиальных клеток в мазке [8]. Критериями
пригодности мокроты для бактериологического
исследования считались наличие более 25
сегментоядерных лейкоцитов и не более 10 эпителиальных клеток в поле зрения при просмотре, как минимум, 20 полей зрения мазка, окрашенного метиленовой синью (Рисунок 2).
499
 Культуральные свойства. Изучение культуральных свойств основывалось на микробиологических свойствах группы Streptococcus и характеру роста на питательных средах. Посев Streptococcus pneumoniae проводился на питательных средах с добавлением дефибринированной
Культуральные свойства. Изучение культуральных свойств основывалось на микробиологических свойствах группы Streptococcus и характеру роста на питательных средах. Посев Streptococcus pneumoniae проводился на питательных средах с добавлением дефибринированной
бараньей крови в атмосфере с повышенным содержанием углекислого газа. После 24-часового инкубирования изучали характер выросших колоний, внимание уделялось колониям, окруженным a-гемолизом
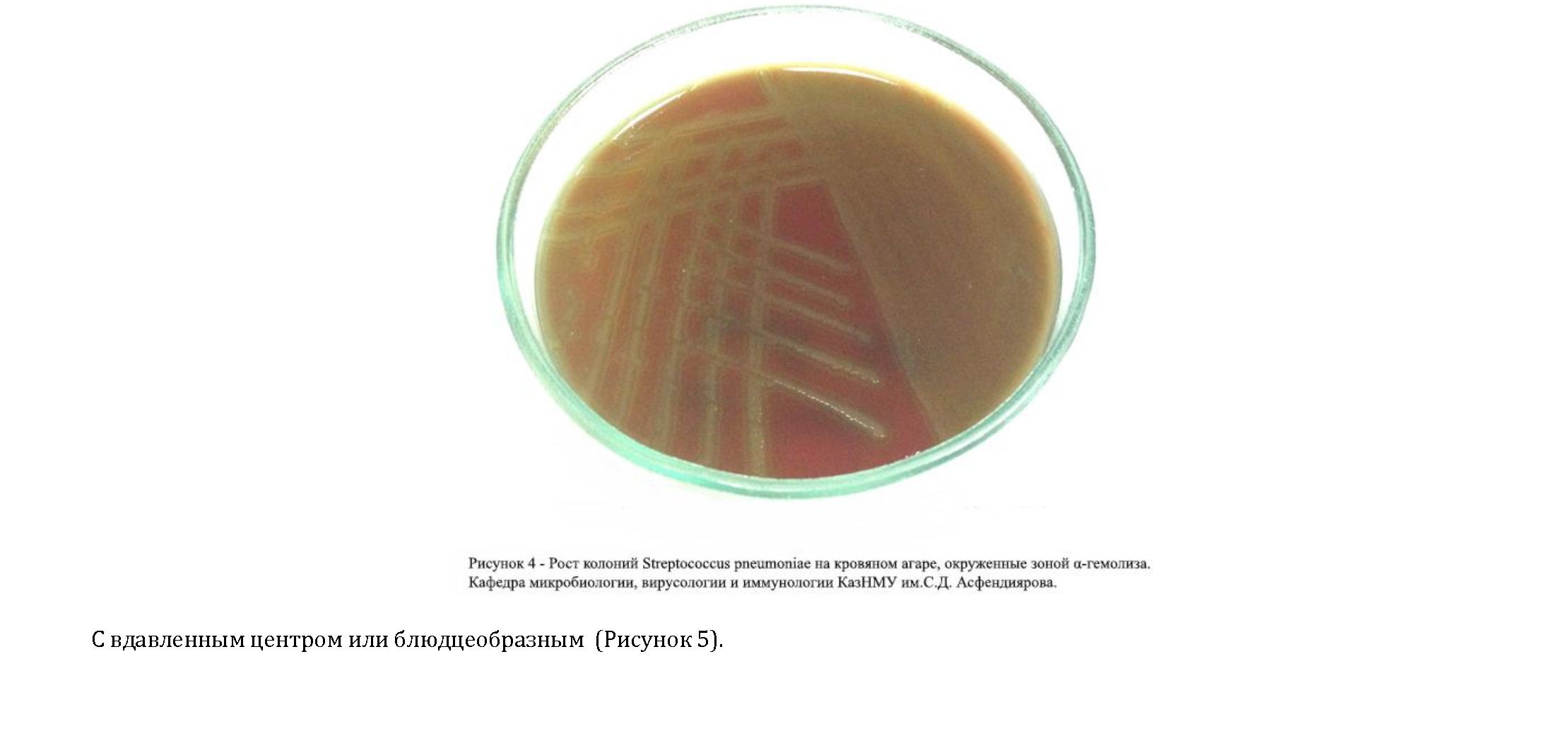 («зеленящим») (Рисунок 4),
(«зеленящим») (Рисунок 4),
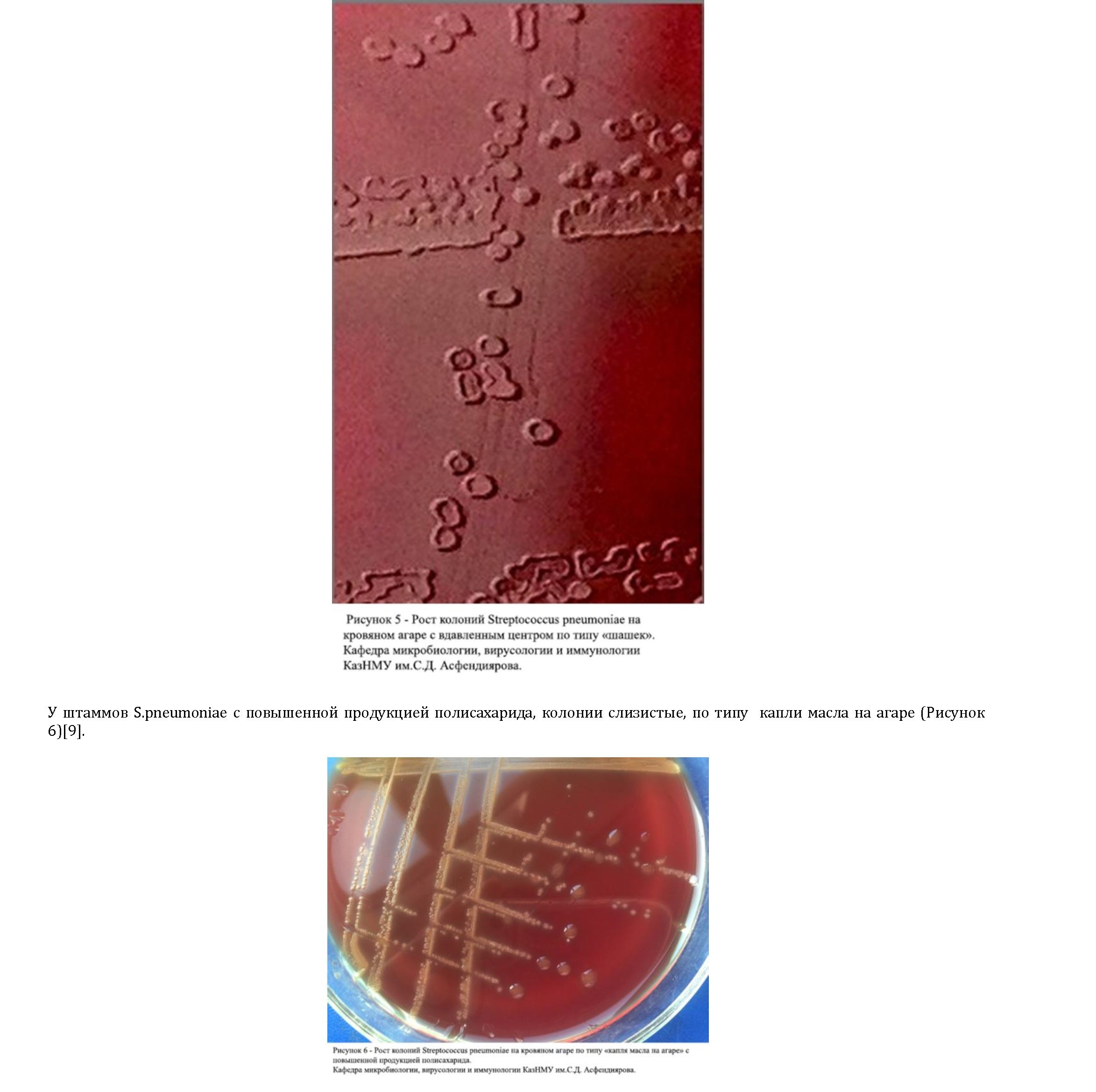
Фенотипическая идентификация пневмококков.
Идентификация колоний на питательных средах основывается на чувствительности микроорганизма к оптохину. Подозрительные колонии отсевались штрихами на чашку и накладывали диск с оптохином и инкубировали в атмосфере с повышенным содержанием СО2 в течение 18 часов. На следующий день мы оценивали зону задержки роста вокруг диска с оптохином. Если зона задержки роста составляла более 14 мм, отмечали как оптохинчувствительную – пневмококк положительную[10]. Если зона задержки роста была менее 14 мм, то проводили тест на чувствительность культуры к солям желчи. На чистую культуру, выросшую на секторе, накладывали диск с желчью и смачивали его 1-2 каплями дистиллированной воды и инкубировали в термостате в обычных условиях в
течение 2 часов. После с помощью лупы изучали зону вокруг диска. Положительным тестом считали лизис культуры вокруг диска в 1-2 мм. Если лизиса не отмечалось, то культуру расценивали как стрептококк группы viridans[11]. Хранение культур. Чистую культуру в количестве 1-2 колонии помещали в криопробирки. Исходный материал переливали в микропробирки. Чистые культуры в криопробирках и исходный материал сохраняли при температуре -70С0 для проведения молекулярно генетических исследований.
Молекулярно-генетические исследования.
Экстракция ДНК. Для выделения ДНК из образцов крови использовались наборы ДНК-сорб с прилагаемым протоколом завода-изготовителя. Для реакций использовали 20 мкл выделенной ДНК.
Проведение полимеразно-цепной реакции. В качестве мишеней при проведении ПЦР использовали psаA ген с протоколом термоциклирования: прогрев системы при 94 С0 – 2 минуты, 45 циклов при 94 С0 – 10 секунд, 52 С0 – 15 секунд, 72 С0 – 10 секунд, достройка цепей при 72 С0 – 2 минуты, с последующим хранением продукта при температуре 4 С0.
Проведение электрофореза. Электрофорез был проведен в 2% агарозном геле, в лунки которого вносили амплифицированную ДНК с красителем. Агарозный гель помещали в ваночку с трис-боратным буфером. В первую лунку добавляли маркер для определения длин ампликона, в последную лунку – отрицательный контроль. Электрофорез проводили в течение 25 минут при напряжении 100 Вт. Следующим этапом гель отмывали в растворе бромистого этидия и в УФ-излучении определяли длины ампликонов.
Результаты. Было обследовано 112 детей с инфекциями нижних дыхательных путей, после исключения 1 ребенка (старше 5 лет), в исследовании осталось 111 детей. С острыми средними отитами было обследовано 78 детей. Выявление бактерионосительства проводилось у 250 детей. S.pneumoniae был выделен из мокроты в 36,9% (41/111) случаев, из жидкости среднего уха – 24,4% (19/78) и из носоглотки в 15,2% (38/250). Сравнение методов выделения S.pneumoniae из различных сред организма представлены в Таблице 1.
Таблица 1 – Сравнение микробиологического и ПЦР-метода для идентификации Streptococcus pneumoniae из различных биологических материалов.
Методы исследования | Мокрота | Жидкость из среднего уха | Мазок из носоглотки | |||
абс | % | абс | % | абс | % | |
Только методом ПЦР | 9 | 21,95 | 11 | 57,9 | 13 | 34,2 |
Культуральный метод + ПЦР | 32 | 78,05 | 8 | 42,1 | 25 | 65,8 |
Всего | 41 | 100 | 19 | 100 | 38 | 100 |
уменьшает принадлежность микроорганизма инфекции[12].
Классический метод выделения использованием микробиологических Идентификация оптохинрезистентных штаммов S. Pneumoniaе из мокроты составила 2,4% (27/111), из носоглотки – 0,04% (10/250).
Обсуждение.
Важное значение в клинической практике имеет быстрая и правильная верификация возбудителя с выбором верной тактики антибактериальной терапии.
При выделении пневмококка из различных сред организма имеет значение места выделения. Так, например, выделение S.pneumoniae из стерильных локусов – крови и ликвора всегда указывает на инфекцию, мокрота требует предварительной оценки качества собранного материала, мазки из носоглотки и ротовой полости контаминированы различными микроорганизмами, что к развитию S.pneumoniae с техник является наиболее широко используемым в различных регионах мира. Некоторые исследователи считают его «золотым стандартом» диагностики пневмококковой инфекции [13]. По данным Anja M. Werno et al (2008) микробиологический метод обладает низкой чувствительностью ( 3-8% ) при выделении из крови у взрослых с пневмонией, у детей этот показатель еще меньше. Окраска по Граму образцов мокроты дает чувствительность 57% и специфичность 97% в определении пневмококка в материале, и этот показатель становится выше при бактериемической пневмонии достигая 80% и 93% [14].
Использование фенотипических тестов – основной диагностический принцип диагностики S.pneumoniae. Циркуляция оптохинрезистентных штаммов в популяции приводит к ошибочному результату диагностики S.pneumoniae. По данным , до 10% циркулирующих штаммов являются оптохинрезистентными[15]. Также лабораторную идентификацию S. pneumoniae осложняет описание нового вида Streptococcus pseudopneumoniae. С. pseudopneumoniae фенотипически и генетически отличается от С. pneumoniae и других стрептококков группы viridans, но некоторые ключевые характеристики С. pseudopneumoniae способствует ошибочному определению вида как пневмококк: отсутствие пневмококковой капсулы, нерастворимости в желчи, вариабельной чувствительности к оптохину при инкубации в различных атмосферных условиях и положительных реакциях с ДНК гибридизацией и тестами на выявление антигенов[16]. Клиническая значимость S. pseudopneumoniae все еще остается неопределенной, хотя возможна ассоциация с хронической обструктивной болезнью легких[17].
Применение метода ПЦР позволяет быстро и точно определить возбудителя в различных средах организма. Так, например, применение ПЦР в диагностике бактериемической пневмонии показывает от 29% до 100% чувствительности при выделении S.pneumoniae, мокроты от 69-100% но использование «качественного» ПЦР не позволяет отдифференцировать бактерионосительство от заболевания[14].
Заключение. Вместе с тем диагностика пневмококковой инфекции сохраняется на низком уровне в большинстве развивающихся стран. Выделение, а в особенности идентификация этого микроорганизма, сопряжены со значительными трудностями, связанными сотсутствием тест-систем и препаратов для идентификации и дифференциальной диагностики, циркуляцией штаммов нечувствительных к стандартным тестам идентификации и близкородственных видов.
СПИСОК ЛИТЕРАТУРЫ
- Pneumonia.Fact sheet N°331 // who.int URL: https://www.who.int/mediacentre/factsheets/fs331/en/ (дата обращения: 22.03.2015).
- Нормофлора и дисбактериозы человека / Под ред. А.Л. Котовой . – Алматы: ТОО «Люкс Биндер Сервис», 2008. – 512 с.
- Rodrigo Lopez Castelblanco, MinJae Lee, Rodrigo Hasbun Epidemiology of bacterial meningitis in the USA from 1997 to 2010: a population-based observational study // The Lancet. – 2014. – №14(9). – С. 813-9.
- Martin NG, Sadarangani M, Pollard AJ, Goldacre MJ Hospital admission rates for meningitis and septicaemia caused by Haemophilus influenzae, Neisseria meningitidis, and Streptococcus pneumoniae in children in England over five decades: a population-based observational study // Lancet Infect Dis. – 2014 . – №14(5). – С. 397-405.
- K.B. Laupland Incidence of bloodstream infection: a review of population-based studies // European Society of Clinical Microbiology and Infectious Diseases. – 2013 . – №19 . – С. 492-500.
- Государственная программа развития здравоохранения “Саламатты Казахстан” // Казахстан2050 URL: https://strategy2050.kz/ru/page/gosprog1/ (дата обращения: 22.10.2015).
- Государственная программа развития здравоохранения Республики Казахстан «Денсаулық» на 2016-2019 годы. URL: https://www.mzsr.gov.kz/sites/default/files/gprz_ru.pdf / (дата обращения: 22.01.2016).
- Пульмонология: Национальное руководство / Под ред. А.Г. Чучалина. – М.: ГЭОТАР-Медиа, 2009. – 960 с.
- 35. Bergey’s manual of Systematic Bacteriology / Paul De Vos, George M. Garrity, Dorothy Jones, Noel R. Krieg, Wolfgang Ludwig, Fred A. Rainey, Karl-Heinz Schleifer, William B. Whitman, Под ред. William B. Whitman. – Second Edition изд. – New York: Springer, 2009. – 1422 с.
- МР для микробиологов. Выделение, идентификация и определение чувствительности к антибиотикам S.pneumoniae // КМАХ . – 2000. – №1-2. – С. 88-98.
- Л.А. Краева Микробиологическая диагностика менингококковой инфекции и гнойных менингитов // Инфекция и иммунитет. – 2011,. – № Т. 1, № 1. – С. 51-58.
- С.В. Сидоренко. Основы лабораторной диагностики пневмококковых инфекций: преаналитический этап, место классических и молекулярных методов//Семинар. 2013.
- А. А. Баранов, Н. И. Брико, Л. С. Намазова-Баранова. Современная клинико-эпидемиологическая характеристика пневмококковых инфекций. /Лечащий врач. #04/12. URL: https://www.lvrach.ru/2012/04/15435406/ (дата обращения: 26.01.2016г.).
- Werno AM, Murdoch DR. Medical microbiology: laboratory diagnosis of invasive pneumococcal disease.// Clin Infect Dis. 2008 Mar 15;46(6):926-32.
- Kellogg JA, Bankert DA, Elder CJ, Gibbs JL, Smith MC. Identification of Streptococcus pneumoniae revisited. //J Clin Microbiol 2001; 39:3373-5.
- Rolo D, S Simões A, Domenech A, Fenoll A, Liñares J, de Lencastre H, Ardanuy C, Sá-Leão R. Disease isolates of Streptococcus pseudopneumoniae and non-typeable S. pneumoniae presumptively identified as atypical S. pneumoniae in Spain.// PLoS One. 2013;8(2):e57047.
- Mohammadi JS, Dhanashree B. Streptococcus pseudopneumoniae: an emerging respiratory tract pathogen.// Indian J Med Res. 2012 Nov;136(5):877-80.
Фамилия автора: Б.А. РАМАЗАНОВА, К.К. МУСТАФИНА, Е.А. КОЛОСКОВА
Источник
[09-074]
Streptococcus pneumoniae, ДНК [реал-тайм ПЦР]
480 руб.
Выявление возбудителя стрептококковой инфекции (Streptococcus pneumoniae), в ходе которого с помощью метода полимеразной цепной реакции (ПЦР) определяется генетический материал (ДНК) пневмококка в образце биоматериала.
Синонимы русские
Пневмококк, Вейксельбаума диплококк, Френкеля диплококк.
Синонимы английские
Diplococcus pneumoniae.
Метод исследования
Полимеразная цепная реакция (ПЦР).
Какой биоматериал можно использовать для исследования?
Венозную кровь, мазок из зева (ротоглотки), мазок из носоглотки, мокроту, плевральную жидкость, ликвор.
Как правильно подготовиться к исследованию?
- Рекомендуется употребить большой объем жидкости (чистой негазированной воды) за 8-12 часов до сбора мокроты.
- За 3-4 часа до взятия мазков из ротоглотки (зева) не употреблять пищу, не пить, не чистить зубы, не полоскать рот/горло, не жевать жевательную резинку, не курить. За 3-4 часа до взятия мазков из носа не закапывать капли/спреи и не промывать нос. Взятие мазков оптимально выполнять утром, сразу после ночного сна.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Streptococcus pneumoniae (пневмококк) – грамположительный диплококк, являющийся основным возбудителем внебольничной пневмонии. Также этот микроорганизм может вызывать менингит и сепсис. Имеются данные о роли пневмококка в развитии и прогрессировании бронхиальной астмы и хронического бронхита.
Наиболее подвержены стрептококковой пневмонии и менингиту люди со сниженным иммунным статусом: дети, пожилые люди, ВИЧ-инфицированные, страдающие алкоголизмом и наркоманией.
Существует несколько лабораторных методов выделения пневмококка: бактериологический (посев мокроты на питательные среды), микроскопия мокроты и выявление генетического материала (ДНК) S. pneumoniae методом полимеразной цепной реакции.
Достаточно часто образец мокроты оказывается неинформативным, а результат его окраски по Граму – ложноотрицательным. Результат бактериологического метода может быть получен только через несколько дней, что затрудняет диагностику и откладывает начало специфической терапии. В отличие от этих методов, ПЦР обладает высокой чувствительностью и специфичностью и позволяет получить точный результат в максимально короткие сроки после доставки образца в лабораторию. ПЦР не требует наличия большого количества жизнеспособных микроорганизмов в образце биоматериала, так как определяется не сам микроорганизм, а его генетический материал. Данное преимущество позволяет устанавливать этиологию заболевания на фоне начатой антибактериальной терапии. Также полностью исключены ложноположительные результаты.
Так как S. pneumoniae – представитель нормальной микрофлоры верхних и нижних отделов дыхательных путей большинства людей, для диагностики пневмококковой пневмонии требуется не только обнаружение этого микроорганизма в мокроте, но и наличие дополнительных клинических и лабораторных признаков инфекционно-воспалительного процесса в органах дыхания. Например, S. pneumoniae, выявленный в мокроте пациента без клинических признаков инфекционного поражения легких, без отклонений в анализе крови и без изменений на рентгенограмме, следует рассматривать как нормального представителя микрофлоры дыхательных путей.
Для чего используется исследование?
- Для диагностики инфекционных (пневмонии, хронического бронхита) и инфекционно-аллергических заболеваний легких.
Когда назначается исследование?
При наличии:
- симптомов типичной внебольничной пневмонии (лихорадка, одышка и боль в грудной клетке, кашель с отхождением мокроты оранжевого цвета (“ржавой” мокроты);
- симптомов обострения хронического бронхита (кашель с мокротой на фоне повышения температуры тела, усиления потливости, недомогания).
Что означают результаты?
Референсные значения: отрицательно.
Положительный результат:
- пневмококковая пневмония;
- обострение хронического бронхита.
Отрицательный результат:
- отсутствие пневмококковой инфекции.
Что может влиять на результат?
- Большинство людей является бессимптомными носителями пневмококка в верхних и нижних отделах дыхательных путей, поэтому результат исследования следует интерпретировать с учетом других клинических и лабораторных признаков заболевания.
Также рекомендуется
- Общий анализ крови (без лейкоцитарной формулы и СОЭ)
- Лейкоцитарная формула
- Скорость оседания эритроцитов (СОЭ)
- Суммарные иммуноглобулины E (IgE) в сыворотке
Кто назначает исследование?
Врач общей практики, пульмонолог, инфекционист, педиатр, аллерголог.
Литература
- Blaschke AJ. Interpreting assays for the detection of Streptococcus pneumoniae. Clin Infect Dis. 2011 May;52 Suppl 4:S331-7.
- Waterer G, Rello J. Why should we measure bacterial load when treating community-acquired pneumonia? Curr Opin Infect Dis. 2011 Apr;24(2):137-41.
- Korppi M. Bacterial infections and pediatric asthma. Immunol Allergy Clin North Am. 2010 Nov;30(4):565-74.
- Schwerk N, Brinkmann F, Soudah B, Kabesch M, Hansen G. Wheeze in preschool age is associated with pulmonary bacterial infection and resolves afterantibiotic therapy. PLoS One. 2011;6(11):e27913. Epub 2011 Nov 29.
Источник
