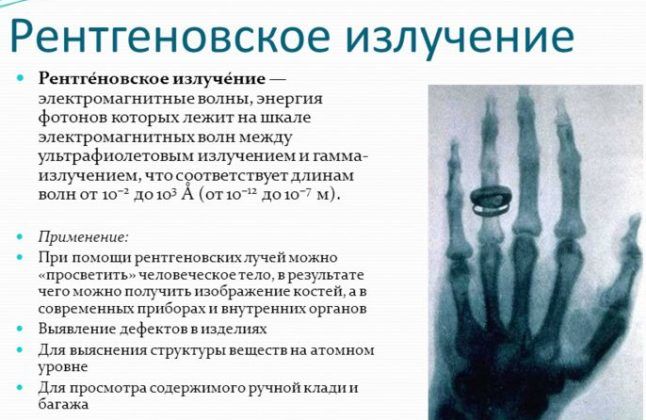
Плеврит при пневмонии на рентгене

1672 просмотра
17 октября 2020
Здравствуйте. У меня коронавирус, 25% поражения лёгких по КТ, а также двусторонний плеврит 9 мм. Вообще, с начала первых симптомов прошло 13 дней, а КТ было сделано лишь несколько дней назад. В больницу попасть в нашем городе очень сложно. Сейчас я лечусь Цефтриаксоном, потому что мне врач сказала, что инфекционный плеврит хорошо рассасывается благодаря антибиотикам. На следующее КТ я пойду 24-го октября. За это время насколько может спрогрессировать плеврит, если антибиотик всё-таки окажется неэффективным? И вообще, какой процент плеврита становится реально угрожающим жизни? Мне сказали, что у меня он в маленьком количестве и с большой вероятностью рассосется благодаря антибиотикам. Хочу дождаться КТ, и если он спрогрессирует, тогда уже добиваться откачивания… Но ведь он не растёт с огромной скоростью, тем более на антибиотиках? Или…
В целом состояние у меня не настолько ужасное, как у многих больных ковидом. Иногда на протяжении долгого времени не могу сделать глубокий вдох, но нередко бывает и так, что довольно долго дышу свободно, как-то и не задумываясь об этом. Ну и остальные ковидные симптомы по классике, хотя это и не совсем похоже на тяжёлое течение, потому что нормально хожу и свободно говорю, не задыхаясь при речи, сатурация нормальная.
И ещё, я так понимаю, что плеврит – это редкое осложнение коронавируса? В стационаре вообще умеют это лечить?
Спасибо за ответы.
Уважаемые посетители сайта СпросиВрача! Если Вы ищите детского пульмонолога. – перейдите на страницу консультаций по ссылке и получите исчерпывающий ответ по Вашей проблеме. Любой вопрос можно задать анонимно и без регистрации. Врачи-эксперты оказывают консультации круглосуточно.
Терапевт
Уважаемая Юлия!
У Вас небольшой выпот в плевральных полостях, который быстро лечится посредством антибиотикотерапии и активизации. Обо всем по порядку. Плеврит является осложнением не конкретно коронавируса, а осложнением пневмонии. Это случается и при любой другой пневмонии. Учитывая что у Вас нет боли при дыхании, тяжести в боку, скорее всего это просто выпот в плевральную полость.
-Из антибиотиков продолжайте цефтриаксон до 10 дней, затем перейти на Азитромицин 500 мг 1 раз в сутки в течение 10 дней.
-Добавьте муколитики для лучшего отхождения мокроты: АЦЦ или Флуимуцил 200 мг 3 раза в сутки.
-Необходимо обильное питье для выведения интоксикации из организма, лучше теплый чай с лимоном (теплый чай быстрее фильтруется почками, а лимон источник натурального витамина С).
-Дыхательная гимнастика: надувайте раз в полчаса воздушный шарик. Если у Вас невероятная слабость и не можете встать с кровати, двигайтесь в пределах кровати: лежать на спине, на боку, на животе, посидеть. Менять положение раз в полчаса. Все это способствует устранению застоя в легких и их препятствует прогрессированию пневмонии.
-Повышение температуры менее 38 градусов парацетомолом (ибуклином) не сбиваем.
-Обязательно повторить через 14 дней КТ и ПЦР и анализы (общий анализ крови и биохимический), для оценки динамики и эффективности лечения.
Юлия, 17 октября
Клиент
Дмитрий, Азитромицин я уже пила, мне его отменили. Теперь назначили Цефтриаксон. Стоит ли в таком случае возвращать Азитромицин?
Терапевт
Нет, возвращаться к азитромицину не нужно.
Сейчас делайте уколы Цефтриаксон в течение 10 дней.
Пульмонолог
Юлия , добрый вечер! В стационаре не только умеют лечить Плеврит ,но и выяснять Причину Плеврита. При Пневмонии чаще всего Плеврит односторонний,а у Вас с двух сторон ,что требует исключения изменений со стороны Сердечно- сосудистой патологии. Необходимо сделать ЭКГ и УЗИ сердца. На антибиотиках Плеврит действительно не прогрессирует и жидкость уходит назад в сосудистое русло. Но , одного Цефтриаксона не совсем достаточно. Чаще всего добавляют второй Антибиотик – Таваник 500 мг 1 раз в день – 10 дней ( если нет аллергии на этот или другие Антибиотики). Кроме этого , поскольку Вы сейчас на карантине и не можете пройти должного обследования ,нужен осмотр врача на дому чтобы посмотреть ( при помощи голосового дрожжания и перкуссии) идёт накопление жидкости или нет. С уважением,Ольга.
Юлия, 17 октября
Клиент
Ольга, да, возможно, это связано с сердцем, потому что иногда возникают перебои в его работе, словно оно слабо бьется, но при этом пульс довольно высокий. Экстрасистолии ещё возникают, но они были иногда и раньше… Постараюсь быстро проверить сердце, а пока можно что-нибудь попить для поддержания его работы? Насколько большая вероятность умереть в ближайшее время? Боюсь не успеть.
Терапевт
Уважаемая Юлия!
Не стоит переживать, Вы не умрете. Выпот в плевральных полостях сердечного генеза появляется только при застойной сердечной недостаточности, и как правило слева.
У Вас в данном случае это воспалительная жидкость обусловленная пневмонией. Почему двухсторонний плеврит, так потому что пневмония двусторонняя.
Терапевт
Добавьте Эликвис по 2.5 мг 2 раза в день в течение 10 дней для профилактики тромбозов и ТЭЛА и ни о чем не переживайте.
Антибиотики, дыхательная гимнастика, активизация и все будет хорошо.
Юлия, 17 октября
Клиент
Дмитрий, я уже пью Эликвис. Так его всего 10 дней пить? Я ещё сдавала кровь на коагулограмму и прочее, но результат ещё не посмотрела. Хотя я и ранее сдавала кровь на другие показатели, и тогда кровь была густая, медсестра смогла набрать лишь половину пробирки. А вот когда на коагулограмму сдавала, она очень легко набралась в пробирку, хоть это радует.
Пульмонолог
Юлия ,добрый вечер! Никакой вероятности. Всё будет хорошо! Для сердца можно Кардиомагнил 75 мг и проверить его работу по возможности. С уважением,Ольга.
Пульмонолог, Терапевт
Здравствуйте. Всё правильно, стоит продолжать уколы. Плеврит не настолько страшное осложнение пневмонии, все это лечится и жидкость рассасывается. Тем более у Вас выпот в небольшом количестве. Так же для предупреждения спаечного процесса стоит ежедневно делать дыхательные упражнения
Терапевт
Здравствуйте, цефтриаксон продолжайте до 10 дней и вот вам действующая схема лечения, реально помогает:
1) Супракс 400 мг по 1к в сутки – 10 дн
2)Азитромицин 500 мг по 1 т в сутки – 10 дн
3)Ингавирин 90 мг по 1 к в сутки – 7дн
4)Бромгексин 8 мг по 1т – 3 р в день – 14 дн
5)Тромбо асс 1 таб. 1 раз в день, 10 дн
6)Витамин С 1000 мг растворить в 0,5 ст воды, и выпивать утром – 1 раз в день – 21 день
7)Ларотадин 10 мг по 1т перед сном
8)Дексаметазон 8 мг в/м один раз в день – 5-7 дней.
Юлия, 17 октября
Клиент
Татьяна, спасибо. Но я сейчас пью антикоагулянт Эликвис. Заменить его на Тромбо-Асс?
Терапевт
Антикоагулянт оставить. Главное чтобы Антикоагулянт был так как он помогает сосудам альвеол и их отёк становить меньше.
Оцените, насколько были полезны ответы врачей
Проголосовало 5 человек,
средняя оценка 3.8
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою бесплатную онлайн консультацию врача.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
В.Л. Катенёв.
Конспект врача рентгенолога в таблицах и схемах.
Рентгеносемиотика плевритов. 1. Экссудативный плеврит.
Классификация плевритов. Этиология, патогенез.
В норме между листками париетальной и висцеральной плевры имеется 1-2 мл жидкости, что позволяет висцеральной плевре скользить вдоль париетальной во время дыхательных движений. Кроме того, такое небольшое количество жидкости осуществляет силу сцепления двух поверхностей.
Плевра покрывает паренхиму легких, средостение, диафрагму и выстилает внутреннюю поверхность грудной клетки. Париетальная и висцеральная плевры покрыты одним слоем плоских мезотелиальных клеток.
Плеврит – воспаление плевральных листков с образованием на их поверхности фибрина (сухой, фибринозный плеврит) или скоплением в плевральной полости экссудата различного характера (экссудативный плеврит).
С учётом этиологического фактора, все плевриты необходимо разделить на две группы:
– инфекционные;
– неинфекционные (асептические).
При инфекционных плевритах воспалительный процесс в плевре обусловлен воздействием инфекционных агентов, при неинфекционных плевритах воспаление плевры возникает без участия патогенных микроорганизмов.
Необходимо помнить, что наиболее часто инфекционные плевриты наблюдаются при пневмониях различной этиологии (пара – и метапневмонические плевриты) и туберкулезе, реже – при абсцессе легкого, нагноившихся бронхоэктазах, поддиафрагмальном абсцессе.
Неинфекционные (асептические) плевриты наблюдаются при следующих заболеваниях:
– злокачественные опухоли (канцероматоз плевры). Это могут быть первичная опухоль плевры (мезотелиома), метастазы злокачественной опухоли в плевру, лимфогранулематоз, лимфосаркома, гемобластозы и другие злокачественные опухоли;
– системные заболевания соединительной ткани (системная красная волчанка, дерматомиозит, склеродермия, ревматоидный артрит);- системные васкулиты;
– травмы грудной клетки, переломы ребер и оперативные вмешательства (травматический плеврит);- инфаркт легкого вследствие тромбоэмболии легочной артерии;
– острый панкреатит (ферменты поджелудочной железы проникают в плевральную полость, и развивается “ферментативный” плеврит);
– инфаркт миокарда (постинфарктный синдром Дресслера);
– геморрагические диатезы;
– хроническая почечная недостаточность (“уремический плеврит”).
Среди всех причин плевритов наиболее частыми являются пневмонии, туберкулез, злокачественные опухоли, системные заболевания соединительной ткани.
Классификация
I. Этиология
1. Инфекционные плевриты
2. Асептические плевриты
П. Характер патологического процесса
1. Сухой (фибринозный) плеврит
2. Экссудативный плеврит
III. Характер выпота при экссудативном плеврите
1. Серозный
2. Серозно-фибринозный
3. Гнойный
4. Гнилостный
5. Геморрагический
6. Эозинофильный
7. Холестериновый
8. Хилезный
9. Смешанный
IV. Течение плеврита
1. Острый плеврит
2. Подострый плеврит
3. Хронический плеврит
V. Локализация плеврита
1. Диффузный
2. Осумкованный (отграниченный)
2.1. Верхушечный (апикальный)
2.2. Пристеночный (паракостальный)
2.3. Костнодиафрагмальный
2.4. Диафрагмальный (базальный)
2.5. Парамедиастинальный
2.6. Междолевой (интерлобарный)
Патогенез образования жидкости в плевральной полости:
– повышается проницаемость сосудов париетальной плевры, что приводит к повышению капиллярного гидростатического давления в висцеральной и париетальной плевре;
– увеличение количества белка в плевральной полости;
– снижение онкотического давления плазмы крови.
– снижение внутриплеврального давления (при ателектазах вследствие бронхогенного рака легкого, саркоидозе);
– нарушение оттока плевральной жидкости по лимфатическим сосудам.
При карциноматозных плевритах возможно сочетание нескольких механизмов.
Характеристика транссудата при циррозах печени. При циррозах жидкость в плевральной полости чаще встречается при асците. В отличие от выпота при застойной сердечной недостаточности выпот может быть одно – или двусторонним.
Механизм образования плеврального выпота при злокачественных новообразованиях:
1. Прямое влияние опухоли:
– метастазы опухоли в плевру (увеличивается проницаемость сосудов плевры и происходит обструкция лимфатических сосудов);
– поражение лимфоузлов средостения (снижение лимфатического оттока из плевры);
– закупорка грудного протока (с частым развитием хилоторакса);
– обструкция бронха (снижается внутриплеврального давления);
– поражение перикарда.
2. Опосредованное влияние
– гипопротеинемия вследствие метастатического поражения печени;
– эмболия сосудов.
РЕНТГЕНОВСКАЯ СИМПТОМАТОЛОГИЯ ПЛЕВРИТОВ ВЕСЬМА РАЗНООБРАЗНА И ЗАВИСИТ НЕ ТОЛЬКО ОТ КОЛИЧЕСТВА ВЫПОТА В ПЛЕВРАЛЬНОЙ ПОЛОСТИ, НО И ОТ МЕСТА «ДИСЛОКАЦИИ ВЫПОТА».
Иллюстрация 1. Наиболее часто встречающиеся варианты теневой картины.
1.
Основное значение в диагностике заболеваний плевры имеют рентгенотелевидение и многопроекционная рентгенография.
Рентгенологическая картина свободного плеврального выпота (экссудат, транссудат) известна с первых лет применения рентгеновых лучей.
В 1901 г. Holzkneht сообщил о рентгенологической семиотике свободного плеврального выпота:
– затемнение нижних отделов легочного поля с косой вогнутой верхней границей;
– смещение срединной тени в противоположную сторону.
В 1924 г. Lenk сообщил, что при переводе больного из вертикального положения в горизонтальное на спине, а также в положение Тренделенбурга жидкость растекается по задней поверхности плевры, что приводит к затемнению соответствующего легочного поля. Данный феномен позволяет отличить наличие свободного выпота от легочной инфильтрации.
Дальнейшие исследования показали, что с целью выявления небольших количеств жидкости целесообразно исследование пациента в лабороположении.
2.
3.
Свободный выпотной плеврит. Рентгенологическая картина зависит от количества свободной жидкости, находящейся в плевральной полости – от небольших скоплений жидкости, которое скапливается над диафрагмой, а затем возникает затемнение реберно – диафрагмальных синусов (иллюстрация 2), в первую очередь самого глубокого их них – заднего рёберно – диафрагмального (иллюстрация 3).
В дальнейшем развивается типичная рентгенологическая картина, представленная в таблице.
Синдром / симптом | Характеристика. |
Тотального или субтотального снижения прозрачности (одно – или двустороннего) | Интенсивное однородное затемнение нижней части легочного поля с косой верхней границей, идущей сверху и латерально – книзу и медиально (линия Эллиса – Дамуазо – Соколова) – иллюстрация 4. |
Срединная тень | При односторонних поражениях и при значительных количествах жидкости, срединная тень смещается в противоположную сторону. |
Феномен Ленка | В горизонтальном положении или в положении Тренделенбурга свободная жидкость растекается по плевральной полости, обуславливая равномерное однородное снижение прозрачности легочного поля – иллюстрация 5. |
Кажущее высокое стояние купола диафрагмы | Косвенный признак наличия жидкости в плевральной полости, на стороне, где скапливается выпот – иллюстрация 6. |
Уменьшение амплитуды экскурсий диафрагмы | Косвенный признак. При проведении рентгенотелевидения определяется резкое уменьшение дыхательных движений диафрагмы. |
Увеличение расстояния между воздушным пузырем желудка | Косвенный признак (при локализации выпота слева) – увеличение расстояния между воздушным пузырем желудка и основанием легочного поля. В норме это расстояние не более 0,5 см. При появлении жидкости, ширина увеличивается до 1,5 – 2,0 см. и более – иллюстрация 7. |
Смещение тени выпота при исследовании в латероположении | При рентгенотелевидении или на рентгенограмме, произведенной в латероположении определяется смещение тени выпота в нижележащие отделы – иллюстрация 8. |
Иллюстрация 4. Субтотальное снижение прозрачности правого лёгочного поля с типичной косой верхней границей. Средостение смещено влево.
4.
5.
Иллюстрация 5. Феномен Ленка. Тотальное снижение прозрачности правого легочного поля.
6.

7.
Иллюстрация 6. Кажущее высокое стояние правого купола диафрагмы за счёт скопления жидкости справа базально.
Иллюстрация 7. Увеличение расстояния между воздушным пузырем желудка и основанием легочного поля.
8.
Иллюстрация 8. В латероположении тень выпота смещается в нижележащие отделы.
Источник
Симптомы пневмонии во многом сходны с проявлениями иных легочно-бронхиальных заболеваний. Поэтому для установления точного диагноза недостаточно обычного осмотра пациента, и требуется его детальное обследование.
Рентген легких при подозрении на пневмонию — обязательная часть диагностики, необходимая для окончательного подтверждения результатов клинического осмотра.
Эффективность метода
Рентгенография при воспалении легких — дополнительная возможность для установки объективного диагноза, определения формы и стадии протекания заболевания.
Основные цели проведения рентгенографии:
- подтверждение предварительного диагноза по снимкам;
- определение вида заболевания и степени поражения легких;
- назначение эффективного метода лечения;
- исключение осложнений;
- контроль над процессом выздоровления и восстановления организма.
Пневмония характеризуется попаданием жидкости в альвеолы, отечностью, резким увеличением лейкоцитов и макрофагов, что выявляется в двустороннем порядке — клиническими и рентгенологическими методами.
Показания к проведению рентгена легких
Показания к проведению рентгенографии, при подозрении на воспаление легких, следующие:

Рентген легких применяют при лихорадке
- мокрый кашель;
- лихорадка;
- общее состояние (недомогание);
- результаты анализов, указывающие на протекающий воспалительный процесс.
В зависимости от хода болезни, может назначаться повторное обследование, что позволяет проследить за динамикой выздоровления и остаточными изменениями в легких и плевре.
Противопоказания для рентгеновских снимков
Проведение исследований рентгенологическими методами не имеет абсолютных противопоказаний, единственное исключение — беременность.
Внимание! Рентген противопоказан беременным женщинам, и, в первую очередь, находящимся в первом триместре.
При угрозе жизни от пневмонии, нормы здравоохранения допускают проведение рентгенографии для беременных. Во время обследования пациентку экранируют, закрывая область живота и таза и защищая плод от излучения.

Рентген противопоказан при беременности
Частота назначения рентгена
Диагностический рентген легких назначается по требованию врача, и проводится столько, сколько необходимо для определения характера патологии и установления методов лечения. Минздрав не рекомендует превышать суммарную норму рентгеновского излучения 1 мЗв в год, полученную в результате обследований. С учетом того, что при одном сеансе рентгена легких организм облучается от 0.3 мЗв до 3.0 мЗв, безопасными считаются до трех рентгенологических сеансов в год, которые проводятся на цифровом оборудовании, и один — на пленочном.
Пневмония на снимке
Для получения точного изображения, указывающего на характер заболевания, нужно представлять алгоритм обследования. Специалисты, занимающиеся расшифровкой снимков, изучают их особенности, в частности: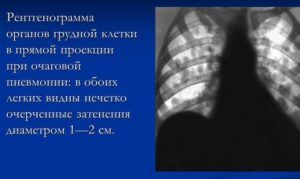
- качество изображения легких;
- наличие и концентрированность теней;
- четкость отображения тканей, костей и диафрагмы.
На основе увиденного рентгенолог составляет протокол-расшифровку с описанием полученных данных о легких.
В первую очередь, при рассмотрении снимков, уделяют внимание затененным участкам, указывающим:
- на пневмонию;
- злокачественную опухоль;
- туберкулез;
- отек.
Рентгенографию делают для диагностики туберкулеза
Правильная расшифровка снимка чрезвычайно важна при воспалении легких, для оглавления особенности патологии, и определения степени ее развития.
Негативная особенность рентгенографии, не позволяющая получать объективные данные — плоскостность изображения на снимке, что заставляет рентгенологов проводить диагностику сбоку и спереди.
Расшифровка изображений очагов пневмонии на рентгене включает выявление:
- теней (единичных и обширных);
- силу затемнения;
- расширение корней легких.
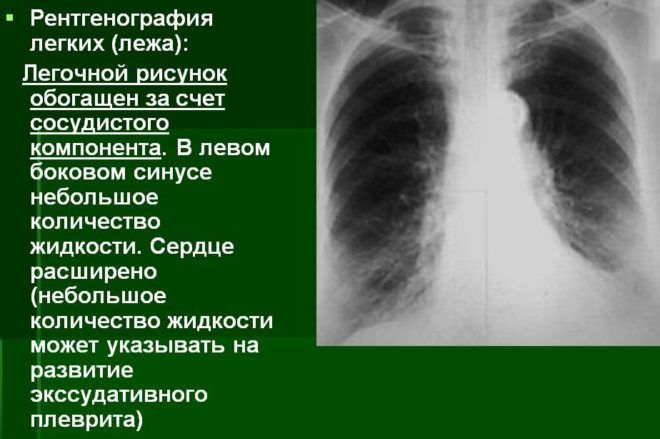
Также важна степень поражения лимфососудов, плевральных синусов и диафрагмы.
Классификация заболевания по результатам рентгенографии
Изучение рентгеновского снимка помогает классифицировать форму заболеваний в виде:

Классификация пневмонии
Площадь затемнения легких зависит от стадии заболевания.
В верхней точке развития процесса пораженный участок характеризуется снижением воздушности, что на снимке выглядит как легкая дымка. Повышение проницаемости капиллярных стенок приводит к глубокой инфильтрации легкого, которая отображается на снимке в виде темного, не имеющего четких контуров пятна. Постепенное улучшение состояния приводит к изменению изображения легких — затемнение теряет однородность, его размеры уменьшаются до полного исчезновения. На снимке также можно увидеть последствия заболевания: спайки, деформирование тканей, склеротические участки.
Крупозная пневмония на рентгене
Очаги крупозного воспаления легких отображаются как темные пятна средних размеров на одной или двух долях легких. Возбудитель крупозной пневмонии — палочка Фриндлера. Заболевание протекает в тяжелой форме и представляет угрозу для жизни пациентов.
Признаки крупозного воспаления на рентгеновском снимке:
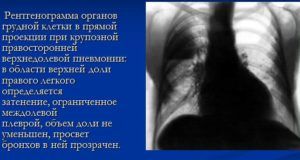
Крупозная пневмония
- тотальное затемнение одной или двух долей;
- смещение средостения в сторону очага поражения;
- кардинальное изменение легочного рисунка;
- облитерация реберно-диафрагмальных синусов (при плеврите);
- тяжистость корней, указывающая на характер воспалительного процесса.
Выявление признаков крупозной пневмонии на рентгене возможно при прямой рентгенограмме, но, как правило, врачи предпочитают делать двусторонние снимки. Это позволяет определить количество пораженных участков и изучить состояние средостения.
Пневмония у ребенка
Воспаление легких у ребенка характеризуется быстрым распространением инфекций, и переходом от очаговой к крупозной форме.
Признаки пневмонии у детей на рентгеновских снимках:
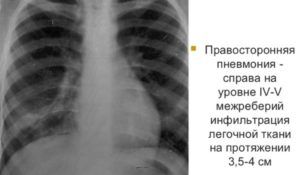
Пневмония у детей
- размер затененных участков (до 2 мм);
- формирование очагов в нижних отделах;
- высокая концентрация плотности при прогрессе заболевания;
- увеличение лимфатических узлов;
- деформация сосудистого рисунка в легких;
- изменение размера корня.
По окончании курса и при полном выздоровлении необходимо продолжать наблюдение, проводить лечебные процедуры для восстановления легочной ткани и ликвидации признаков сопутствующего локального бронхита.
Рентгеновские снимки при аспирационной и интерстициальной пневмонии у взрослых
Причина возникновения аспирационной пневмонии — попадание содержимого желудка в бронхи, из-за чего происходит их закупоривание, проявляющееся на снимках в виде светлых и темных пятен.
Нарушение проходимости бронхиального дерева сопровождается:

Аспирационная пневмония
- появлением ателектаз, выглядящих на снимках как темные однородные треугольники на светлом фоне;
- подъемом купола диафрагмы;
- смещением средостения в сторону очага поражения.
Интерстициальная пневмония отображается на снимках в виде:
- перибронхиальных уплотнений легочных тканей;
- затенённости прилегающих к корню участков;
- неупорядоченного расширения бронхососудистого пучка.
Одностороннее воспаление вызывается стафилококком и выглядит как локальное уплотнение. Рентгенологи довольно легко определяют интерстициальное воспаление по интенсивности «ветки дерева» в очаге поражения.
Рентгенодиагностика атипичных пневмоний
Атипичное воспаление легких — воспалительный процесс, провоцируемый нетипичными возбудителями и проявляющийся одышкой, слегка повышенной температурой и слабым кашлем. Результат рентгенографии зависит от классификации возбудителя и активности протекания болезни. При слабой (средней) интенсивности, темные области в легких неравномерно затемнены, а границы пятен размыты. Также на снимке присутствует:

Атипичная пневмония
- деформация бронхиального и сосудистого рисунков;
- двустороннее поражение долей легких;
- возможно появление затемнений округлой формы, с наличием плеврального выпота.
Современные методы лечения довольно эффективны, тем не менее, патологические изменения могут проявляться на рентгеновских снимках на протяжении 30 дней.
Другие органы на снимке при воспалении легких
При пневмонии, кроме легочной ткани, поражаются:
- корни легких;
- диафрагма;
- плевральная полость.

Плевральная полость на рентгене
Визуально наблюдаемые изменения корней предполагают увеличение лимфоузлов и нарушение микроциркуляции на пораженных участках. Также на воспаление легких указывают не фиксирующиеся у здоровых людей изображения бронх на снимках (кольцевидные изменения), и искривление стенки диафрагмы, возникающее при наличии в синусах плевральной жидкости.
Здоровые легкие на рентгене
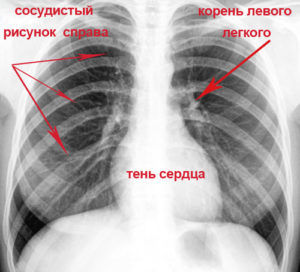
Рентген здоровых легких
Для расшифровки изображения снимка больного следует знать, как выглядит рентгенограмма здорового человека, для которой характерно:
- отсутствие затемнений;
- структурность корней;
- четкость границ диафрагмы;
- обычные размеры средостения.
Наличие перечисленных признаков на рентгеновском снимке указывает на полное выздоровление пациента и необходимость прекращения лечебного курса.
Видео по теме: Пневмония
Источник