Пластика после ожога на руке

Устранить глубокие и обширные дефекты кожи после ожогов можно пластической операцией. Она эффективна там, где бессильны консервативные методы. Вид вмешательства выбирают в соответствии с особенностями проблемы.
Показания и противопоказания к проведению пластики после ожогов
Воздействие высокой температуры или химических веществ приводят к рубцеванию тканей, что нарушает эстетику и работоспособность обожженных участков. В связи с этим показаниями к проведению пластики являются:
- Широкие или втянутые рубцы на коже. Метод исправления дефекта выбирается в зависимости от нюансов проблемы. Это может быть иссечение рубца с ушиванием раны или пересадка кожи.
- Необходимость восстановления областей лица и шеи. Обычно делается методом трансплантации тканей с других участков.
- Реконструкция век, бровей, носа, губ, то есть отдельных составляющих открытой зоны. Здесь тоже нужна пересадка собственной или донорской кожи.
- Устранение контрактур, то есть ограничений подвижности суставов. При выборе способа операции учитываются особенности функционирования участка и глубина пораженных тканей.
Пластика противопоказана при:
- серьезных заболеваниях сердца и сосудов;
- легочных патологиях;
- воспаленной ране;
- общем истощении организма;
- инфекции.
Рекомендуем прочитать об операции заячья губа. Вы узнаете о причинах и симптомах патологии, видах дефекта, методах оперативной коррекции, восстановлении, стоимости исправления дефекта.
А здесь подробнее о пластике уздечки верхней губы.
Виды пластики
Эстетическая хирургия имеет в распоряжении следующие виды операций:
- Свободную пластику. Используется полностью отделенный от донорской зоны кожный лоскут.
- Несвободную пластику. Дефект устраняется прилежащим кожным трансплантатом или участком ткани на питающей ножке. Последнее означает, что пересаживаемый лоскут частично отделен от основания. Его питание осуществляется через нетронутый участок кожи, по которому происходит кровоснабжение.
А) Ожог 3 степени. (B) Выполнялась оперативная хирургия. Для устранения дефекта был взят материал из кожи бедра. (C) Через шесть месяцев после операции. Была выполнена процедура отделения пальцев.
В свою очередь свободная пластика может быть:
- Васкуляризированной, при которой используется кожный лоскут с сосудами. Они соединяются с общей кровеносной системой.
- Неваскуляризированной, когда трансплантируются большие участки кожи. Пересаживаемый материал берут расщепленный, то есть с наружными долями эпидермиса, или послойный (на всю толщину кожи).
По времени пересадки операции бывают:
- первичными, когда закрываются свежие раны;
- вторичными, при которых устраняется сформировавшаяся через несколько месяцев после ожога рубцовая ткань.
Трансплантаты для пересадки кожи после ожога
Материал, который берут для осуществления пластики, различается по толщине:
- до 0,3 мм, состоит из эпидермиса и базального слоя кожи;
- 0,3 — 0,7 мм, в его состав входят ее верхние участки и основная часть дермы, что дает пересаженному лоскуту высокую эластичность;
- 0,8 — 1,1 мм, включает в себя все слои кожи.
Донорские участки располагаются на животе, внутренней стороне бедра, плеча, боковых долей грудной клетки, если кожа на них не повреждена. Возможно использование тканей другого человека, животных или искусственных материалов. Но собственная кожа для пересадки – лучший и самый часто применяемый вариант.
Подготовка к операции
До вмешательства необходимо сдать анализы (общие, кровь на инфекции, биохимию, коагулограмму, ЭКГ, флюорографию), проконсультироваться у анестезиолога. За пару недель до пластики нужно перестать принимать разжижающие кровь лекарства, отказаться от алкоголя и курения. В день операции нельзя есть и пить.
Как делают пластику после ожога
В большинстве случаев операцию проводят под общим наркозом. После того как он подействовал, процесс идет так:
- С помощью прозрачной пленки определяются размер и контуры проблемной зоны. По полученной выкройке наносят границы донорского лоскута на здоровую кожу.
- Скальпелем иссекается участок тканей, который будет пересажен. Аутотрансплантат обрабатывают специальным составом и отправляют в аппарат, который отделяет нужную по толщине часть.
- На донорской поверхности останавливают кровотечение. Для этого рану ушивают или наносят противомикробный заживляющий состав. Сверху накладывают повязку.
- Рубцовую поверхность протирают антисептиком и просушивают. Трансплантат помещают на нужное место. С помощью синтетических нитей его края соединяют с границами раны. Сверху накладывают стерильную повязку.
О том, как проводят пластику после ожога, смотрите в этом видео:
Реабилитация после пластики
Постоперационное восстановление включает в себя:
- перевязки в течение 10 — 14 дней, которые дополняются местным применением глюкокортикостероидов;
- прием антибиотиков и других назначаемых врачом препаратов;
- снятие швов через 10 — 14 дней;
- контроль состояния и процесса приживления трансплантата;
- отказ от алкоголя, курения, посещения бани, бассейна и занятий спортом;
- предохранение раны от попадания воды во время гигиенических процедур;
- ношение компрессионной повязки.
Через 4 — 6 недель можно делать физиопроцедуры, которые ускорят заживление и помогут сформировать малозаметные рубцы. Окончательный результат операции проявится через 6 — 12 месяцев.
Возможные осложнения
После эстетического вмешательства восстановление может идти не так, как следовало бы. Нельзя исключать осложнений:
- кровотечения в области швов;
- попадания в рану инфекции;
- затянувшегося по времени заживления;
- серомы;
- затрудненности движений при пересадке кожи на конечности;
- формирования келоидного рубца;
- нарушения чувствительности прооперированной области;
- отторжения части или всего пересаженного лоскута.
Проблемы могут возникнуть из-за ошибок врача, но чаще это бывает при неверном поведении пациента во время реабилитации.
Рекомендуем прочитать об операции симпатэктомии. Вы узнаете о показаниях к хирургическому вмешательству, вариантах проведения, возможных осложнениях после, стоимости.
А здесь подробнее о пластической хирургии рук.
Стоимость операции
Цена пластики бывает разной в зависимости от сложности. Поэтому она может обойтись и в 20000 р., и в 100000 р. Прежде чем выбирать самую дешевую клинику, необходимо убедиться в достаточной квалификации хирурга.
Не стоит оставлять последствия ожога неизменными, всю жизнь расстраиваясь из-за собственной непривлекательности. Иногда операция – длинный и сложный путь. Но результат того стоит.
Источник
Число предложенных к настоящему времени способов кожной пластики сравнительно велико. Если учесть все модификации, разработанные применительно к решению отдельных частных задач, то количество их выразится многими десятками. Схематически все многочисленные пластики кожных дефектов свободными лоскутами могут быть разделены в зависимости от методики внесения трансплантата на две группы:
I. Трансплантация на поверхность дефекта.
II. Имплантация в глубину тканей.
Эти две группы способов свободной пересадки кожи подразделяют еще на две подгруппы.
1. В зависимости от величины лоскута: а) островковые методы; б) способы пластики большими лоскутами.
2. В зависимости от толщины лоскута: а) пластика эпидермальными лоскутами; б) пластика дермо-эпидермальными лоскутами; в) пластика лоскутами, состоящими из всей толщи кожи.
Из способов свободной пересадки кожи наибольшую известность в свое время получили следующие:
1) способ Reverdin;
2) способ Яновича – Чайнского;
3) способ Пясецкого и его модификации;
4) способы пересадки кожи «во всю толщу»;
5) пластика «расщепленными лоскутами»:
а) способ Thiersch;
б) дерматомная пластика, разновидностями которой является способ Zintel, метод
«почтовых марок» и метод Mowlem-Jackson.
В качестве пластического материала чаще всего используется кожа больного (аутопластика) и несколько реже – кожа от другого человека (гомопластика).
При использовании почти каждого из существующих методов кожной аутопластики можно достигнуть заживления послеожоговых ран. Это может подтвердить наш опыт пластики обширных гранулирующих ран по способу Пясецкого, который мы широко применяли до освоения в детской практике дерматома. Для успешного заживления глубоких ожогов при помощи того или иного метода свободной кожной пластики во многих случаях необходимо настойчивое, систематическое, повторное применение операций. Если этот очень важный принцип не соблюдается, то такая тактика не только не приводит к заживлению ожоговой раны и выздоровлению пострадавшего, но во многих случаях обусловливает длительное существование ее со всеми вытекающими последствиями и осложнениями.
Являясь убежденными сторонниками пластического восстановления дефектов кожи на месте глубоких ожогов, мы в силу объективных причин в ряде случаев не имели возможности применить эту операцию. Так, из 388 детей с глубокими ожогами аутопластика не произведена у 31 пострадавшего. Причины отказа от операций были разнообразны. В 3 случаях детей не оперировали в связи с переводом для продолжения лечения в другие лечебные учреждения. У 3 детей пластика ожогов не производилась потому, что родители не дали согласия на эти операции. Отсутствие показаний к операции из-за небольших размеров поражения имело место также у 3 больных. Глубокие ожоги у них были представлены отдельными небольшими ранами, которые эпителизировались от консервативного лечения. Тяжесть состояния, обусловленная обширностью поражения, общими осложнениями ожоговой болезни или сопутствующими заболеваниями, и наступившая смерть явились причинами отказа от пластики ран у 22 детей. Длительность жизни после ожога у этих детей была различной. В течение первых двух суток умерло 3 больных, в сроки до 30 дней – 11, от 30 до 70 дней – 7 больных. У одного больного смерть наступила через 100 дней после ожога. Ожоговая рана у него (45% поверхности тела), несмотря на длительное время, прошедшее с момента ожога, от некротических тканей полностью так и не очистилась, а следовательно, не была готова к кожной пластике.
Для заживления глубоких ожогов, включая и различные виды пластики ран, применявшиеся до поступления больных в клинику, была произведена 791 операция. Из этого числа операций в 597 случаях применялись аутотрансплантаты, в 63 – аутогомопластика, а при 131 операции для закрытия ожоговой поверхности использовались только гомолоскуты.
Статистические данные показывают, что в наибольшем числе случаев для восстановления утраченного покрова у детей использовались методы дерматомной кожной пластики. Из 660 ауто- и аутогомопластик пересадка лоскутов, срезанных при помощи дерматома, произведена в 483 случаях. Значительно реже (177 операций) применялись островковые методы пластики. Некоторые операции островковыми методами были выполнены для окончательного заживления оставшихся небольших участков ожоговых ран после пластики их современными дерматомными методами. Островковые методы кожной пластики, оказавшиеся весьма полезными, для окончательного заживления ран, в настоящее время, по-видимому, целесообразно применять только в подобных случаях. Большая часть пластических операций островковыми методами была выполнена у больных до поступления в клинику и у больных, находившихся под нашим наблюдением до того, как мы освоили в детской практике дерматом.
Основным методом пластического закрытия ожоговых ран в настоящее время должна быть пересадка свободных дерматомных трансплантатов. Большие дерматомные лоскуты были использованы 103 раза, из них в 94 случаях на лоскутах наносились насечки. Неперфорированные лоскуты применяли для закрытия ожоговых ран лица, иногда шеи и кистей, т. е. для пластики ран открытых участков тела, восстановленный покров на которых должен обладать хорошим косметическим результатом. Вся раневая поверхность сплошными дерматомными трансплантатами закрывалась в небольшом числе случаев у больных с площадью ожога до 10% поверхности тела и в единичных случаях при большей площади ожога. Попытки расширить показания для пластики большими дерматомными лоскутами обширных ожоговых ран у детей привели к неудачам, объясняющимся в основном недостатком ресурсов кожи и травматичностью операций при срезании большого количества пластического материала.
Стремление хирургов восстановить кожный покров при обширных глубоких ожогах, когда отсутствуют достаточные ресурсы здоровой кожи, привело к изысканию приемов и методов, позволяющих увеличить эти ресурсы. К таким методам относится пластика «почтовыми марками». Способ «почтовых марок» является современной разновидностью островковой пластики. Кожный лоскут, срезанный дерматомом, стороной, покрытой эпителием, наклеивают на бумагу и разрезают на «марки» размером 2- 4 см2. Марки укладывают на рану в шахматном порядке на расстоянии до 3-4 см одна от другой. Прижившие марки являются очагами эпителизации, что обеспечивает успешность последующего заживления ран. Естественно, что чем ближе они будут расположены одна от другой, тем меньше времени потребуется для заживления раны и тем прочнее будет восстановленный покров. Однако расстояние между «марками» лимитируется ограниченными ресурсами пластического материала. Применение пластики по так называемому методу почтовых марок позволяет увеличить площадь закрываемых ран в 2-3 раза по отношению к размерам использованного пластического материала. При ограниченных ресурсах пригодной для пересадки кожи с помощью метода «почтовых марок» можно добиться заживления таких обширных ран, которые невозможно было бы закрыть целыми лоскутами.
Операция методом «почтовых марок» кратковременна и малотравматична, поэтому к ней прибегают и в случаях, когда ресурсы здоровой кожи не ограничены, но состояние больного ослаблено. Для срезания кожи при пластике «марками» могут быть использованы различные донорские участки, в том числе и те, с которых удается получить узкие, небольшие трансплантаты. Срезание кожи – единственный травматичный момент этой операции. Удаление грануляций, подшивания кожных лоскутов не требуется. При этом имеется возможность исключить участки раны, непригодные для трансплантации. При пластике «марками» только часть раны закрывается трансплантатами, остальная часть замещается в последующем эпителием, разрастающимся с краев «марок». Чем больше периметр трансплантатов, тем больше зона эпителизации. В. А. Емельянов, а также В. И. Киянов и Е. И. Парис установили, что квадратная форма «марок» имеет меньший периметр, чем треугольная. В связи с этим они предлагают применять для пластики «марки» треугольной формы как имеющие наибольший периметр, а следовательно, и краевую зону эпителизации.
Недостатком метода «почтовых марок» является то, что в промежутках между «марками» неизбежно образуется рубец, ухудшающий в некоторой степени косметический и изредка функциональный результат.
Наибольшую настойчивость в пропагандировании этого метода проявили Lewis, Becker и Artz, Meeker и Snyder, Smith и Boise. Метод «почтовых марок» нашел применение не только за рубежом, но и в наших клиниках. Особенно полезным метод «марок» оказался при лечении обширных глубоких ожогов у детей, у которых ресурсы пластического материла крайне ограничены. Как уже указывалось, форма кусочков кожи, на которые рассекается дерматомный лоскут, может быть разнообразной. Иногда лоскуты, также наклеенные на бумагу, целесообразно рассекать на полоски шириной до 2 см.
Из пластических операций, выполненных с помощью дерматома, в наибольшем числе случаев у детей был применен метод «марок» и полосок. По этому способу в типичном виде произведено 210 операций. Кроме того, в 107 случаях пластика ожоговых ран методом «марок» производилась с одновременным использованием больших дерматомных лоскутов. Последними закрывали важные в функциональном отношении области суставов, шеи, подмышечную впадину, стопы, кисти. В одном случае большой дерматомный лоскут был использован для пластики обширных пролежней в области крестца. У 3 детей аутопластика обширных ран производилась по методу «марок» с одновременной пересадкой кожи по способу Пясецкого.
Ограниченные ресурсы аутопластического материала у детей заставляют использовать в ряде случаев кожу с ампутированных сегментов конечностей, в том числе с таких участков, как пальцы и подошвенная поверхность стопы. Кожу с ампутированных конечностей целесообразно называть утильной. Для закрытия глубоких обширных ожогов она была применена у 3 детей. У одного из них, кроме кожи с подошвенной поверхности стопы, были использованы ранее пересаженные и прижившие «марки» с ампутированной голени. У всех этих больных отмечено удовлетворительное приживление «марок» из утильной кожи.
К оперативным приемам, позволяющим увеличить ресурсы здоровой аутокожи, следует отнести пластику ран по методу Zintel. Автор предложил срезанный дерматомом толстый кожный лоскут (0,6 – 0,7 мм) разрезать по плоскости на два или три слоя и пересаживать на рану все полученные лоскуты. Один лоскут состоит в основном из эпидермиса и сосочкового слоя дермы, а второй и третий – почти исключительно из сетчатого слоя дермы, лишенной эпителия, но содержащей придатки кожи. Этот способ теоретически дает возможность закрыть трансплантатом раны, в 2 – 3 раза превышающие размеры донорских участков. К сожалению, в детской практике способ Zintel неприменим. Кожа у детей настолько тонкая, что нередко срезание даже одного слоя представляет большие трудности.
Также при лечении ожоговой болезни используется Аутогомопластика
Источник
Реконструктивно-восстановительная хирургия предлагает множество видов операций, способных полностью или частично устранить дефекты вследствие ожогов. Зачастую врачи прибегают к несложным методам кожной пластики, хотя здесь все будет зависеть от параметров ожогового участка, а также его локализации.
Показания к пластике кожи после ожогов или отморожений – в каких случаях необходимы реконструктивно-восстановительные операции?
Рассматриваемый вид хирургической манипуляции может быть назначен в следующих случаях:
- У больного диагностируется ожог 3 или 4 степени. При этом:
- Происходит образование грануляционной ткани, которая имеет ярко-розовую поверхность.
- Воспалительные процессы вокруг раны не наблюдаются, а при смене повязки отсутствует гной и фибринозный налет.
- Существует необходимость в закрытии большого кожного дефекта, что образовался вследствие обморожения.
Пластику кожи не могут проводить при следующих состояниях:
- Серьезные сбои в работе внутренних органов.
- Сахарный диабет.
- Онкозаболевания.
- Инфицирование организма.
- Нарушения, связанные со свертываемостью крови.
- Лучевая терапия. По ее окончанию дату проведения указанной манипуляции необходимо обговаривать с врачом.
Как выбрать оптимальные сроки для выполнения пластических операций после ожогов?
Время проведения рассматриваемого хирургического вмешательства будет определяться параметрами поврежденного участка, а также внешним видом раны:
- Если пораженный участок глубокий, но ограниченный в своих размерах (не более 8% от поверхности тела), реконструктивно-восстановительную операцию проводят в первые дни с момента получения ожога. Пластике в обязательном порядке предшествует некрэктомия – процедура по удалению мертвых тканей. Здесь есть два варианта:
- Кожную пластику осуществляют немедленно после некрэктомии – первичная пластика.
- Пластическую операцию производят через 2-3 дня после удаления мертвых тканей – первично-отсроченная пластика. За этот период успевает образоваться рыхлая соединительная ткань.
- При глубоких и обширных ожоговых ранах сначала проводятся терапевтические мероприятия, благодаря которым рана очищается от отмерших тканей. Сигналом для проведения вторичной пластики является образование грануляционной ткани. Подобный процесс может иметь место через 3-4 недели после ожога. Указанный вид хирургического вмешательства именуют вторичной пластикой. В некоторых случаях на полное очищение ожогового участка может уйти 1-3 месяца. Это связано с большой площадью и глубиной ожога.
Виды реконструктивно-восстановительных операций и ожоговой пластики в комбустиологии
На сегодняшний день существует несколько методик, нацеленных на ликвидацию дефекта, образовавшегося вследствие сильного ожога.
Главным компонентом подобных операций является кожный лоскут.
В зависимости от того, каким именно образом добывают такой лоскут, различают несколько видов реконструктивно-восстановительных манипуляций:
Баллонное растяжение тканей
Необходимый лоскут формируется путем растяжения близлежащего с раной участка кожи.
Подобный эффект достигается, благодаря введению под кожу мизерного силиконового баллона, в который пару раз в неделю на протяжении 1-2 месяцев вливают физиологический раствор.
Увеличение объемов баллона благоприятствует растягиванию кожи и формированию «излишков».
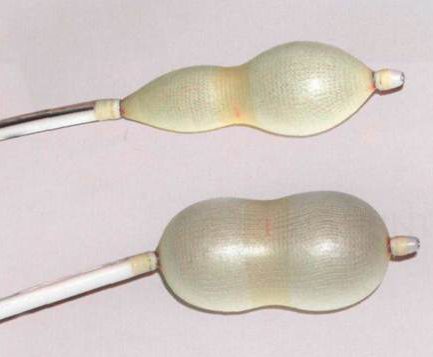
Недостатки:
- Не может использоваться для слишком больших ожоговых участков.
- Процесс растягивания кожи занимает не менее 1 месяца.
Преимущества:
- Эстетичность полученного эффекта. Закрытый лоскутом участок будет идентичен по цвету и иным параметрам с окружающими тканями.
- Отсутствие рубцовых изменений в области взятия лоскута.
Техника кожных лоскутов методом их выкраивания из кожи пациента
В зависимости от типа лоскутов и места их взятия, различают несколько видов реконструктивно-восстановительных операций:
1. Свободная кожная пластика
Наиболее распространенный в наши дни способ хирургического лечения ожогов. Нужный лоскут иссекают на любом участке тела пациента и налаживают на ожоговый участок.
Указанная пластика бывает двух видов:
— Васкуляризированная, когда применяют цельный кожный лоскут, в котором присутствует сосудистая сеть. Благодаря этому, после пересадки возобновляется кровообращение в пораженной зоне.
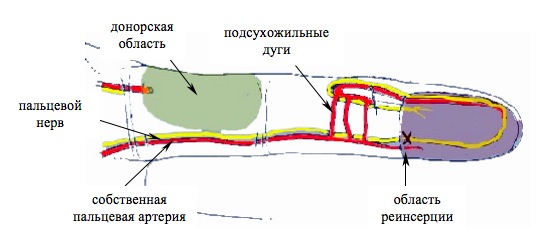
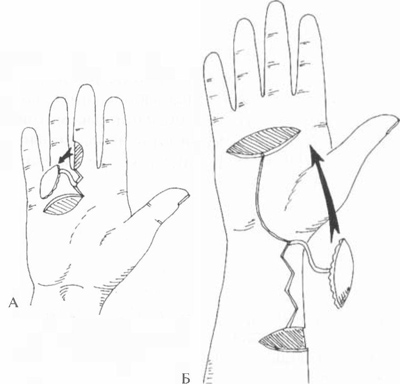
Донорский участок в дальнейшем следует закрывать посредством местных тканей. Этот метод применяется для незначительных по площади ожоговых участков, т.к. сформировать объемный донорский лоскут невозможно.
— Неваскуляризированная, при использовании расщепленного кожного лоскута. Актуальна в тех случаях, когда имеют место быть обширные и глубокие ожоговые раны.
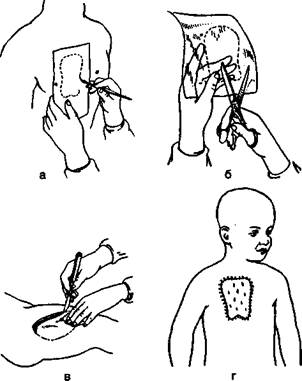
Пластика кожи перфорированным кожным лоскутом: а, б — изготовление шаблона, в — выкраивание лоскута, г — результат пластики
Донорский материал имеет толщину около 0,5 мм и состоит из эпителия и дермы. Он легко приживается на раневой поверхности. Место взятия лоскута, благодаря сохраненным придаткам кожи, восстанавливается самостоятельно, без дополнительных манипуляций. В связи с этим один и тот же донорский участок можно использовать несколько раз. Формирование лоскута происходит посредством специального медицинского прибора – дерматома. Он позволяет проводить работу с обширными участками эпителия.
2. Несвободная кожная пластика
При рассматриваемой методике используют лоскуты, что содержат подкожную клетчатку. Это способствует успешному и быстрому приживлению донорского материала.
Данная кожная пластика актуальна при необширных ожогах.
Она бывает нескольких видов:
- Итальянская (перекрестная) пластика. В ее основе – формирование лоскута на ножке, который иногда включает мышечные фасции. Донорская зона должна быть расположена вблизи от дефектного участка. К примеру, закрывать ожоговый участок на левой голени лучше всего лоскутом на ножке с правой голени.
 Если же дефект расположен на кисти руки, наиболее удобно иссечь кожу на животе. Ножку отсекают не сразу, а через несколько дней после пришивания лоскута. Это создает неудобства для пациента: определенный период времени он должен находиться в вынужденном положении. Кроме того, указанный вид пластики не применяют для крупных раневых поверхностей.
Если же дефект расположен на кисти руки, наиболее удобно иссечь кожу на животе. Ножку отсекают не сразу, а через несколько дней после пришивания лоскута. Это создает неудобства для пациента: определенный период времени он должен находиться в вынужденном положении. Кроме того, указанный вид пластики не применяют для крупных раневых поверхностей. - Пластика кровоснабжаемым лоскутом с использованием микрохирургической техники. В некоторых источниках ее также именуют островковой пластикой.
 Хирурги, при помощи специальных приборов формирует кожно-мышечный лоскут, отсекая при этом сосуды, отвечающие за кровоснабжение. Эти же сосуды подключают в дальнейшем к венам и артериям, что расположены в ожоговом участке, а сам лоскут сшивают с краями дефекта. Данный вид кожной пластики открывает весьма обширные горизонты в реконструктивно-восстановительной хирургии. Ведь посредством «островка» возможно ликвидировать дефекты любых размеров на любом участке тела.
Хирурги, при помощи специальных приборов формирует кожно-мышечный лоскут, отсекая при этом сосуды, отвечающие за кровоснабжение. Эти же сосуды подключают в дальнейшем к венам и артериям, что расположены в ожоговом участке, а сам лоскут сшивают с краями дефекта. Данный вид кожной пластики открывает весьма обширные горизонты в реконструктивно-восстановительной хирургии. Ведь посредством «островка» возможно ликвидировать дефекты любых размеров на любом участке тела. - Пластика мигрирующим стеблем. Зачастую используют для замещения дефектных участков на лице. Производят операцию в три этапа, что отнимает большое количество времени (около 40-50 дней).
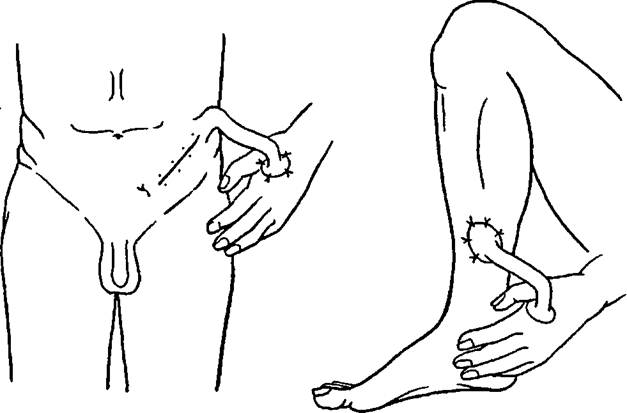 Изначально, на животе, груди или других частях тела, где есть складки, формируют лоскут на двух ножках. Его края плотно сшивают между собой, образуя тем самым трубку. Через пару недель после заживления лоскута начинают тренировать ту его ножку, которую будут отсекать. Принцип тренировки заключается в пережатии резиновой трубкой этой самой ножки. Общая длительность таких тренировок составляет 2-3 недели, а процедуру повторяют 3-4 раза на день. Но главным показателем является цвет стебля: он должен сохранять свой розовый окрас. При устранении ожоговых дефектов на лице вторым этапом данной пластики будет перемещение стебля на кисть руки. Далее описанным выше способом тренируют вторую ножку лоскута, которую потом пересаживают непосредственно на край пораженного участка. По аналогичным правилам производят отсечение лоскута от кисти руки, после чего хирург осуществляет распластывание стебля и пришивание его к краям поврежденного участка.
Изначально, на животе, груди или других частях тела, где есть складки, формируют лоскут на двух ножках. Его края плотно сшивают между собой, образуя тем самым трубку. Через пару недель после заживления лоскута начинают тренировать ту его ножку, которую будут отсекать. Принцип тренировки заключается в пережатии резиновой трубкой этой самой ножки. Общая длительность таких тренировок составляет 2-3 недели, а процедуру повторяют 3-4 раза на день. Но главным показателем является цвет стебля: он должен сохранять свой розовый окрас. При устранении ожоговых дефектов на лице вторым этапом данной пластики будет перемещение стебля на кисть руки. Далее описанным выше способом тренируют вторую ножку лоскута, которую потом пересаживают непосредственно на край пораженного участка. По аналогичным правилам производят отсечение лоскута от кисти руки, после чего хирург осуществляет распластывание стебля и пришивание его к краям поврежденного участка.
Источник
