Патогенез внебольничной пневмонии у пожилых
Московская медицинская академия им. И.М.Сеченова
Пневмония – острое инфекционное заболевание, преимущественно бактериальной этиологии, характеризующееся очаговым поражением респираторных отделов легких, наличием внутриальвеолярной экссудации, выявляемой при физикальном и/или инструментальном исследовании, выраженными в различной степени лихорадочной реакцией и интоксикацией.
Пневмония является одним из наиболее распространенных заболеваний. Так, в России среднестатистические показатели заболеваемости составляют 10–150/00 [1]. Риск развития пневмонии увеличивается с возрастом. Распространенность внебольничных пневмоний среди лиц пожилого и старческого возраста в Москве составляет 17,40/00, а в США – 20–400/00 [2]. По данным National Center for Health Statistics, у пожилых людей заболеваемость внебольничной пневмонией в 2 раза выше, чем у лиц молодого возраста; частота госпитализаций при этом заболевании с возрастом увеличивается более чем в 10 раз. Летальность при пневмонии среди больных старше 60 лет в 10 раз выше, чем в других возрастных группах, и достигает 10–15% при пневмококковых пневмониях [2].
Умение своевременно диагностировать и правильно лечить пневмонию необходимо врачам различных специальностей, курирующих пожилых больных (терапевты, невропатологи, психиатры, хирурги и др.), поскольку пневмония у них часто ассоциируется с различными сопутствующими заболеваниями, нередко с декомпенсацией фоновых заболеваний, протекает со скудной или атипичной клинической симптоматикой, что затрудняет своевременную диагностику, усложняет лечение больного и ухудшает прогноз заболевания.
Клиническое течение
Клинические проявления пневмонии складываются из легочной и внелегочной симптоматики.
Легочные проявления
При пневмонии у пожилых больных такие классические признаки, как притупление перкуторного звука, крепитация не всегда отчетливо выражены, а в ряде случаев отсутствуют [2]. Это можно объяснить тем, что феномен уплотнения легочной ткани при пневмониях у пожилых не всегда достигает той степени, которая была бы достаточной для формирования указанных признаков. Часто имеющаяся у пожилых больных дегидратация, обусловленная различными причинами (поражение желудочно-кишечного тракта, опухолевый процесс, лечение диуретиками), ограничивает процессы экссудации в альвеолы, в связи с чем нарушается образование легочного инфильтрата. С другой стороны, у пожилых сложно однозначно трактовать выявленные при перкуссии и аускультации признаки в связи с наличием фоновой патологии (сердечная недостаточность, опухоли легкого, хронические обструктивные заболевания легких – ХОЗЛ). Так, перкуторную тупость при пневмонии трудно отличить от ателектаза, бронхиальное дыхание с наличием хрипов может быть следствием наличия пневмосклеротического участка, влажные мелкопузырчатые хрипы могут выслушиваться при наличии левожелудочковой недостаточности. Ошибочная интерпретация аускультативных данных является наиболее частой причиной клинической гипердиагностики пневмонии у пожилых.
Кашель, малопродуктивный или с отделением мокроты, является частым проявлением пневмонии, однако у ослабленных больных при угнетении кашлевого рефлекса (инсульт, болезнь Альцгеймера) может отсутствовать.
Характерным признаком пневмонии является одышка, которая может быть одним из основных (а иногда и единственным) из ее проявлений у стариков.
Внелегочная симптоматика
Лихорадка при пневмонии в пожилом и старческом возрасте наблюдается довольно часто (75–80%), хотя по сравнению с более молодыми пациентами заболевание чаще протекает с нормальной или даже пониженной температурой, что является прогностически менее благоприятным.
Частыми проявлениями пневмонии у пожилых являются нарушения со стороны ЦНС в виде апатии, сонливости, заторможенности, потери аппетита, спутанности сознания, вплоть до развития сопорозного состояния. Указанная симптоматика, особенно быстро развившаяся, заставляет врача подозревать острое нарушение мозгового кровообращения [2, 3]. В ряде случаев первыми проявлениями пневмонии становится внезапное нарушение физической активности, развитие апатии, потеря интереса к окружающему, отказ от еды, недержание мочи. Подобные ситуации иногда ошибочно трактуют как проявление сенильной деменции.
Из клинических проявлений пневмонии у пожилых на первый план может выступать декомпенсация фоновых заболеваний. Так, у больных с ХОЗЛ клинические проявления пневмонии могут характеризоваться усилением кашля, появлением дыхательной недостаточности, что может ошибочно расцениваться как обострение хронического бронхита. При развитии пневмонии у больного с застойной сердечной недостаточностью, последняя может прогрессировать и стать рефрактерной к лечению. Клиническими проявлениями пневмонии могут также быть декомпенсация сахарного диабета с развитием кетоацидоза у пожилых больных сахарным диабетом, появление признаков печеночной недостаточности у больных циррозом печени, развитие или прогрессирование почечной недостаточности у больных хроническим пиелонефритом.
Лейкоцитоз может отсутствовать у трети больных с пневмонией, что является неблагоприятным прогностическим признаком, особенно при наличии нейтрофильного сдвига. Данные лабораторные изменения не имеют возрастных особенностей.
Этиология внебольничной пневмонии
Классификация, наиболее полно отражающая особенности течения внебольничной пневмонии и позволяющая обосновать этиотропную терапию, построена по этиологическому принципу. Однако на практике уточнение этиологии пневмонии мало реально из-за недостаточной информативности и значительной продолжительности традиционных микробиологических исследований. В то же время лечение пневмонии должно быть начато неотложно при установлении клинического диагноза. Кроме того, по нашим данным, у 35% больных с внебольничной пневмонией отсутствует продуктивный кашель в ранние сроки заболевания (у пожилых – в 50% случаев и более).
В ряде случаев (20–45%) даже при наличии адекватных проб мокроты не удается выделить возбудителя [4]. Таким образом, этиологический диагноз пневмонии на основании выделения возбудителя из мокроты не удается установить в рутинной клинической практике у большинства больных, а бактериемия при внебольничной пневмонии встречается не чаще чем в 25% случаев. Таким образом, основным подходом к лечению внебольничной пневмонии является эмпирический выбор антибактериальных средств, который должен основываться на данных фармакоэпидемиологических исследований.
Внебольничную пневмонию могут вызывать практически все известные условно-патогенные микроорганизмы, однако этиология заболевания, как правило, непосредственно связана с нормальной микрофлорой верхних дыхательных путей. По данным фармакоэпидемиологических исследований, проведенных в последние годы за рубежом, наиболее частым возбудителем внебольничной пневмонии у больных всех возрастных групп является пневмококк (Streptococcus pneumoniae) [5–7], на долю которого приходится 30% и более случаев заболевания. Вторым по частоте (8–25%) возбудителем является гемофильная палочка (Haemophilus influenzae). Атипичные микроорганизмы (микоплазмы и хламидии) занимают третье место, однако они преимущественно встречаются у больных молодого и среднего возраста. Для больных пожилого возраста эти возбудители не характерны. Другие микроорганизмы – стафилококки, грамотрицательные бактерии, легионелла – выявляются с частотой 5–7%.
На основании клинической картины заболевания и данных обследования больного не представляется возможным судить об этиологии пневмонии, хотя с учетом предрасполагающих факторов или возникающих осложнений можно сделать предположение о вероятных возбудителях (табл. 1). Это может иметь определяющее значение в выборе оптимального антибактериального средства.
Антибактериальные средства, применяющиеся для лечения внебольничной пневмонии
Бензилпенициллин. Проявляет высокую активность в отношении наиболее частого возбудителя внебольничной пневмонии – S.pneumoniae. В последние годы отмечено увеличение резистентности пневмококков к пенициллину и в некоторых странах уровень резистентности достигает 40%, что ограничивает использование этого препарата [8]. Бензилпенициллин проявляет природную активность в отношении стафилококков, хотя частота штаммов, продуцирующих b-лактамазы и инактивирующих препарат, составляет более 50%. Бензилпенициллин не активен в отношении частых возбудителей пневмонии у пожилых – гемофильной палочки и других грамотрицательных бактерий.
Аминопенициллины (ампициллин, амоксициллин). Характеризуются более широким спектром активности по сравнению с бензилпенициллинами, однако не стабильны к b-лактамазам стафилококков и грамотрицательных бактерий. Амоксициллин имеет преимущество перед ампициллином, так как лучше всасывается в желудочно-кишечном тракте, реже дозируется и лучше переносится. Амоксициллин можно применять при нетяжелом течении пневмонии в амбулаторной практике и у пожилых без сопутствующей патологии.
Защищенные аминопенициллины – амоксициллин/клавуланат. В отличие от ампициллина и амоксициллина, препарат активен в отношении штаммов бактерий, продуцирующих b-лактамазы, которые ингибируются клавуланатом, входящим в его состав. Амоксициллин/клавуланат проявляет высокую активность в отношении большинства возбудителей внебольничной пневмонии у пожилых, включая анаэробы. В настоящее время рассматривается как ведущий препарат при лечении внебольничных инфекций дыхательных путей. Наличие парентеральной формы позволяет использовать препарат у госпитализированных больных при тяжелом течении пневмонии. В целях снижения стоимости лечения рекомендуется ступенчатая терапия, т.е. последовательная замена парентеральной формы на пероральную при получении начального клинического эффекта для завершения полного курса лечения.
Цефуроксим и цефуроксим аксетил. Относятся к цефалоспоринам II поколения. Спектр действия близок к амоксициллин/клавуланату, за исключением анаэробных микроорганизмов. Штаммы пневмококка, устойчивые к пенициллину, также могут быть устойчивы к цефуроксиму. Наряду с амоксициллин/клавуланатом препараты рассматриваются в качестве средств первого ряда при лечении внебольничной пневмонии у пожилых – цефуроксим аксетил в амбулаторной практике, цефуроксим у госпитализированных больных.
Цефотаксим и цефтриаксон. Относятся к парентеральным цефалоспоринам III поколения. Обладают высокой активностью в отношении большинства грамотрицательных бактерий и пневмококков, включая штаммы, резистентные к пенициллину. Являются препаратами выбора при лечении тяжелых пневмоний у пожилых. Цефтриаксон является оптимальным препаратом для парентерального лечения пожилых больных с пневмонией на дому из-за удобства введения – 1 раз в сутки.
Макролиды. В настоящее время рассматриваются как ведущие средства при лечении внебольничной пневмонии нетяжелого течения у детей и больных молодого и среднего возраста из-за их высокой активности в отношении микоплазм и хламидий, наряду с типичными бактериальными возбудителями.
Однако у больных пожилого возраста значение макролидов ограничено из-за особенностей спектра возбудителей (табл. 2). Кроме того, в последние годы отмечено увеличение резистентности пневмококков и гемофильной палочки к макролидам [9]. Макролиды у пожилых следует назначать при тяжелой пневмонии в сочетании с цефалоспоринами III поколения.
Аминогликозиды. Не действуют на основной возбудитель внебольничной пневмонии – S.pneumoniae, обладают слабой активностью в отношении других распространенных возбудителей – H.influenzae, K.pneumoniae. Часто практикующееся в амбулаторной практике назначение аминогликозидов для лечения внебольничной пневмонии следует считать ошибочным.
Фторхинолоны. Препараты I поколения (ципрофлоксацин и офлоксацин) не нашли широкого применения при лечении внебольничной пневмонии из-за невысокой активности в отношении основного возбудителя – S.pneumoniae. Препараты нового поколения фторхинолонов обладают более высокой активностью в отношении этого возбудителя, в связи с чем рассматриваются как потенциально ведущие средства при внебольничной пневмонии, однако требуется проведение дополнительных исследований. В нашей стране зарегистрирован один препарат этой подгруппы – грепафлоксацин. На стадии клинического изучения находится еще ряд препаратов – моксифлоксацин, гатифлоксацин, клинафлоксацин, гемифлоксацин.
Характеристика антимикробной активности перечисленных и других антибактериальных препаратов представлена в табл. 3.
Программа эмпирической антибактериальной терапии
В целях оптимизации антибактериальной терапии целесообразно выделить несколько подгрупп среди больных пожилого возраста – у амбулаторных больных в зависимости от наличия или отсутствия сопутствующей патологии, у госпитализированных больных – в зависимости от тяжести течения и наличия осложнений. Это деление обусловлено различием в спектре предполагаемых возбудителей. Программа начальной эмпирической терапии внебольничной пневмонии у пожилых представлена в табл. 4, а рекомендуемые дозы основных антибактериальных препаратов – в табл. 5.
Данные схемы согласуются с рекомендацией пульмонологов Европы и общества инфекционных заболеваний Северной Америки [5, 10].
До начала антибактериальной терапии у всех госпитализированных больных обязателен забор двух проб крови для исследования гемокультуры и забор мокроты (при ее наличии) для окраски микроскопии окрашенного препарата и культурального выделения возбудителей. У амбулаторных больных бактериологическое исследование крови и мокроты нецелесообразно.
При неосложненной внебольничной пневмонии антибактериальная терапия может быть завершена по достижении стойкой нормализации температуры тела (в течение 3–4 дней). При таком подходе длительность лечения обычно составляет от 5 до 10 дней. При стафилококковых пневмониях целесообразна более длительная антибактериальная терапия – в течение 10–14 дней. Длительность антибактериальной терапии осложненных внебольничных пневмоний у пожилых определяется индивидуально, например, при абсцедирующей пневмонии ее предпочтительно проводить в течение 14–21 дня, причем по достижении первоначального эффекта смена антибиотика в пределах указанной длительности лечения нецелесообразна.
Литература
1. Антибактериальная терапия пневмоний у взрослых. Учебно-методическое пособие для врачей. М.: РМ-Вести, 1998; 28 с.
1. Антибактериальная терапия пневмоний у взрослых. Учебно-методическое пособие для врачей. М.: РМ-Вести, 1998; 28 с.
2. Дворецкий Л.И., Лазебник Л.Б., Яковлев С.В. Диагностика и лечение бактериальных инфекций у пожилых. М.: Универсум Паблишинг, 1997; 54 с.
3. Яковлев С.В. Лечение инфекций нижних дыхательных путей у больных пожилого возраста. Тер. арх., 1997; 12: 57–63.
4. Geddes AM. Empiric therapy in lower respiratory tract-infection – an ongoing challenge. J Chemotherapy 1997; 9 (Suppi 3): 5–9.
5. Bartlett JG, Breiman RF, Mandell LA, File TM. Community-acquired pneumonia in adults: guidelines for management. Clin Infect Dis 1998; 26: 811–38.
6. Finch RG. Pneumonia: the impact of antibiotic resistance on its management. Microb Drug Res 1995; 1 (2): 149–58.
7. Doern GV. Trends in antimicrobial susceptibility of bacterial pathogens of the respiratory tract. Amer J Med 1995; 99 (Suppl 6В): 3S–7S.
8. Jacobs MR. Respiratory tractinfection: epidemiology and surveillance. J Chemotherapy 1997; 9 (Suppl 3): 10–17.
9. Schito GC, Mannelli S, Pesce A, and the Alexander Project Group. Trends in the activity of macrolide and beta-lactam antibiotics and resistance development. J Chemotherapy 1997; 9 (Suppl 3): 18-28.
10. Guidelines for management of adult community-acquired lower respiratory tractinfections. Eur Respir L 1998; 11: 986–91.
У пожилых пневмония протекает со скудной или атипичной клинической симптоматикой
Основным подходом к лечению внебольничной пневмонии является эмпирический выбор антибактериальных средств
Источник
Пневмония относится к числу наиболее распространенных острых заболеваний, это – группа различных по этиологии, патогенезу, морфологической характеристике острых инфекционных (преимущественно бактериальных) заболеваний, характеризующихся очаговым поражением респираторных отделов легких с обязательным наличием внутриальвеолярной экссудации.
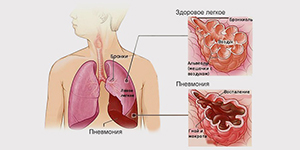 Внебольничная пневмония (синонимы: домашняя, амбулаторная) – это острое заболевание, возникшее во внебольничных условиях, сопровождающееся симптомами инфекции нижних дыхательных путей (температура, кашель, боли в груди, одышка) и “свежими” очагово-инфильтративными изменениями в легких при отсутствии очевидной диагностической альтернативы.
Внебольничная пневмония (синонимы: домашняя, амбулаторная) – это острое заболевание, возникшее во внебольничных условиях, сопровождающееся симптомами инфекции нижних дыхательных путей (температура, кашель, боли в груди, одышка) и “свежими” очагово-инфильтративными изменениями в легких при отсутствии очевидной диагностической альтернативы.
Причинами развития воспалительной реакции в респираторных отделах легких могут быть как снижение эффективности защитных механизмов организма, так и массивность дозы микроорганизмов и/или их повышенная вирулентность. Аспирация содержимого ротоглотки – основной путь инфицирования респираторных отделов легких, а значит и основной патогенетический механизм развития пневмонии. В нормальных условиях ряд микроорганизмов, например Streptococcus pneumoniae, могут колонизировать ротоглотку, но нижние дыхательные пути при этом остаются стерильными.
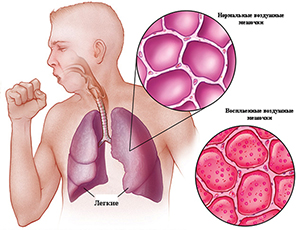 В случаях же повреждения механизмов “самоочищения” трахеобронхиального дерева, например, при вирусной респираторной инфекции, создаются благоприятные условия для развития пневмонии. В отдельных случаях самостоятельным патогенетическим фактором могут быть массивность дозы микроорганизмов или проникновение в респираторные отделы легких даже единичных высоковирулентных микроорганизмов, устойчивых к действию защитных механизмов организма, что также приводит к развитию пневмонии.
В случаях же повреждения механизмов “самоочищения” трахеобронхиального дерева, например, при вирусной респираторной инфекции, создаются благоприятные условия для развития пневмонии. В отдельных случаях самостоятельным патогенетическим фактором могут быть массивность дозы микроорганизмов или проникновение в респираторные отделы легких даже единичных высоковирулентных микроорганизмов, устойчивых к действию защитных механизмов организма, что также приводит к развитию пневмонии.
Этиология внебольничной пневмонии непосредственно связана с нормальной микрофлорой, колонизующей верхние отделы дыхательных путей. Из многочисленных микроорганизмов лишь некоторые, обладающие повышенной вирулентностью, способны при попадании в нижние отделы дыхательных путей вызывать воспалительную реакцию.
Такими типичными возбудителями внебольничной пневмонии являются:
- Streptococcus pneumoniae;
- Haemophilus influenzae.
Определенное значение в этиологии внебольничной пневмонии имеют атипичные микроорганизмы, хотя точно установить их этиологическую значимость сложно:
- Chlamydophila (Chlamydia) pneumoniae;
- Mycoplazma pneumoniae;
- Legionella pneumophila.
К типичным, но редким возбудителям внебольничной пневмонии относятся:
- Staphylococcus aureus;
- Klebsiella pneumoniae, реже другие энтеробактерии;
- Streptococcus pneumoniae – самый частый возбудитель внебольничной пневмонии у лиц всех возрастных групп.
Препаратами выбора при лечении пневмококковой пневмонии являются беталактамные антибиотики – бензилпенициллин, аминопенициллины, в том числе защищенные; цефалоспорины II-III поколения. Также высокоэффективны новые фторхинолоны (левофлоксацин, моксифлоксацин).
Достаточно высокой антипневмококковой активностью и клинической эффективностью обладают макролидные антибиотики (эритромицин, рокситромицин, кларитромицин, азитромицин, спирамицин, мидекамицин, ) и линкозамиды. Но все же макролидные антибиотики при этой пневмонии являются резервными средствами при непереносимости бета-лактамов.
клинически значимый возбудитель пневмонии, особенно у курильщиков и больных ХОБЛ (хроническая обструктивная болезнь легких). Высокой природной активностью в отношении гемофильной палочки обладают аминопенициллины (амоксициллин), “защищенные” аминопенициллины (амоксициллин/ клавуланат), цефалоспорины II-IV поколений, карбапенемы, фторхинолоны (ранние – ципрофлоксацин, офлоксацин и новые – левофлоксацин, моксифлоксацин, гатифлоксацин).
Chlamydophila (Chlamydia) pneumoniae и Mycoplazma pneumoniae
обычно характеризуются нетяжелым течением. Микоплазменные пневмонии – чаще встречается у лиц моложе 40 лет. Средствами выбора для лечения этих пневмоний являются макролиды и доксициклин. Также высокоэффективны новые фторхинолоны.
обычно характеризуется тяжелым течением. Препаратом выбора для лечения легионеллезной пневмонии являются макролидные антибиотики (эритромицин, кларитромицин, азитромицин). Высокоэффективны также ранние и новые фторхинолоны.
нечастый возбудитель внебольничной пневмонии, однако его значение возрастает у пожилых людей, у лиц принимающих наркотики, злоупотребляющих алкоголем, после перенесенного гриппа. Препаратами выбора при стафилококковых пневмониях являются оксациллин, также эффективны амоксициллин/клавуланат, цефалоспорины, фторхинолоны.
и другие энтеробактерии очень редкие возбудители внебольничной пневмонии, имеют этиологическое значение лишь у некоторых категорий пациентов (пожилой возраст, сахарный диабет, застойная сердечная недостаточность, цирроз печени). Наиболее высокой природной активностью в отношении этих возбудителей обладают цефалоспорины III-IV поколений, карбапенемы, фторхинолоны.
Подозрение на пневмонию должно возникать при наличии у больного лихорадки в сочетании с жалобами на кашель, одышку, отделение мокроты и/или боли в груди. Больные часто жалуются на немотивированную слабость, утомляемость, сильное потоотделение, особенно по ночам.

Если у вас наблюдаются подобные
симптомы, советуем
Такие признаки пневмонии, как остролихорадочное начало, боли в груди и.т.д. могут отсутствовать – особенно у ослабленных больных и лиц пожилого возраста.
 При нетяжелой пневмонии антибактериальная терапия может быть завершена по достижении стойкой нормализации температуры тела в течение 3-4 дней. При таком подходе длительность лечения обычно составляет 7-10 дней. В случаях наличия клинических и/или эпидемиологических данных о микоплазменной или хламидийной этиологии пневмонии продолжительность терапии должна составлять 14 дней. Более длительные курсы антибактериальной терапии показаны при пневмонии стафилококковой этиологии или вызванной грамотрицательными энтеробактериями – от 14 до 21 дня.
При нетяжелой пневмонии антибактериальная терапия может быть завершена по достижении стойкой нормализации температуры тела в течение 3-4 дней. При таком подходе длительность лечения обычно составляет 7-10 дней. В случаях наличия клинических и/или эпидемиологических данных о микоплазменной или хламидийной этиологии пневмонии продолжительность терапии должна составлять 14 дней. Более длительные курсы антибактериальной терапии показаны при пневмонии стафилококковой этиологии или вызванной грамотрицательными энтеробактериями – от 14 до 21 дня.
При указании на легионеллезную пневмонию длительность антибактериальной терапии составляет 21 день. При внебольничной пневмонии крайне важным является проведение быстрой оценки тяжести состояния больных с целью выделения пациентов, требующих проведения неотложной интенсивной терапии. Выделение больных с тяжелой пневмонией в отдельную группу представляется крайне важным, учитывая высокий уровень летальности, наличие, как правило, у пациентов тяжелой фоновой патологии, особенности этиологии заболевания и особые требования к антибактериальной терапии.
Поздняя диагностика и задержка с началом антибактериальной терапии (более 8 часов) обусловливает худший прогноз заболевания.
К сожалению, пневмония может иметь различные осложнения, такие как:
- плевральный выпот;
- эмпиема плевры (скопление гноя в плевральной полости);
- деструкция/абсцедирование легочной ткани (формирование ограниченных полостей в легочной ткани);
- острая дыхательная недостаточность;
- инфекционно-токсический шок;
- сепсис;
- перикардит, миокардит (заболевания сердца);
- нефрит (заболевание почек) и другие.
При пневмонии нужно проводить дифференциальный диагноз с такими заболеваниями как:
- туберкулез легких;
- новообразования (первичный рак легкого, эндобронхиальные метастазы, аденома бронха, лимфома);
- тромбоэмболия легочной артерии и инфаркт легкого;
- иммунопатологические заболевания (идиопатический легочный фиброз, эозинофильная пневмония, бронхоцентрический гранулематоз, облитерирующий бронхиолит с организующейся пневмонией, аллергический бронхолегочный аспергиллез, волчаночный пневмонит, системные васкулиты);
- прочие заболевания/патологические состояния (застойная сердечная недостаточность, лекарственная (токсическая) пневмопатия, аспирация инородного тела, саркоидоз, легочный альвеолярный протеиноз; липоидная пневмония, округлый ателектаз).
В заключении надо сказать, что поставить диагноз, определить степень тяжести заболевания и прогноз может только врач. При наличии у больного повышенной температуры тела, сухого кашля или кашля с отделением мокроты, одышки, боли в груди, немотивированной слабости, утомляемости, сильном потоотделении, особенно по ночам, обратитесь к врачу-терапевту.
Собственная лаборатория и инструментальная база «СМ-Клиника» позволяет быстро провести диагностику и поставить диагноз пневмонии. Вам будет назначено своевременное лечение пневмонии, индивидуальное для каждого, с учетом тяжести заболевания, возраста, сопутствующих заболеваний. Врач-терапевт поможет Вам снова стать здоровым.
Источник
