Ожоги тела у детей классификация


Ожоги у детей – разновидность травмы, возникающей при поражении тканей физическими и химическими факторами (тепловой энергией, электричеством, ионизирующим излучением, химикатами и др.). Клиника ожогов у детей зависит от воздействовавшего фактора, локализации, глубины, обширности повреждения тканей и включает местные (боль, гиперемию, отек, образование пузырей) и общие проявления (шок). Главными задачами диагностики ожогов у детей является определение характера ожоговой травмы, глубины и площади повреждения, для чего используются инфракрасная термография, измерительные методики. Лечение ожогов у детей требует проведения противошоковой терапии, туалета ожоговой поверхности, наложения повязок.
Общие сведения
Ожоги у детей – термическое, химическое, электрическое, лучевое повреждение кожных покровов, слизистых оболочек и подлежащих тканей. Среди общего числа лиц с ожоговой травмой дети составляют 20–30%; при этом почти половина из них – это дети до 3-х лет. Уровень летальности в связи с ожогами среди детей достигает 2-4%, кроме этого около 35% детей ежегодно остаются инвалидами. Высокая распространенность ожогов в детской популяции, склонность к развитию ожоговой болезни и тяжелых послеожоговых расстройств ставят вопросы предупреждения и лечения ожоговой травмы у детей в число приоритетных в детской хирургии и травматологии.
Особенности детской анатомии и физиологии таковы, что кожа у детей тоньше и нежнее, чем у взрослых, имеет развитую кровеносную и лимфатическую сеть и, следовательно, обладает большей теплопроводностью. Эта особенность способствует тому, что воздействие химического или физического агента, который у взрослого вызывает лишь поверхностное поражение кожи, у ребенка приводит к глубокому ожогу. Беспомощность детей во время травмы обусловливает более длительную экспозицию поражающего фактора, что также способствует глубине повреждения тканей. Кроме этого, несовершенство компенсаторных и регуляторных механизмов у детей может привести к развитию ожоговой болезни даже при поражении 5-10%, а в грудном возрасте или при глубоком ожоге – всего 3-5% поверхности тела. Таким образом, любые ожоги у детей протекают тяжелее, чем у взрослых, поскольку в детском возрасте быстрее наступают расстройства кровообращения, обмена, функционирования жизненно важных органов и систем.
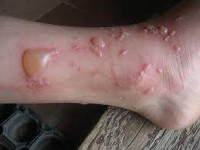
Ожоги у детей
Причины и классификация ожогов у детей
В зависимости от повреждающего агента ожоги у детей делятся на термические, химические, электрические и лучевые. Возникновение термических ожогов у детей в большинстве случаев обусловлено контактом кожи с кипятком, паром, открытым огнем, расплавленным жиром, раскаленными металлическими предметами. Дети раннего возраста чаще всего обвариваются горячими жидкостями (водой, молоком, чаем, супом). Нередко ожоги у детей возникают вследствие небрежности родителей, когда они погружают ребенка в слишком горячую ванну или надолго оставляют согреваться грелками. В школьном возрасте особую опасность для детей представляют различные пиротехнические забавы, разжигание костров, «эксперименты» с горючими смесями и т. д. Подобные шалости с огнем, как правило, заканчиваются плачевно, поскольку нередко приводят к обширным термическим ожогам. При термических ожогах у детей обычно поражаются покровные ткани, однако также могут отмечаться, ожоги глаз, дыхательных путей и пищеварительного тракта.
Химические ожоги встречаются реже и обычно случаются при неправильном хранении бытовых химических средств в доступном для детей месте. Маленькие дети могут нечаянно пролить на себя кислоту или щелочь, просыпать порошкообразное вещество, распылить аэрозоль с опасным химикатом, по ошибке выпить едкую жидкость. При приеме агрессивных химических веществ внутрь ожог пищевода у детей сочетается с ожогом полости рта и дыхательных путей.
Причинами электрических ожогов у маленьких детей становятся неисправность электроприборов, их неправильное хранение и эксплуатация, наличие в доме доступных для ребенка электророзеток, торчащих оголенных проводов. Более старшие дети обычно получают электрические ожоги, играя рядом с высоковольтными линиями, катаясь на крышах электричек, прячась в трансформаторных будках.
Лучевые ожоги у детей чаще всего связаны с попаданием на кожу прямых солнечных лучей в течение длительного периода времени. В целом на термические ожоги у детей приходится около 65-80% случаев, на электрические – 11%, на остальные виды – 10-15%.
В рамках данной темы будут рассмотрены особенности термических ожогов у детей.
Симптомы термических ожогов у детей
В зависимости от глубины поражения тканей термические ожоги у детей могут быть четырех степеней.
Ожог I степени (эпидермальный ожог) характеризуется поверхностным повреждением кожи вследствие кратковременного или слабого по интенсивности воздействия. У детей отмечается локальная болезненность, гиперемия, отек и чувство жжения. В месте ожога может наблюдаться небольшое шелушение эпидермиса; поверхностные ожоги у детей заживают через 3-5 дней самостоятельно совершенно бесследно или с образованием небольшой пигментации.
Ожог II степени (поверхностный дермальный ожог) протекает с полным омертвением эпидермиса, под которым скапливается прозрачная жидкость, образующая пузыри. Припухлость, боль и покраснение кожи выражены сильнее. Спустя 2–3 дня содержимое пузырей становится густым и желеобразным. Заживление и восстановление кожного покрова длится около 2-х недель. При ожогах II степени у детей возрастает риск инфицирования ожоговой раны.
Ожог III степени (глубокий дермальный ожог) может быть двух видов: IIIа степени – с сохранением базального слоя кожи и IIIб степени – с некрозом всей толщи кожи и частично подкожного слоя. Ожоги III степени у детей протекают с образованием сухого или влажного некроза. Сухой некроз представляет собой плотный струп бурого или черного цвета, нечувствительный к прикосновениям. Влажный некроз имеет вид желтовато серого струпа с резким отеком клетчатки в зоне ожога. Через 7-14 дней начинается отторжение струпа, а полный процесс заживления затягивается на 1-2 месяца. Эпителизация кожи происходит за счет сохранившегося росткового слоя. Ожоги IIIб степени у детей заживают с образованием грубых, неэластичных рубцов.
Ожог IV степени (субфасциальный ожог) характеризуется поражением и обнажением тканей, залегающих глубже апоневроза (мышц, сухожилий, сосудов, нервов, костей и хрящей). Визуально при ожогах IV степени виден темно коричневый или черный струп, через трещины которого проглядывают пораженные глубокие ткани. При таких поражениях ожоговый процесс у детей (очищение раны, образование грануляций) протекает медленно, часто развиваются местные, прежде всего гнойные, осложнения – абсцессы, флегмоны, артриты. Ожоги IV степени сопровождаются быстрым нарастанием вторичных изменений в тканях, прогрессирующего тромбоза, повреждением внутренних органов и может закончиться гибелью ребенка.
Ожоги I, II и IIIа степени у детей расцениваются как поверхностные, ожоги IIIб и IV степени – как глубокие. В педиатрии, как правило, встречается сочетание ожогов различных степеней.
Ожоговая болезнь у детей
Кроме местных явлений, при ожогах у детей нередко развиваются тяжелые системные реакции, которые характеризуются как ожоговая болезнь. В течении ожоговой болезни выделяют 4 периода – ожогового шока, острой ожоговой токсемии, ожоговой септикопиемии и выздоровления.
Ожоговый шок длится 1-3 суток. В первые часы после получения ожога дети возбуждены, остро реагируют на боль, кричат (эректильная фаза шока). Отмечается озноб, повышение АД, учащение дыхания, тахикардия. При тяжелом шоке температура тела может понижаться. Через 2–6 часа после ожога у детей наступает торпидная фаза шока: ребенок адинамичен, заторможен, не предъявляет жалоб и практически не реагирует на окружающую обстановку. Для торпидной фазы характерна артериальная гипотония, частый нитевидный пульс, выраженная бледность кожных покровов, сильная жажда, олигурия либо анурия, в тяжелых случаях – рвота «кофейной гущей» из-за желудочно-кишечного кровотечения. Ожоговый шок I степени развивается у детей при поверхностном поражении 15-20% площади тела; II степени – при ожогах 20-60% поверхности тела; III степени – более 60% площади тела. Быстро прогрессирующий ожоговый шок приводит к гибели ребенка в первые сутки.
При дальнейшем развитии период ожогового шока сменяется фазой ожоговой токсемией, проявления которой обусловлены поступлением продуктов распада из поврежденных тканей в общий кровоток. В это время у детей, получивших ожоги, возможна лихорадка, бред, судороги, тахикардия, аритмия; в отдельных случаях коматозное состояние. На фоне токсемии может развиться токсический миокардит, гепатит, острый эрозивно-язвенный гастрит, вторичная анемия, нефрит, иногда – острая почечная недостаточность. Длительность периода ожоговой токсемии составляет до 10 дней, после чего при глубоких или обширных ожогах у детей наступает фаза септикотоксемии.
Ожоговая септикотоксемия характеризуется присоединением вторичной инфекции и нагноением ожоговой раны. Общее состояние детей с ожогами остается тяжелым; возможны осложнения в виде отита, язвенного стоматита, лимфаденита, пневмонии, бактериемии, ожогового сепсиса и ожогового истощения. В фазу выздоровления преобладают процессы восстановления всех жизненных функций и рубцевания ожоговой поверхности.
Диагностика ожогов у детей
Диагностика ожогов у детей производится на основании анамнеза и визуального осмотра. Для определения площади ожога у детей младшего возраста используются таблицы Лунда-Браудера, учитывающие изменение площади различных частей тела с возрастом. У детей старше 15 лет пользуются правилом «девятки», а при ограниченных ожогах – правилом ладони.
Детям с ожогами необходимо исследовать гемоглобин и гематокрит крови, общий анализ мочи, биохимический анализ крови (электролиты, общий белок, альбумин, мочевину, креатинин и др.). В случае нагноения ожоговой раны производится забор и бактериологический посев раневого отделяемого на микрофлору.
Обязательно (в особенности при электротравме у детей) выполняется и повторяется в динамике ЭКГ. В случае химического ожога пищевода у детей необходимо проведение эзофагоскопии (ФГДС). При поражении дыхательных путей требуется выполнение бронхоскопии, рентгенографии легких.
Лечение ожогов у детей
Первая помощь при ожоге у детей предполагает прекращение действия термического агента, освобождении пораженного участка кожи от одежды и его охлаждении (с помощью обмывания водой, пузыря со льдом). Для профилактики шокового состояния на догоспитальном этапе ребенку можно ввести анальгетики.
В медицинском учреждении проводится первичная обработка ожоговой поверхности, удаление инородных тел и обрывков эпидермиса. Противошоковые мероприятия при ожогах у детей включают адекватное обезболивание и седацию, проведение инфузионной терапии, антибиотикотерапии, оксигенотерапии. Детям, не получавшим соответствующих профилактических прививок, проводится экстренная иммунизация против столбняка.
Местное лечение ожогов у детей осуществляется закрытым, открытым, смешанным или хирургическим путем. При закрытом способе ожоговая рана закрывается асептической повязкой. Для перевязок используют антисептики (хлоргексидин, фурацилин), пленкообразующие аэрозоли, мази (офлоксацин+лидокаин, хлорамфеникол+метилурацил и др.), ферментные препараты (химотрипсин, стрептокиназа). Открытый способ лечения ожогов у детей предполагает отказ от наложения повязок и ведение больного в условиях строгой асептики. Возможен переход от закрытого метода к открытому для ускорения восстановительного процесса либо от открытого к закрытому – при развитии инфекции.
В периоде реабилитации детям с ожогами назначается ЛФК, физиотерапия (УФО, лазеротерапия, магнитолазеротерапия, ультразвук), гипербарическая оксигенация.
При глубоких, но небольших по площади ожогах у детей выполняется иссечение некротизированных тканей с последующей аутодермопластикой. В случае образования шрамов производится иссечение рубца с наложением косметического шва. Способ лечения ожогов у детей определяется комбустиологом или детским травматологом.
Прогноз и профилактика
При ожогах I-II степени практически всегда исход бывает благоприятным. При обширных и глубоких ожогах у детей прогноз всегда серьезен. Для детей раннего возраста критическими являются ожоги более 30 % поверхности тела; для более старших детей – 40% площади тела и более. Причиной гибели детей в большинстве случаев становится вторичная инфекция.
Профилактика ожогов у детей, прежде всего, требует повышенной ответственности со стороны взрослых. Нельзя допускать контакта ребенка с огнем, горячими жидкостями, химическими веществами, электричеством и пр. Для этого в доме, где есть маленькие дети, должны быть предусмотрены меры безопасности (хранение бытовой химии в недоступном месте, специальные заглушки в розетках, скрытая электропроводка и т. д.). Необходим постоянный присмотр за детьми, наложение строгого запрета на прикосновение к опасным предметам.
Источник
Ожоги делятся прежде всего на две группы: (а) частичное поражение кожи (1-я и 2-я степени) и (б) поражение всех ее слоев, на всю глубину (3-я степень). Первые в свою очередь подразделяются на поверхностные (1 степень) и глубокие (2 степень).
Ожоги 1-й степени распространяются до базального слоя эпидермиса. Их отличительные признаки—образование пузырей, эритема, острая боль. Заживление происходит в течение 10— 14 дней. Ожог 2-й степени разрушает эпидермис и распространяется в дерму на различную глубину. Благодаря глубоким эпидермальным придаткам некоторые из этих ран медленно заживают в течение нескольких недель, часто с выраженным рубцеванием.
Ожог 3-й степени вызывает полную деструкцию эпидермиса, дермы и дермальных придатков. Раны при этом часто сухие, плотные, безболезненные и самостоятельно не заживают.
Воспалительная реакция на ожоговую травму проходит через сосудистую и клеточную фазы. Сначала в течение короткого периода времени возникает вазоконстрикция, сменяющаяся активной дилатацией. В ожоговой ране существенно увеличивается проницаемость сосудов. Медиаторами этого процесса могут быть гистамин, серотонин, комплемент, лейкотриены, простагландины и кислородные радикалы.
Повышенная проницаемость сосудов способствует быстрому проникновению в ожоговую рану белков и других макромолекул сыворотки, чем и объясняется фаза отека воспалительной реакции. При ожоге более, чем 30% поверхности тела, возникает отек и неповрежденных ожогом тканей, причины которого пока не нашли достаточно логичного объяснения. Одновременно с сосудистой реакцией происходит миграция в рану и скопление в ней нейтрофилов, моноцитов и тромбоцитов.
Эти клетки высвобождают медиаторы, модулирующие сосудистую проницаемость, клеточную миграцию, неспецифическую и специфическую иммунную реакцию. Моноциты могут играть центральную роль в управлении воспалительной реакцией, а также направлять по определенному руслу многие фазы процесса заживления раны. Существует предположение, что послеожоговый гиперметаболизм является результатом действия медиаторов, высвобождаемых из макрофагов.
Стимуляция процесса свертывания крови и активизация комплемента вызывают блокаду лимфооттока и активизируют клеточную миграцию, вмешиваясь в течение сосудистой фазы.
Иммунная реакция. При нарушении структурной целостности кожи на защиту от повреждения встает неспецифическая иммунная система. Это вторая линия защиты, представленная клеточными и сывороточными компонентами. Первыми из них являются нейтрофилы и макрофаги. К сывороточным элементам относятся коагуляционно-фибринолитическая система, комплемент и фибронектнн.
Сразу после ожоговой травмы активизируются процесс свертывания крови, а также фибринолитическая и комплементарная системы. Компоненты С3А и С5А комплемента увеличивают сосудистую проницаемость и играют роль хемоаттрактантов, притягивающих на себя в зону поражения циркулирующие нейтрофилы и моноциты.
Сывороточные факторы действуют как опсонины, которые усиливают фагоцитоз (нейтрофилами и моноцитами) проникших в ожоговую рану организмов. Факторы свертывания способствуют концентрации лимфоцитов и замедлению эфферентного кровотока, локализуя внедрившиеся микроорганизмы и «подготавливая» их к деструкции клеточными элементами.
Третья линия защиты — специфический иммунитет, обеспечиваемый тимус-зависимыми и костномозговыми лимфоцитами. В-лимфоциты дифференцируются в клетки, образующие специфические антитела, способные атаковать бактерии или клетки, подготавливая их к фагоцитозу клеточными элементами, или передавать их комплементарной системе, непосредственно лидирующей микроорганизмы без участия фагоцитарных клеток. Макрофаги передают антиген Т-лимфоцитам, активизируя их, в результате чего высвобождаются лимфокины, стимулирующие В-клетки к продукции специфических антител.
Эти активированные Т-клетки также имеют возможность высвобождать медиаторы, ускоряющие макрофагальный фагоцитоз и продукцию как «клеток-убийц», которые уничтожают покрытые антителами клетки-мишени, так и цитотоксических Т-клеток. Функция активированных Т-лимфоцитов регулируется хелперными и супрессорными Т-клетками. При увеличении выделения Т-супрессоров подавляется процесс «обработки» антигена, а соответственно и освобождения лимфокина, что приводит к замедлению и ослаблению иммунной реакции.
Подавление иммунной реакции у ожоговых больных — хорошо доказанный феномен. Нарушения иммунной системы при этом включают в себя снижение уровней нейтрофильного фагоцитоза и хемотаксиса, киллерных свойств нейтрофилов, макрофагальной активности, лимфоцитарной реакции на митогенную стимуляцию, интерлейкина-2, фибронектина и гамма-глобулина, а также увеличение активности супрессорных Т-клеток. Дальнейшая разработка методов управления иммунной реакцией и уточнение характера циркулирующих иммунных токсинов может значительно уменьшить летальность от сепсиса у ожоговых больных.
Оценка ожоговой травмы и классификация ожогов
При ожоговой травме прежде всего непосредственно на месте происшествия должно быть как можно быстрее устранено воздействие повреждающего агента. В случае химического ожога рану следует промыть большим количеством воды.
Кольца и часы с рук сразу же необходимо снять, чтобы избежать в последующем сдавления ими. Рану закрывают, и больного немедленно транспортируют, обязательно согревая во время транспортировки. При поступлении пациента с ожогом первую помощь оказывают ему но всем правилам, принятым для больных с любой травмой. Серьезное внимание всегда должно быть уделено дыхательным путям, тем более если есть указания на ожог пламенем В Закрытом помещении. Обструкция верхних дыхательных путей, особенно у маленьких детишек, может возникнуть очень быстро.
Больному подается 100% кислород. Должен быть обеспечен доступ в вену и начато переливание раствора Рингер-лактата из расчета 20 мл/кг за первые 30 мин. Во всех случаях больших ожогов необходимо поставить назогастральный зонд, а в мочевой пузырь — катетер Фолея. После оказания первой экстренной помощи и проведения первичных реанимационных мероприятий следует тщательно собрать анамнез и провести детальное обследование. Необходимо точно определить площадь и глубину ожога.
Использование при этом правила девяток, как это делается у взрослых, у детей неприменимо из-за совершенно иных соотношений размеров частей тела. Так, голова у новорожденных, по отношению к поверхности тела, почти в три раза больше, чем у взрослых, в то время как конечность — в два раза меньше. Для определения площади поражения следует использовать таблицу Ланда-Браудера (рис. 9-4). Ребенка необходимо взвесить (желательно без одежды и до наложения повязок).

Рис. 9-4. Таблица Lund Browder.
Внутривенно вводят обезболивающие средства. Внутримышечные и подкожные инъекции у ожоговых больных часто не только неэффективны, но и опасны. Показаниями для госпитализации являются ожоги 1—2-й степени площадью более 10% и 3-й степени — более 2%, а также, независимо от площади, любые ожоги рук, лица, ступней и промежности, дыхательных путей, все электро- и химические поражения и все случаи подозрении на жестокое обращение с детьми как причину термической травмы.
Лабораторное обследование при поступлении включает в себя клинический и биохимический анализ крови и анализ мочи. Производится также рентгенография грудной клетки. Если подозревается ожог дыхательных путей или электротравма, необходимо определить газы крови и уровень карбоксигемоглобина, а также сделать ЭКГ.
При отсутствии показаний к госпитализации лечение ожога осуществляется амбулаторно. Иммунизация против столбняка должна быть проведена каждому больному, у которого после вакцинации (или ревакцинации) прошло более 5 лет, а также в том случае, когда дата последней иммунизации не известна. Те, кто не был ранее иммунизирован или иммунизирован, но неадекватно, должны получить 250 ЕД столбнячного иммуноглобулина. Следует начать курс активной иммунизации.
В тех случаях, когда ребенок госпитализируется, проводят обработку раны, осторожно промывая ее водным мыльным раствором и удаляя все нежизнеспособные ткани и пузыри. На ладонях и ступнях пузыри можно не удалить. После того, как рана очищена, на нес обильно наносят сульфалиазин серебра (сульфаден) или другие препараты. При локализации ожога на конечности, накладывают свободную повязку. Во всех случаях циркулярных ожогов следует произвести разрезы струпа, которые можно осуществить непосредственно в палате, у постели больного, без анестезии, используя остроконечный термокаутер.
К.У. Ашкрафт, Т.М. Холдер
Опубликовал Константин Моканов
Источник
