Ожог слизистой рта после лучевой терапии

Что может произойти?
Облучение головы и шеи может вызвать следующие проблемы:
• Язвочки и ранки во рту
• Сухость во рту (ксеростомия) и горле
• Потеря вкусовой чувствительности
• Поражение зубов
• Изменения вкуса (металлический привкус при приеме пищи)
• Инфекции десен, зубов или языка
• Изменения в височном суставе и костях
• Изменения слюны
Посетите стоматолога минимум за 2 недели до начала облучения головы или шеи.
Почему это происходит?
Облучение убивает раковые клетки и повреждает нормальные в слюнных железах, слизистой оболочке полости рта.
Как долго это длится?
Некоторые симптомы, например, язвочки во рту, могут уйти по окончании ЛТ. Некоторые (например, изменения вкуса) могут сохраниться месяцами и даже годами. Некоторые могут остаться навсегда (сухость во рту).
Посетите стоматолога минимум за 2 недели до начала облучения головы или шеи.
Как справиться?
• Если назначено облучение головы или шеи, посетите стоматолога минимум за 2 недели до начала облучения головы или шеи. Стоматолог обследует полость рта и зубы, возможно, проведет необходимое лечение. Если возможости посетить стоматолога до начала ЛТ нет, спросите врача, следует ли Вам обратиться к стоматологу после начал ЛТ.
• Исследуйте свой рот каждый день. Т.о. Вы обнаружите проблемы (язвочки, белый налет, инфекция) как можно раньше.
• Увлажняйте полость рта.
Как этого достичь:
o Часто пейте воду
o Сосите леденцы без сахара
o Жуйте жвачку без сахара
o Используйте заменитель слюны
o Попросите врача выписать препараты для увеличения слюны
• Чистите зубы, десна и язык после каждого приема пищи и перед сном
o Пользуйтесь самой мягкой зубной щеткой. Чтобы сделать щетинки еще более мягкими, сполосните их теплой водой перед началом чистки зубов.
o Пользуйтесь фторсодержащими пастами.
o Пользуйтесь специальным фторсодержащим гелем.
o Не используйте средства для ополаскивания полости рта, содержащие алкоголь.
o Аккуратно пользуйтесь зубной нитью (флоссом) каждый день. Не обрабатывайте лишь кровоточащие области и болезненные.
o Полоскайте рот раз в 1-2 часа раствором: четверть чайной ложки соды и 1/8 чайной ложки соли на стакан теплой воды.
o Если у Вас есть зубные протезы, убедитесь, что они хорошо подогнаны. При потере веса может потребоваться изготовить новые протезы.
o Чистите и промывайте зубные протезы каждый день.
• Уделяйте внимание тому, что Вы едите, когда во рту появились язвочки.
o Выбирайте продукты, которые легко жевать и глотать.
o Откусывайте немного, жуйте медленно и запивайте жидкостью.
o Ешьте влажные мягкие продукты.
o Не ешьте слишком горячую или холодную пищу.
• Избегайте всего, что может повредить полость рта, например:
o Твердая хрустящая пища (чипсы, орехи, сухарики)
o Горячая пища
o Острая пища
o Фрукты и соки с высоким содержанием кислот (томаты, цитрусовые)
o Зубочистки и другие острые предметы
o Все табачные изделия (сигареты, сигары, трубки, жевание табака)
o алкоголь
• Избегайте продуктов и напитков с высоким содержанием сахара. Такие продукты могут повредить зубы.
• Разминайте височный сустав 3 раза в день.
• Упражняйте жевательные мышцы. Открывайте и закрывайте рот 20 раз. Делайте это 3 раза в день.
• Лекарственные препараты. Узнайте у врача о препаратах, защищающих слюнные железы и слизистую полости рта.
• Сообщите врачу, если будет болеть в полости рта. Есть препараты и гели, справляющиеся с болью.
• Вам потребуется особенно тщательно ухаживать за полостью рта в течение всей жизни. Спросите у стоматолога, как часто потребуется посещать его и как лчуше ухаживать за полостью рта по окончании ЛТ.
Избегайте табачных изделий и алкоголя во время облучения головы и шеи.
Источник
Ожог ротовой полости – травма слизистой, возникающая при воздействии температурных, химических, лучевых раздражителей. Основные жалобы сводятся к появлению выраженного болевого синдрома. Слизистая сначала становится гиперемированной и отечной. Затем участок поражения бледнеет, наблюдается слущивание эпителия, вследствие чего образуются эрозивные поверхности. Диагностика ожога ротовой полости основывается на анализе жалоб пациента, данных анамнеза, результатов клинического осмотра. Лечение ожога ротовой полости направлено на устранение причинного фактора, обезболивание участка поражения, проведение антисептической обработки, ускорение процессов эпителизации.
Общие сведения
Ожог ротовой полости – поражение слизистой оболочки в результате воздействия высоких температур, агрессивных химических соединений, электротравмы или проведения лучевой терапии. Чаще всего встречаются термические ожоги ротовой полости. Химические ожоги выявляют преимущественно у детей, что связано с ростом видов агрессивных веществ и их легкодоступностью. Лучевой радиомукозит является одним из наиболее распространенных осложнений при проведении лучевой терапии злокачественных опухолей головы и шеи. Мужчины и женщины в равной степени подвержены развитию ожога ротовой полости. Прогноз определяется характером воздействия, тяжестью травмы, своевременностью и адекватностью проводимого лечения.
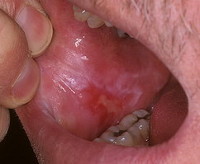
Ожог ротовой полости
Причины ожога ротовой полости
Наиболее распространенной причиной ожога ротовой полости является воздействие высоких температур. При употреблении горячих продуктов или напитков, вдыхании пара или горячего воздуха на слизистой возникают признаки катарального воспаления с последующей десквамацией и отслоением эпителия. Ожог ротовой полости развивается при нарушении правил выполнения физиотерапевтических процедур. Очаг поражения, по форме и размерам соответствующий параметрам электрода, образуется при несоблюдении протокола проведения электрофореза.
Ионизирующее излучение, применяемое в ходе лучевой терапии онкобольных пациентов, также способно вызвать ожог ротовой полости. Контакт высококонцентрированных химических соединений со слизистой приводит к некрозу ткани. При этом возможно поражение пищевода, желудка, дыхательных путей. Химический ожог ротовой полости может возникнуть и в ходе проведения стоматологических манипуляций. Попадание на слизистую нитрата серебра, высококонцентрированных растворов, используемых для ирригации корневых каналов, просачивание через негерметичную повязку мышьяковистой пасты – все эти факторы ятрогенного происхождения приводят к локальному ожогу ротовой полости.
Классификация ожога ротовой полости
По этиологии различают четыре формы ожога ротовой полости:
1. Термический ожог. Возникает вследствие контакта горячих напитков, пара или огня со слизистой.
2. Электротравма. Основная причина – нарушение протокола проведения физиотерапевтических процедур.
3. Лучевой ожог ротовой полости. Развивается в результате воздействия ионизирующего излучения при лучевой терапии злокачественных новообразований.
4. Химический ожог. Возникает в месте контакта слизистой с химическими соединениями: щелочами, кислотами, хлорсодержащими веществами.
Симптомы ожога ротовой полости
При термическом ожоге ротовой полости слизистая сначала становится красной и отечной. При кратковременном воздействии невысоких температур появляются признаки очаговой мацерации эпителия. В случае длительного контакта физического фактора со слизистой наблюдается отторжение поверхностного слоя, вследствие чего появляются болезненные эрозивные поверхности. При электротравме, возникшей в ходе проведения процедуры электрофореза, на слизистой в проекции приложения активного электрода выявляют белесоватую зону, по форме соответствующую размерам электрода. Вскоре в этом участке слизистая отторгается, что приводит к появлению изъязвлений.
Лучевой ожог ротовой полости проявляется в виде пленчатого радиомукозита. Наиболее подвержены воздействию высоких доз ионизирующего излучения участки слизистой, покрытые неороговевающим эпителием. Сначала зона поражения имеет гиперемированный оттенок, в течение небольшого отрезка времени слизистая теряет прежнюю эластичность, становится мутной и плотной, приобретает складчатый рельеф. В случае дальнейшего проведения лучевой терапии в ротовой полости появляются эрозии, покрытые некротическими массами. Наблюдается гипосаливация. При кислотном химическом ожоге ротовой полости образуется неглубокий участок коагуляционного некроза, отграниченный от здоровых тканей. Колликвационный некроз возникает при контакте щелочи со слизистой. В ходе осмотра выявляют зону поражения, которая может охватывать все слои слизистой. При этом провести четкую грань между некротическими и здоровыми тканями не удается.
Диагностика ожога ротовой полости
Постановка диагноза ожог ротовой полости базируется на основании жалоб пациента, данных анамнеза заболевания, результатов физикального обследования. В ходе клинического осмотра врач-стоматолог в месте контакта причинного фактора со слизистой выявляет гиперемированный, болезненный при пальпации участок. В зонах ороговевающего эпителия чаще всего обнаруживают признаки поверхностной мацерации. Неороговевающий эпителий при воздействии высокой температуры и ионизирующего излучения быстро отторгается, вследствие чего возникают обширные эрозивные поверхности.
При лучевом ожоге ротовой полости развивается пленчатый радиомукозит. У пациентов диагностируют участки изъязвления, покрытые клейкими некротическими массами. Сухую неглубокую зону омертвевших тканей выявляют при кислотном ожоге ротовой полости. Влажное (колликвационное) поражение слизистой отмечают при воздействии щелочи. Дифференцируют ожог ротовой полости с герпетическим, афтозным, язвенно-некротическим стоматитом, многоформной экссудативной эритемой. Пациента обследует стоматолог-терапевт.
Лечение ожога ротовой полости
Первоочередным лечебным мероприятием при выявлении ожога ротовой полости является устранение этиологического фактора и купирование болевого синдрома. Местно в стоматологии наносят спреи и гели на основе анестетиков. При выраженной болезненности назначают анальгетики, нестероидные противовоспалительные препараты для приема внутрь. Для предотвращения инфицирования эрозивной поверхности применяют антибиотики. В виде ротовых ванночек используют слабые растворы антисептиков на основе перекиси водорода, перманганата калия, которые подогревают до комнатной температуры, чтобы избежать дополнительного раздражения пораженных участков.
При химическом ожоге ротовой полости в первую очередь необходимо использование антидотов. При кислотном некрозе полость рта обрабатывают мыльным раствором. В случае колликвационного ожога щелочью в качестве антидота применяют слабый раствор лимонной кислоты. Для ускорения восстановительных процессов показаны кератопластики. С этой целью назначают аппликации масляных растворов витаминов А и Е. Прогноз при ожоге ротовой полости зависит как от характера этиологического фактора и времени воздействия, так и от своевременности обращения пациента в специализированное учреждение.
Источник
507 просмотров
7 марта 2021
Маме 66 лет. Прошла 25 сеансов лучевой терапии по поводу рака молочной железы. 01.03.2021г.был последний сеанс. На месте облучения появился ожог. Сильно болит имеется серозное выделение. Площадь небольшая. Чем лечить такие ожоги после лучевой терапии?
На сервисе СпросиВрача доступна консультация хирурга онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Кардиолог, Терапевт
Здравствуйте, обработывайте местно фукорцином.
Ирина, 7 марта
Клиент
Хайшат, Добрый день. А что принимать от болей?
Кардиолог, Терапевт
Фото приложите? Надо видеть какая степень ожога
Ирина, 8 марта
Клиент
Хайшат, Добрый день. Фото загрузила. Посмотрите пожалуйста.
Кардиолог, Терапевт
Местно аргосульфан местно наносите на ожоговую поверхность. При болевом сильном синдроме показано введение трамадола внутримышечно через участкового терапевта.
Хирург
Здравствуйте.
Было бы неплохо если бы Вы приложили фото проблемного места.
Спасибо.
Ирина, 8 марта
Клиент
Андрей, Добрый день. Прикрепила фото. Посмотрите пожалуйста.
Онколог, Хирург
Здравствуйте, очень тяжело и долго это всё лечится. Начинайте с депантенола спрей при ожогах
Ирина, 7 марта
Клиент
Татьяна, Добрый день. На протяжении 7 дней применяли. Улучшений нет.
Онколог, Хирург
Если вам ещё не выписывали то самое время трамадол должен выписать терапевт, потому как это действительно очень больно.
Ирина, 7 марта
Клиент
Татьяна, Скажите через какое время наступает улучшение?
Онколог, Хирург
Приложите фото, и не в днях будет заживление, к сожалению иногда в месяцах
Ирина, 8 марта
Клиент
Татьяна, Добрый день. Посмотрите фото пожалуйста.
Онколог, Хирург
Надо увидеть так не могу сказать
Ирина, 7 марта
Клиент
Татьяна, Не разрешает фото сделать. Но внешне не критично и площадь совсем не большая. Беспокоит то что очень сильно болит.
Онколог, Хирург
Видите ли это такие ожоги которые только дней через 10 а то и 20 останавливают свое развитие поэтому на скорое заживление не надо расчитывать, применяйте депантенол это хороший препарат, если вдруг потом присоединится инфекция уже другой вариант будет лечения, вам лучше раз в неделю всё же хирургу а лучше онкологу показываться
Ирина, 7 марта
Клиент
Татьяна, Мы ездим каждые 3 дня но ничего он не говорит. Сказал мазать пантенолом и все.
Онколог, Хирург
К сожалению чудес не бывает с ожогами этими так, мазать и ждать и хорошо обезболивать.
Ирина, 7 марта
Клиент
Татьяна, Понятно. Немного разъяснили спасибо большое. А то мы уже в панике. Маме больно незнаем как помочь.
Дерматолог, Хирург, Косметолог
Здравствуйте, прикрепите фото
Маммолог, Хирург, Онколог
Ирина, здравствуйте. Прикрепите фото. Лечение назначается с учетом состояния раневого дефекта
Ирина, 8 марта
Клиент
Елена, Добрый день. Фото прикрепила
Маммолог, Хирург, Онколог
Ирина, здравствуйте! Ожог будет эпителизироваться примерно 2-3 недели. Обрабатывайте водным раствором хлоргексидина, затем использовать Пантенол или Декспантенол, закрывайте рану повязкой. При болях можно использовать любой обезболивающий препарат.
Ирина, 8 марта
Клиент
Елена, Скажите пожалуйста нам рекомендовали аргосульфан им можно? Или несколькими средствами одновременно или так нельзя.
Маммолог, Хирург, Онколог
Аргосульфан при ожогах тоже можно применять. Используйте лучше одну мазь, если не подойдет или не будет эффекта, тогда заменить на другую.
Ирина, 8 марта
Клиент
Елена, Спасибо за ответ. Скажите пожалуйста когда ждать улучшений. Последнее облучение было 26.02.
Маммолог, Хирург, Онколог
Ирина, 8 марта
Клиент
Елена, Спасибо большое за ответ. С праздником Вас всех благ!
Маммолог, Хирург, Онколог
Вас тоже с праздником ! Выздоравливайте!
Хирург
Здравствуйте.
Такие ожоги лечатся не быстро. Тем более имеется выраженная инфильтрация тканей.
Самое главное чтобы не присоединилась вторичная инфекция.
Контролируйте температуру тела.
Местно обработка водным раствором хлоргекседина. Затем повязка с Офломелид (для снижения боли в его состав входит лидокаин). Попробуйте.
Здоровья Вам.
Ирина, 8 марта
Клиент
Андрей, А если есть температура что делать?
Хирург
А тут уже смотреть на ожоговую поверхность, окружающие ткани и решать вопрос нет ли нагноения или некротизации тканей.
Тогда возможно применить антибиотики, сменить мазевые препараты, показаться хирургу очно.
Ирина, 8 марта
Клиент
Андрей, А вообще с такими ожогами я имею ввиду вызванные лучевой терапией ложат в стационар или лечить дома. К хирургу ездим каждые 3 дня но он ничего не говорит. Только мазать и все.
Хирург
Если доктор ничего не видит плохого, то очевидно поэтому ничего и не говорит.
И тут все зависит от специализации врача. Если доктор не хирургической специальности, то он наврятли что заметит.
Хотя и здесь все индивидуально.
Конечно в идеале желательно чтобы Ваши ожоговые поверхности смотрел врач или комбустиолог, или травматолог, или хирург.
Ирина, 8 марта
Клиент
Андрей, Смотрит хирург который проводил операцию. Еще делают перевязки и выкачивает из отверстия в груди скапливающуюся жидкость. Видимо может так и бывает просто нас не придупредили об этих осложнениях. Переживаем очень.И еще это все сильно болит.
Хирург
Не переживайте.
Такое бывает. Да – это не приятно. Но увы.
Наберитесь терпения и продолжайте лечение.
Раз Вас смотрит доктор который Вас знает, то это прекрасно.
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Местные лучевые повреждения, развивающиеся преимущественно при лучевой терапии злокачественных опухолей, отличаются торпидностью к лечению различными медикаментозными средствами. Лучевые повреждения покровных тканей (кожи, слизистых) и внутренних органов, как следствие воздействия ионизирующего излучения в суммарной очаговой дозе 60—70 Гр., проявляются в виде хронических эпителиитов и дерматитов, с прогрессированием их в лучевые язвы кожи, лучевые проктиты, циститы и т. п. В патогенезе таких повреждений, наряду с нарушением микроциркуляции, ведущее значение играет прямое воздействие излучения на клетки и подавление репаративных процессов. В дальнейшем на передний план выходят присоединение инфекции поврежденных тканей и усугубление негативных процессов заживления поврежденных тканей [1]. Вот почему в комплекс медикаментозных средств при лечении местных лучевых повреждений включаются вещества, воздействие которых направлено на улучшение тканевой микроциркуляции, повышение репараторных процессов и подавление инфекционного процесса. Для лечения местных лучевых повреждений апробированы практически все известные медикаментозные средства, удовлетворяющие перечисленным требованиям. Низкая терапевтическая эффективность имеющихся средств явилась основанием для поиска новых методов лечения. В отделении лечения лучевых повреждений МРНЦ РАМН ежегодно проходит лечение значительное число больных с лучевыми язвами конечностей и других областей тела, лучевыми повреждениями кишечника, мочевого пузыря и др. Основным компонентом местного лечения является препарат димексид (диметилсульфоксид, или ДМСО), применяющийся в виде перевязок раствора 5—10% или мази 10%. Это базовое лечение, назначаемое с учетом конкретных особенностей каждого больного, может дополняться назначением других антисептиков (диоксидин, хлоргексидин и др.), протеолитических ферментов, средств, стимулирующих репараторные процессы (куриозин, витаминизированные масла и др.). Разработанные схемы местного и общего лечения позволяют добиться благоприятных результатов у 57% пациентов [1, 2].
С сентября 2002 г. мы исследовали терапевтическую эффективность препарата гепон для лечения больных местными лучевыми повреждениями (см. таблицу 1).
 |
| Таблица 1. Применение гепона при лечении местных лучевых повреждений. |
Лучевые язвы у больных развились после лучевой терапии злокачественных опухолей (рак кожи — 16 пациентов, рак молочной железы — шесть, саркомы — четыре). Суммарная очаговая доза (СОД) составляла 45—70 Гр. Лучевые проктиты явились следствием лучевой терапии рака шейки и тела матки (13), рака мочевого пузыря (3) и прямой кишки (2). Лучевые циститы также наблюдались после лучевой терапии рака шейки и тела матки (13) и рака мочевого пузыря (4). Пневмофиброз — это следствие лучевой терапии лимфогранулематоза (6) и рака молочной железы (5 больных).
При лечении лучевых язв гепон применялся на первом этапе (7—10 дней) в виде орошения язвы раствором. Гепон (0,002) растворяли перед употреблением в 5 мл стерильного физиологического раствора. Орошение полученным раствором 0,04% гепона производилось ежедневно. На втором этапе, по мере развития грануляции, применялась мазь 0,04% (10—18 дней). Результаты лечения лучевых язв гепоном сопоставлялись с динамикой течения раневого процесса у более 800 больных, которым терапию проводили с принятыми в отделении методами лечения, состоящими в местном применении раствора 10% димексида (аппликации или электрофорез), электрофореза протеолитических ферментов и гепарина, использовании мазей левомиколя, ируксола, куриозина и эплана.
Эффективность применения гепона оценивалась клинически по состоянию раневой поверхности (уменьшение экссудации, скорости развития грануляций и скорости эпителизации язвы по Л. Н. Поповой (см. таблицу 2)), исчисляемой по формуле:
СЗ= (S-St)/St х 100, где
СЗ — скорость заживления
S — площадь лучевой язвы (мм2 перед началом лечения)
St — площадь язвы (мм2) в день измерения
t — время в сутках от начала лечения
 |
| Таблица 2. Скорость заживления лучевых язв. |
В оценке динамики заживления информативным оказалось изучение микрофлоры лучевых язв и чувствительности ее к антибиотикам. До применения гепона в раневом отделяемом у 67,5% посевов была установлена моноинфекция, преимущественно ассоциации стафилококка, а у 16,3% определялись и другие микробы (Escherichia coli, грамотрицательные ассоциации микробов и Candida). После 12–15-дневного применения гепона в 18,9% случаев выявлялась стерильность либо определялись сапрофиты (27%), характерные для нормальной кожи. По сравнению с исходным уровнем, 107-8 микробов на грамм ткани, к концу лечения гепоном обсемененность сокращалась до 102-3, значительно повышалась чувствительность флоры к антибиотикам. Все вышеуказанное свидетельствует о несомненной эффективности проведенного лечения.
Положительный терапевтический эффект использования гепона мы склонны связывать в первую очередь с благоприятным его действием на микрофлору, что способствовало снижению воспалительного процесса и его негативных последствий (отек окружающих тканей, нарушение микроциркуляции и т. п.). Кроме того, важным аспектом действия гепона является его иммуномоделирующее действие, проявляющееся в активизации секреторного иммуноглобулина, снижении уровня противовоспалительных цитокинов, активизации a-интерферона, снижении адгезивной функции клеток и их апоптоза, прекращении вирусной репликации и повышении резистентности организма к бактериальной флоре.
В настоящее время, когда ранозаживляющее действие гепона доказано, лечение больных лучевыми язвами начинается с применения гепона, а затем дополняется, по показаниям, другими лекарственными средствами. Лечение лучевых ректитов (18 больных) и лучевых циститов (17 больных) проводилось в виде ежедневных двукратных микроклизм или инстилляций водного раствора 0,04% в течение 12—18 дней. Результаты применения гепона также сравнивались с результатами «традиционного» лечения, практиковавшегося в отделении в течение последних 25—30 лет (микроклизмы димексида 5—10%, эмульсии синтозона, витаминизированных масел и т. п.). Внутриполостное введение гепона уменьшало интенсивность болей и геморрагий и сокращало продолжительность лечения с 28—36 до 15—23 дней. Применение гепона активировало показатели иммунитета и у этой группы больных.
Таким образом, иммуномодулятор гепон в лечении больных с местными лучевыми повреждениями (лучевые язвы, лучевые ректиты и циститы) проявил себя как эффективное медикаментозное средство, способствующее быстрому снижению выраженности воспалительного процесса в поврежденных облучением тканях и ускорению репараторных процессов в них.
Литература
- Бардычев М. С., Цыб А. Ф. Местные лучевые повреждения. – М.: “Медицина”, 1985. – 240 с.
- Бардычев М. С., Кацалап С. Н., Курпешева А. К. и др. Диагностика и лечение местных лучевых повреждений // Медицинская радиология, 1992, 12. – С. 22-25.
- Дудченко М. А., Катлинский А. В., Атауллаханов Р. Р. Комплексное лечение трофических язв // Журнал “Лечащий врач”. – 2002, №10. – С. 72-75.
- Перламутров Ю. Н., Соловьев А. М., Быстрицкая Т. Ф. и др. Новый подход к лечению инфекций кожи и слизистых // Вестник последипломного медицинского образования. – 2001, 2. – С. 21-23.
- Кладова О. В. Харламова Ф. С., Щербакова А. А. и др. Эффективное лечение синдрома Крупа с помощью иммуномодулятора “Гепон” // Русский медицинский журнал. – 2002, 10, 3. – С. 138-141.
М. С. Бардычев, доктор медицинских наук, профессор
Медицинский радиологический научный центр РАМН (г. Обнинск)
Источник
