Ожог при операции на катаракту

Операция по замене хрусталика, помутневшего при катаракте, является единственным возможным способом лечения заболевания. Такие оперативные вмешательства проводятся часто и во многих клиниках. Тем не менее осложнения после замены хрусталика глаза возможны. Какими они бывают и можно ли их избежать?
Почему возникают негативные последствия после замены хрусталика?
Если операция по замене хрусталика при катаракте выполнена опытным офтальмохирургом, то она не влечет за собой особых проблем. Для профессионалов, которые провели не одно оперативное вмешательство, удаление хрусталика и размещение на его месте импланта — интраокулярной линзы — простая и быстрая операция. Процесс выздоровления проходит спокойно у большинства пациентов. Вероятность осложнений возникает нечасто. Но все же их нельзя исключать, хоть они и являются достаточно редкими явлениями.
Любой из видов осложнений имеет конкретные причины происхождения. После проведения оперативного вмешательства часто возникает отек глаза. С такой неприятностью сталкиваются многие пациенты в послеоперационный период. Обычно она связана с ослабленным состоянием роговицы. Еще одна причина — особенность реакции организма на ультразвук. Он применяется в тех случаях, когда пациент слишком поздно обратился за медицинской помощью. Если катаракта была запущена, то офтальмохирургам требуется использовать более мощные ультразвуковые волны. Часто это оказывает повышенное воздействие на глазное яблоко.
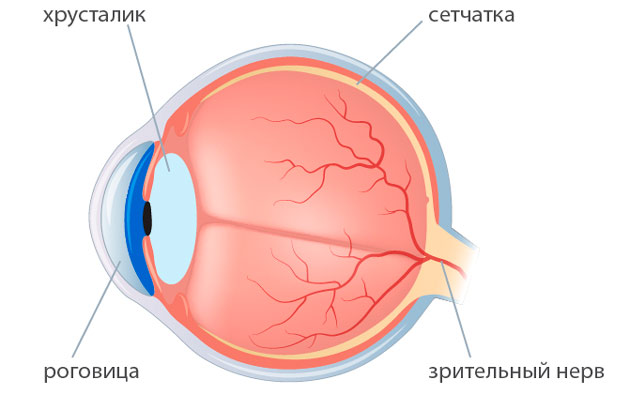
Возможной причиной возникновения осложнений после замены хрусталика при катаракте может стать и врачебная ошибка. Такие ситуации не так часто встречаются в медицинской практике, но исключать их нельзя. Проблемы могут возникнуть из-за технических или тактических ошибок врача, который проводил операцию. Обычно врачебные ошибки совершаются случайно. Потому и предугадать их риск сложно. Проведение операции при катаракте — единственный возможный метод лечения и офтальмохирурги имеют достаточный опыт в ее выполнении. Но это не отменяет вероятности осложнений, возникших по вине врача.
Какие бывают интраоперационные осложнения при замене хрусталика?
Замена хрусталика при катаракте считается хорошо отлаженной процедурой. Но даже при проведении этой высокотехнологичной операции возможны осложнения. Одним из них является разрыв стенки капсулы, внутри которой прежде располагался помутневший хрусталик глаза, и выпадение его раздробленных частиц в область стекловидного тела. Это осложнение часто влечет за собой развитие глаукомы и поражение сетчатки. Исправить ситуацию может помочь проведение повторной операции. Обычно окулисты наблюдают за пациентом в течение 2-3 недель. После этого хирургическим способом происходит удаление засоренного стекловидного тела.
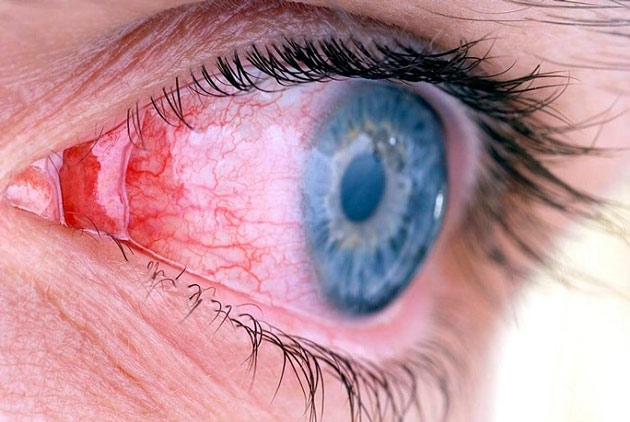
Смещение интраокулярной линзы в сторону сетчатки — еще один вид осложнений, возможных после замены хрусталика при катаракте. Происходит это из-за неправильного расположения импланта. Это и провоцирует отек макулы — самого центра сетчатой оболочки глаза, в которой фокусируются световые лучи. В этом случае единственным возможным способом устранения этой проблемы является проведение повторной операции и замена «неправильного» хрусталика новым.
Особым видом осложнения является супрахориоидальное кровоизлияние. Это скопление геморрагического содержимого в пространстве между склерой — белковой оболочкой глаза и сосудистой. В большинстве случаев кровоизлияние при катаракте возникает у пациентов преклонного возраста или сопутствующих заболеваниях: глаукоме или гипертонии. Опасность такого осложнения в том, что оно может привести к стремительному снижению зрения и потере глаза.
Воспалительные процессы как осложнения после замены хрусталика
Применять их следует на протяжении 2-3 недель. Регулярность использования подбирается индивидуально.
Если иммунитет пациента был ослаблен еще до постановки диагноза «катаракта», то обычные признаки воспаления могут сопровождаться симптомами увеита или иридоциклита. При увеите воспаляются различные части сосудистой оболочки глаза:
- радужка;
- цилиарное тело;
- хориоидеа.
Проявляется это заболевание покраснением, болезненными ощущениями в области зрительных органов, светочувствительностью, затуманенностью зрения, повышенной слезливостью. В некоторых случаях перед глазами могут возникать мушки, плавающие пятна. Основа лечения увеита заключается в применение мидриатиков, стероидных, иммуносупрессивных препаратов.
Другим офтальмологическим заболеванием, которое может стать последствием воспалительного процесса является иридоциклит. Эта патология затрагивает собой радужную оболочку глаза и цилиарное тело. Болезнь «дает о себе знать» отеком, покраснением, болевыми ощущениями. В особо сложных случаях и при запущенной катаракте радужка может изменять окраску, зрачок — сужаться и деформироваться.
Консервативное лечение иридоциклита включает в себя следующие виды терапии:
- антибактериальную;
- противовоспалительную;
- противовирусную.
Виды осложнений, которые можно лечить консервативно
Гифема — негативное последствие, которое может возникать после операции по удалению катаракты. Это кровоизлияние в переднюю камеру глазного яблока, заполненную внутриглазной жидкостью. То есть, возникает скопление крови между хрусталиком и радужкой. Гифема возникает из-за того, что при проведении операции офтальмохирург нечаянно повредил сосуды цилиарного тела или радужной оболочки глаза. Такое состояние не представляет серьезной опасности для пациента, хотя может сохраняться несколько месяцев. Гифема не вызывает болевых ощущений и не нарушает зрение. Лечится она с помощью дополнительных промываний. Врачи чаще всего назначают гормональные капли, например, «Дексаметазон», и мидриатики, например, «Атропин».
Неудачно проведенная операция по удалению катаракты может стать причиной повышения внутриглазного давления. Такое состояние часто называют «послеоперационной глаукомой».

К причинам, которые вызывают повышение внутриглазного давление, относятся:
- воспалительные процессы или кровоизлияния внутри глаза;
- недостаточно хорошо смытые гелеобразные суспензии, применяемые при операции;
- смещение искусственного хрусталика ближе к радужке и его давление на зрачок;
- попадание влаги в прооперированный глаз в течение недели после операции;
- воздействие слишком яркого освещения на радужную оболочку глаза.
Пациенты с послеоперационной глаукомой отмечают возникновение болевых ощущений в глазах, повышенное слезотечение, затуманенную видимость. Давление нормализуется после использования специальных капель, например: «Тимолол», «Бринзопт», «Пилокарпин». Если лечение при помощи капель не помогает, то окулист назначает проведение пункции с промыванием засоренных протоков глазного яблока.
Послеоперационный астигматизм — еще одно возможное осложнение, которое может возникнуть после удаления катаракты. При замене хрусталика изменяется форма роговицы. Из-за этого нарушается рефракция глаза и зрение становится нечетким. Корректируется послеоперационный астигматизм контактными линзами, которые имеют торический дизайн, цилиндрическими или сфероцилиндрическими очками.
Очень важно различать симптомы астигматизма, который может развиться спустя несколько месяцев после установки импланта, и диплопию, которая является побочным эффектом хирургического вмешательства. При диплопии нарушаются функции мышц глаза, из-за чего изображение раздваивается. Это состояние проходит через несколько дней и не требует лечения.
Какие осложнения после замены хрусталика требуют проведения операции?
После удаления катаракты возможно возникновение серьезных осложнений. Они требуют проведения повторного оперативного вмешательства. При неправильной фиксации интраокулярной линзы, которая размещается внутри капсульного мешка вместо помутневшего хрусталика, ИОЛ может самостоятельно смещаться назад, вперед или в сторону. В таких ситуациях пациент жалуется на двоящееся изображение отдаленных предметов, быструю усталость зрительных органов. Этот вид осложнения считается довольно тяжелым. Его опасность в том, что при отсутствии принятых мер у пациента может развиться глаукома или отслоиться сетчатка. Консервативное лечение в этом случае будет бесполезно. Исправить ситуацию сможет только повторное проведение операции. Во время нее офтальмохирург скорректирует положение искусственного хрусталика.
Одним из возникающих после удаления катаракты осложнений является регматогенная отслойка сетчатки. Это довольно серьезная патология, которая требует хирургического вмешательства. Регматогенная отслойка происходит из-за того, что слой сетчатки при отделении от стенки глазного яблока, утрачивает доступ к питательным веществам и начинает отмирать. Опасно это состояние тем, что оно может привести к полной потере зрения. Выявить его можно по жалобам пациента на возникновение пелены перед глазами. Лечение осуществляется с помощью проведения:
- лазерной коагуляции — лечебной процедуры, при помощи которой офтальмохирурги устраняют дистрофические и дегенеративные изменения сетчатки;
- витрэктомии — хирургической операции, применяющейся при кровоизлияниях в стекловидное тело, отслоении сетчатки, травмах зрительного анализатора;
- экстрасклерального пломбирования — метода лечения патологий сетчатки путем сдавливания ее специальной пломбой, зафиксированной с наружной стороны склеры.
Редким, но весьма опасным осложнением после удаления катаракты глаза, является эндофтальмит. Это тяжелый воспалительный процесс, при котором происходит скопление гноя в стекловидном теле. Он возникает из-за попадания внутрь глаза инфекции во время операции, при инфицировании слезных протоков. Эндофтальмит часто развивается у людей с ослабленным иммунитетом и у тех, кто перенес другие офтальмологические патологии, например: блефарит, конъюнктивит и т. д. Симптомы заболевания:
- резкая боль в глазах;
- отечность в области век;
- существенное снижение зрения;
- покраснение склеры.

При эндофтальмите необходима экстренная госпитализация в офтальмологическое отделение. Если необходимые меры по лечению заболевания не будут своевременно приняты, это может привести к потере глаза или развитию менингита.
Могут ли осложнения возникнуть спустя несколько месяцев?
Некоторые виды осложнений могут «дать о себе знать» через несколько месяцев после операции. Основным из них является развитие вторичной катаракты. Обычно это состояние возникает спустя от 6 месяцев до года. В таком случае помутнение образуется не на хрусталике. Страдает капсула, внутри которой располагается интраокулярная линза. Пациенты отмечают симптомы, присущие катаракте. Осложнение характеризуется:
- размытостью очертаний изображения;
- ослабленной цветопередачей предметов;
- возникновением «мушек» перед глазами.
Лечение вторичной катаракты осуществляется двумя методами. Первый — хирургическая капсулотомия. Эта операция позволяет удалить засоренную пленку капсульного мешка. Второй способ — очистка задней стенки капсулы при помощи лазера.
Другой вид осложнения, который может возникнуть после замены хрусталика, помутневшего при катаракте, это кистоидный макулярный отек. Воспалительный процесс развивается в центральной части сетчатки. Его причиной является разрыв капсулы хрусталика или инфекций в стекловидном теле. При кистоидном макулярном отеке происходит поражение желтого тела — самой важной части сетчатки, в которой фокусируются лучи света.
Опасность этого состояния еще и в том, что ранняя диагностика затруднена. Симптомы выражены нечетко. Поставить точный диагноз возможно только при проведении оптической томографии глаза и ангиографии сетчатки. В лечении заболевания важную роль играет прием противовоспалительных препаратов.
Как избежать осложнений после замены хрусталика?

Для того, чтобы избежать осложнений после удаления катаракты, следует соблюдать рекомендации окулиста. Это позволит ускорить процесс реабилитации и избежать осложнений.
- Не следует резко наклонять голову.
- Спать лучше на том боку, где находится здоровый глаз.
- Следить за тем, чтобы во время гигиенических процедур в прооперированный глаз не попадала вода.
- Избегать зрительных нагрузок. Меньше читать, смотреть телевизор, работать за компьютером.
- Принимать витамины, употреблять больше фруктов и овощей.
- Отказаться от вредных привычек, особенно от курения.
- Не поднимать тяжести, вес которых более 10 кг.
- Отказаться от управления автомобилем.
При соблюдении рекомендаций, данных врачом после замены хрусталика, осложнений удастся избежать.
Источник
Катаракта — это опасное заболевание, которое приводит к помутнению хрусталика глаза. Зрение начинает стремительно ухудшаться. Помочь при этой патологии может замена помутневшего хрусталика. Для того, чтобы достичь стойкого терапевтического эффекта, пациентам важно соблюдать рекомендации окулиста в послеоперационный период.
Какие ощущения испытывает человек после замены хрусталика?
Оперативное вмешательство представляет стресс для большинства людей. Замена хрусталика при катаракте — операция весьма серьезная. Это сложный технический процесс. В современных офтальмологических клиниках для удаления катаракты врачи применяют специальные лазерные устройства. Это позволяет сделать операцию более безопасной. Применение лазера подразумевает меньшее вмешательство в организм, чем операции, которые проводились ранее.
Замена хрусталика на искусственный проводится обычно в амбулаторном режиме. Это значит, что спустя несколько часов после удаления катаракты пациент может покинуть клинику. Но возможно это только в том случае, если окулист не обнаружит никаких послеоперационных осложнений. Если для проведения вмешательства врач-анестезиолог использовал наркоз путем внутривенной инъекции, то задержаться в клинике все же придется. Медицинским работникам необходимо наблюдать за пациентом после замены хрусталика, если операция проводилась под общим обезболиванием.

Поверх глаза, пострадавшего от катаракты, окулист накладывает стерильную повязку, а потому качество зрения будет снижено. Желательно, чтобы после удаления пораженного хрусталика пациента проводил до дома кто-нибудь из близких. Повязку разрешается снять уже на следующий день. Если пациент планирует утреннюю прогулку, то лучше подстраховаться и надеть солнцезащитные очки на глаза. Во время послеоперационного периода пациенты отмечают такие неприятные ощущения, как:
- затуманенность зрения;
- зуд в области прооперированного глаза;
- присутствие инородного тела в глазу;
- головная боль.
Длятся эти ощущения обычно не более 7 дней. В течение послеоперационного периода после удаления катаракты окулист может назначить лекарственные препараты, например, «Парацетамол» или «Ибупрофен». На протяжении первых суток после замены пораженного хрусталика стоит соблюдать постельный режим. Тело должно находиться в горизонтальном положении, а зрительные органы не следует напрягать просмотром телевизора или чтением книг.
Ограничения после удаления катаракты и возможные осложнения

Подразумевает послеоперационный период ограничения. Соблюдение рекомендаций офтальмолога поможет сократить процесс реабилитации и снизит риск возникновения осложнений. Одно из послеоперационных ограничений касается гигиенических процедур. Умыться или принять душ — естественное желание каждого человека. Врачи не запрещают делать этого. Главное, чтобы в прооперированный глаз не попадали мыло, шампунь или гель для душа.
Реабилитационный период после замены хрусталика глаза характеризуется следующими противопоказаниями:
- избегание наклонов головы;
- использование декоративной косметики;
- прикосновения к прооперированному глазу;
- длительное нахождение на солнце без специальных очков;
- повышенные физические нагрузки, в том числе, поднятие тяжестей;
- лежание на боку со стороны прооперированного глаза;
- отказ в посещении бассейна или открытых водоемов.

Все ограничения в течение реабилитационного периода после замены хрусталика глаза носят временный характер. Они направлены на скорейшее заживление глазного яблока. Если пациент будет следовать рекомендациям окулиста, то он сможет добиться более быстрого восстановления зрения и сократить риск послеоперационных осложнений. В том случае, если не соблюдать советы врача относительно лечения, можно столкнуться с такими неприятными явлениями, как:
- Инфекционное воспаление. Если операция по удалению катаракты проводилась в современной клинике, то риск его обычно маловероятен, но исключать его вероятность все же не стоит.
- Помутнение капсулы хрусталика прооперированного глаза. Такое случается, если происходит разрастание клеток эпителиальных тканей, из-за чего пациент видит хуже, чем до операции.
- Отек роговицы глаза, который происходит из-за введения в глазное яблоко хирургических инструментов. В большинстве случаев, отек проходит самостоятельно в первые сутки.
- Повышение внутриглазного давления. Обычно это происходит из-за использования растворов во время операции по замене хрусталика.
- Утрата способности отчетливо различать предметы, которые находятся на различных расстояниях от глаз: как вдали, так и вблизи.
Это основные виды осложнений, которые вероятны после того, как проведена замена хрусталика при катаракте. Послеоперационный период может затянуться в том случае, если у пациента имеются хронические заболевания.
Ношение специальной повязки после операции
Замена хрусталика при катаракте, послеоперационный период после нее, если быть точнее, обязательно должен сопровождаться ношением специальной повязки. Она выполняет роль защитной «кулисы» прооперированного глаза от всевозможных загрязнений. Повязка оберегает зрительные органы от попадания яркого света, ультрафиолетовых лучей, частиц пыли, грязи и т. д. Покупать ее в аптеке необязательно. Повязку легко можно сделать самому. В интернете доступно множество обучающих видео, на которых детально демонстрируется, как изготовить повязку-«кулису». Для этого потребуется лейкопластырь и стерильная марля.
Повязка крепится на лоб при помощи клейкой медицинской ленты. Ношение такой «кулисы» в течение послеоперационного периода очень важно. Она не мешает глазам и позволяет пациенту выполнять большинство привычных дел. Менять повязку нужно ежедневно. Использовать ее повторно нельзя. Это опасно для состояния зрительных органов. Во время реабилитации важно соблюдать следующее правило — при замене повязки на новую веки следует протирать специальным раствором.

Для этой цели подойдет 0,02% фурацилина — противомикробного препарата широкого спектра действия или 0,25% левомицетина — бактериостатического антибиотика. Наносить один из этих растворов удобнее всего ватным диском.
Использование глазных капель в реабилитационный период
Капли для глаз в послеоперационном (реабилитационном) периоде являются обязательным лекарством. При правильном применении и соблюдении рекомендаций офтальмолога они помогают сократить восстановление после удаления катаракты, поразившей хрусталик. Регулярное закапывание их в глаза согласно рекомендациям врача позволит защитить зрительные органы от различных заражений. Назначение и порядок дозирования капель для пациентов, которым еще совсем недавно окулисты ставили диагноз «катаракта», индивидуальны. График закапывания во время реабилитации должен определить врач, проводивший операцию, и при необходимости корректировать его при каждом осмотре пациента.
Обычно применяются следующие группы капель:
- антибактериальные («Тобрекс», «Флоксал», «Флуциталмик»);
- противовоспалительные («Альбуцид», «Витабакт», «Унифлокс»);
- комбинированные («Дексона», «Гаразон», «Тиотриазолин»).
Для того, чтобы не травмировать глаз во время лечения, следует соблюдать простые правила. Перед применением необходимо тщательно вымыть руки с мылом. Удобнее всего закапывать капли в глаза запрокинув голову назад. Нижнее веко требуется осторожно оттянуть пальцем вниз, затем перевернуть флакон и нажать на него. После выполнения этой процедуры глаза стоит закрыть и поморгать. Далее следует приложить неотъемлемый атрибут реабилитации — стерильную повязку. Одним из послеоперационных ограничений является строгое соблюдение «перерыва» в том случае, если офтальмолог назначил несколько капель одновременно. Минимально он должен составлять 5 минут.
Правила питания во время периода реабилитации
Особых ограничений в плане питания после замены хрусталика послеоперационный период не предполагает. А значит никаких диет придерживаться не требуется. Рекомендуется соблюдать правильное питание и употреблять достаточное количество жидкости ежедневно. Во время реабилитации следует отказаться от мясных жирных блюд, сала и любых жареных кушаний. После удаления катаракты предпочтение стоит отдать продуктам, которые содержат витамин А — жирорастворимый элемент, относящийся к группе веществ под названием «ретиноиды».

В среднем здоровому человеку рекомендуется употреблять в сутки не менее 900 мкг мужчинам и 700 мкг — женщинам. Реабилитация после замены хрусталика несколько «корректирует» эти значения, увеличивая их в два раза. Витамин А присутствует в продуктах животного и растительного происхождения. Источники животного происхождения называются ретиноидами. Особенно много их в печени морских рыб и млекопитающих. Богаты этим веществом, полезным в послеоперационный период замены хрусталика: рыбий жир, икра, яичный желток, молоко, сметана, творог, сливочное масло, маргарин.
Растительные источники — каротиноиды. Кстати, название этой группы веществ произошло от двух слов: латинского carota, что означает морковь и греческого eidos — вид. Содержатся они в растительных источниках и одним из основных является морковь. Очень много каротиноидов в брокколи, шпинате, петрушке и других овощах зеленого цвета. Ускорить период реабилитации помогут бобовые, например: горох, фасоль, соя, нут («турецкий горох»). После того как катаракта была удалена, следует увеличить употребление желто-оранжевых фруктов и ягод. Довольного много витамина А содержится в абрикосах, персиках, дыне, облепихе и светлых сортах черешни.
Источник
