Ожог на руке после химиотерапии чем лечить
Восстановление после химиотерапии должно быть не полностью самопроизвольным, растянутым на месяцы процессом с неизвестными результатами. В любом случае через некоторое время неприятности лекарственного противоопухолевого лечения существенно уменьшатся, но восстановление пойдет быстрее и успешнее только под контролем врача, а лучше команды специалистов, отлично разбирающихся во всех аспектах реабилитации онкологических пациентов.
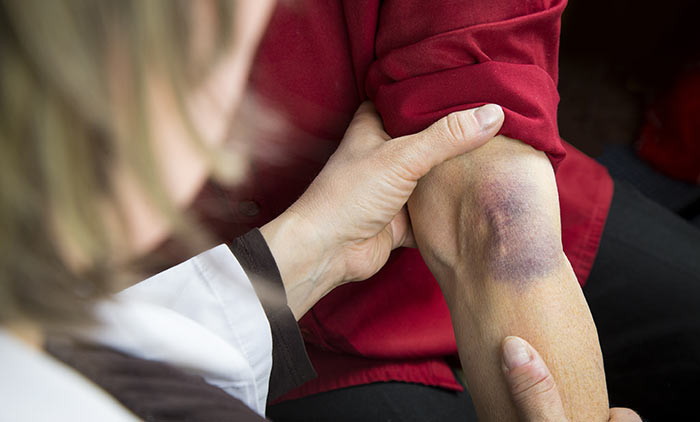
Причины появления синяков
Синяк или гематома у онкологических больных встречаются часто, потому что химиотерапия связана с внедрением в организм посредством разрушения кожных покровов — внутривенными введениями лекарств, что не всегда удается без кровоизлияния в кожу и клетчатку вокруг сосуда. Противоопухолевые лекарства изменяют состав крови, в частности численность тромбоцитов, увеличивая кровоточивость, а также впятеро повышают вероятность образования тромбов, тогда как хронически существующая варикозная болезнь увеличивает тромбообразование всего лишь вдвое.
Злокачественная опухоль меняет реологические свойства крови, приводя к образованию тромбов. У каждого пятого пациента ещё до операции выявляют скрытый тромбоз. При раке кишечника и поджелудочной железы обильное образование тромбов может быть первым признаком злокачественного заболевания. Химиотерапия, как и метастатическая стадия любой опухоли, увеличивает вероятность тромбоза в среднем в пять раз. В организме онкологического больного одновременно сосуществуют два процесса — избыточная кровоточивость и повышенная свертываемость.
Факторы риска тромбозов у онкобольных как у всех «обычных» людей: большой вес и возраст «после 40», хронические болезни сосудов и сердца, сахарный диабет, гипертония и конечно варикозная трансформация вен нижних конечностей.
К этим стандартным причинам у онкологического пациента примешиваются специфические, то есть инициируемые злокачественной опухолью и усугубляемые необходимым лечением:
- сдавливание опухолевым конгломератом кровеносных и лимфатических сосудов;
- лимфостаз после удаления подмышечных лимфоузлов, в результате облучения или удаления клетчатки малого таза с лимфоузлами, а также блок метастатическим паховыми узами оттока лимфы из ноги;
- длительный приём гормональных препаратов;
- стимуляция красного ростка кроветворения эритропоэтинами;
- постоянно установленный для частых вливаний лекарств венозный катетер;
- вынужденное из-за слабости ограничение подвижности;
- операции и облучение, а также побочные эффекты химиотерапии на сосуды и форменные элементы крови.
Для инициации тромба внутри сосуда больному раком достаточно всего трёх поводов и не обязательно сразу всех:
- повреждение внутренней оболочки сосуда, что для обычно для внутривенной химиотерапии;
- застой крови, что называют «нарушением кровообращения», в том числе в результате опухолевого конгломерата;
- избыточная свертываемость вместе с нарушением формирования сгустков.
Симптомы воспаления вен после химиотерапии
Большинство химиопрепаратов применяется только в растворе, не в таблетках, что объясняется нестойкостью лекарственных молекул к желудочному соку и сильнейшим раздражающим действием цитостатика на слизистые оболочки желудочно-кишечного тракта. При непосредственном контакте цитостатика с венозной стенкой происходит его проникновение в клетки эндотелия с изменением структуры ДНК. Произошедшая химическая реакция направляет эндотелиальную клетку к воспалительным изменениям либо к смерти — апоптозу. Повреждение усугубляется травмой стенки вены инъекционной иглой или катетером.
Воспаление венозной стенки — флебит, к которому быстро подключаются факторы риска образования тромбов, и в поврежденной химиотерапией вене развивается тромбофлебит.
Флебит проявляется болью, причём в процессе введения цитостатика боль может быть очень интенсивной, и не только в месте инъекции, но по всей руке, когда больной как будто ощущает движение лекарства по сосудистой сети, так и говорят, что «вена горит». Боль может быть краткой, а может остаться на несколько дней и даже неделю, зависит это не только от выраженности ожога эндотелия, но и личностных особенностей больного по восприятию болевых ощущений.
Боль при прохождении лекарства приводит к спастическому сокращению вены, в ответ на которое расширяются впадающие в неё мелкие венки, на внутренней поверхности руки появляется сеточка из расширенных синих сосудиков на фоне побледневшей из-за спазма артериол кожи.
Воспаленную вену можно прощупать, она как тяж плотная из-за местной отечности тканей. Когда в просвете сосуда возникнет тромб, его тоже можно будет нащупать и увидеть при УЗ- дуплексном сканировании.
Со временем воспаление пройдет, уплотнение сосуда может остаться, кожа над ним может потемнеть. Внутренний просвет сосуда после нескольких химиотерапевтических ожогов уменьшится вплоть до закрытия — облитерации. За время течения флебита откроются и расширятся подходящие к больной вене мелкие сосудики — коллатерали, но останется вероятность небольшой отечности руки ниже места венозного повреждения.
Основные методы лечения вен
После внедрения цитостатика внутрь клеток остается только ждать завершения побочного процесса и помогать восстановлению.

Патофизиология лекарственного токсического флебита мало изучена, клинических исследований по проблеме не проводилось, все рекомендации базируются только на личном опыте медицинского персонала. В каждом случае и после каждого введения необходимо консультироваться с лечащим врачом, знающим особенности локального взаимодействия цитостатика и спектр местных побочных реакций.
Для купирования болевого синдрома и уменьшения воспаления лучше всего подходят НПВС — нестероидные противовоспалительные средства, но не доказано преимуществ какого-либо одного препарата, лучше опираться на «житейские» предпочтения пациента, потому что и чувствительность к боли разная, и обезболивающий эффект тоже индивидуален.
При высоком риске легочной тромбоэмболии пациенту назначается специальная — «разжижающая кровь» терапия, как правило, длительная — никак не менее недели и при регулярном контроле свертываемости.
Можно использовать мази с гепарином для втирания в зону поврежденного сосуда. Любимый пациентами гель Гепатромбин™ состоит из гепарина и преднизолона, последний имеет противовоспалительное действие, препарат официально не сертифицирован для использования при периферическом флебите и тромбофлебите.
Хорошая репутация у мази Троксевазин™ (троксерутин), одновременно уменьшающей воспаление и отечность тканей, изменяющей реологические свойства крови в сторону разжижения, но меньше, чем это присуще гепарину. Тем не менее, исследования показали, что препарат способен растворять микротромбы.
Гель Индовазин™ представляет смесь троксерутина и НПВС индометацина, поэтому уменьшает выраженность боли и делает всё, что присуще Троксевазину™. Нецелесообразно сочетать обе мази, поскольку спектр действий комбинированного препарата больше, но с Индовазином™ вполне можно чередовать нанесение Гепатромбина™. Всасывание мазей микроскопическое, они не подменяют собой принимаемые внутрь НПВС и антикоагулянты, но помогают перенести неприятные последствия лечения.
Как восстанавливаются вены после капельниц: полезные процедуры
Местное раздражение слизистой, выстилающей внутреннюю стенку вены, пытаются уменьшить большим разведением и медленным введением в капельницах, буквально часами. Не все цитостатики выдерживают большое разведение и долгое введение, некоторые теряют свои свойства, поэтому их вводят болюсно — шприцем. В этом случае сразу же после химиопрепарата вену «моют» физиологическим раствором, стараясь уменьшить её повреждение.
Обязательно до введения и в процессе капельницы неоднократно проверяется проходимость сосуда и возможность экстравазации — распространение цитостатика в клетчатке при микроскопических разрывах сосудистой стенки.
Рекомендуется не делать химиотерапию в одну и ту же вену, лучше чередовать руки, давая сосуду больший срок на восстановление своей слизистой оболочки. Профилактическое использование мазей с гепарином или троксерутином до химиотерапии лишено патоморфологических оснований, то есть бесполезно.
При планировании многомесячной химиотерапии целесообразно подумать об установке венозного порта, срок его службы, как минимум, пятилетка. Устройство полностью исключает такой побочный эффект как лекарственный флебит, но от тромбозов спасает только приём антикоагулянтов.
Профилактика осложнений
Многие цитостатики повреждают вены, особенно усердны в инициации химических флебитов агрессивные цисплатин, антрациклины и винкаалкалоиды, а также сравнительно «мягкие» гемцитабин с фторурацилом. По действию на ткани антрациклины с винкаалкалоидами отнесены к кожно-нарывным, цисплатин всего лишь к раздражающим, а гемцитабин точно не кожно-нарывной. Тем не менее любой химиопрепарат, а тем более комбинация цитостатиков, способны повредить вену, поэтому во время внутривенного введения персонал должен строго исполнять инструкцию по длительности и способу инъекции.
Помогают восстановлению физиотерапевтические процедуры и акупунктура, фототерапия и инфракрасное облучение, стимуляция магнитным полем.
В нашей Клинике каждому больному проводится определённая и ориентированная на особенности организма и сопротивляемость тканей программа сопровождения химиотерапии и восстановления после лечения.
Список литературы:
- Российские клинические рекомендации по профилактике и лечению венозных тромбоэмболических осложнений у онкологических больных// М.: Планида; 2012
- Сомонова О.В., Антух Э.А., Елизарова А.Л., с соавтр. /Практические рекомендации по профилактике и лечению тромбоэмболических осложнений у онкологических больных // Злокачественные опухоли: Практические рекомендации RUSSCO #3s2; 2017 (том 7).
- Antithrombotic Therapy and Prevention of Thrombosis, 9th ed: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines// Chest Am Coll Chest Phys.; 2012.
- Jones S., Holmes F., O´Shaughnessey J., et al. /Docetaxel with cyclophosphamide is associated with an overall survival benefit compared with doxorubicin and cyclophosphamide: 7-year follow-up of US Oncology Research trial 9735// JCO 2009; 27.
- International Society of Lymphology. The diagnosis and treatment of peripheral lymphedema: 2013 Consensus Document of the International Society of Lymphology// Lymphology; 2013 Mar; 46(1).
- Khorana A.A., Kuderer N.M., Culakova E., et al./ Development and validation of a predictive model for chemotherapy-associated thrombosis// Blood 2008; 15.
Источник
Лучевая терапия широко используется при лечении раковых опухолей. Такая процедура приводит к развитию разных негативных последствий со стороны кожи. И сегодня мы разберемся, почему появляется ожог после лучевой терапии и как его лечить.
Влияние на кожу
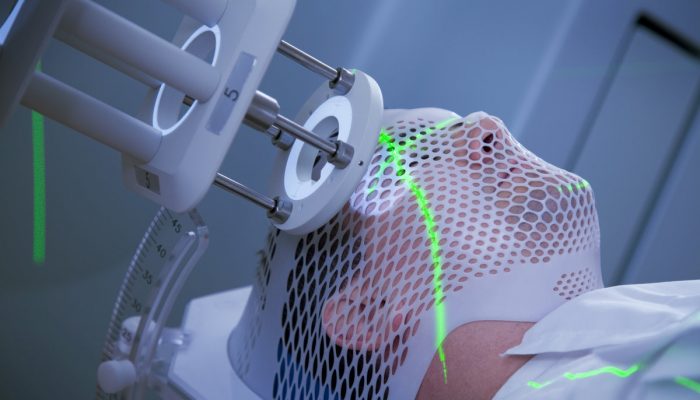
Облучение приводит к нарушению разных функций кожных покровов. После такой процедуры кожа теряет устойчивость к разным механическим воздействиям, становится более чувствительной и нежной, поэтому нуждается в бережном отношении и тщательном уходе. Также лучевая терапия часто оканчивается появлением ожогов. Реакция кожных покровов на облучение может проявиться покраснением и даже более серьезными травмами, и ее выраженность определяется индивидуальной чувствительностью пациента. Симптомы ожогов возникают в среднем на 2—3 неделе терапии. На коже могут образоваться волдыри, которые способны вскрываться и формировать мокрые эрозивные и болезненные участки. При отсутствии адекватной терапии и полноценного ухода такие повреждения эпидермиса с легкостью становятся входными воротами для инфекции.
Степени поражения кожных покровов при лучевой терапии сравнимы со степенью тяжести обычных ожогов:
- 1 степень. В такой ситуации пациент обнаруживает лишь небольшое покраснение эпидермиса. Со временем на коже наблюдается также выраженное шелушение, стянутость или отек.
- 2 степень. В такой ситуации на коже возникают пузыри, которые могут лопаться.
- 3 степень. Это достаточно серьезное состояние, для которого типично возникновение омертвевших участков эпидермиса, а также возникновение язвенных высыпаний.
- 4 степень. Это очень редкое последствие, при котором кожа обугливается и покрывается волдырями.
Чаще всего лучевая терапия приводит к появлению ожогов 1 и 2 степени тяжести, они поддаются лечению в домашних условиях. Возникновение более серьезных повреждений кожи является однозначным показанием для госпитализации.
Как проводится лечение?
Для терапии ожогов после лучевой терапии нужно ориентироваться на степень поражения кожных покровов. Если речь идет об ожоге первой степени тяжести, достаточно лишь придерживаться правильной гигиены и использовать увлажняющий и защитный крем в соответствии с рекомендациями доктора. Если же кожа пострадала сильнее, требуется более серьезное лечение. В частности, пациентам с серьезными ожогами могут прописать
- Гормональные кремы.
- Специальные повязки.
- Лекарства, предупреждающие присоединение инфекции.
- Препараты, стимулирующие восстановление кожи.
При появлении ожогов после лучевой терапии желательно проконсультироваться с врачом. Специалист оценит серьезность ситуации и подберет эффективное лечение.
Общие рекомендации
Стоит учитывать, что лечение ожогов после лучевой терапии — это достаточно длительная и непростая задача. Пациентам с такой проблемой важно не только применять специальные лекарства для нанесения на кожу, но и:
- Придерживаться особенной гигиены. Не стоит принимать ванну, разрешен лишь душ. Для мытья нужно использовать мягкие моющие средства, желательно, гипоаллергенные. При мокнущих ожогах возможность и правила проведения водных процедур нужно обязательно согласовать с лечащим врачом.
- Избегать трения и раздражения кожи. Таких рекомендаций нужно придерживаться сразу после проведения лучевой терапии еще до появления каких-либо видимых изменений на коже.
- Защищать кожу от воздействия ультрафиолета. При выходе из дома нужно надевать одежду, закрывающую как можно больше тела. На открытые участки кожи необходимо наносить солнцезащитный крем.
- Придерживаться диетического питания и пить достаточное количество обычной чистой воды.
Перечисленные рекомендации помогут легче справиться с последствиями лучевой терапии для всего организма и кожи. В каждом конкретном случае особенности ухода за кожей могут меняться в зависимости от советов лечащего врача.
Чем лечить из лекарств?
Существует несколько препаратов, которые могут оказаться очень полезными для пациентов с ожогами после лучевой терапии. Среди них:
- Бепантен и Бепантен Плюс. Такие препараты содержат один основной компонент — декспантенол (производное витамина В5). Они отлично смягчают кожу, питают ее и успокаивают. Также препараты с декспантенолом замечательно стимулируют регенерацию кожных покровов. Их нужно использовать уже в первые дни проведения лучевой терапии (до появления видимых изменений на коже). Применение таких средств поможет избежать более серьезных ожогов. Бепантен Плюс имеет в своем составе также хлоргексидин, который обладает антисептическими качествами.
- Современные сетчатые мягкие повязки, к примеру, ЛикоТюль или СиликоТюль. Это атравматичные, пластичные и комфортные повязки, которые не стесняют движений, создавая эффект «второй кожи». Они не оставляют волокон в ране, легко и безболезненно снимаются, на них сверху можно наносить лекарственные препараты. Такие повязки подойдут при появлении мокнущих ран.
- Повязка ЛикоСорб. Это абсорбирующая адгезивная повязка, которая поможет скорейшему заживлению обильно- и умеренноэкссудирующих ран. Средство имеет неадгезивную атравматичную основу.
- Судокрем. Этот препарат имеет в своем составе цинка оксид. Он обладает антисептическими, вяжущими и противовоспалительными качествами. Препарат неплохо снимает раздражение и способствует заживлению ожогов и ран.
- Эплан. Это современное лекарство с комплексным составом и массой положительных качеств. Он обладает ранозаживляющими и регенерирующими свойствами. Также он характеризуется бактерицидными качествами, обезболивает, защищает кожу и смягчает ее. Его применение позволяет избежать инфицирования раны.
- Солкосерил или Актовегин. В составе таких средств находится депротеинизированный диализат из крови здоровых молочных телят. Это вещество является активным стимулятором регенерации тканей. Его применение помогает справиться с мокнущими ранами и простыми ожогами, предупредить инфицирование и существенно ускорить восстановление.
- Гормональные мази. Такие препараты оказывают быстрое противовоспалительное воздействие, их применяют при ожогах 2 и 3 степени в течение короткого временного промежутка.
Схема лечения ожогов после лучевой терапии подбирается в индивидуальном порядке лечащим врачом. Такие травмы требуют особенного подхода, поэтому для избавления от них могут использоваться далеко не все лекарственные препараты.
Признаки инфицирования раны
Заподозрить присоединение инфекции можно по следующим симптомам:
- Усилению болезненных ощущений.
- Резкой отечности.
- Увеличению красноты.
- Появлению значительного количества жидкости в ране.
- Возникновению неприятного запаха.
Также на присоединение инфекции может указывать и повышение температурных показателей. Однако такой симптом может возникать и как естественное последствие лучевой терапии. В любом случае в такой ситуации требуется дополнительное обращение к врачу.
Профилактика появления
Чтобы снизить риск развития ожогов после лучевой терапии, врачи рекомендуют:
- Тщательно придерживаться правил гигиены, с аккуратностью принимать душ. Такую водную процедуру можно проводить ежедневно. Следует использовать мягкое мыло.
- При облучении подмышечной области следует пользоваться не дезодорантом, а детской присыпкой. Также не стоит применять антиперспиранты и ароматизированное мыло. Брить волосы под мышками нельзя.
- Не стоит прикладывать грелки (теплые либо холодные) к области облучения, а также наносить на кожу спиртосодержащие составы.
- Желательно применять лишь те уходовые средства, которые рекомендует врач.
- При применении каких-то средств по уходу за кожей в дни облучения важно наносить их как минимум за 4 часа до процедуры.
- Чтобы избежать слишком выраженной кожной реакции, стоит применять тот же Бепантен или растительные и животные масла для нанесения на эпидермис после проведения лучевой терапии.
- При появлении выраженной реакции на коже необходимо обсудить с доктором возможность совершения небольшого перерыва в лечении.
- Важно постоянно защищать кожные покровы от ультрафиолета. Эта рекомендация остается актуальной даже после окончания лечения, так как лучевая терапия увеличивает риск развития раковых заболеваний кожи в течение всей жизни. Необходимо исключить посещение солярия.
Легкая болезненность считается абсолютно нормальной реакцией кожи на проведение лучевой терапии. Однако выраженный дискомфорт требует дополнительной консультации с доктором.
Кожа при химиотерапии

Химиотерапия также отрицательно сказывается на состоянии кожных покровов пациента. Такая процедура может приводить к:
- Сухости.
- Зуду.
- Покраснению.
- Болезненным ощущениям.
- Повышенной чувствительности к солнечным лучам.
- Развитию крапивницы и пр.
При появлении вышеперечисленных симптомов стоит проконсультироваться с врачом. Коже нужно обеспечить адекватный и комплексный уход.
Источник
