Отличие подагры от вальгусной деформации

Здравствуйте, уважаемые читатели! Сегодня хочется
рассказать о подагре. Начну сразу с недоразумения. Ко мне
часто приходят на прием достаточно молодые женщины и не очень
молодые, и сходу заявляют: “Меня беспокоит подагра”. Оказывается
под подагрой они понимают деформацию, подвывих суставов больших
пальцев стопы. На нашем сайте вы можете увидеть фотографию
стопы при остром приступе подагры и фотографию
Халюс Вальгус (подвывиха 1 плюсне-фалангового сустава стопы).
Зачем это знать? Да затем, что Халюс Вальгус
встречается, в основном, среди женщин и довольно часто и лечить
это должен ортопед, иначе ситуация усугубляется, и женщина
вместо изящных туфелек вынуждена носить не очень-то симпатичные
тапочки или ботинки типа “ПрощайМолодость”. Напротив, подагра
преимущественно мужская болезнь, лечить должен ревматолог,
и довольно-таки интенсивно, иначе приступы подагры становятся
все чаще и интенсивнее. Болезнь может инвалидизировать хозяина. Ну,
вроде бы на то они и доктора, чтобы разбираться кому чего
и как лечить . Ан, нет. Придете вы, например, к участковому
терапевту… А у него 50 человек в коридоре. И дальше следующий
диалог:
– Ну, что у Вас?
– У меня ПОДАГРА!
– Подагра, говорите? Ну, вот Вам таблеточки, лечитесь. Следующий.
(Посмотреть – то некогда. Бывает такое).
При халюс вальгус таблеточки-то не очень нужны.
Когда болит очень, можно обезболить, но проблемы решать нужно
ортопедически. Силиконовые катушечки, обувь, физиотерапия,
ванночки с травами, операция в конце-концов. Если интересно,
пишите. О халюс вальгус поднимем вопрос отдельно.
Теперь наконец-то о подагре. Острый приступ
подагры обычно возникает, как гром среди ясного неба. Ну,
не всегда ясного, нередко после хорошего застолья и выпивки.
Нередко пациент может назвать день и час возникновения у него
болей. Припухлость, краснота, выраженные боли возникают часто
в области большого пальца стопы (отсюда и путаница). Определяется
местное повышение температуры кожных покровов. Нередко повышение
температуры тела. Боль настолько интенсивная, что становится
нестерпимой даже при прикосновении простыни к суставу. Конечно,
подагра может начинаться и с коленного сустава и с голеностопного,
но это проблемы ревматологов (главное – к ним вовремя попасть).
Важным симптомом (не у всех, правда, встречается)
являются подагрические тофусы. Тофусы – это узелки, белесоватые, обычно
встречаются на мочке уха, кистях, стопах, в области локтевых
сгибов. Тофусы могут вскрываться, из них сочится белесоватая
жидкость. Через некоторое время свищ самопроизвольно закрывается,
оставляя небольшой рубчик. Был один случай, когда начинающий
хирург чуть не прооперировал сустав, увидя белесоватое отделяемое
из сустава (читай: из тофуса), и приняв его за гнойное. И
СЛАВА БОГУ, что не прооперировал. Иногда путают с рожистым
воспалением, так как краснота и припухлость бывают весьма
похожи.
Протекает подагра приступообразно. Нарушение
диеты – застолье -> приступ подагры -> постепенное уменьшение
боли и воспаления -> спокойный период (ремиссия). Чем тяжелее
течение, тем короче ремиссия. Лечение подагры должен проводить
ревматолог. Оно направлено на подавление продукции мочевой
кислоты, на ускоренное выведение ее из организма. Применяются
обезболивающие препараты с наиболее быстрым эффектом (раптен
рапид, трамал, вольтарен и другие). Обязательна диета с пониженным
содержанием продуктов – источников синтеза мочевой кислоты.
Диета
при подагре
Диета
при подагре крайне важна. Лечение без соблюдения диеты зачастую
бессмысленно. Подагра связана с нарушением обмена мочевой
кислоты. Источником синтеза (в случае подагры избыточного)
мочевой кислоты являются азотистые вещества (пуриновые основания).
Поэтому
диетические рекомендации направлены на
1.
Выведение из организма избытка небелковых азотистых компонентов.
2. Ограничение поступления пуринов извне.
Способствует
выведению из организма излишков пуринов огуречный сок (до
1 стакана в день), щелочные минеральные воды (мало минерализованные),
а также содержащие органические вещества (“Нафтуся”, “Ессентуки
№17”, “Нарзан”, “Боржоми”). Принимать необходимо не
менее 1 стакана 3 раза в день за час до еды, в течение всего
периода обострения. Требуется ограничение следующих продуктов:
кофе, чая, какао, шоколада, мяса, рыбы, особенно субпродуктов
(печени, почек, мозгов), икры, рыбных консервов (шпрот, сардин),
грибов, бобовых, цветной капусты, свеклы и зелени (салата,
петрушки, шпината, щавеля).
При
обострении заболевания ограничивают или даже вовсе исключают
мясо, рыбу, а через день устраивают разгрузочные дни (молочные,
овощные, фруктовые, соковые) и минеральные воды. Вне обострения
разрешается мясо и рыба( не чаще 3-х раз в неделю), но только
отварные (в бульон уходит более половины пуриновых веществ).
Можно использовать некрепкий костный (говяжий) бульон. Из
отварного мяса (рыбы) хорошо сделать котлеты, тефтели, суфле,
можно готовить блюда и на пару, а также запекать. Овощи, картофель
отваривают или готовят на пару. Хороши кисели, компоты (ежедневно
до 500 г).
Широко
используют молоко (его обязательно давали больным подагрой
еще в средние века), различные продукты из него, в том числе
кисломолочные (кефир, ацидофилин, ряженка, простокваша). Мало
пуринов в хлебе, яйцах, фруктах, овощах, большинстве ягод.
Все вышеперечисленные рекомендации могут подвергаться коррекции
и уточнению. Потому, что подагра подагре рознь (подагра бывает
и вторичной, т.е. вследствие других заболеваний). Разгрузочные
дни: огуречный – 1,5 кг огурцов и 150 г хлеба (в 5
приемов) в день; молочный (кефирный) – молоко (кефир)
– 1,5 литров (в 6 приемов); рисовый, овсяный –
200 г крупы, 15 г растительного масла, вода – 1 литр
(в 5 приемов); апельсиновый – 1,5 кг (в 5 приемов);
арбузный – 3000 г (в 5 приемов); творожено-кефирный
(молочный) – 300 г творога, кефир (молоко) – 800
г (в 5 приемов).
Разрешение
на проведение разгрузочного дня желательно получить у врача.
Некоторые из перечисленных продуктов могут быть не показаны
по другим причинам.
Иванов Г.Ю.
Смотрите также:
У нас также читают:
Источник
Подагра или Косточки?
- сходства и отличия двух болезней
- как различить их по симптомам
- методы лечения
Запись на консультацию
Если в области большого пальца стопы появляется шишка или гулька (выпирание), мы часто называем это подагрой.
Однако, это не совсем верно. Косточки (hallux valgus) и подагра – это два различных заболевания, хотя они и могут иметь схожие симптомы.
Далее мы подробно рассмотрим, в чем отличие косточек от подагры, как их различить, и как лечить.
ГЛАВНЫЕ ОТЛИЧИЯ
Косточки – это ортопедическое заболевания.
В медицине косточки называются «вальгусная деформация первого пальца стопы».
Эта деформация возникает из-за смещения костей и суставов стопы. Передняя часть стопы становится шире, кости как бы «расползаются», смещаются в стороны, подобно раскрывающемуся вееру. При этом первая плюсневая кость, которая связана с большим пальцем, сильно отклоняется кнаружи и начинает выпирать из-под кожи. Сустав большого пальца выворачивается и сам палец отклоняется в противоположную сторону (кнутри) – в сторону остальных пальцев.
Все это происходит из-за того, что слабые мышцы не могут удержать кости на своих местах. При длительной нагрузке, кости постепенно смещаются. Этот процесс может длиться годами, косточка растет и увеличивается постепенно.
Подагра – это заболевания обмена веществ.
Подагра или подагрический артрит -возникает из-за нарушения обменных процессов и излишнего накопления мочевой кислоты.
Мочевая кислота образуется при расщеплении пуринов – веществ, присутствующих практически во всех клетках нашего тела и во многих продуктах питания.
При повышении уровня мочевой кислоты в организме, ее кристаллы откладываются в различных тканях. Большое скопление таких кристаллов приводит к образованию «тофуса» – уплотненного подагрического узла.
Тофусы у большого пальца ноги многие путают с косточками при ортопедическом заболевании hallux valgus .
Чаще всего тофусы возникают у больших пальцев ног, но бывают также на руках, коленях, голеностопе.
Внимание! Даже неподготовленный человек способен отличить подагру от косточек на ногах, если знает их симптомы. Тем не менее, обращение к врачу обязательно в обоих случаях, так как любое из этих заболеваний переходит в хроническую форму и имеет затяжной характер.
КАК ОТЛИЧИТЬ КОСТОЧКИ ОТ ПОДАГРЫ ПО СИМПТОМАМ
1. Осмотрите выпуклость у большого пальца стопы:
При косточках – шишка твердая, имеет четкие границы, ведь это выпирающая головка кости. По структуре она похожа на костяшки пальцев или сгиб локтя. Допускается некоторая припухлость, покраснение.
2. Отклонение большого пальца
Попробуйте провести воображаемую линию, от основания большого пальца строго вверх. На 2-4 стадии hallux valgus даже невооруженным глазом заметно отклонение большого пальца в сторону остальных пальцев.
3. Угол между костями
Подтвердить смещение костей может рентгеновский снимок. Измеряется угол между первой и второй плюсневой костью. При здоровой стопе он не превышает 9 градусов. На практике рентген редко применяется для диагностики, чтобы избежать облучения пациента.
1. Осмотрите выпуклость у большого пальца стопы:
При подагре – подагрический узел (тофус) плотный, но не твердый, более похож на опухоль или отек, часто имеет расплывчатые границы и охватывает большую зону, чем область над суставом. В отличие от косточки тофус часто имеет неоднородную узелковую структуру.
2. Отсутствие смещения костей
При подагре кости не смещаются, большой палец обычно расположен правильно.
3. Анализы
При подозрении на подагру назначаются анализы, выявляющие повышенное содержание мочевой кислоты в крови.
ЛЕЧЕНИЕ КОСТОЧЕК И ЛЕЧЕНИЕ ПОДАГРЫ В ЧЕМ ОТЛИЧИЯ?
При косточках следует обращаться к врачу ортопеду.
При лечении косточек преследуется две цели: устранение болевого синдрома и устранение самой деформации.
Лечение косточек в CRB clinic проводится по европейским протоколам в 3 этапа:
1. Восстановление мышц и связок
На этом этапе устраняется окостенелость мышц и связок, удаляются накопленные кальцинаты. На первом этапе обычно полностью устраняется боль.
2. Коррекция суставов
Целью данного этапа является восстановить правильное положение костей и суставов.
3. Формирование мышечной памяти
Чтобы мышцы удерживали кости и суставы в правильном положении, пациент нарабатывает так называемую мышечную память.
Результатом становится – восстановление правильной архитектуры стоп.
Подробнее о лечении косточек, причинах и стадиях болезни читайте на нашем сайте в разделе Косточки на ногах.
Лечением подагры занимается врач нефролог, также ревматолог.
Лечение подагры заключается в купировании симптомов (снятие боли, воспаления) и стимулировании правильного метаболизма.
Назначается специальная диета, а также лекарственные препараты.
При наличии острой боли также назначаются обезбаливающие и противовоспалительные препараты.
Современным стандартом в лечении подагры является проведение дополнительных исследований (анализы, УЗИ), чтобы выяснить состояние почек и мочевыводящих путей. Диагностирование мочекаменной болезни у больных подагрой наблюдается в 10 -20 % случаев.
В период ремиссии врач может снижать дозу лекарственных средств, однако диета должна соблюдается пациентом всю жизнь.
Внимание! CRB clinic проводит диагностику и безоперационное лечение косточек на ногах. Чтобы записаться на консультацию главного врача CRB clinic Коломийца К.Ю. , воспользуйтесь формой ниже.
Источник
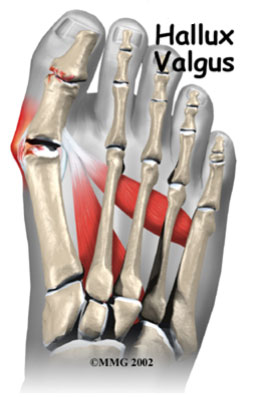
Hallus valgus (вальгусная деформация большого пальца стопы) это состояние, при котором происходит повреждение сустава большого пальца ноги.Это заболевание обычно называют бурситом большого пальца стопы.Бурсит большого пальца связан с образованием костного нароста в ответ на травму. В действительности Hallus valgus это не просто реакция на травму. Интересно, что это заболевание почти никогда не встречается в культурах, которые не носят обувь. Узкая обувь, такая как на высоких каблуках и ковбойские сапоги, может способствовать развитию вальгусной деформации большого пальца стопы. Широкая обувь, с свободным пространством для пальцев ноги, уменьшает возможности развития деформации, и помогает уменьшить раздражение на область бурсита большого пальца стопы, при его наличии.
Термин Hallus valgus фактически, описывает то, что происходит с большим пальцем ноги. Hallus – медицинский термин для обозначения большого пальца ноги, а valgus анатомический термин, который означает, что деформация происходит в сторону отклоняющуюся от средней линии тела. Так вальгусная деформация большого пальца стопы за пределы стопы. По мере прогрессирования этого процесса появляются и другие изменения. Одно из тех изменений – то, что кость, которая находится выше большого пальца ноги, первая метатарзальная кость , начинает больше отклоняться в другом направлении. Эту кость называют primus varus. Primus означает первую метатарзальную кость , а varus медицинский термин, который означает, что деформация проявляется отклонением от средней линии тела.Это создает ситуацию, где первая метатарзальная кость и большой палец ноги теперь формируют угол по отношению линии, проходящей по внутреннему краю стопы. Бурсит большого пальца стопы, который развивается сначала , является фактически реакцией на давление от обуви . Сначала реакцией на травматизацию является участок раздраженной, отечной ткани, которая постоянно трется между обувью и костью располагающейся под кожей. Со временем постоянное давление может приводить к утолщению костной ткани, что увеличивает припухлость и еще больше трение об обувь.
Причины
Многими проблемы возникающие в ногах, являются результатом патологического давления или трения. Самым простым способом определить наличие последствий патологического давления является осмотр ноги.Нога представляет собой твердую кость, обтянутую кожей. В большинстве случаев, симптоматика развивается постепенно так, как кожа и мягкие ткани амортизируют избыточное воздействие на ногу.Любое выпирание кости или травмы усугубляют уже имевшиеся последствия травмы. Кожа реагирует на трение и давление формированием мозоли .Мягкие ткани, располагающиеся под кожей, реагируют на избыточную нагрузку . И мозоль и утолщенные мягкие ткани под мозолью становятся болезненными и воспаляются. Уменьшению боли способствует уменьшение давления .Давление можно уменьшить извне за счет более свободной обуви или изнутри за счет оперативного вмешательства и удаления избыточных тканей.
Факторы риска
- Обувь оказывает влияние на частоту появление вальгусной деформации большого пальца ( она ниже у взрослых которые не носят обувь). Однако, это не означает, что только обувь вызывает это заболевание. Стягивающая обувь может причинять боль и ущемление нервов стопы нерва наряду с формированием вальгусной деформации. Модная обувь может быть слишком обтягивающей и слишком узкой, чтобы ‘ нога выглядела эстетично.’. Высокие каблуки увеличивают нагрузку на стопу, что еще больше усугубляет проблему. Причем модных тенденций придерживаются не только молодые люди, но и лица старшей возрастной группы .Факторы риска можно разбить на основные :
- Большая вероятность возникновения вальгусной деформации у лиц женского пола .Причиной может служить обувь.
- У балерин, которые проводят много времени на блоках, танцуя на пальцах ноги, и таким образом, у них можно ожидать более высокую вероятность возникновения вальгусной деформации
- Возраст. Частота деформации увеличивается с возрастом, с показателями 3 % у людей в возрасте 15-30 лет, 9 % у людей в возрасте 31-60 лет, и 16 % у тех кто старше 60 лет 1
- Генетические факторы имеют определенное значение
- Ассоциированные заболевания
Существуют определенные причины биомеханической неустойчивости, включая нервно-мышечные нарушения. Это может быть связано с артритами различных видов. Эти ассоциированные заболевания включают:
- Подагра.
- Ревматоидный артрит.
- Псориатическая артропатия.
- Суставная гиперподвижность связанная с такими заболеваниями как синдром Марфана синдром Дауна.
- Рассеянный склероз.
- Болезнь Шарот
- Церебральный паралич.
Симптомы
Симптомы вальгусной деформации стопы в основном обусловлены бурситом большого пальца стопы. Бурсит большого пальца стопы является достаточно болезненным. При выраженной вальгусной деформации большого пальца стопы появляется и косметическая проблема. Кроме того, подбор обуви становится затруднительным, особенно для женщин, которые хотят быть модными и для них ношение модной обуви становится настоящим испытанием . И наконец, увеличение деформации начинает перемещать второй палец стопы и могут создаваться условия для трения второго пальца об обувь.
Диагностика
 История болезни
История болезни
- Пациента может беспокоить боль в большом пальце стопы при ходьбе или каких-то движениях. Это может свидетельствовать о дегенерации внутрисуставного хряща.
- Боль может быть ноющая в области плюсныб вследствие ношения обуви. Возможно увеличение деформации . .
- Необходимо выяснить какие физические нагрузки увеличивают боли и что облегчает боль ( может быть просто снятие обуви).
- Наличие в анамнезе травмы или артрита.
- Достаточно редко бывают острые боли или покалывание в дорсальной области бурсы большого пальца ,что может указывать травматический неврит среднего дорсального кожного нерва.
- Пациент может также описать симптомы, вызванные деформацией, такие как болезненный второй палец ноги, межпальцевой кератоз, или образование язвы .
Внешний осмотр
- Необходимо понаблюдать за походкой пациента .Это поможет определить степень болевых проявлений и возможные нарушения походки, связанные с проблемами в ногах.
- Положение большого пальца стопы по отношению к другим пальцам ноги. Дисторсия сустава может быть в разных проекциях..
- Выдающееся положение сустава. Эритема или припухлость указывают давление от обуви и раздражение.
- Диапазон движения большого пальца стопы в метатарзальном суставе. Нормальное сгибание назад – 65-75 ° с плантарным сгибанием менее 15 °. Причем необходимо обратить внимание присутствуют ли боль, крепитация. Боль без крепитации предполагает наличие синовита.
- Наличие любого кератоза, который предполагает патологическое натирание от неправильной походки ..
- Ассоциированные деформации могут включать молоткообразные вторые пальцы стопы и гибкое или твердое плоскостопие. Эти деформации могут вызвать более быструю прогрессию вальгусной деформации большого пальца стопы, поскольку снижается боковая поддержка стопы..
Изменения в движениях в суставе большого пальца:
- Увеличение абдукции большого пальца стопы в поперечных и фронтальных плоскостях.
- Увеличение среднего выдающегося положения пальцев стопы.
- Изменение в сгибании назад сустава.
Кроме того, необходимо обратить внимание на состояние кожи и периферического пульса. Хорошее кровообращение особенно имеет значение если планируется оперативное лечение и необходимо нормальное заживление послеоперационной раны.
Исследования
Рентгенография позволит увидеть степень деформации и может указать подвывих сустава.При необходимости исключения других заболеваний может быть назначено КТ. УЗИ необходимо для исследования сосудов при подозрении на нарушение кровообращения. Лабораторные исследования назначаются при необходимости исключить ассоциированные заболевания и при подготовке к оперативному лечению.
Лечение
Консервативное Лечение
Лечение вальгусной деформации большого пальца стопы, почти всегда, начинают с подбора удобной обуви, не вызывающей трение или нагрузку. На ранних стадиях Hallus valgus ношение обуви с широкой передней частью может остановить прогрессию деформации. Так как боль, которая является результатом бурсита большого пальца стопы, происходит из-за давления от обуви, лечение сосредотачивается на том, чтобы убрать давление, которое обувь оказывает на деформацию. Более широкая обувь уменьшает давление на бурсит большого пальца стопы. Прокладки для бурсы большого пальца стопы могут уменьшить давление и трение от обуви. Существуют также многочисленные устройства, такие как распорные ортопедические изделия, которые позволяют шинировать палец и изменить распределение нагрузки на стопу.
Медикаментозное лечение и физиотерапия
Нестероидные противовоспалительные препараты и физиотерапия могут быть назначены, чтобы уменьшить воспалительный процесс и снять боли. Кроме того, возможны инъекции кортикостероидов. Длительная физиотерапия не доказала свою терапевтическую эффективность .
Ортопедические изделия
Возможно применение различных ортопедических изделий ( супинаторов, корректоров пальцев стопы, межпальцевые валики ).Применение ортопедических приспособлений помогает на ранних стадиях остановить дальнейшую деформацию. При выраженной деформации применение ортопедических изделий может только несколько уменьшить болевые ощущения. Индивидуальные стельки помогают корректировать нарушенный свод стопы.
Если же деформация обусловлена метаболическим нарушением или системным заболевание, то необходимо провести лечение направленное на коррекцию основного заболевания с привлечением ревматолога или эндокинолога.
Хирургическое лечение
Если все консервативные меры оказываются не эффективными, то принимается решение об оперативном лечении. В настоящее время, существует более 100 оперативных методик по лечению Hallus valgus.Основные задачи при хирургическом лечении следующие :
- удалить бурсит большого пальца стопы
- реконструировать кости, из которых состоит большой палец ноги
- уравновесить мышцы вокруг сустава так, чтобы не было рецидива деформация
Удаление «нароста»
В некоторых умеренных случаях формирования бурсита большого пальца стопы, при операции может быть удален только нарост на сумке сустава. Эта операция, выполняется через маленький разрез на стороне ноги в области бурсита большого пальца стопы. Как только кожа разрезана удаляется нарост с помощью специального хирургического долота. Кость выравнивается и разрез кожи ушивают маленькими швами.
Более вероятно, что реконструкция большого пальца ноги также будет необходима. Главное решение, которое должно быть принято, состоит в том, надо ли разрезать метатарзальную кость и также ее реконструировать . Для решения этого вопроса имеет значение угол между первой метатарзальной и второй костью.Нормальный угол – приблизительно девять или десять градусов. Если угол будет 13 градусов или больше, то скорее всего необходимо разрезать и реконструировать метатарзальную кость. Когда хирург разрезает и производит репозицию кости, то это называется остеотомией. Есть два основных метода, используемых, чтобы выполнить остеотомию и реконструкцию первой метатарзальной кости..
Дистальная Остеотомия
В некоторых случаях дистальный конец кости разрезается и перемещается в латерально (это называется дистальной остеотомией). Это позволяет эффективно уменьшить угол между первыми и вторыми метатарзальными костями. Этот тип операции обычно требует одного или двух маленьких разрезов в ноге. Как только хирург достигает удовлетворительного положения костей, остеотомия сопрождается фиксацией костей с помощью металлических булавок .После операции и заживления булавки удаляются( обычно их удаляют через 3-6 недель после операции).
Прокимальная остеотомия
В других же ситуациях, первая метатарзальная кость разрезается в проксимальном конце кости. Этот тип операции обычно требует двух или трех маленьких разрезов в ноге. Как только кожа разрезана , хирург выполняет остеотомию. Кость подвергается реконструкции и фиксируется на время металлическими булавками. Эта операция тоже уменьшает угол между метатарзальными костями.Кроме того, производится релизинг сухожилия мышцы, приводящей большой палец стопы. Поэтому, после операции надевается специальный бандаж.
Реабилитация после операции
Необходимо в среднем 8 недель для того, чтобы произошло заживление мягких тканей и костей. Ногу на этот период лучше поместить в обувь с с деревянной подошвой или специальный бандаж для того, чтобы исключить травматизацию оперированных тканей и дать возможность нормальной регенерации. Непосредственно после операции могут понадобиться костыли.
У пациентов с выраженным бурситом через определенное время после операции может быть назначена физиотерапия ( до 6-7 процедур) . Кроме того, необходимо носить обувь с расширенным передом. Возможно также использование корректоров. Все это может позволить быстрее вернуться к нормальной ходьбе.
Источник
