Отит у ребенка как причина нарушения слуха

Острый средний отит (ОСО) — это остро развивающееся воспаление полостей среднего уха (барабанной полости, клеток сосцевидного отростка, антрума, адитуса и слуховой трубы), проявляющееся болью в ухе, снижением слуха, повышением температуры тела, появлением отделяемого из уха. Заболевание, как правило, длится в пределах 3 недель. По данным зарубежных авторов, к 3-летнему возрасту 71% детей переносят хотя бы один эпизод ОСО, а за 7 лет жизни — уже 95% [1, 2], при этом наиболее часто диагноз ОСО устанавливают детям в возрасте 5–6 лет [3].
К факторам риска развития ОСО традиционно относят курение родителей, рождение в осенне-зимний период, наличие респираторной вирусной инфекции или конъюнктивита, посещение детских дошкольных учреждений, дефицит грудного вскармливания, использование пустышек у начавших ходить и старших детей, черепно-лицевые аномалии, гастроэзофагеальный рефлюкс [4].
Предполагается, что низкий вес при рождении, недоношенность, отягощенный семейный аллергоанамнез также могут быть факторами риска развития ОСО [5, 6].
Большинство оториноларингологов выделяют три фазы ОСО: катаральную, гнойную и репаративную. Однако в настоящее время наиболее целесообразным считается выделение пяти стадий острого воспаления среднего уха в соответствии с классификацией В. Т. Пальчуна, А. И. Крюкова, Н. А. Кунельской [7].
I. Стадия острого евстахеита — характеризуется прежде всего нарушением функции слуховой трубы, что и вызывает дальнейшее развитие патологического процесса. Нарушение проходимости слуховой трубы может быть связано с ее механической обструкцией либо неэффективностью механизма ее активного открытия. Механическая обструкция слуховой трубы чаще всего обусловлена гипертрофией лимфоидной ткани глоточной или тубарных миндалин, что имеет первоочередное значение в развитии острых отитов детского возраста. Развитию быстрого сужения просвета слуховой трубы может способствовать отек слизистой оболочки носоглотки при острых респираторно-вирусных заболеваниях. Нарушение проходимости слуховой трубы ведет к созданию отрицательного давления в барабанной полости и транссудации жидкости, которая изначально является стерильной, но, в связи с нарушением мукоцилиарного очищения среднего уха и присоединения условно-патогенной факультативно-анаэробной микрофлоры из носоглотки, принимает воспалительный характер. Тубарная дисфункция приводит к снижению давления в полостях среднего уха. При этом пациент отмечает шум в ухе, ощущение заложенности, аутофонию. Отоскопически наблюдается втяжение барабанной перепонки, укорочение светового конуса [8]. Слух при остром тубоотите снижен незначительно, по типу нарушения звукопроведения преимущественно на низких частотах. Иногда больные отмечают улучшение слуха после зевания или проглатывания слюны, сопровождающихся открыванием просвета слуховой трубы [9].
Выделяют 5 степеней проходимости слуховых труб, определяемых с помощью ряда тестов:
- Проба с простым глотанием. Если проходимость слуховых труб у пациента нормальная, то при глотании он ощущает «треск» в ушах.
- Проба Тойнби (глотание при прижатых крыльях носа). Пациент зажимает нос и делает глотательные движения. При хорошей проходимости слуховых труб также ощущается «треск» в ушах.
- Проба Вальсальвы (натуживание при прижатых к перегородке крыльях носа).
- Продувание по Политцеру (с помощью специального баллона).
- Катетеризация слуховых труб.
II. Стадия острого катарального воспаления. Больной начинает жаловаться на боль в ухе за счет сдавления болевых рецепторов экссудатом. Ухудшается общее состояние пациента, появляется субфебрилитет. При отоскопии: барабанная перепонка гиперемирована и утолщена, опознавательные знаки определяются с трудом или не определяются. Аудиологически выявляется кондуктивная тугоухость.
III. Стадия острого гнойного воспаления. Эта стадия обусловлена инфицированием среднего уха через слуховую трубу. В экссудате полостей среднего уха происходит накопление нейтрофилов, отмечается нагноение серозного экссудата. Боль в ухе резко усиливается. Нарастают симптомы интоксикации: ухудшается общее состояние, температура достигает фебрильных цифр. Отмечаются изменения в клиническом анализе крови. Аудиометрия и камертональное исследование, как и в предыдущей стадии, свидетельствуют о кондуктивной тугоухости. Отоскопически определяется выраженная гиперемия барабанной перепонки, опознавательные знаки не видны, имеется выбухание барабанной перепонки различной степени выраженности. За счет давления гнойного секрета, его протеолитической активности в барабанной перепонке может появиться перфорация, через которую происходит эвакуация гноя в слуховой проход.
IV. Постперфоративная стадия. Боль в ухе стихает, иногда резко, общее состояние больного постепенно нормализуется. Отоскопически определяется перфорация барабанной перепонки, из которой поступает гнойное отделяемое. В случае благоприятного течения процесс переходит в последнюю фазу. Аудиологически и камертонально определяется кондуктивная тугоухость.
V. Репаративная стадия. Во время этой стадии воспаление в среднем ухе купируется, перфорация закрывается рубцом [8].
В детском возрасте острый средний отит имеет ряд особенностей и возникает чаще, чем у взрослых, прежде всего из-за анатомо-физиологических особенностей: более широкая, короткая и горизонтально расположенная слуховая труба, наличие аденоидных вегетаций, более быстрое нарушение функции мерцательного эпителия при воспалении. Несформированный иммунитет может приводить к реактивному и часто осложненному течению детских инфекционных заболеваний. В младенческом возрасте увеличивается риск развития внутричерепных осложнений из-за незаращения каменисто-чешуйчатой щели височной кости, через которую инфекция может проникать в полость черепа, поражая мозговые структуры. Следует отметить, что диагностика отита у детей раннего возраста затруднена из-за ограниченного вербального контакта и затруднений при отоскопии [10].
Микробиологическая диагностика средних отитов основана на бактериологическом исследовании содержимого среднего уха, полученного при пароцентезе или тимпанопункции. Исследования, проведенные в США, Европе и Японии, показали, что самым распространенным возбудителем острого среднего отита является Str. pneumoniae, на втором месте — нетипируемые штаммы H. influenzae, на третьем месте — M. catarrhalis. Менее чем 10% ОСО вызываются другими микроорганизмами, например, стрептококками группы А и S. aureus. Этиология ОСО не может быть установлена по клинической картине, однако следует отметить, что пневмококковый ОСО обычно протекает тяжелее, чаще приводит к развитию осложнений и не склонен к саморазрешению. Из 90 серотипов Str. pneumoniae только несколько вызывают ОСО. Наиболее распространены из них: 19-й, 23-й, 6-й, 14-й, 3-й и 18-й серотипы. Использование вакцины, содержащей капсульные полисахариды 7–8 наиболее часто встречаемых серотипов Str. pneumoniae, способно предотвратить более чем 80% ОСО пневмококковой этиологии. Большинство штаммов H. influenzae, вызывающих ОСО, являются нетипируемыми. По современным данным, около 20–50% H. influenzae, выделяемых при ОСО, продуцируют бета-лактамазы [11].
Результаты многочисленных многолетних исследований сходны с результатами зарубежных авторов и показывают, что наиболее вероятными возбудителями острого среднего отита в России являются S. aureus, S. epidermidis, Str. pneumoniae и H. influenzae, несколько реже Str. pyogenes, M. catarrhalis, Str. viridans, анаэробы [11].
Лечение острого среднего отита должно быть комплексным и включать адекватные терапевтические мероприятия, которые можно разделить на местные и общие. Обязательным является лечение сопутствующего ринита или риносинусита.
В первые сутки заболевания назначаются многокомпонентные ушные капли, в том числе и для купирования болевого синдрома, который обусловлен отеком барабанной перепонки и ее напряжением. В начальной стадии острого среднего отита для снятия болевого синдрома и уменьшения воспалительной реакции возможно назначение анальгетиков и нестероидных противовоспалительных препаратов. Для торможения активности медиатора воспаления гистамина назначаются антигистаминные препараты, что способствует также уменьшению явлений ринита, уменьшению отека слизистой оболочки слуховой трубы.
В случае отсутствия эффекта от комплексного лечения в течение суток, а тем более при усугублении клинической симптоматики, следует рассмотреть вопрос о целесообразности тимпанопункции или парацентеза.
При наличии перфорации барабанной перепонки проводят туалет слухового прохода с применением дезинфицирующих растворов с последующим введением ушных капель, содержащих антибактериальные препараты. Преимущество такого способа введения — местное воздействие в очаге воспаления и отсутствие системного действия. Однако следует помнить о недопустимости использования ушных капель, содержащих ототоксические антибактериальные препараты, при наличии перфораций барабанной перепонки.
.gif)
В ряде случаев прибегают к применению антибактериальных препаратов системного действия с учетом эпидемиологической ситуации, особенностей клинической картины, возраста пациента, наличия сопутствующих заболеваний, сведений о ранее проводимой антибактериальной терапии и переносимости лекарственных препаратов.
Споры о необходимости антибактериальной терапии при ОСО у детей не утихают. До недавнего времени абсолютными показаниями к применению антимикробных препаратов при ОСО считались: возраст до 2 лет; тяжелые формы ОСО, сопровождающиеся выраженным болевым синдромом, температурой тела выше 38 °C и сохранением симптомов более 24 ч [12].
В настоящее время рекомендовано детям до 6 мес назначение антибиотиков во всех случаях, независимо от точности диагноза и тяжести течения ОСО. При этом считается, что диагноз ОСО может быть точно установлен при наличии всех четырех критериев:
- острое, часто внезапное появление симптомов ОСО;
- наличие жидкости в полости среднего уха (выбухание барабанной перепонки, ограничение или отсутствие ее подвижности, оторея);
- симптомы воспаления среднего уха (гиперемия барабанной перепонки или выраженная оталгия, приводящая к нарушению повседневной активности или сна);
- снижение слуха (только у детей старшего возраста) [13].
Детям от 6 мес до 2 лет антибактериальная терапия проводится в случае точно установленного диагноза. В случае сомнительного диагноза применяется выжидательная тактика — симптоматическая терапия и динамическое наблюдение в течение 48–72 часов [13].
С учетом типичных возбудителей и российских данных об антибиотикорезистентности препаратом первого выбора при ОСО является амоксициллин. При отсутствии достаточного клинического эффекта по прошествии трех дней следует сменить амоксициллин на амоксициллин/клавулановую кислоту [8]. Одним из современных отечественных препаратов амоксициллина для использования в педиатрической практике является Амосин® в форме порошка — для приготовления суспензии для приема внутрь. Детям в возрасте от 5 до 10 лет назначают по 0,25 г или по 1 пакетику «саше» 250 мг 3 раза в день. Детям в возрасте от 2 до 5 лет — по 0,125 г (по 1 пакетику «саше» 125 мг) 3 раза в день. Детям в возрасте до 2 лет из расчета 0,02 г на кг массы тела, рассчитанную суточную дозу делят на 3 приема. Форма порошка для приготовления суспензии для приема внутрь позволяет растворять необходимое количество препарата непосредственно перед его приемом, избегая хранения в холодильнике.
При остром воспалении среднего уха особое внимание необходимо уделять восстановлению функции слуховой трубы. Для уменьшения отека в области носоглоточного устья слуховой трубы и восстановления ее вентиляционной и дренирующей функций используются местные (назальные) деконгестанты, которые необходимо закапывать в нос при запрокинутой назад голове.
Нормализации функции слуховой трубы способствует продувание по Политцеру (возможное лишь после купирования воспаления в носу и носоглотке) или с помощью ушного катетера [14]. При этом возможно введение через просвет катетера лекарственной смеси, содержащей раствор антибиотика и по нескольку капель глюкокортикоида и симпатомиметика [14].
Следует помнить, что при ОСО возникает риск развития сенсоневральной тугоухости [15].
Для выявления тугоухости, дифдиагностики и определения адекватной лечебной тактики в план обследования детей с ОСО необходимо включать проведение камертонального исследования, аудиометрии (тональной пороговой — у детей старше 5 лет, речевой и игровой у детей старше 1,5 лет) [16], тимпанометрии (рис. 1) и теста ETF (рис. 2).
_575.gif)
Литература
- Бойкова Н. Э., Элькун Г. Б. Использование препарата «Панклав 625 мг» (амоксициллин/клавуланат) в терапии острых и хронических воспалительных заболеваний ЛОР-органов // РМЖ. 2007, № 7, с. 625–632.
- Егорова О. А. Применение амоксициллина/клавуланата в терапии ЛОР-инфекций // Фарматека. 2008. № 11 (165), с. 53–58.
- Тарасова Г. Д. Эпидемиология острого среднего отита в детской практике / Междунар. конф. «Антибактер. терапия в педитрии», 25–26 мая, 1999 г. С. 26–29.
- University of Michigan Health System. Otitis Guideline. April, 2013, 12 p.
- Teele D. N., Klein J. O., Rosner B. et al. Epidemiology of otitis during the first seven years of life in children in Greater Boston // J Infect Dis. 1989; 160: 8394.
- Uhari M., Mantyssaari K., Niemela M. analitic review of the risk factors for acute otitis // Clin Infect Dis. 1996; 22: 107983.
- Пальчун В. Т., Крюков А. И., Кунельская Н. Л. и др. Острое воспаление среднего уха // Вестник оториноларингологии. 1997. № 6, с. 7–11.
- Рязанцев С. В., Карнеева О. В., Гаращенко Т. И., Гуров А. В., Косяков С. Я., Поляков Д. П., Никифорова Г. Н. Этиопатогенетическая терапия острых средних отитов. Клинические рекомендации. М., 2014. 24 с.
- Лучихин Л. А. Острый средний отит // Лечащий Врач. 2003, № 8. С. 35–41.
- Пальчун В. Т., Крюков А. И. с соавт. Острый средний отит // Вестник оторинолар. 1997. № 6. С. 7–10.
- Малявина У. С., Гончарова М. Г., Овчинников А. Ю. Антимикробная терапия острых гнойных средних отитов в педиатрической практике: целесообразность применения цефалоспоринов // Consilium Medicum. 2007. Т. 09. № 1.
- Страчунский Л. С., Белоусов Ю. Б., Козлов С. Н. Практическое руководство по антиинфекционной химиотерапии. Смоленск: МАКМАХ. 2007. 464 с.
- Козлов Р. С. Антибиотики при остром среднем отите у детей: кому, когда, как? // Детская оториноларингология. 2011. № 1. С. 20–24.
- Лучихин Л. А. Лечение воспалительных заболеваний среднего уха // Лечащий Врач. 2004. № 8. С. 6–10.
- Загорянская М. Е., Румянцева М. Е., Каменецкая С. Б. Тезисы конференции «Современные методы диагностики и реабилитации больных с патологией внутреннего уха». М. 1997; 23–24.
- Лях Г. С., Марусева А. М. Аудиологические основы реабилитации детей с нейросенсорной тугоухостью. Л.: Медицина, 1979. 234 с.
О. В. Зайцева, кандидат медицинских наук
ФГБУ НКЦ оториноларингологии ФМБА России, Москва
Контактная информация: o.v.zaytseva@yandex.ru
Источник
Статьи
Опубликовано в журнале:
« Практика педиатра » № 1, 2020, стр. 3-6
А.С. Пискунова, врач сурдолог-оториноларинголог ГБУЗ «Детская городская поликлиника № 125»
Департамента здравоохранения г. Москвы
Резюме. Экссудативный средний отит остается актуальной проблемой детской оториноларингологии и является одной из самых частых причин снижения слуха у детей в возрасте от 2 до 7 лет. В данной статье описаны особенности этиологии и течения экссудативного среднего отита, рассмотрены современные возможности диагностики и тактика лечения данного заболевания.
Ключевые слова: экссудативный средний отит, снижение слуха, лечение, дети
Summary. Exudative otitis remains one of the most pressing problems of pediatric otorhinolaryngology and is one of the most common causes of hearing loss in children aged 2 to 7 years. This article describes the features of the etiology and course of exudative otitis , considers modern diagnostic capabilities and treatment tactics for this disease.
Key words: kids, intestinal infection, probiotic, Hilak forte
Экссудативный средний отит (ЭСО) – негнойный средний отит, характеризующийся присутствием экссудата в полостях среднего уха, медленно нарастающей тугоухостью (звукопроводящего или смешанного типа), отсутствием болевого синдрома и дефекта барабанной перепонки [1, 2, 3].
Распространенность ЭСО составляет у детей первого года жизни – до 35%, 3-5 лет – 10-30, 6-7 лет -3-10, 9-10 лет – 1-3%. ЭСО является наиболее частой причиной снижения слуха в возрасте от 2 до 7 лет, которое при массовых осмотрах обнаруживается у 30,2% детей [4]. Исследования зарубежных авторов подтверждают самостоятельное разрешение большинства случаев ЭСО, остальные пациенты нуждаются в лечении [5]. С учетом клинической картины течения данного заболевания основной жалобой является снижение слуха, что отражается на качестве жизни пациентов.
Принято считать, что данная патология наиболее характерна для детей [6]. В детском возрасте этот процесс чаще двусторонний (86%), а у взрослых – односторонний (70%) [7].
Проблема ЭСО на сегодня остается одной из самых актуальных в детской оториноларингологии и занимает важное место в структуре причин тугоухости [8].
Пусковой механизм развития ЭСО – дисфункция слуховой трубы, развивающаяся на фоне механической обструкции, зияния глоточного устья слуховой трубы или рефлюкса из полости носоглотки.
Причины возникновения ЭСО в детском возрасте целесообразно разделить на общие и местные. Общие причины включают уменьшение общей иммунной реактивности, аллергизацию, специфические заболевания, снижающие иммунитет, системные заболевания, сопровождающиеся нарушением мукоцилиарного клиренса, экологические факторы, инфекционные заболевания. К местным причинам относятся нарушение вентиляционной функции слуховой трубы вследствие гипертрофии аденоидных вегетаций или течения воспалительного процесса в носоглотке, ротоглотке, полости носа и околоносовых пазухах; врожденная узость слуховой трубы, гипертрофия трубных миндалин, вялость тубарных мышц, образования в носоглотке, рубцы после ранее перенесенных оперативных вмешательств, расщелина мягкого нёба, зияние глоточного устья слуховой трубы, рефлюкс слизи из носоглотки и т.д.
В настоящее время в детском возрасте принято выделять острый (до 3 недель), подострый (3-8 недель) и хронический ЭСО (длительность заболевания более 8 недель) [1]. Острый ЭСО у детей чаще встречается на фоне вирусных или бактериальных инфекций верхних дыхательных путей. Нередко после купирования катаральных явлений, вызвавших дисфункцию слуховых труб из-за отека близлежащих к глоточному устью евстахиевой трубы тканей (например, лимфоидной ткани носоглотки), ЭСО разрешается самостоятельно через короткий временной период. Однако течение ЭСО может затянуться и перейти в подострую форму.
Существуют три наиболее распространенные теории этиологии и патогенеза ЭСО: 1) «hydrops ex vacuo», согласно которой в результате развития отрицательного давления в полостях среднего уха образуется транссудат; 2) экссудативная теория, объясняющая образование экссудата в барабанной полости в результате воспалительных изменений слизистой оболочки среднего уха; 3) секреторная, указывающая на возникновение факторов, которые способствуют гиперсекреции слизистой оболочки среднего уха. Фактически указанные теории могут рассматриваться как звенья единого процесса, отражающего различные стадии течения хронического воспаления [1].
Наиболее существенным в классификации ЭСО является выделение стадий болезни, формирующихся в соответствии с патогенезом.
Патогенетически выделяют четыре стадии течения ЭСО:
- катаральную (до 1 мес.);
- секреторную (1-12 мес.);
- мукозную (12-24 мес.);
- фиброзную (более 24 мес.) [9].
В детском возрасте ЭСО нередко имеет бессимптомное течение, в связи с чем родители несвоевременно обращаются за квалифицированной медицинской помощью, что приводит к развитию осложнений в виде образования спаечных процессов в среднем ухе и стойкого снижения слуха. Последнее часто становится единственным симптомом ЭСО в детском возрасте, причем замечают его родители, так как ребенок 2-5 лет обычно на снижение слуха не жалуется. Таким образом, ЭСО нередко становится случайной находкой, особенно при одностороннем процессе.
Родители часто объясняют необычное поведение ребенка индивидуальными чертами характера, невнимательностью, непослушанием, слабым развитием, в то время как в действительности у него нарушен акустический контакт с окружающим миром. У школьников младших классов снижение слуха может проявляться неправильными ответами на уроках. Старшие дети, как правило, сами замечают, что плохо слышат. Они жалуются также на периодическое покалывание в ушах, ощущение давления в них или указывают, что хорошо слышат собственный голос (аутофония). Ухудшение слуха у них может быть связано с положением головы [10].
Комплексное обследование детей с ЭСО включает стандартный осмотр ЛОР-органов, эндоскопическое исследование полости носа и носоглотки, отоскопию, акустическую импедансометрию, отоакустическую эмиссию (ОАЭ), тональную пороговую аудиометрию (если позволяет возраст ребенка), компьютерную томографию височных костей по показаниям.
При отоскопии у пациентов с катаральной стадией ЭСО чаще всего отмечается втяжение барабанной перепонки, при пневмоотоскопии – ограничение ее подвижности, изменение цвета от мутного до розового, укорочение светового конуса. Экссудат за барабанной перепонкой не определяется. При тональной пороговой аудиометрии пороги воздушного звукопроведения не превышают 20 дБ, костное звуковосприятие в норме. На тимпанограмме, как правило, определяется тип «С» с отклонением пика в сторону отрицательного давления до 200 мм вод. ст. (рис. 1).
Рис. 1. Вариант тимпанограммы тип С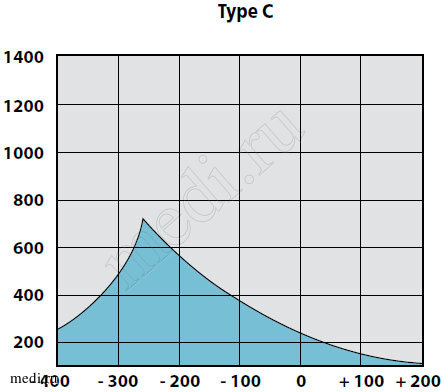
У детей с секреторной стадией ЭСО при отоскопии определяются утолщение барабанной перепонки, ее втяжение в верхних отделах, иногда с цианотичным оттенком, выбухание в нижних квадрантах. На аудио-грамме выявляется повышение порогов воздушного звукопроведения до 20-40 дБ. При акустической импедансометрии всегда определяли тип «В» и отсутствие акустических рефлексов (рис. 2).
Рис. 2. Вариант тимпанограммы тип В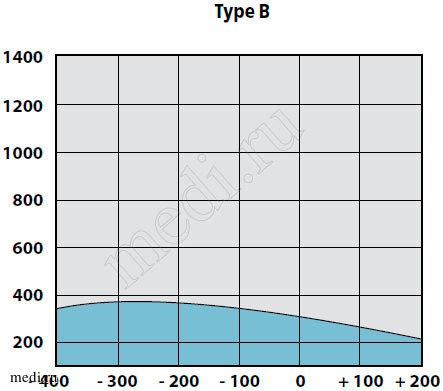
При эндоскопии носоглотки у детей с ЭСО наблюдается гипертрофия аденоидных вегетаций II—III ст., нередко блокирующих устья слуховых труб, пролабирующих в хоаны.
В лечении ЭСО применяют консервативные и хирургические методы. Хирургическое лечение в большинстве случаев рекомендуется при неэффективности консервативной терапии и при сроках заболевания 24 недели и более [11, 12].
К консервативным методам лечения относятся: активное наблюдение, оральное или топическое применение стероидных препаратов, антибиотиков, деконгестантов, продувание слуховых труб; к хирургическим: парацентез, шунтирование (установка вентиляционной трубки) с одновременной аденотомией или без нее, миринготомия, хирургия среднего уха.
Активное наблюдение (active observation) – это метод регулярного осмотра пациента, включающий оценку слуха и лингвального развития. При использовании этого метода лечение не назначают, но пациент постоянно находится под контролем лечащего врача. Несмотря на то что пациент получает регулярные консультации, право выбора и ответственность за принятые решения в отношении лечения остаются за пациентом или родителями (если пациент несовершеннолетний). Ранее данный метод носил название «динамическое наблюдение» или «выжидательная тактика».
Продувание слуховых труб представляет собой метод, при котором евстахиеву трубу (соединяющую среднее ухо и носоглотку) открывают за счет повышения давления в полости носа. Техника данного метода заключается в проведении воздуха под давлением в среднее ухо посредством евстахиевой трубы для выравнивания давления и эвакуации секрета из барабанной полости [13]. Это может быть достигнуто путем форсированного выдоха с закрытым ртом и носом, продувания слуховых труб по Политцеру, катетеризации слуховых труб. Последний метод применяют у детей редко в связи с техническими сложностями у данной возрастной категории.
Антибиотики, антигистаминные препараты, деконгестанты назначают в каждом случае индивидуально. Стероидные препараты (системные или топические) используются для скорейшей эвакуации секрета и восстановления нормального функционирования составляющей цепи воздушной проводимости [14].
Кроме того, при ЭСО у детей оправданы применение препаратов, обладающих мукорегулирующим действием и улучшающих мукоцилиарный клиренс; эндоуральный электрофорез с йодистым калием; пневмомассаж барабанных перепонок; кинезитерапия для восстановления функции слуховой трубы.
Миринготомия (парацентез, тимпанотомия) – это хирургическое вмешательство, при котором производят разрез барабанной перепонки с лечебно-диагностической целью. Разрез длиной несколько миллиметров выполняют специальной иглой (имеющей копьевидное лезвие) на задне-нижней части барабанной перепонки. Таким образом, возможно введение лекарственных препаратов в среднее ухо [5].
Шунтирование барабанной полости (тимпаностомия, установка вентиляционных трубок) является хирургическим вариантом лечения ЭСО и, как правило, применяется при повторном наполнении барабанной полости экссудатом при отсутствии эффекта после неоднократной тимпанотомии. Метод заключается в установке вентиляционных трубок в барабанную перепонку для восстановления давления и улучшения оттока экссудата и позволяет осуществить транстимпанальное введение различных лекарственных препаратов. В последующем вентиляционные трубки удаляются самопроизвольно в течении 6 месяцев – 1 года или их удаляют хирургическим путем в те же сроки. Контроль осуществляется путем повторной аудиометрии и тимпанометрии через 2 недели – 1 месяц после удаления вентиляционных трубок.
Во многих странах у детей при выявлении ЭСО в протокол обследования входит эндоскопия носоглотки для определения степени гипертрофии лимфоидной ткани (аденоидов). При наличии закупорки лимфоидной тканью устья слуховых труб показана аденотомия. В ряде случаев этой операции бывает достаточно для полного восстановления слуха и нормального функционирования структур барабанной полости. Дополнительно пациентам с гипертрофией трубных миндалин показано проведение их эндоскопической коррекции с помощью электрохирургического аппарата. В некоторых случаях, чаще у взрослых, проводят более радикальные оперативные вмешательства на среднем ухе в целях санации барабанной полости [15].
Таким образом, ЭСО – это полиэтиологическое заболевание среднего уха, в этиопатогенезе которого ключевую роль играет дисфункция слуховой трубы. Выбор тактики диагностического обследования и лечения зависит от возраста пациента и длительности заболевания. Ведение больных с ЭСО в зависимости от стадии процесса показывает высокую эффективность лечения детей с указанной патологией. В случае неэффективности консервативного ЭСО одномоментно с хирургической санацией (или коррекцией структур) носоглотки под эндоскопическим контролем показано проведение миринготомии. Шунт при этом устанавливается в случае получения вязкого экссудата и при отсутствии возможности его полностью эвакуировать.
ЛИТЕРАТУРА
- Детская оториноларингология: Руководство для врачей / Под ред. М.Р. Богомильского, В.Р. Чистяковой. Т. 1. М.: Медицина, 2005.
- Дмитриев Н.С. Экссудативный средний отит // Оториноларингология: Национальное руководство / Под ред. В.Т. Пальчуна. М.: ГЭОТАР-Медиа, 2008. С. 553-565.
- Савенко И.В., Бобошко М.Ю., Лопотко А.И., Цвылева И.Д. Экссудативный средний отит. СПб., 2010.
- Коваленко С.Л. Исследование слуха у детей дошкольного возраста на современном этапе // Российская оториноларингология. 2009. № 4. С. 69-74.
- Surgical management of otitis with effusion in children // Clinical Guideline. 2008. No. 2. P. 10-11.
- Милешина Н.А. Возрастные особенности экссудативного среднего отита (диагностика, лечение, отдаленные результаты): Автореф. дисс. … канд. мед. наук. М., 1994.
- Тарасов Д.И., Федорова О.К., Быкова В.П. Заболевания среднего уха: Руководство для врачей. М.: Медицина, 1988.
- Тарасова Г.Д. Кондуктивная тугоухость у детей (системный подход к патогенезу, диагностике, лечению и профилактике): Автореф. дисс. … д-ра мед. наук. М., 1999.
- Дмитриев Н.С., Милешина Н.А., Колесова Л.И. Экссудативный средний отит у детей: Методические рекомендации. М., 1996. № 96/2.
- Преображенский Н.А., Гольдман И.И. Экссудативный средний отит. М.: Медицина, 1987.
- Berkman N.D., Wallace I.F., Steiner M.J. et al. Otitis with effusion: Comparative effectiveness of treatments // Comparative Effectiveness. 2013. Vol. 101. P. 10-14.
- Hesham A., Hussien A., Hussein A. Topical mitomycin C application before myringotomy and ventilation tube insertion: Does it affect the final outcome? // Ear, Nose and Throat Journal. 2012. Vol. 91. No. 8. P. 45-49.
- Perera R., Glasziou P., Heneghan C. et al. Autoinflation for hearing loss associated with otitis with effusion // Cochrane database of systematic reviews, 2013. DOI: 10.1002/14651858. CD006285.pub2.
- Simpson S.A., Lewis R., van der Voort J., Butler C.C. Oral or topical nasal steroids for hearing loss associated with otitis with effusion in children // Cochrane database of systematic reviews, 2011. Iss. 5. DOI: 10.1002/14651858.CD001935. pub2.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник
