Отит как осложнение после орви

Боль в ухе – это одна из самых распространённых неприятностей, вызванная сезонной простудой или вирусной инфекцией. Как правило, первопричиной такой неприятности становится насморк, осложнением которого становится острая боль в ушах. Ещё одни распространённый симптом, сопровождающий ОРВИ – это чувство заложенности в ушах. Что делать, если закладывает уши после ОРВИ? В любом случае, это явный повод проконсультироваться с ЛОР-врачом. Это поможет избежать в будущем таких нежелательных проблем, как снижение слуха или острый отит.
Почему закладывает уши и может “шуметь” – определение симптома
Боль в ушах при простуде – это частое осложнение вирусного или бактериального воспаления носоглотки. Она свидетельствует о том, что воспаление уже распространилось на ушной канал. Такая проблема часто возникает из-за вирусного или бактериального насморка. Заложенность ушей, постоянный шум и выделение жидкости из ушного канала – это всё причины немедленно обратиться за помощью.
Установить точную причину болей в ухе может только ЛОР-врач после тщательного осмотра.
Если боль в ушах вызвана сезонным ОРВИ или хроническим насморком, к ней могут добавляться такие характерные симптомы:
- чувство заложенности в ушах;
- зуд в ушах;
- временное снижение слуха;
- выделение прозрачной жидкости из наружного уха;
- выделения желтого, коричневого или зеленоватого оттенков;
- головокружение;
- раздражительность;
- усиление боли при глотании;
- отёчность и покраснение слухового прохода;
- лихорадка;
- снижение аппетита;
- нарушение сна.
У детей до 3 лет переход отита в хроническую форму может привести к проблемам с правильным произношением звуков. Это связано с тем, что из-за снижения слуха малыш не может правильно повторить сложные для него звуки и слова. Симптому отита у грудничков описаны тут.
Непрекращающаяся боль в ушах и лихорадка дольше 2 дней – это повод срочно обратиться за медицинской помощью.
Боль в ушах, как правило, появляется не сразу, а через 2 – 3 дня после начала болезни. Это связано с постепенным распространением инфекции по носоглотке. При появлении одного или нескольких из этих симптомов необходимо обратиться за помощью к врачу. Это позволит избежать опасных осложнений, таких как потеря слуха или менингит.
Строение слухового аппарата
Причины боли в ушах при простуде
Самой частой причиной боли в ушах во время болезни становится переход вирусной или бактериальной инфекции из носоглотки в ушной канал. Часто острый отит бывает вызван хроническим насморком, а точнее слишком сильным сморканием во время него. Это может вызвать быстрый переход воспалительного процесса в слуховой канал, а затем на евстахиеву трубу. Как лечить отит у взрослых описано в статье.
Большинство болезней, вызывающих боль в ухе отлично поддаются лечению в домашних условиях. При этом нужно строго выполнять рекомендации лечащего врача.
Основными причинами боли в ухе могут быть такие проблемы, как:
- хронический насморк;
- гнойный отит;
- катаральный отит;
- воспалительный процесс в среднем ухе;
- ангина различных форм;
- гайморит;
- лимфаденит.
Лимфаденит
При вовремя начатом и правильном лечении боль и другие неприятные ощущения в ушах бесследно проходят сразу после выздоровления. Это позволяет избежать долгого, неприятного и дорогостоящего лечения в будущем. Скорость полного избавления от неприятных симптомов в этом случае зависит от состояния иммунитета и общего состояния организма. Лучшие средства от насморка взрослым представлены в данном материале.
Острая боль в ухе чаще всего бывает вызвана скоплением жидкости в среднем или внутреннем ухе. Это приводит к давлению на барабанную перепонку, что может привести к её разрыву.
Возможные заболевания
Воспалительный процесс в ухе – это серьёзная проблема, без адекватного лечения приводящая к опасным осложнениям. Самым распространенным из них является хронический отит. Это довольно серьёзное заболевание, приводящее к возобновлению проблем во время каждого ОРВИ. Названия вакцин против гриппа собраны по ссылке.
Особо опасны осложнения гнойного отита, поскольку это может привести к проникновения гноя в мозг, создавая реальную угрозу для жизни.
Самыми распространёнными последствиями попадания вирусной или бактериальной инфекции в среднее ухо являются:
- мастоидит (воспаление сосцевидного отростка височной кости);
- средний отит (или острое воспаление среднего уха);
- перфорация барабанной перепонки из-за скопившейся жидкости;
- рубцевание барабанной перепонки;
- евстахиит (острое воспаление евстахиевой трубы);
- нейропатия, или полный паралич лицевого нерва (больше известный как паралич Белла);
- частичная или полная потеря слуха;
- лимфаденит (воспаление подчелюстных лимфоузлов).
У детей до 3 лет переход отита в хроническую форму может привести к проблемам с правильным произношением звуков. Это связано с тем, что из-за снижения слуха малыш не может правильно повторить сложные для него звуки и слова.
Диагностика и методы лечения в домашних условиях
Непрекращающаяся боль в ухе во время ОРВИ, гайморита или бактериального насморка – это повод срочно обратиться за консультацией к отоларингологу. Чем раньше будет поставлен точный диагноз, тем лучше. Он ставится на основе осмотра ушного канала и сбора анамнеза.
Современные методы диагностики болезней уха абсолютно безопасны и безболезненны, что делает возможным их применение даже у младенцев.
Дополнительно врач может назначить такие виды исследования, как:
- тимпаноскопия;
- тимпанометрия;
- анализ выделений из уха.
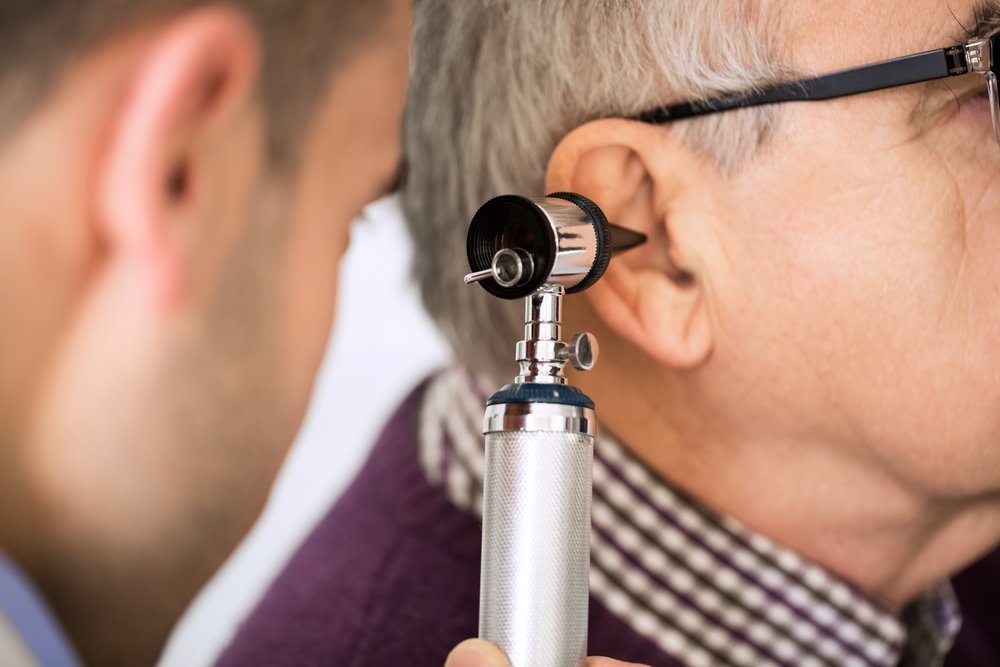
В большинстве случаев для определения причины проблемы врач проводит обычный осмотр с помощью специального прибора – оптического отоскопа. Он позволяет оценить состояния наружного ушного канала и барабанной перепонки, количество выделений и наличие серных пробок.
Ни в коем случае не стоит «назначать» себе лечение самостоятельно, а также без рекомендации врача промывать или греть воспалённое ухо. Это может привести к ухудшению состояния и затрудняет постановку диагноза.
После этого назначается лечение боли при простуде, направленное на снятие неприятных симптомов и устранение их причины. В первую очередь, врач назначит специальные обезболивающие препараты. В зависимости от тяжести заболевания, все методы лечения подразделяются на 2 основные группы:
- консервативные (медикаментозные, а также физиотерапевтические);
- хирургические (удаление гноя из среднего и внутреннего уха путём прокола).
Чаще всего удаётся справиться с проблемой консервативными методами, поэтому к хирургическому лечению прибегают крайне редко. Для этого врач под местной анестезией прокалывает тонкой иглой барабанную перепонку для того, чтобы выпустить гной. После этого назначается медикаментозное лечение, позволяющее уничтожить инфекцию, а также быстро снять отёк и воспаление.
Категорически делать такой прокол самостоятельно! Это может привести к полной потере слуха.
Если заложенность ушей вызвана вирусным насморком, часто достаточно устранить заложенность носа, и она пройдёт сама собой. Для этого часто используют промывание специальными солевыми растворами и сосудосуживающие капли. Также существуют простые и безопасные ушные капли, способные быстро снять боль и воспаление. Чаще всего применяются 3 препарата, такие как:
Цена от 300 р.
- Отипакс. Обладает выраженным противовоспалительным, обезболивающим и антисептическим действием. Эффективны при отите наружного и среднего уха.
- Отинум. Эффективное средство при отитах, вызванных гриппом. Обладает сильным обезболивающим, противоотёчным и противовоспалительным эффектом, за счёт чего позволяет быстро снять неприятные симптомы.
- Софрадекс. Ушные капли с антибиотиком, применяемые при бактериальной инфекции среднего и внутреннего уха.
Можно ли принимать Парацетамол при простуде без температуры
Как лечить хронический тонзиллит у взрослых читайте здесь.
Что делать, если заболел после прививки от гриппа: //drlor.online/zabolevaniya/orvi/privivki/mozhno-li-zabolet-posle-privivki-ot-grippa.html
Все эти препараты можно применять только по назначению врача, строго соблюдая дозировку и длительность лечения. При правильном лечении улучшение наступает уже через 3 дня, а полное выздоровление – через неделю.
Категорически нельзя промывать уши растворами соли или соды, а также закапывать в них борный спирт. Это приводит к сильному раздражению слухового канала, и ещё большему воспалению.
Видео
Выводы
Боль в ухе во время простуды – это часто случающаяся неприятность, легко поддающаяся лечению. Самой частой причиной становится банальная заложенность во время вирусного насморка и необходимо банальное лечение насморка. При вовремя начатом лечении неприятные ощущения в ушах пройдут вместе с простудой и не закончатся серьёзными осложнениями. Особо важно это учитывать при лечении ОРВИ у маленького ребёнка, поскольку в этом возрасте воспаление носоглотки быстро переходит на уши. Но если заложило после простуды, это повод проконсультировать с ЛОР-врачом.
Источник
Статистика Всемирной организации здравоохранения свидетельствует, что 25-30% всех заболеваний органа слуха приходится на средний отит. К трем годам отитом успевают переболеть восемь из десяти детей, и именно эта патология является основной причиной потери слуха у малышей. Кроме того, независимо от возраста пациента, воспаление уха вызывает сильный болевой синдром, сравниться с которым может разве что зубная боль. О том, откуда появляется отит, как проявляется и лечится болезнь, рассказывает MedAboutMe.
Причины отита
Острый гнойный отит средних отделов органа слуха появляется как исход инфицирования патогенными или даже условно-патогенными микроорганизмами на фоне снижения сопротивляемости организма или защитных свойств слизистой оболочки среднего уха. Конкретного возбудителя отита не существует. В большинстве случаев отит как самостоятельную болезнь вызывают кокки и гемофильная палочка.
Наиболее частый механизм инфицирования среднего уха происходит так называемым тубогенным путем, то есть через слуховую трубу, которая соединяет ротоглотку и полость среднего уха. При этом источником патогенных микроорганизмов могут быть хронические очаги инфекционного воспаления в полости рта, придаточных пазухах носа или глотки, такие как кариес, тонзиллит, фарингит, гайморит или фронтит. Вследствие ослабления иммунитета хроническими заболеваниями причиной отита становится сапрофитная флора, в нормальных условиях не вызывающая иммунного ответа.
Кроме того, выделяют травматический вид болезни, при котором нарушается целостность барабанной перепонки, служащей естественным антимикробным барьером полости. Бактерии при этом имеют прямой доступ в полость органа слуха, вследствие чего развивается воспаление. Аналогичный путь инфицирования реализуется с повреждением сосцевидного отростка — выступа височной кости, который располагается за ушной раковиной.
Возможен также гематогенный путь инфицирования, который реализуется при отите вирусной этиологии. Симптомы болезни при этом являются осложнением течения основной инфекции.
Средний отит: выделения — хорошо или плохо?

Отек тонкой слизистой оболочки, которая выполняет роль надкостницы в барабанной полости, вызывает резкие боли в ухе. В норме слизистая здесь имеет толщину 0,1 мм, а воспаление провоцирует ее многократное утолщение и эрозирование. Это приводит к затруднению оттока секрета слизистой в ротоглотку, что в свою очередь повышает давление внутри полости органа слуха.
Накопление экссудата провоцирует выбухание барабанной перепонки, а со временем — ее расплавление или прорыв, и тогда отит сопровождается выделениями из уха. Экссудат изначально может носить серозный характер, постепенно становясь гнойным.
Характерная клиническая картина стала причиной стадийного деления течения отита. Различают следующие стадии отита:
- до прободения барабанной перепонки;
- собственно перфоративную;
- репаративную стадию.
До прорыва перепонки болезнь характеризуется следующими симптомами:
- Резкие боли в ухе, иррадиирующие в зубы, височную или теменную область. Нередко болезненность захватывает всю больную половину лица (это происходит из-за того, что в воспаление вовлекаются тройничный и языкоглоточный нервы).
- Шум в ухе и ощущение заложенности, причина которых — снижение подвижности звуковоспринимающего аппарата.
- Снижение функции органа слуха.
- Лихорадка (цифры колеблются в пределах 37,5—39°С).
Эта стадия болезни длится от нескольких часов до двух-трех суток, после чего наступает стадия прорыва и отореи.
Выделение гноя из слухового прохода при среднем отите является прогностически благоприятными признаком, поскольку если экссудат, скопившийся в барабанной полости, эвакуируется в противоположном направлении, то есть в полость черепа, процесс принимает угрожающее жизни течение.
Оторея (гноетечение из уха) сопровождается снижением интенсивности болевого синдрома и лихорадки, а кроме того, положительной общесоматической динамикой. В самом начале после прободения выделения обильные и могут содержать примеси крови, которые впоследствии исчезают. Оторея длится 5-7 дней, с каждым днем количество отделяемого уменьшается.
В стадии репарации оторея исчезает, параллельно с этим постепенно восстанавливается слух. Обычно заболевание длится 2-3 недели, к концу месяца от начала болезни функция органа слуха восстанавливается при благоприятном течении заболевания и адекватном лечении.
Средний отит как осложнение ОРВИ

Средний отит как осложнение ОРВИ возникает на фоне заболевания или после стихания его симптомов. Иногда остаточная вирусемия провоцирует развитие острого среднего отита, и тогда на фоне уже снижающейся температуры тела и других признаков инфекционно-воспалительного процесса появляются резкие боли в ухе и повторная лихорадка.
Также могут возобновляться или усиливаться общеинтоксикационные симптомы:
- астения;
- миалгии и артралгии;
- головные боли;
- снижение аппетита;
- бессонница и др.
По своей природе отит вирусной этиологии редко бывает гнойным изначально, а становится им в результате присоединения бактериальной микрофлоры, о чем свидетельствует изменение характера отделяемого из уха (слизистые выделения сменяются обильными гнойными). Для вирусных отитов более характерен переход воспаления со среднего уха на внутреннее, а потому слух нарушается гораздо сильнее и чаще.
Лечение гнойного отита

Лечение неосложненного гнойного отита проходит в амбулаторных условиях, а к госпитализации прибегают при наличии симптомов паралича лицевого нерва, мастоидита, менингита, энцефалита и других внутричерепных осложнений.
Пациенту, больному отитом, следует знать следующие правила:
- Противопоказаны согревающие процедуры: это увеличивает вероятность распространения гноя внутрь черепа.
- Применение сосудосуживающих препаратов на спиртовой основе и других ушных капель противопоказано в стадии перфорации.
- Нельзя слишком интенсивно сморкаться и втягивать слизь через нос в полость рта (это может усугубить течение болезни, поскольку инфицированное содержимое носовых ходов попадает в евстахиеву трубу).
- Ушные капли следует подогревать до температуры 38-40°С, после чего оттянуть ушную раковину назад и вверх, если болеет взрослый, или назад и вниз, если пациент — ребенок.
- После закапывания уши желательно закрыть ватным тампоном на 1-2 часа.
Неосложненный гнойный отит в первой стадии лечат назначением следующих препаратов:
- Назальные сосудосуживающие капли.
- Ушные капли с анестетиком (отипакс).
- Антибактериальные препараты (чаще всего применяют амоксициллин).
- Борный спирт.
- Антипиретики и анальгетики (ибупрофен, парацетамол).
Прибегают к хирургическому лечению: катетеризуют слуховую трубу или проводят парацентез (разрез) барабанной перепонки. И первый, и второй метод дренирования среднего уха положительно сказывается на патологическом процессе: с их помощью можно побороть болезнь на самой ранней ее стадии. Парацентез выполняется по неотложным показаниям при симптомах нарастания давления в барабанной полости и менингеальных знаках.
После перфорации показан дальнейший прием сосудосуживающих и антибактериальных средств. Добавляют антигистаминные средства и муколитики, а также физиотерапевтические процедуры, которые уменьшают отечность слизистой и облегчают отхождение слизи.
В репаративной стадии отменяют почти все назначения. Больному показаны продувания евстахиевой трубы и препараты-ферменты: это снижает вероятность образования спаек внутри полости.
В целом прогноз при среднем отите благоприятный (при условии проведения адекватной терапии). Однако любая попытка самолечения без контроля специалиста может привести к необратимой потере слуха или даже летальному исходу. При возникновении первых симптомов гнойного отита следует обратиться к отоларингологу.
Источник
Были с Кирой у ЛОРа… итог: катаральный отит левого уха как осложнение на перенесеную ОРВи неделю назад…. назначили местный антибиотик Анауран, если за сутки не полегчает – начнем пить Аугментин, но надеюсь до этого не дойдет….
оставлю себе на память статейку про отит… а может и еще кому пригодится….
Отит (от греч. us, род. п. otos ухо), воспаление уха. Наружный отит проявляется воспалением кожи ушной раковины или наружного слухового прохода. Воспаление среднего уха (средний отит) возникает обычно как осложнение инфекционных болезней (гриппа, кори, ангины и др.); проявления боль в ухе, понижение слуха. При неблагоприятных условиях средний отит может перейти в хроническую форму.
Боль в ухе, гнойные выделения из слухового прохода, а также повышенная температура – симптомы острого гнойного среднего отита, т.е. воспаления среднего уха. Обычно заболевание начинается с боли, которую можно описать как стреляющую (дети, которые еще не научились говорить, плачут в тот момент, когда боль резко усиливается и успокаиваются, когда она стихает). Повышается температура, а через 1-3 дня из уха выделяется гной.
Обычно при этом состояние больного улучшается, температура снижается, боль несколько стихает или исчезает полностью.Истечение гноя связано с прорывом его через барабанную перепонку. Это благоприятное развитие процесса, на фоне проводимого лечения отверстие в перепонке зарастает, слух не страдает. Однако не всегда происходит так, как описано.
Гной иногда не находит выхода, что чревато распространением инфекции внутрь, в полость черепа. Может развиться менингит, абсцесс мозга. Именно поэтому при появлении первых же симптомов отита необходимо быстро обратиться к ЛОР-врачу (отоларингологу), чтобы вовремя начать лечение.
Экссудативный средний отит – негнойное воспаление уха, при котором барабанная полость заполняется жидким (на острой стадии), вязким или густым (хроническая стадия) экссудатом.
Причины возникновения экссудативного среднего отита
– Инфекция (ОРВИ, грипп и т.п.)
– Хронические заболевания носа и глотки, ведущие к нарушению дренажной и вентиляционной функции слуховой трубы
– Неправильное лечение антибиотиками острого среднего отита
– Аллергия
Многие мамы и папы считают, что если надеть ребенку теплую шапочку, то воспаление среднего уха (отит) ему уже не грозит. Вот и натягивают на ребенка в сильный мороз платочки, шапки-ушанки, шапки-шлемы, причем зачастую одно на другое. Однако не стоит думать, что если возникло воспаление ушей, то переохладились именно они. Дело в том, что сильная боль в ухе, в большинстве случаев сопровождаемая подъемом температуры, вызывается бактериями, проникающими в полость среднего уха через евстахиевы трубы (узкие каналы, соединяющие ухо с горлом). Объясняется это тем, что у детей анатомическое строение внутреннего уха таково, что просвет евстахиевых труб гораздо шире, чем у взрослого. А потому даже при легком насморке жидкие выделения из носа через носоглотку легко туда затекают, неся с собой инфекцию. Чаще всего из-за этого и возникают отиты, а не оттого, что <застудили> уши. Что же касается шерстяной шапочки, то она, конечно, защищает от холода, но никак не от воздействия вредных микроорганизмов.
Специалисты советуют поплотнее закрывать шею и затылок ребенка – именно здесь происходит наибольшая потеря тепла. Что же касается ушей, то их надо закалять с самого рождения – не надевать слишком плотно прилегающие многочисленные платочки и шапочки.
Лечение отита у детей.Почти половина детей переносит ушные инфекции до достижения ими одного года. Для многих детей рецидивирующие отиты представляют собой серьезную проблему. Обычным подходом к этим заболевания является назначения антибиотиков, но, по мнению мануальных терапевтов без них во многих случаях можно обойтись.
Проведение определённых манипуляций с шеей ребенка позволяет обеспечить адекватный дренаж уха путем расслабления мышц окружающих Евстахиеву трубу. Наблюдения за 10 детьми, которые страдали ушными инфекциями, показали, что восьми из них мануальная терапия позволила избегнуть повторных отитов. По мнению некоторых отоларингологов хиропрактикой не следует пренебрегать при лечении рецидивирующих отитов. О многочисленных опасных для жизни осложнениях мануальной терапии шейного отдела авторы заметки скромно умалчивают.
Одно из действенных народных средств – это душистая герань. Нет-нет! Совать ее в ухо как раз нельзя. Даже опасно: в герани содержится много эфирных масел и есть риск получить ожог кожи наружного уха, практически наружный отит. Достаточно просто поставить цветок рядом с кроватью ребёнка, ближе к голове. Или если у вас нет цветка, можно отломить пару тройку листиков у кого-то, поставить в воду, опять же поближе к изголовью.
Также помогают согревающие компрессы. Это средство должно быть вашей первой реакцией на отит: сухое тепло на ушко. Уплотнитель вокруг ушка (например, тканевый или ватный), полиэтиленовая прокладка, и сверху косынка.
Все спиртовые растворы, в том числе борный спирт, столь любимый педиатрами советской школы, действуют обезболивающее, но если у ребёнка ухо потекло (гнойный отит), то НИКОГДА не позволяйте ставить в ухо турунды с спиртовыми растворами или закапывать их (растворы). Потому как когда ушко течёт, в барабанной перепонке есть дырочка и если вы шарахнете по ней спиртовым раствором, то ребенку будет очень больно, а если дырочка большая, то возникнет омозолелость по краю перепонки и дырочка может не закрыться, что уже является хроническим отитом. Вообще-то, решение о том, что что-то капать в ушко (спиртовый ли раствор или антибиотики) – должен принимать врач.
Можно в ушки вставить ватные подушечки с луковым соком минут на 15-20. ОБЯЗАТЕЛЬНО
Для лечения атита также можно использовать 10% настойку прополиса. Капать в ушки и делать ватные подушечки пропитанные прополисом + компрессы на протяжении недели.
Но имейте ввиду, это прежде чем начать лечение нужно показать ребенка врачу. О том, как помочь вашему ребенку должен решить ваш педиатр, который знает малыша и может оценить его возможности в борьбе с болезнью.
Имейте в виду, что при отите антибиотики нужны лишь 7-му ребенку, а 6-ть – справятся сами, т.е. необходимость в антибиотиках всего 14%
Источник
