Отхаркивающее при пневмонии у детей
Дети наиболее подвержены заболеваниям дыхательной системы из-за низкого иммунитета. Респираторные и вирусные инфекции, поражающие легкие и протекающие с кашлем, быстро лечатся и не причиняют вред организму. Однако по ряду причин у ребенка может начаться пневмония, которая затрагивает легкие. Это заболевание вызывает тяжелые осложнения при несвоевременном или неправильном лечении, поэтому для оказания необходимой помощи родители должны знать, как отличить первые признаки и почему развивается воспаление.
Описание и характеристика заболевания
Пневмония – заболевание дыхательной системы, вызванное размножением бактерий или грибков в легких. При большом скоплении патогенных микроорганизмов в легочной ткани происходит воспаление. Орган перестает получать достаточное количество кислорода и не может полностью выполнять свою работу. Это приводит к ухудшению общего состояния ребенка, вялости, сонливости, потере аппетита и апатии.
Пневмония развивается на фоне других заболеваний при неправильном лечении. Например, после перенесенного гриппа, простуды, бронхита или отита. Заболевание начинается со скопления большого количества мокроты в дыхательной системе. Дети до 3-х лет не могут откашлять накопившуюся слизь из-за недоразвитости мускулатуры дыхательной системы. Мокрота загустевает, препятствуя нормальной вентиляции органа. Бактерии и микроорганизмы попадают в легкие из носоглотки, провоцируя развитие заболевания.
Если после облегчения симптомов вирусной патологии наступает сильное ухудшение состояния, нужно обратиться за помощью к врачу. Заболевание стремительно развивается, вызывая сильный отек легких. Такое состояние может привести к летальному исходу.
У детей старше года
Типичные симптомы проявления пневмонии у детей от года до 5-6 лет:
- Повышение температуры тела до 39 градусов. При приеме жаропонижающих препаратов лихорадка спадает на небольшой период времени, затем начинается снова.
- Появление обильных выделений из носа. В начале заболевания сопли бывают прозрачными и жидкими, при развитии патологии слизь становится густой, приобретает зеленый цвет.
- Кашель. В первые дни характер кашля сухой, приступообразный, с выделением небольшого количества мокроты. После 3-4 дней с начала заболевания начинает выделяться обильная мокрота со слизью. Возможно появление приступов с удушьем.
- Невозможность глубоко вдохнуть.
- Появление одышки. Усиливается при плаче, нарастает с каждым днем.
- Изменение цвета кожи малыша. Она становится бледной или синего оттенка. При сильном плаче может синеть носогубная область.
- Нарушение режима дня. Ребенок может постоянно спать, быть вялым или, наоборот, отказываться от сна, капризничать.
У новорожденных и детей до года
Воспаление легких у детей младше года характеризуется следующими симптомами:
- вялостью и сонливостью;
- отказом от груди или смеси;
- обильными и частыми срыгиваниями;
- поносом;
- изменением цвета кожных покровов (бледностью, синюшностью);
- сильным кашлем;
- одышкой.
У новорожденных и грудничков пневмония может протекать без повышения температуры тела. В этом возрасте воспаление проходит на фоне гипотермии – незначительного снижения температуры тела.
Отличительны особенности
Пневмонию легко отличить от респираторных и вирусных инфекций по характеру дыхания. При развитии патологии всегда появляется одышка, частота дыхания увеличивается. Это объясняется тем, что орган не получает достаточное количество кислорода. На поздних этапах заболевания во время вдыхания происходит заметное втягивание межреберных промежутков. Если патология поражает 2 органа или большую часть одного легкого, возможны приступы кратковременной остановки дыхания и нарушение дыхательного ритма.
Виды и классификация
В зависимости от места инфицирования, пневмонию подразделяют на следующие группы:
- Внебольничная. Заражение происходит при контакте с носителем заболевания воздушно-капельным путем. Характер патологии легкий, устранение симптомов происходит в короткое время.
- Госпитальная. Ребенок заражается при лечении других болезней дыхательной системы. Терапия сложная, т. к. возбудители пневмонии устойчивы к воздействию антибактериальных препаратов. Возможны осложнения.
- Аспирационная. Появляется при попадании инородного предмета в легкие, например, мелкой игрушки, рвотных масс или частичек пищи. Чаще всего поражает новорожденных, которые страдают частыми срыгиваниями и с незрелой дыхательной системой. Бывает, что малыш родился с патологией.
Воспаление легких различается по степени поражения:
- очаговое – затрагивает небольшой участок органа;
- сегментарное – поражает несколько сегментов органа;
- долевое – затрагивает определенную долю легкого;
- сливное – происходит разрастание небольших участков воспаления в крупные очаги;
- тотальное – наиболее опасное, поражает весь орган.
Характер пневмонии зависит от места расположения очага воспаления. Виды:
- Левосторонняя. Локализация патологического процесса находится в левом легком. Заболевание отличается необратимостью возникающих последствий. Орган поражается, когда иммунная система не может справиться с воздействием патогенных микроорганизмов респираторных болезней. Симптомы выражены слабо, чаще всего появляются тошнота, кашель без выделения мокроты, высокая температура тела и сильная боль при вдохе.
- Правосторонняя. Поражает одну долю правого легкого. У грудных детей течение болезни тяжелое. Характерные признаки: кашель с выделением слизи, изменение цвета кожи, лейкоцитоз.
- Двусторонняя. Патология затрагивает 2 легких и лечится в стационаре. У детей до года появляется бледность кожных покровов, кашель, одышка. Двухсторонняя пневмония прогрессирует с большой скоростью, слышимые хрипы усиливаются с каждым днем. У малышей старше двух лет заболевание развивается после респираторной инфекции. Наблюдается резкое повышение температуры тела (до 40 градусов), кашель, цианоз, одышка. Двухсторонняя пневмония опасна развитием осложнений в виде сепсиса.
- Вялотекущая. Характеризуется воспалением стенок бронхиол. Чаще всего поражает детей до 3-х лет. Проходит без лихорадки, с одышкой и кашлем.
- Атипичная. Появляется при слабом иммунитете под воздействием хламидий и микроплазмы. Чаще всего заболевание провоцирует бесконтрольный прием антибактериальных препаратов совместно со средствами против кашля. В этом случае происходит блокировка процесса отхаркивания мокроты из легких, что способствует развитию заболевания. Пневмония проявляется увеличением лимфатических узлов, потерей аппетита, сильной интоксикацией и головными болями.
Причины возникновения воспаления легких
Факторы, провоцирующие развитие патологии:
- хронические заболевания дыхательной системы;
- переохлаждение;
- предрасположенность к аллергии;
- дистрофия и рахит;
- недостаток микроэлементов и витаминов;
- аномалии нервной системы;
- врожденные патологии;
- вдыхание паров стирального порошка, пыли, плесени и табачного дыма;
- недостаточное нахождение на свежем воздухе;
- длительный прием антибактериальных препаратов.
Причины возникновения пневмонии:
- Инфицирование бактериями, грибками или вирусами.
- Наличие гельминтов.
- Слабая работа иммунной системы. Иммунитет маленького ребенка развивается медленно. Риск заболевания увеличивается при частом посещении мест большого скопления людей и отправлении в дошкольное учреждение. В случае частых простуд, кашля, ангин и других вирусных болезней иммунитет ребенка не справляется с воздействием возбудителя пневмонии.
- Ухудшение местного иммунитета. Носовые ходы устроены таким образом, что проходящий через них воздух очищается от патогенных микроорганизмов. При сильном насморке или другом нарушении слизистой у ребенка может быть ротовое дыхание, при котором бактерии и вирусы легко проникают в организм, вызывая развитие заболевания, в том числе пневмонии.
- Плохое развитие костей ребер. При этом замедляется вентиляция органов дыхания.
- Неразвитая дыхательная система.
- Частое положение ребенка лежа (происходит застой и скапливание слизи).
Пневмония может возникнуть при неправильном лечении простудных и вирусных болезней. Чаще всего это происходит при невыполнении рекомендаций врача и допущении опасных ошибок.
К развитию патологии предрасполагает:
- Неправильное сочетание лекарственных препаратов. Нельзя использовать противокашлевые средства с муколитическими, т. к. при этом разжиженная мокрота не может выйти из-за подавления кашлевых рефлексов.
- Частое применение антибиотиков. Данные средства негативно влияют на иммунную систему, ослабевая ее действие, поэтому использование антибактериальных препаратов без назначения врача запрещено.
- Длительное лечение сосудосуживающими каплями. При использовании лекарств дольше трех дней происходит поражение слизистой носа, через открытые раны вирусы и бактерии проникают внутрь организма.
- Нарушение питьевого режима. При недостатке жидкости слизь становится густой, ее выведение усложняется.
Диагностика пневмонии
При обнаружении симптомов пневмонии необходимо обратиться в поликлинику или вызвать врача на дом (при высокой температуре тела). Диагностика включает в себя:
- осмотр ребенка и прослушивание (так легко распознать двухстороннее воспаление);
- рентгенографию легких сбоку и спереди;
- биохимический и серологический анализ крови (помогает определить характер инфекции);
- посев мокроты (нужен, чтобы распознать наличие бактерий).
Осложнения и последствия для детей
Возможные осложнения при несвоевременном лечении:
- плеврит – скопление жидкости в легких;
- легочный абсцесс – застой гноя в дыхательной системе;
- заражение крови – опасное явление, которое может закончиться смертью;
- заболевания сердца;
- анемия – характеризуется бледностью кожных покровов, происходит неполное усвоение полезных веществ;
- психоз – нарушение в работе нервной системы, которое проявляется в виде беспокойства и стресса.
Когда необходима госпитализация?
Лечение пневмонии может проводиться в домашних условиях, но существуют ситуации, когда малыша необходимо госпитализировать:
- тяжелая форма патологии;
- наличие осложнений (абсцесса легкого, нарушения сознания, сердечной недостаточности);
- поражение большого участка органа;
- возраст до 1 года (болезнь в этом возрасте проходит тяжело, поэтому необходимо постоянное наблюдение врачей);
- слабый иммунитет.
Методы лечения
Для проведения грамотной терапии необходимо точно определить тип возбудителя, т. к. при вирусах, бактериях и грибках используются разные лекарственные препараты. Виды пневмонии по происхождению:
- Бактериальная. Возникает как на фоне других заболеваний, так и самостоятельно. Для лечения используются антибиотики. При данном виде происходит посинение кожных покровов, т. к. при размножении бактерии выделяют токсины, которые провоцируют спазм кровеносных сосудов.
- Вирусная. Характеризуется слабыми проявлениями симптомов. Наиболее распространенная форма. При правильном лечении не вызывает осложнений.
- Грибковая. Встречается редко, чаще всего появляется при неправильном лечении других заболеваний антибактериальными средствами.
При терапии в домашних условиях родители должны выполнять предписания врача. Основные правила:
- Принимать по графику антибиотики при пневмонии у детей (какие назначил педиатр). Не допускается увеличение или уменьшение дозировки и курса.
- Использовать жаропонижающие препараты при повышении температуры тела выше 39 градусов (детям младше трех лет – выше 38 градусов). Лихорадка является признаком работы иммунной системы и выработки антител.
- Не заставлять ребенка есть при отсутствии аппетита. Лучше варить легкие каши и пюре, давать овощи и фрукты.
- Обеспечить малыша обильным питьем. При отказе от питья подавать Регидрон или другое средство, способное поддержать водно-солевой баланс (рекомендуем прочитать: как разводить «Регидрон» для детей при рвоте?).
- Регулярно проветривать и проводить влажную уборку в комнате.
- Использовать пробиотики для восстановления микрофлоры кишечника после антибиотиков.
Лекарственные препараты
Лечение пневмонии подразумевает использование следующих видов препаратов:
- антибактериальные – для уничтожения грибков и бактерий в организме (Амоксициллин, Амоксиклав, Цефикс, Сумамед) (рекомендуем прочитать: дозировка таблеток «Амоксиклав 250 мг» для детей );
- отхаркивающие – для разжижения мокроты и ее выведения (Лазолван, Гербион, Проспан, АЦЦ);
- сосудосуживающие – для снятия заложенности носа (Пиносол, Ксилен);
- жаропонижающие – для снижения высокой температуры тела (Парацетамол и Ибупрофен в виде сиропа и свечей);
- иммуностимулирующие – для повышения иммунитета (Интерферон, Виферон);
- пробиотики – для восстановления микрофлоры (Линекс, Лактофильтрум).
Физиотерапия
Физиопроцедуры проводятся в стационаре с помощью специальных аппаратов под наблюдением медицинских работников. Врач назначает необходимое лечение и его длительность. Таким способом можно добиться быстрого облегчения симптомов и выздоровления.
Основные методы:
- ингаляции;
- электрофорез;
- магнитотерапия;
- индуктотермия;
- тепловые процедуры.
Народные средства в домашних условиях
Лечение пневмонии в домашних условиях проводится в качестве вспомогательных мер. Все действия должны быть согласованы с врачом. Эффективные способы:
- сок капусты с медом помогает отхаркивать мокроту;
- травяной отвар из душицы, зверобоя и лаванды с добавлением настойки калины снижает развитие воспалительного процесса;
- сок лука с медом облегчает симптомы заболевания;
- ингаляции с эвкалиптовым или пихтовым маслом способствуют разжижению вязкой мокроты;
- компресс из меда, камфорного масла и спирта эффективно борется с кашлем.
Профилактика пневмонии у детей
Воспаление легких у ребенка — опасное заболевание, которое лучше предотвратить, чем лечить. Для снижения риска развития пневмонии следует соблюдать следующие рекомендации:
- Проходить все необходимые обследования во время планирования ребенка и беременности. Это поможет избежать хламидийной и микроплазменной пневмонии у новорожденного.
- Кормить малыша грудным молоком как минимум первые полгода. Так новорожденный получает антитела матери для формирования своего иммунитета.
- Проводить закаливающие процедуры.
- Составить правильный рацион, включающий необходимые витамины и микроэлементы.
- Обеспечить ребенка обильным питьем при кашле и проветривать помещение. Влажный воздух и жидкость разжижают мокроту и способствуют ее легкому выведению.
- Больше времени проводить на улице.
- Своевременно лечить респираторные и вирусные заболевания.
- После выздоровления не посещать места скопления людей около 2-х недель, не отправлять ребенка в детский сад. Его иммунитет не способен бороться с новыми вирусами после болезни.
- Лечить заболевание препаратами, назначенными педиатром.
- Не курить в помещении, где находится ребенок.
Врач-педиатр, врач аллерголог-иммунолог, окончила Самарский государственный медицинский университет по специальности «Педиатрия». Подробнее »
Источник
Органы дыхания маленького ребенка не способны самостоятельно справляться с вирусами, в результате чего они все чаще поражают легкие. Даже безобидный насморк способен перейти в трахеит, затем в бронхит и закончиться пневмонией. Поэтому родителям следует начать лечить ребенка при первых симптомах простуды.
Необходимо снять воспаление применением травяных сиропов, чаев, массажа и растираний.
Сильнодействующие препараты уже при развитии пневмонии назначает только врач. Важно вовремя распознать признаки пневмонии, и начать лечение.
- Симптомы
- Лечение народными методами
Виды и длительность кашля
Верный признак пневмонии у ребенка – это кашель. Представленный симптом является следствием раздражения рецепторов гортанного нерва, который находится в крупных органах дыхания. Во время болезни наступают кашлевые толчки, призывающие избавиться от слизи из гортани. При воспалении легких у детей встречаются следующие виды приступов кашля:
Сухой. Интенсивный кашель без мокрот присутствует в начальной стадии пневмонии, при этом микробы или вирусы внедряются в слизистые органов дыхания, но пока не размножаются.
 Воздействие на рецепторы получается за счет скопления межтканевого экссудата.
Воздействие на рецепторы получается за счет скопления межтканевого экссудата.- Влажный. Он появляется вследствие быстрого размножения возбудителя и развития воспаления и скопления в полости альвеол инфильтративной жидкости.
- Лающий. Такой кашель наступает при поражении гортани и трахеи. Это случается при вирусном возбудителе заболевания.
Развиваются и иные виды кашля:
- Спастический – при наличии аллергии в легких,
- Битональный – при осложнении пневмонии с образованием язв в легких,
- Коклюшеподобный – сильный и непрерывный, природа его образования неизвестна,
- С синкопами – при нем происходят потери сознания на непродолжительное время.
 Родителям же важно немедленно обратиться к врачу, если у их ребенка присутствует один из трех основных видов кашля – это напрямую указывает на проблемы с легкими, которые следует немедленно предотвратить и лечить.
Родителям же важно немедленно обратиться к врачу, если у их ребенка присутствует один из трех основных видов кашля – это напрямую указывает на проблемы с легкими, которые следует немедленно предотвратить и лечить.
Кашель во время лечения длится до полного удаления инфильтративной жидкости из полости альвеол. Это значит, кашель будет сопровождать болезнь до полного излечения. Не всегда он бывает сухим или влажным, даже в течение дня он меняется и бывает нескольких видов. Если воспалительный процесс в легких продолжается 2-3 недели, то кашлевые позывы будут длиться столько же. Это единственный путь очищения дыхательных органов от образующихся мокрот.
Если в мокротах присутствует кровь, то длительность кашлевых толчков значительно увеличивается.
Пневмония, возникшая по причине туберкулезной палочки, провоцирует сухой кашель на протяжении одного года, и он исчезнет только после устранения патологического очага воспаления.
Такой кашель нельзя лечить антибиотиками, потому что они увеличивают выработку мокрот и усиливают тем самым кашлевые позывы. Антибиотики не действуют на микобактерии туберкулеза.
Симптомы
Пневмония у ребенка проявляется различными симптомами, точно поставить диагноз в этом случае помогает рентгенограмма. Но есть отличительные признаки, точно указывающие на данный недуг, заметив которые, необходимо сразу обратиться к педиатру.
Выделяют следующие симптомы при пневмонии:
- побледневшая кожа, имеющая синюшный оттенок в носогубной области,
-
 учащенное дыхание с раздуванием крыльев носа,
учащенное дыхание с раздуванием крыльев носа, - ребенок вялый и быстро утомляется,
- повышается потоотделение,
- аппетит снижается или пропадает совсем,
- поднимается температура тела,
- болевые ощущения в груди,
- дыхание с хрипами.
Обнаружив у детей симптомы воспаления легких, врачи сразу их госпитализируют. Если причинами недуга являются коклюш или грипп, то его необходимо изолировать от других детей, поскольку эти заболевания заразные.
Лечение
Кашель при пневмонии у детей лечится комплексно. При этом редко бывает сухой кашель, но если он есть, то лечить его еще рано. Спустя немного времени образуются мокроты в дыхательных органах и кашель станет влажным.
 Если сухой кашель вызывает сильный дискомфорт, то можно принимать детские бронхолитические сиропы:
Если сухой кашель вызывает сильный дискомфорт, то можно принимать детские бронхолитические сиропы:
- Пектусин.
- Сироп на основе корня солодки.
- Сироп Доктор МОМ.
- Грудной сбор.
Средства в таблетках также эффективны – самые популярные из них Бромгексин, Мукалтин, Амброксол. Они назначаются врачом и подбираются строго индивидуально. Кашель необходимо лечить, иначе он может перейти в хроническую форму.
Чтобы активизировать кашлевой процесс при мокротах с кровью, следует применять ингаляции с добавлением в воду листьев мать-и-мачехи, корня багульника и первоцвета лекарственного. Делать эту процедуру можно только с согласия врача.
Лечить интенсивный и приступоподобный кашель можно с помощью комбинированных лекарственных средств, например, Терафлю. Это облегчает дыхание и улучшает рассасывание экссудата.
Лечение народными методами
Смотря на то, какой кашель наблюдается у ребенка, можно применить и средства народной медицины.
 К числу наиболее эффективных относят следующие рецепты:
К числу наиболее эффективных относят следующие рецепты:
- Нужно взять черную редьку, срезать с нее верхнюю часть, как крышку и вырезать в овоще углубление. Положить в него мед и дать настояться часа 3.Пить сок по чайной ложке 4 раза в день.
- Столовую ложку травы крапивы заварить в 500 мл кипятка. Пить по трети стакана трижды в день.
Если выделяются мокроты с кровью, то применять средства народной медицины нельзя.
Больной К. 5,5 лет. Жалобы на кашель с мокротой, температуру, наблюдается бледность кожи в области носа и губ.
После проведения соответствующих методов диагностики поставлен диагноз пневмония. Ребенка госпитализировали и в условиях стационара было назначено лечение: курс антибиотиков, физиотерапия в виде ингаляций, прием сиропа от кашля.
Важные моменты, рекомендации и профилактика
Родителям необходимо внимательно наблюдать за мокротами. Если в них наблюдаются кровяные включения – это значит, что происходят разрывы сосудов и кровь сочится в бронхиальный просвет. Такое случается при наличии туберкулеза или онкологии.
 Также важно учитывать следующие моменты:
Также важно учитывать следующие моменты:
- Когда в мокроте имеются только кровяные прожилки, то это результат местного воспаления и паниковать по этому поводу не стоит.
- Правильное лечение при таких показаниях должно предполагать, что у больного может быть смешанный возбудитель заболевания. При бактериально-вирусном воспалении легких у детей такое происходит часто.
Все свои наблюдения за симптоматикой заболевания ребенка следует оговаривать с врачом. Он может сразу скорректировать лечение и помочь малышу.
Когда идет инкубационный отрезок пневмонии вирусного типа, то происходят сухие кашлевые порывы. Это тянется 2-3 дня и перерождается во влажный кашель. В это время на рентгеновском снимке хорошо просматривается очаг поражения в легком. При ослабленной иммунной системе у детей могут образовываться спастические кашлевые приступы. Его можно определить по небольшому выделению мокрот, навязчивости, громким присвистам.
При вирусном типе пневмонии может появиться и лающий кашель – это кашлевой позыв, похожий на звук металла и без выделения мокрот. Приступы происходят циклично и часто повторяются. В этом случае ребенку необходимо дать сироп, повышающий отхаркивающий эффект.
Для лечения малыша от пневмонии родителям следует выполнять следующие рекомендации:
- Давать малышу много питья: чай, компот, отвар, настой.
- Комнату, где находится больной, необходимо регулярно проветривать.
-
 При нормальной температуре и теплой погоде необходимо часто гулять на улице.
При нормальной температуре и теплой погоде необходимо часто гулять на улице. - Не давать ребенку спать на спине, сильный кашель может спровоцировать рвоту. Это требуется в целях безопасности.
- Ребенка лучше кормить кашами – они помогают в борьбе с кашлем. При болях в горле, если малышу трудно глотать, лучше подождать до устранения болевого синдрома.
- Хорошо кормить ребенка картофельным пюре на молоке. Мягкая консистенция пюре не раздражает горло и способствует выведению мокрот. Пюре полезно есть даже при боли в горле.
- Необходимо делать компрессы перед дневным сном и на ночь. Кашель проявляется в основном ночью, а компресс облегчит состояние ребенка.
Положительно действуют на кашель рецепты народной медицины, но применять их можно только, посоветовавшись с врачом.
К профилактическим мерам относят:
- закаливание,
- полноценное питание,
- хороший уход за малышом,
- прогулки на свежем воздухе,
- профилактика острых инфекций,
- своевременное лечение простудных заболеваний.
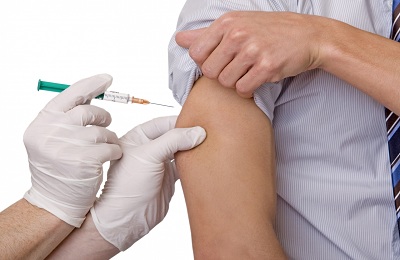 Существует вакцинация против гемофильной палочки и пневмококка. Ее применение повышает защиту ребенка от воспаления легких в межсезонье.
Существует вакцинация против гемофильной палочки и пневмококка. Ее применение повышает защиту ребенка от воспаления легких в межсезонье.
Заметив у малыша даже покашливание, не стоит откладывать посещение врача на потом. У детей быстро любое инфекционное заболевание переходит в пневмонию. Своевременное обращение к врачу облегчит страдания малыша и поможет быстрее избавиться от недуга.
Загрузка…
Источник
