Острый верхнечелюстной синусит с отитом

Услышав о верхнечелюстном синусите (гайморите), многие задаются вопросом, что это такое и каковы симптомы данной болезни. Заболевание представляет собой воспалительный процесс, протекающий в гайморовых пазухах. Чаще всего оно появляется в холодное время года и следует за простудными заболеваниями.
Верхнечелюстной синусит — основные симптомы

Воспалительный процесс распространяется на близлежащие органы и ткани. Классические симптомы, проявляющиеся при разных формах гайморита:
- Боль в области лица, чувство распирания и тяжести.
- Отечность в носовой части лица, появляющаяся после сна.
- Затрудненное носовое дыхание.
- Выделения из носовой полости, имеющие желтую окраску. Они могут иметь водянистую, желе- или киселеобразную консистенцию.
- Зубная боль.
- Отсутствие обоняния и вкуса.
- Частое чихание.
- Измененный голос.
- Повышенная слезоточивость.
- Конъюнктивит.
- Ощущение стекания жидкости по задней стенке глотки. Это чувство возникает вследствие опухания слизистой оболочки носа.
Симптомы острого верхнечелюстного синусита:
- Головная боль.
- Пульсирующая боль в межбровной и лобной части лица, в области скул.
- Выделения. Вначале они прозрачные, затем — гнойные. Могут включать в себя сгустки крови из-за разрыва сосудов.
- Сильное воспаление десен, образование кист в области зубных корней.
- Повышение температуры.
- Частое чихание.
Возникновение острой боли чаще всего происходит во время наклона головы, а также при чихании и кашле. При хронической форме заболевания насморк не поддается лечению. Улучшение самочувствия происходит только в периоды ремиссии.
Этиология
Самыми распространенными причинами заболевания являются:
- инфекции, развивающиеся в верхних дыхательных путях;
- длительное воздействие холодного воздуха на организм;
- аллергические реакции;
- хронический насморк;
- искривление носовой перегородки;
- аденоидит;
- заболевания зубов, расположенных на верхней челюсти, либо проведение операций на этом участке;
- заболевания, снижающие иммунитет.
Второстепенные причины:
- отсутствие здорового образа жизни, пристрастие к алкоголю, наркотическим веществам и никотину;
- факторы окружающей среды;
- недоразвитость носовых проходов;
- ушибы или травмы в области носа.
Заболевание может быть вызвано и совокупностью нескольких факторов.
Разновидности

Заболевание в зависимости от причины возникновения делится на следующие виды:
- Риногенный. Причинами появления служат: грибковые или инфекционные расстройства, насморк. Заболевание начинается в области носа, затем воспаление переходит на верхнечелюстную часть.
- Гематогенный. Фактором формирования служит очаг воспаления. Инфекция проникает в нос вместе с потоком крови.
- Травматический. Возникает после перелома верхней челюсти.
- Вазомоторный. Нарушение реакции организма на переохлаждение, неприятный запах или другие раздражающие факторы.
- Одонтогенный. Влияние патологических микроорганизмов на пораженный участок верхней челюсти. Может являться осложнением после пломбирования или удаления зуба.
- Аллергический. Возникает вместе с аллергическим ринитом.
Классификация по характеру протекания болезни:
- Острый. Может развиваться в течение 8 недель (подразделяется на острый двусторонний и односторонний).
- Хронический. Имеет постоянный характер.
Острый гайморит делится на 2 вида:
- Катаральный (экссудативный). По симптомам схож с насморком. Выражается заложенностью носа и обильными выделениями. Заболевание либо завершается выздоровлением, либо переходит в гнойную стадию.
- Гнойный. Скопление гнойного содержимого в верхнечелюстных пазухах. Самочувствие пациента ухудшается (по сравнению с катаральной формой), возникают головные боли.
Классификация хронического синусита:
- Катаральный. Отечность слизистой гайморовых пазух.
- Полипозный. Разрастание полипов в пазухе.
- Кистозный. Возникает вследствие кистозных новообразований.
- Гнойный гайморит. Периодические обострения с гнойными выделениями.
- Смешанный. Проявление нескольких видов заболевания.
Хроническая форма болезни делится на 3 вида:
- двухсторонний верхнечелюстной синусит;
- правосторонний;
- левосторонний.
Например, правосторонний верхнечелюстной синусит развивается только в правой пазухе носа.
Осложнения
Несвоевременность лечения или неадекватность терапевтических мер могут привести к появлению осложнений:
- Хронизация заболевания. Возникает в случае частых воспалений и при снижении защитной функции организма.
- Распространение заболевания на мягкие ткани. Гной может прорваться через костные перегородки и попасть в глазницу.
- Острый отит. Возникает при отеке слизистой, а также при недостаточной очистке носа инфекция через евстахиеву трубу попадает в среднее ухо.
- Менингит. Представляет собой воспаление мягкой оболочки спинного или головного мозга из-за прорыва гноя в полость черепа.
- Сепсис. Инфекция, попадая в кровь, распространяется по всем органам. Наиболее опасное осложнение, приводящее в некоторых случаях к летальному исходу.
В случае, если средство от насморка или таблетки не помогают самостоятельно справиться с заболеванием, необходимо обратиться за медицинской помощью.
Диагностика

Любой отоларинголог может визуально определить наличие заболевания, но для постановки точного диагноза необходимо пройти исследование. Специалист изучает историю болезни пациента с целью выявления причин. Необходимо уточнить характер протекания болезни: острый или хронический.
Для проведения диагностики применяются следующие методы:
- рентгенография (снимок помогает рассмотреть назальные полипы);
- УЗИ;
- риноскопия (осмотр слизистой, расположения носовых ходов и перегородок);
- эндоскопия носовой полости (редко используемый метод диагностики);
- пункция;
- микробиологический анализ;
- магнитно-резонансная томография.
Кроме этого пациенты проходят консультацию у стоматолога о состоянии верхней челюсти и зубов, расположенных на ней. Лечение начинается только после того, как будет поставлен диагноз — острый синусит верхнечелюстных пазух. Врач назначает тактику лечения, которая может быть скорректирована в зависимости от скорости выздоровления и индивидуальных особенностей организма.
Лечение

После постановки диагноза начинается процедура лечения. Терапия острого синусита состоит из следующих методов:
- Медикаментозного. Представляет собой комплекс мер для поддержания нормальной температуры тела, снятия отечности, восстановление слизистой оболочки носовой полости и пазух, улучшения дыхания.
- Хирургического. Операция проводится при появлении осложнений либо в том случае, если консервативные методы не принесли результата в лечении хронического воспалительного синусита.
Консервативные процедуры при остром синусите:
- Прием препаратов, восстанавливающих иммунную систему. Ослабление защитной системы организма происходит из-за частого воздействия вирусных инфекций.
- Антибактериальная терапия. Представляет собой прием антибиотиков широкого спектра действия, направленных на борьбу с инфекций.
- Использование противовоспалительных медикаментов. Помогает снимать отечность после затяжного насморка, уменьшает количество выделяемой слизи.
- Физиопроцедуры. Представляют собой прогревание пораженных участков, в результате чего увеличивается скорость движения крови по сосудам. Кроме этого снижается болевой синдром, уменьшается отечность и количество слизистых выделений.
- Дренаж области верхнечелюстных пазух. Носовая полость с помощью вакуумного насоса промывается раствором, содержащим сосудосуживающий препарат, антибиотик и антисептик. Процедура практически безболезненна.
Оперативное вмешательство производится путем прокола пазухи носа с выкачкой содержимого. Носовая полость промывается антисептическим раствором, а полученный материал отправляется на анализ. Применяется данный метод под местной анестезией. После извлечения гноя полость промывается раствором Фурацилина.
Показания к проведению операции:
- сильная боль;
- забор содержимого пазухи для анализа;
- неэффективность медикаментозного лечения;
- необходимость введения контрастного вещества;
- появление осложнений верхнечелюстного синусита;
- наличие жидкости, зафиксированное на рентгеновских снимках;
- закупорка пазух.
Длительность лечения зависит от тяжести протекания заболевания. При правильно подобранной терапии выздоровление происходит через 2-3 недели. При несоблюдении рекомендаций врача процесс может затянуться на несколько месяцев.

Профилактика
Профилактические меры:
- Своевременность лечения любого вирусного заболевания, полное долечивание насморка.
- Усиление защитных функций организма. Следует регулярно находиться на свежем воздухе, сбалансированно питаться и исключить все вредные привычки.
- Влажная уборка и регулярное проветривание жилого помещения.
- Гигиена носовой полости. Она необходима для удаления патогенных микроорганизмов, оседающих при вдохе на стенках носа. После посещения общественных мест рекомендуется промывать нос морской водой.
Кроме этого, можно использовать следующие растворы:
- Смешать в равных частях травы: мать-и-мачеху, календулу и солодку. В 1 стакане кипятка заварить 1 ст. л. смеси. Настаивать в течение 10 минут. Остывшую жидкость пропустить через несколько слоев марли.
- В 1 стакане горячей воды заварить 2 ч. л. сухой ромашки. Поставить на водяную баню (на 10 минут). После остывания процедить.
- Сделать смесь из равных частей сухой череды с ивовой корой. В термос насыпать 1 ст. л. сбора, залить 1 стаканом кипятка. Настой будет готов через 15 минут.
При появлении первых признаков болезни не стоит затягивать с лечением. Если следовать всем рекомендациям врача и поддерживать гигиену носа, заболевание можно вылечить, не допустив развития осложнений.
Кроме терапии, назначенной врачом, можно самостоятельно выполнять следующие действия:
- реже находиться на холоде;
- пить как можно больше теплой жидкости;
- промывать носовую полость физраствором (с разрешения врача);
- не допускать скопления слизи в носу.
Воспаление начинают лечить сосудосуживающими средствами. Антибиотики назначаются уже после интоксикации. При развитии заболевания больному следует лечь в стационар либо регулярно посещать процедуры. Любая терапия включает в себя прием витаминных комплексов для укрепления иммунной системы и недопущения дальнейшего развития воспаления.
Для лечения в домашних условиях применяется ингаляция с эвкалиптовым маслом. Заложенность лечится закапыванием в нос сока алоэ. Против головных болей используется сок цикламена (закапывается в нос).
Источник

Хронический верхнечелюстной синусит (гайморит) может протекать в разных формах. В период обострения заболевания пациенты жалуются на затруднённое дыхание и выделения из носа, которые могут быть слизистыми или гнойными. При своевременном обращении к ЛОР-врачу и назначении грамотной терапии, прогноз на выздоровление благоприятный.
Причины возникновения и течение болезни
Верхнечелюстной синусит пазухи бывает:
- катаральным;
- гнойным;
- пристеночно-гиперпластическим;
- полипозным;
- фиброзным;
- кистозным;
- аллергическим.
В качестве возбудителя заболевания выступает кокковая флора, чаще всего стрептококк. В последнее время в качестве возбудителей стала выступать грибковая микрофлора, анаэробы, вирусы. Отмечают также рост различного вида агрессивных ассоциаций, которые повышают степень болезнетворности возбудителей. Из-за перехода воспалительного процесса в хроническую форму происходит обструкция (закрытие) выводного отверстия (соустья) и нарушается дренажно-вентиляционная функция, что приводит к накоплению экссудата и воспалительный процесс обостряется.
Развитию заболевания способствуют:
- деформации перегородки носа;
- синехии (патологические сращения в полости носа);
- аденоиды;
- агрессия патогенных микроорганизмов, а также формирование их ассоциаций.
Предрасполагают к развитию этого заболевания следующие факторы:
- неполное излечение острого ринита;
- аллергия;
- снижение местного и общего иммунитета;
- нарушение микроциркуляции слизистой оболочки и проницаемости сосудов и тканей.
Клиническая картина
В основном в период обострения пациенты жалуются на затруднения при дыхании носом и выделения из носовой полости, которые могут быть слизистыми, слизисто-гнойными или гнойными.
Гнойная форма заболевания сопровождается жалобами на неприятные ощущения в области клыковой ямки и корня носа со стороны воспаленной верхнечелюстной пазухи. В некоторых случаях боль может отдавать в надбровную или височную область. Головная боль в период обострения чаще всего носит разлитой характер, напоминая невралгию тройничного нерва. Нередко отмечается гипосмия или аносмия (снижение или потеря обоняния). Довольно редко бывают случаи закрытия носослезного канала, и тогда наблюдается слезотечение из глаза.
Встречается гиперпластический двусторонний верхнечелюстной синусит. В период обострения наряду со всеми признаками этого заболевания отмечается общая слабость, недомогание, высокая (фебрильная) температура (38-390С).
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
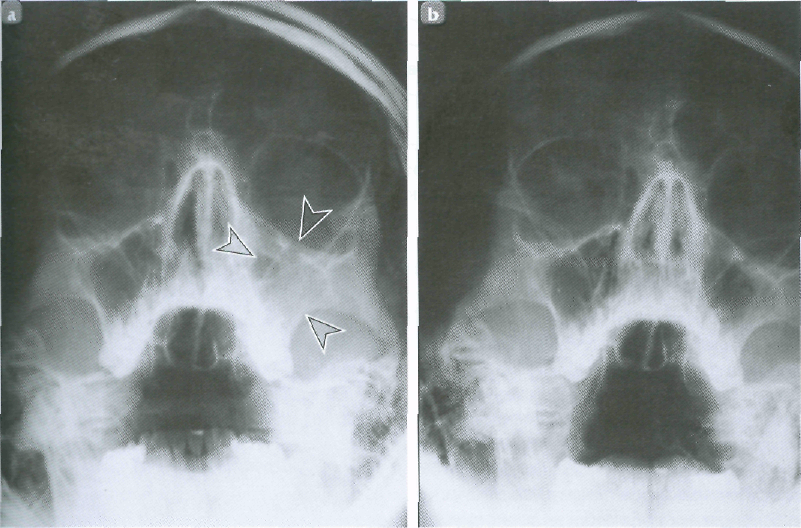
Диагностика
Физикально-инструментальные обследования вместе с лучевой диагностикой (компьютерная и магнитно-резонансная томография) и тщательным анализом жалоб ЛОР пациента позволяют поставить правильный диагноз. Отличать верхнечелюстной синусит нужно в первую очередь от невралгии тройничного нерва, при которой боль появляется внезапно и носит «жгучий» характер. В пользу синусита свидетельствует появление полоски гноя под средней раковиной, после введения на зонде сосудосуживающих препаратов или преобладание боли в области пазухи без выделений из носа.
Лечение
В процессе лечения хронического верхнечелюстного синусита необходимо восстановить дренажно-вентиляционную функцию, удалить болезнетворное отделяемое и стимулировать восстановительные процессы. Для достижения успеха назначается антибиотики широкого спектра действия (амоксициллин, аугментин, панклав и др), противовоспалительный препараты, сосудосуживающие капли в нос, антигистаминные препараты, пункции верхнечелюстной(ных) пазух до чистых промывных вод, либо промывания околоносовых пазух методом перемещения жидкости (вакуум-дренаж). Если эффект от назначенного лечения не наступает в течение недели, следует продолжить лечение вплоть до хирургического в ЛОР-отделении больницы.
Если промывные воды при пункции верхнечелюстной пазухи имеют белый, темно-коричневый или черный цвет, можно заподозрить грибковое поражение. В этом случае необходимо отменить антибиотики и провести противогрибковое лечение. При подозрении на анаэробную природу процесса, который характеризуется неприятным запахом отделяемого, отрицательным результатом при бактериологическом исследовании содержимого, следует проводить оксигенацию (метод лечения кислородом под высоким давлением) просвета пазухи.
В случае необходимости длительного дренирования нужно установить дренаж в пазуху и через него ежедневно (до 3-х раз в день) ее промывать. В случае сильной локальной боли, которая подтверждена рентгенологическим исследованием, и неэффективностью консервативного лечения в течение 3-х суток, а также при появлении признаков осложнений показано немедленное направление в ЛОР-стационар, чтобы провести хирургическую санацию.
Прогноз
При соблюдении рекомендаций врача и вовремя начатом лечении прогноз благоприятный.
Источник
Синусит – это воспаление слизистой оболочки околоносовых пазух, которое вызывается вирусами, бактериями, грибами или провоцируется аллергическими процессами. К симптомам синусита относятся заложенность носа, гнойное отделяемое из полости носа, давящая боль на лице в области проекции околоносовых пазух, часто появляется слабость, головные боли и/или высокая температура. Лечение предполагаемого острого вирусного ринита включает паровые ингаляции и применение местных или системных вазоконстрикторов. При подозрении на бактериальную инфекцию необходимо начать антибактериальную терапию, например, амоксициллин клавуланат или доксициклин, курс лечения 5–7 дней для острого синусита и около 6 недель для хронического. Для облегчения симптомов и улучшения оттока патологического содержимого из пазух применяют деконгестанты, топические кортикостероиды, теплые компрессы и увлажнение воздуха. При рецидивирующем синусите может понадобиться хирургическое вмешательство, чтобы создать адекватный дренаж пазухи.
Синусит может быть классифицирован, как острый (при полном выздоровлении менее, чем за 30 дней); подострый (полное выздоровление наступает через 30–90 дней); рецидивирующий (4 и более эпизодов за год, каждый из которых вылечивается менее чем за 30 дней, с периодом полной ремиссии минимум 10 дней); и хронический (длительность более 90 дней).
Острый синусит у иммунокомпромитированных пациентов, как правило, всегда бывает вирусной этиологии (например, риновирус, Influenza, parainfluenza). У некоторых пациентов присоединяется вторичная бактериальная инфекция: стрептококки, пневмококки, Haemophilus influenzae, Moraxella catarrhalis, или стафилококки. Часто причиной воспаления становится апикальный абсцесс зубов верхей челюсти, когда воспаление переходит на окружающие мягкие ткани. Госпитальные инфекции в большинстве случаев являются бактериальными, как правило, основными возбудителями выступают Staphylococcus aureus, Klebsiella pneumoniae, Pseudomonas aeruginosa, Proteus mirabilis, и Enterobacter. У иммунокомпрометированных пациентов может встречаться инвазивный грибковый синусит ( Инвазивный синусит у иммунокомпрометированных больных).
В основе патогенеза хронического синусита лежит множество факторов, совокупность которых и приводит к развитию хронического воспалительного процесса. К факторам, предрасполагающим к развитию хронического синусита, также относятся хроническое аллергическое воспаление, структурные аномалии (например, полипы), раздражающие факторы окружающей среды (загрязнение воздуха, табачный дым), дисфункция мукоциллиарного транспорта и другие инфекционнонные процессы. Возбудителями чаще всего являются бактерии (возможно как часть биопленки на поверхности слизистой), но могут быть и грибковые инфекции. Может участвовать множество бактерий, включая грамотрицательные бактерии и анаэробные микроорганизмы ротоглотки; полимикробная инфекция является распространенным явлением. В некоторых случаях причиной верхнечелюстного синусита может стать одонтогенный процесс. Грибковая инфекция (Aspergillus, Sporothrix, Pseudallescheria) может иметь хроническое течение и чаще поражает пациентов в пожилом возрасте и иммунокомпрометированных больных.
Аллергический грибковый синусит является разновидностью хронического синусита и характеризуется назально обструкцией, вязким отделяемым из носа и часто сопровождается полипозом. Этот процесс является аллергическим ответом на грибковое поражение, чаще всего Aspergillus, и не вызывется инвазивной инфекцией.
Инвазивный грибковый синусит – агрессивная, иногда приводящая к летальному исходу, инфекция у пациентов с ослабленным иммунитетом, как правило, вызванная грибками вида Aspergillus или Mucor.
Чаще всего факторами риска развития синусита являются факторы, препятствующие нормальной вентиляции пазухи и блокирующие естественное соустье (аллергический ринит, полипы носа, назогастральные или назотрахеальные трубки), а также иммунокомпрометирующие состояния (диабет, ВИЧ). К другим факторам относятся длительное нахождение в реанимации, сильные ожоги, муковисцидоз и дискинезия цилиарного эпителия.
При инфекции верхних дыхательных путей отечная слизистая оболочка блокирует соустье околоносовой пазухи, после чего кислород, находящийся внутри пазухи, всасывается в кровеносные сосуды слизистой, выстилающей пазуху. В результате этого процесса в пазухе возникает отрицательное давление, что может вызывать боль (вакуумный синусит). Под воздействием отрицательного давления в пазуху из слизистой оболочки поступает транссудат, который со временем заполняет пазуху; транссудат служит благоприятной средой для бактерий, которые попадают в пазуху через соустье или через распространяющийся целлюлит или тромбофлебит в собственной пластинке слизистой оболочки. Это приводит к массивной миграции лейкоцитов, которые оказывают противовоспалительный ответ, что сопровождается нарастанием давления в заблокированной пазухе и вызывает значительную боль. Слизистая оболочка становится гиперемированной и отечной.
Основные осложнения синуситов связаны с распространением бактериального процесса, что может вызвать воспаление орбитальной или периорбитальной клетчатки, тромбоз кавернозного синуса, эпидуральный абсцесс или абсцесс мозга.
Клинические проявления
Острый и хронический синуситы имеют схожую симптоматику, включая гнойное отделяемое из носа, давящие боли на лице в области проекции околоносовых пазух, заложенность носа, гипосмию, неприятный запах изо рта и продуктивный кашель (особенно в ночное время). Боль чаще выражена при остром синусите. Кожа и мягкие ткани в области проекции воспаленной пазухи могут быть отечными, гиперемированными, болезненными при пальпации.
При воспалении верхнечелюстных пазух возникает боль в области верхней челюсти, зубная боль и головная боль, локализованная в передних отделах.
Воспаление лобной пазухи сопровождается болевыми ощущениями в области лба и головной болью.
При этмоидальном синусите (воспаление решетчатой пазухи) возникает боль за глазами и между ними, часто отмечаются головная боль, которую пациенты описывают как “раскалывающую”, периорбитальная флегмона и слезотечение.
Сфеноидальный синусит вызывает боль с менее четкой локализацией с иррадиацией в лобную и затылочную области.
Может отмечаться недомогание. Лихорадка и озноб свидетельствуют о распространении инфекции за пределы пазух.
Слизистая оболочка носа при риноскопии гиперемирована и отечна; отмечается гнойное отделяемое желтого или зеленого цвета. В среднем носовом ходе и медиально от средней носовой раковины может визуализироваться слизистое или слизистогнойное отделяемое, куда открываются соустья верхнечелюстной, лобной, клиновидной пазух и клеток решетчатого лабиринта.
Начало и осложнение синуситов может сопровождаться отеком и гиперемией периорбитальных мягких тканей, проптозом, офтальмоплегией, может появляться спутанность сознания и выраженная головная боль.
Клиническая оценка
Иногда КТ
Для диагностики синусита выполняется клинический осмотр. Лучевая диагностика при остром синусите не требуется, а при подозрении на осложнение выполняется КТ. При хронических синуситах КТ выполняется чаще, а в некоторых случаях может понадобиться рентгенограмма верхушек зубов, чтобы исключить периапикальный абсцесс.
Микробиологический посев выполняется довольно редко, поскольку для получения материала необходимо выполнить пункцию или эндоскопическое вскрытие пазухи; а посев отделяемого из носа не является информативным. Посев выполняется только в случаях, когда эмпирическая терапия оказывается неэффективной, у иммунокомпрометированных больных и в случаях внутрибольничной инфекции.
У детей синусит зачастую сложно отличить от инфекции верхних дыхательных путей. Бактериальный синусит подозревают при длительности гнойного ринита более 10 дней, сопровождающегося слабостью и кашлем. Лихорадка отмечается редко. Может появляться боль и дискомфорт на лице в области проекции околоносовых пазух. Риноскопия дает возможность визуализировать гнойное отделяемое в носовых ходах и позволяет исключить наличие инородного тела.
Диагноз синусита у детей ставится на основании клинического осмотра. КТ, как правило, стараются не использовать, чтобы избежать излишнего облучения, но его необходимо проводить при наличии внутричерепных осложнений или осложнений со стороны орбиты (например, отечность околоорбитальной области, нарушение зрения, диплопия или офтальмоплегия), признаков хронического синусита при отсутствии эффекта от терапии, при подозрении на рак носоглотки (например, при односторонней обструкции полости носа, при болях, при носовых кровотечениях, при отечности в области лица или, в частности, нарушении зрения, вызывающем тревогу). Периорбитальный отек у ребенка требует немедленного обследования на предмет флегмоны глазницы и, возможно, требует хирургического вмешательства для предотвращения нарушения зрения и развития внутричерепной инфекции.
Местное лечение для улучшения оттока (например топические деконгестанты)
Иногда антибиотики (амоксициллин клавуланат, доксициклин)
При остром синусите основной задачей лечения является улучшения оттока содержимого пазухи и контроль за инфекцией. Можно использовать ингаляции паром; компрессы с мокрыми горячими полотенцами на область пораженных пазух; теплое питье помогает стимулировать вазоконстрикцию и улучшает дренаж.
Также эффективно применение топических сосудосуживающих препаратов, таких как фенилэфрин в виде спрея 0,25% каждые 3 часа, или оксиметазолин каждые 8–12 часов, но длительность использования этих препаратов не должна превышать 5 дней или по схеме: 3 дня использовать – 3 дня перерыв до наступления выздоровления. Применение системных сосудосуживающих препаратов, таких как псевдоэфедрин по 30 мг перорально (для взрослых) каждые 4–6 часов менее эффективно.
Применение назального душа с использованием салина может в некоторой степени облегчить симптоматику, но его применение не всегда комфортно и удобно для пациентов, а также требуется обучить пациентов правильному использованию ирригатора; таким образом, ирригационная терапия может быть более эффективной при рецидивирующих синуситах, поскольку такие пациенты, как правило, умеют использовать ирригатор и легко переносят эту процедуру.
Назальные кортикостероиды также эффективны в лечении синуситов, однако требуется не менее 10 дней для наступления эффекта.
Слудует отметить, что большинство синуситов имеет вирусную этиологию, и выздоровление наступает спонтанно, ранее всем пациентам назначались антибактериальные препараты, поскольку было недостаточно опыта в дифференцировке бактериального и вирусного синуситов. Однако широкое использование антибиотиков привело к развитию большого числа резистентных микроорганизмов, что требует более селективного назначения антибиотиков. Общество инфекционных болезней Америки рекомендует использовать следующие параметры для назначения антибиотиков:
Длительность симптомов легкой и средней степени тяжести ≥ 10 дней
Выраженная симптоматика (например температура ≥ 39, выраженная боль) ≥ 3–4 дня
Ухудшающаяся симптоматика после кратковременного улучшения после типичной инфекции верхних дыхательных путей («двойное течение заболевания»)
Поскольку многие причинозначимые микроорганизмы вырабатывают резистентность к ранее использованным препаратам, препаратом первой линии терапии является амоксициллин/клавуланат в дозе 875 мг перорально каждые 12 часов (25 мг/кг, перорально, каждые 12 часов для детей). Пациентам с антибактериальной резистентностью назначаются более высокие дозы препаратов по 2 г перорально каждые 12 часов (детям по 45 мг/кг каждые 12 часов). Резистентность также могут иметь и дети в возрасте до 2 лет, и взрослые старше 65 лет, которые получали антибиотики месяц назад, были госпитализированы последние 5 дней и иммунокомпрометированные пациенты.
У взрослых пациентов с аллергией на пенициллиновый ряд можно применять доксициклин или ингаляционные фторхинолоны (например, левофлоксацин, моксифлоксацин). Детям с аллергией на пенициллиновые антибиотики можно назначать левофлоксацин или клиндамицин или оральные цефалоспорины III поколения (цефиксим или цефподоксим).
Если через 3–5 дней после начала лечения отмечается положительная динамика, лечение рекомендуется продолжить. У взрослых без факторов риска резистентности можно проводить курс лечения длительностью 5–7 дней; остальным следует назначать лечение на 7–10 дней. У детей курс лечения составляет 10–14 дней. Если через 3–5 дней после начала лечения не отмечается положительной динамики, следует сменить препарат. Учитывая бактериальную резистентность, такие препараты, как макролиды, триметоприм/сульфаметоксазол и монотерапия цефалоспоринами, на сегодняшний день не применяются. Неотложная операция необходима при потере зрения или высокой вероятности неминуемой потери зрения.
Алгоритм назначения антибактериальных препаратов при острых синуситах
По материалам Chow AW, Benninger MS, Brook I, et al: IDSA clinical practice guideline for acute bacterial rhinosinusitis in children and adults. Клиническое руководство.Инфекционные заболевания 54 (8):1041–5 (2012). |
При обоострении хронического синусита у детей и взрослых используются одни и те же антибиотики, но курс лечения составляет 4–6 недель. Лечение и подбор препаратов основывается на состоянии пациента и результатах микробиологического исследования содержимого пазухи.
При неэффективности консервативного лечения может потребоваться хирургическое вмешательство (гайморотомия, этмоидотомия или сфенотомия) для улучшения вентилляции пазухи и улучшения оттока слизисто-гнойного отделяемого, удаления эпителиальных масс и гипертрофированной слизистой оболочки. Такие вмешательства обычно проводятся интраназально с использованием эндоскопа. При хронических фронтитах по показаниям возможно использовать метод остеопластики или эндоскопическое вскрытие пазухи. Во время хирургических операций все чаще применяются компьютеризированные вмешательства для выявления расположения патологического очага и предотвращения повреждения смежных структур (например, глаза и головного мозга). Назальная обструкция, которая способствует плохому дренажу, также может потребовать хирургического вмешательства.
Большинство острых синуситов у пациентов с иммунодефицитными состояниями имеют вирусную этиологию.
Иммунокомпрометированные пациенты имеют высокий риск агрессивной бактериальной или грибковой инфекции.
Диагноз ставится на основании данных клинического осмотра; КТ и бактериальный посев (используется материал, полученный при эндоскопическом вскрытии или пункции пазухи) выполняются в основном при хронических и рецидивирующих синуситах или в атипичных случаях.
В некоторых случаях антибиотики назначаются не сразу, в зависимости от эффективности симптоматического лечени, продолжительность которого зависит от состояния пациента и выраженности симптоматики.
Антибиотиком первой линии является амоксициллин/клавуланат, в качестве альтернативы используются доксициклин или фторхинолоны.
Orlandi RR, Kingdom TT, Hwang PH, et al: International consensus statement on allergy and rhinology: Rhinosinusitis. Int Forum Allergy Rhinol 6 (Suppl 1): S22-209, 2016. doi: 10.1002/alr.21695.
У иммунокомпрометированных больных с диабетом, нейтропенией или ВИЧ-инфекцией могут развиваться агрессивные распространенные грибковые или бактериальные синуситы, иногда приводящие к летальному исходу.
Мукормикоз (зигомикоз, также иногда его называют фикомикоз) – это грибковое поражение, вызываемое грибами отряда Mucorales, в том числе видами Mucor, Absidia, и Rhizopus. Такие грибковые заболевания могут развиваться у больных с неконтролируемым диабетом. При этом в полости носа отмечается черная омертвевшая ткань, а также появляются неврологические симптомы, вызванные ретроградным тромбофлебитом системы сонной артерии.
Диагноз ставится при выявлении мицелия в неваскуляризованной ткани при гистолопатологическом исследовании. Целесообразной является неотложная биопсия тканей носовой полости для гистологического и бактериологического исследования.
Лечение заключается в контроле основного заболевания (например, устранение кетоацидоза при диабете), хирургическом удалении некротических тканей и в/в введении амфотерицина Б.
Вызываются такими микроорганизмами, как виды Aspergillus и Candida и могут поражать околоносовые пазухи у пациентов с иммунодефицитными состояниями на фоне терапии цитотоксическими препаратами при лейкозе, лимфомах, множественных миеломах и ВИЧ-инфекции. Аспергиллез и кандидоз могут манифестировать в виде полипозной ткани в полости носа, а также в виде гипертрофированной слизистой; необходимо проводить гистологию ткани.
Для лечения этих инфекций, часто приводящих к летальному исходу, применяется тактика активного хирургического вмешательства на придаточных пазухах носа и внутривенно применения амфотерицина В. Если мукоромикоз исключается, вместо амфотерицина может применяться ворикона?
