Острая пневмония этиология диагностика лечение

1. Определение и этиология Пневмония – острое инфекционное экссудативное воспаление респираторных отделов легких, которое вызывается микроорганизмами различной природы и охватывает дистальные отделы дыхательных путей.
Этиология. Наиболее частыми возбудителями внебольничной пневмонии являются пневмококки (30-40 %), микоплазма (до 20 %) и вирусы (10 %). В случае внутрибольничной пневмонии возбудителями обычно бывают синегнойная палочка, протей, легионелла, аспиргилла, микоплазма и пневмоциста. При аспирационной пневмонии возбудителями чаще всего бывают ассоциации грамположительных и грамотрицательных бактерий с анаэробными микроорганизмами. Такие пневмонии встречаются при заболеваниях желудочно-кишечного тракта, нервной системы, у больных с множественными травмами. У подростков самой частой причиной пневмонии является Mykoplasma pneumoniae.
2. Патогенез Заболевание возникает в условиях суперинфекции или высокой вирулентности микроорганизма, с одной стороны, и снижением иммунитета – с другой. В легочную ткань микроорганизмы проникают одним из четырех путей: вдыханием с воздухом; аспирацией из рото- или носоглотки; гематогенным распространением их отдаленного очага инфекции; лимфогенным (из соседних органов) при ранении грудной клетки. Наиболее типичным является ингаляционный путь инфицирования. Определенную роль в патогенезе пневмонии играют нарушения клеточного механизма противоинфекционной защиты, нервно-трофического расстройства бронхов и легких, связанных с воздействием бактериальной флоры на интерорецепторный аппарат респираторного тракта.
Предрасполагающими факторами для внебольничной пневмонии являются курение, стресс, переохлаждение, физическое утомление и эмоциональное перенапряжение, длительное нахождение рядом с работающим кондиционером, нарушение сознания любой этиологии, эпилепсия при частых припадках, искусственной вентиляции легких, алкогольное опьянение, иммунодефицитные состояния (первичные или вторичные). Эти факторы, подавляя местные защитные механизмы и нарушая легочное кровообращение, ведут к поражению бронхиол и альвеол.
3. Классификация пневмоний Согласно международной классификации (Европейское респираторное общество, 1995 г.) выделяют пневмонии:
1) внебольничные (первичные);
2) внутрибольничные (нозокомиальные), возникающие через 48-72 ч после госпитализации по поводу других заболеваний;
3) у лиц с тяжелыми дефектами иммунитета;
4) атипичные.
Широко распространенная ранее классификация пневмоний по патоморфологическому признаку на крупозные и очаговые дает относительно мало информации для выбора оптимальной этиотропной терапии. Более рациональным с практической точки зрения следует считать выделение двух основных классов пневмоний – “внебольничные” и “внутрибольничные”. Каждый класс характеризуется не только местом возникновения, но и имеет свои существенные особенности (эпидемиологические, клинические, рентгенологические и др.), а главное – определенный спектр возбудителей.
С этих позиций выделяют пневмонии, возникающие в тесно взаимодействующих коллективах, особенности которых заключаются в следующем:
– возникают, как правило, у ранее здоровых людей при отсутствии фоновой патологии;
– заболевание наиболее распространено в зимнее время года, что объясняется большой частотой инфекций вирусом “гриппа А”, вирусом респираторных инфекций, определенными эпидемиологическими ситуациями (вирусные эпидемии, вспышки микоплазменной инфекции, Q-лихорадки и т. д.);
– факторами риска являются контакт с животными, птицами (орнитоз, пситтакоз), контакты с кондиционерами (легионеллезная пневмония);
– основные возбудители: пневмококк, микоплазма, легионелла, хламидии, различные вирусы, гемофильная палочка.
Нозокомиальные (больничные) пневмонии характеризуются следующими особенностями:
– возникают через два и более дня пребывания в стационаре при отсутствии клинико-рентгенологических признаков легочного поражения при госпитализации;
– являются одной из форм нозокомиальных (больничных) инфекций и занимают третье место после инфекции мочевых путей и раневой инфекции;
– смертность от госпитальных пневмоний составляет около 20 % – факторами риска являются уже сам факт пребывания больных в палатах интенсивной терапии, реанимационных отделениях, наличие искусственной вентиляции легких, трахеостомии, бронхоскопические исследования, послеоперационный период (особенно после торакоабдоминальных операций), массивная антибиотикотерапия, септические состояния;
– основными возбудителями являются грамотрицательные микроорганизмы, стафилококк.
По степени тяжести выделяют пневмонии легкого течения, средней тяжести, тяжелого течения, крайне тяжелого течения.
Пневмония легкого течения характеризуется: температурой тела до 38 °С, числом дыханий до 25 в минуту, частотой сердечных сокращений до 90 в минуту, отсутствием или слабо выраженными интоксикацией и цианозом, умеренным лейкоцитозом.
Пневмония средней тяжести характеризуется: температурой – 38-39 °С, числом дыханий 25-30 в минуту, частотой сердечных сокращений – 90-100 в минуту, умеренно выраженными интоксикацией и цианозом, лейкоцитозом со сдвигом влево.
Для пневмонии тяжелого течения характерны: температура – выше 39 °С, число дыханий – выше 30 в минуту, частота сердечных сокращений – выше 100 в минуту, резко выраженные интоксикация и цианоз, лейкоцитоз, токсическая зернистость нейтрофилов, анемия.
По длительности выделяют типичное (до 4 недель), затяжное (более 4-6 недель) течение. Затяжное течение пневмонии встречается, как правило, при пневмококковой этиологии заболевания или при наличии в очаге поражения ассоциаций микроорганизмов.
Среди осложнений выделяют:
– легочные (плеврит), инфекционную деструкцию (абсцедирование);
– внелегочные (перикардит, миокардит, инфекционно-токсический шок и др.).
Источник
Дата публикации: 15 марта 2019.
Врач ОАиР №2 Будник Е.Э.
15.03.2019г.
Пневмония: этиология, диагностика, лечение
Пневмони́я, воспаление лёгких — воспаление лёгочной ткани, как правило, инфекционного происхождения с преимущественным поражением альвеол (развитием в них воспалительной экссудации ) и интерстициальной ткани лёгкого. Классификация: по критерию распространённости процесса пневмония может быть:
очаговой — то есть занимать небольшой очаг лёгкого (бронхопневмония — респираторные отделы + бронхи );
- сегментарной— распространяться на один или несколько сегментов лёгкого ;
- долевой— захватывать долю лёгкого. Классическим примером долевой пневмонии является крупозная пневмония — преимущественно альвеолы и прилежащий участок плевры ;
- сливной— слияние мелких очагов в более крупные;
- тотальной— если распространяется на всё лёгкое.
Кроме того, пневмония может быть односторонней, если поражено только одно лёгкое, и двусторонней, если больны оба лёгких.
В зависимости от триггера выделяют:
- первичную пневмонию— выступает как самостоятельное заболевание ;
- вторичную пневмонию— развивается на фоне другой болезни ; например, вторичная пневмония на фоне хронического бронхита;
- радиационную форму— возникает на фоне проведения рентгенорадиевого лечения онкологических патологий ;
- посттравматическую— возникает в результате травм грудной клетки, итогом которых становится задержка бронхиального секрета и нарушение вентиляции легких, что приводит к воспалительным процессам в легочных тканях.
По основанию происхождения пневмония делится на:
- инфекционную— развивается под воздействием пневмококков, клебсиелл, стафилококков, стрептококков и иных бактерий;
- вирусного генеза— наиболее часто встречается герпетическая форма при поражении вирусом Эпштейна—Барр или цитомегаловируса;
- грибкового генеза— возбудителями заболевания могут выступать грибы — плесневые (Aspergillus, Mucor), дрожжеподобные (Candida), эндемичные диморфные (Blastomyces, Coccidioides, Histoplasma), пневмоцисты (Pneumocystis);
- смешанный тип— вызывается одновременно двумя и более видами возбудителей.
По характеру течения процесса выделяются:
- пневмония острая— в свою очередь, разделяется на остротекущую (до 3 недель) и затяжную (до 2 месяцев);
- пневмония подострая— клиническая продолжительность — ориентировочно 3-6 недель;
- хроническая пневмония— отличается слабой интенсивностью и большой продолжительностью — от нескольких месяцев до многих лет и десятилетий.
По степени течения пневмония может иметь лёгкую, среднюю и тяжёлую степень течения.
Заболевание может протекать с функциональными изменениями (хронической дыхательной или сердечной недостаточностью ), без таковых изменений, и в, зависимости от наличия или отсутствия осложнений, выделяют пневмонии осложнённые и неосложнённые.
Различают также:
- внебольничная пневмония:
1.1 с нарушением иммунитета;
1.2 без нарушения иммунитета;
1.3 аспирационная;
- внутрибольничная (нозокомиальная) пневмония:
2.1 аспирационная;
2.2 вентиляционная;
2.3 цитостатическая (на фоне приёма цитостатиков);
2.4 реципиенты донорских органов.
- пневмония, связанная с медицинским вмешательством:
3.1 частые госпитализации;
3.2 гемодиализ ;
3.3 парентеральное введение лекарств;
3.4 жители домов престарелых.
Пневмонии, вызванные различными возбудителями
К этой группе можно отнести пневмонии, вызванные различными возбудителями, которые имеют различные эпидемиологические , клинические и анатомические проявления, нуждаются в различной терапии и методах профилактики , пневмонию при ВИЧ инфекции и больничную пневмонию .
- Пневмококковая пневмония
- Стафилококковая пневмония
- Стрептококковая пневмония
- Пневмония, вызванная Haemophilus influenzae — палочка Афанасьева-Пфейффера
- Пневмония, вызванная Mycoplasma pneumoniae
- Пневмония, вызванная Legionella pneumophila
- Пневмония, вызванная Chlamydia psittaci
- Пневмония, вызванная Escherichia coli
- Пневмония, вызванная Pseudomonas aeruginosa
- Пневмония, вызванная Klebsiella pneumoniae
- Пневмония, вызванная Chlamydophila pneumoniae
- Пневмония, вызванная Pneumocystis carinii (в современной терминологии — Pneumocystis jirovecii )
- Кандидозная пневмония
- Аспергиллёз лёгких
- Вирусная пневмония
- Цитомегаловирусная пневмония
- Легочная чума
Факторы, предрасполагающие к развитию пневмонии
Дети раннего возраста:
- внутриутробная гипоксия и асфиксия ;
- родовая травма ;
- пневмопатии новорождённого ;
- врождённые пороки сердца ;
- пороки развития лёгкого ;
- муковисцидоз ;
- наследственные иммунодефициты ;
- гипотрофии ;
- гиповитаминозы .
Дети школьного возраста:
- хронические очаги инфекции в носоглотке;
- рецидивирующие бронхиты ;
- муковисцидоз ;
- приобретённые пороки сердца ;
- иммунодефицитные состояния ;
- курение.
Взрослые:
- курение и хронический бронхит ;
- хронические болезни лёгких ;
- эндокринные заболевания ;
- сердечная недостаточность ;
- иммунодефицитные состояния ;
- хирургические операции грудной клетки и брюшной полости;
- длительное пребывание в горизонтальном положении;
- алкоголизм ;
- наркомания .
В обзорных исследованиях 2013—2016 гг. выявлена взаимосвязь заболеваемости бактериальной пневмонией и здоровьем зубов. 441 человек из более чем 26 000 обследованных перенесли бактериальную пневмонию хотя бы один раз. Люди, ни разу не посещавшие профилактические осмотры стоматолога, имели на 86 % более высокий риск пневмонии, чем те, кто проходил санацию ротовой полости регулярно 2 раза в год<href=”#cite_note-8″>[8] .
Клиническая картина
Основные симптомы инфекционной пневмонии
«Типичная» пневмония характеризуется резким подъёмом температуры, кашлем с обильным выделением гнойной мокроты и, в некоторых случаях, плевральной боли. При исследовании: укорочение перкуторного звука, жёсткое дыхание, усиленная бронхофония, усиленное голосовое дрожание, сначала сухие, а затем влажные, крепитирующие хрипы, затемнение на рентгенограмме. Такую пневмонию вызывают Streptococcus pneumoniae , Haemophilus influenzae , Escherichia coli , Klebsiella pneumoniae .
«Атипичная» пневмония характеризуется постепенным началом, сухим, непродуктивным кашлем, преобладанием в клинической картине второстепенных симптомов — головной боли, миалгии , боли и першения в горле, слабости и недомогания при минимальных изменениях на рентгенограмме. Этот тип пневмонии вызывают, как правило, Mycoplasma pneumoniae (микоплазменная пневмония), Legionella pneumophila (легионеллёзная пневмония), Chlamydia pneumoniae (хламидийная пневмония), Pneumocystis jirovecii ( пневмоцистная пневмония ).
«Вторичная»: аспирационная, септическая, на фоне иммунодефицита, гипостатическая, посттравматическая и другие.
Аспирационная пневмония — развивается после вдыхания в лёгкие инородной массы (рвотные массы во время операции, потери сознания, травмы, у новорождённых аспирация амниотической жидкости во время родов), при этом микробы — возбудители пневмонии — попадают в лёгкие в составе этой инородной массы. Аспирационная пневмония развивается по типу очаговой пневмонии.
Лечение пневмонии
Краеугольным камнем лечения пневмонии являются антибиотики . Выбор антибиотика осуществляется в зависимости от микроорганизма , вызвавшего пневмонию. Используются также препараты, расширяющие бронхи и разжижающие мокроту — внутрь или в виде ингаляций, кортикостероиды , внутривенные солевые растворы, кислород . Иногда выполняются плевральная пункция и бронхоскопия . Часто используется физиотерапия : ультрафиолетовое облучение , вибрационный массаж, лечебная физкультура, парафин, озокерит.
При неопределённом типе возбудителя в антибиотикотерапии внебольничной пневмонии применяют сочетание защищённых пенициллинов и цефалоспоринов (то есть антибиотики широкого спектра), макролидов ; применяются также карбапенемы (тиенам, меропенем ), респираторные фторхинолоны. При неэффективности терапии производят замену антибиотика. Критерием успешности терапии является нормализация температуры тела на третий день от начала применения антибиотика, а также данные объективного исследования и рентгенографии грудной клетки.
Осложнения
Серьёзными осложнениями пневмонии могут являться: абсцесс и гангрена лёгкого , плеврит , эмпиема плевры , обструкция , острая дыхательная недостаточность, эндокардит , перикардит , менингит , отёк лёгких , сепсис .
Также после пневмонии почти у каждого пациента появляются рубцы на лёгких.
Источник
Острая пневмония является одной из распространенных болезней органов дыхания, которое может быть разной этиологии. Развивается как самостоятельное заболевание, и как осложнение после перенесенной ранее инфекции.
При несвоевременном обращении или неадекватном лечении может стать причиной летального исхода.
В нашей статье мы расскажем о том, какова этиология заболевания, его причины, симптомы, последствия и рассмотрим наиболее эффективные методы лечения.
- Клиническая картина острой пневмонии
- Обследование острой пневмонии
- Режим для больных острой пневмонией
- Медикаментозное лечение
- Дополнительные методы лечения
- Способы народной медицины
- Последствия острой пневмонии
Этиология и причины острой пневмонии
Острая пневмония считается полиэтиологической болезнью. Медицина выделяет следующие причины заболевания:
-
 Бактериальная инфекция. 70 % от числа всех пневмоний вызываются пневмококком, который наиболее часто выделяется в первые дни заболевания, до назначения антибактериального лечения. В 8 % случаев возбудителями являются стафилококки,
Бактериальная инфекция. 70 % от числа всех пневмоний вызываются пневмококком, который наиболее часто выделяется в первые дни заболевания, до назначения антибактериального лечения. В 8 % случаев возбудителями являются стафилококки, - 20 % пневмоний, в условиях закрытого коллектива, развивается из-за патогенного влияния микоплазмы,
- Вирусная инфекция чаще всего вызывается вирусом гриппа, реже провоцируют заболевание аденовирусы, парагрипп, в некоторых случаях пневмония развивается благодаря поражению организма хламидией,
- Вирусно-бактериальная инфекция встречается после поражения организма вирусом и присоединения к данному состоянию бактерий. Чаще всего данное развитие событий происходит после ОРВИ, коклюша, оспы,
- Острая пневмония может развиваться в результате поражения организма гельминтами и их миграции в легкие,
- Грибковая инфекция встречается реже, чаще всего виновником стают грибы Кандида,
- Острая пневмония может развиться из-за поражения органов дыхания отравляющими веществами, во время вдыхания резких запахов и паров, при сильном алкогольном опьянении, а также наркозе,
-
 При получении лучевой терапии может развиться пневмония, вызванная негативным влиянием лучей,
При получении лучевой терапии может развиться пневмония, вызванная негативным влиянием лучей, - 7 % людей, страдающих аллергией, имеют склонность к возникновению пневмонии, что является результатом регулярного воздействия аллергенов.
Медицина утверждает, что за последние 10 лет выросло число заболеваний пневмонией. Данный рост она связывает с нерациональным использованием антибиотиков, которые приводят к дисбактериозу и устойчивости инфекции.
Острая пневмония чаще всего развивается у маленьких детей, пожилых людей и лиц, страдающих хроническими заболеваниями.
Медицина выделяет следующие причины, способствующие развитию болезни:
- Хронические заболевания дыхательных путей, врожденные патологии легких и бронхов способствуют появлению пневмонии.
- Курение предполагает развитие воспалений легких.
- Аспирация постороннего предмета.
-
 Послеоперационный период, особенно с долгим постельным режимом, приводит к застойным образованиям и, как следствие, к возникновению пневмоний.
Послеоперационный период, особенно с долгим постельным режимом, приводит к застойным образованиям и, как следствие, к возникновению пневмоний. - Частые воспалительные заболевания носа располагают к скоплению мокроты в бронхах.
- Неврологические больные, страдающие нарушением кашлевого и дыхательного центра, предрасположены к воспалению легких.
- Регулярные переохлаждения.
- Злоупотребление алкоголя.
- Стрессовые ситуации.
- Неполноценное питание.
Клиническая картина острой пневмонии
Острая пневмония имеет следующие симптомы, которые, как правило, начинаются внезапно. У больного чаще всего наблюдается:
- лихорадочное состояние,
- боль в грудной клетке, которая увеличивается во время глубокого вдоха,
- изнуряющий кашель, сопровождающий болью,
- усталость, недомогание, апатия,
-
 головная боль,
головная боль, - повышение температуры до 39 градусов, при котором больной бредит,
- покраснение щек, в большинстве случаев проявляющееся с одной стороны,
- поверхностное учащенное дыхание, тахикардия, снижение артериального давления,
- примерно на 2 день возникает мокрота, возможно выделение крови,
- тошнота, рвота, потеря аппетита, запор, обложенный сухой язык,
- хрипы, слышимые издалека,
- расстройство сна.
Классификация острой пневмонии
Классификация острой пневмонии выделяет следующие группы, исходя из тяжести заболевания:
-
 Тяжелое течение болезни имеет признак дыхательной недостаточности, нарушение кровообращения, гнойной интоксикации, деструкции легочной ткани. Данный вид часто осложнен гепатитами, менингитами, эндокардитами, сердечной астмой. Этот вид осложняет течение болезни, угрожает жизни пациента,
Тяжелое течение болезни имеет признак дыхательной недостаточности, нарушение кровообращения, гнойной интоксикации, деструкции легочной ткани. Данный вид часто осложнен гепатитами, менингитами, эндокардитами, сердечной астмой. Этот вид осложняет течение болезни, угрожает жизни пациента, - Для среднего течения тяжести характерны умеренная интоксикация, выраженная слабостью, головной болью, сосудистые и дыхательные отклонения, тахикардия. Данный вид может перейти в хроническое течение заболевания и нуждается в большем времени лечения,
- Легкое течение болезни обусловлено отсутствием интоксикации организма, незначительными дыхательными отклонениями. При своевременном обращении к специалисту и адекватном лечении, выздоровление наступает не позже, чем через 4 недели.
Классификация острой пневмонии в зависимости от формы ее проявления:
- Внебольничная. Признак заболевания появился дома. Имеет более благоприятный исход и скорое выздоровление, летальные исходы не значительны,
-
 Больничная. Признак болезни проявился после нахождения в стационаре, когда на протяжении 3 месяцев проводилось лечение от другого заболевания. У тяжелых больных, как правило, возрастает риск летального исхода,
Больничная. Признак болезни проявился после нахождения в стационаре, когда на протяжении 3 месяцев проводилось лечение от другого заболевания. У тяжелых больных, как правило, возрастает риск летального исхода, - Аспирационная, возникает у лежачих больных, страдающих нарушением глотательной и кашлевой функции,
- Болезнь развивается на фоне иммунодефицита, которая в большинстве случаев приводит к смертности.
Классификация заболевания исходя из очага заболевания:
Крупозная. Характеризуется поражением целой доли или всего легкого. Является самой распространенной формой, при которой возбудитель болезни проникает прямо в альвеолы, где происходит накопление инфильтрата.
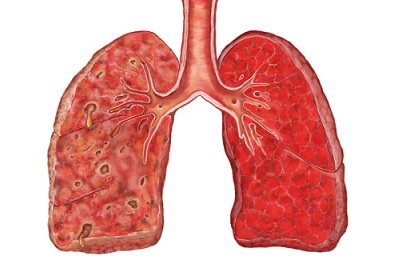 Чаще всего очаг заболевания возникает в правом легком и нарушает его оболочку. Поражение обоих легких наблюдается гораздо реже.
Чаще всего очаг заболевания возникает в правом легком и нарушает его оболочку. Поражение обоих легких наблюдается гораздо реже.Очаговая. Образуется в результате предшествующих заболеваний ОРВИ, гриппа, бронхита. Сначала болезнь начинается в бронхах, затем переходит на альвеолы легкого.
При очаговом повреждении больные участки чередуются со здоровой тканью, чаще всего поражаются нижние доли легких. Для данного заболевания характерно увеличение лимфоузлов.
Обследование острой пневмонии
Как только врач обнаружит признак острой пневмонии, то помимо осмотра больного, беседы для сбора информации он назначает клинико-рентгенологическое обследование, которое включает в себя:
- Анализ крови, который при воспалении покажет увеличение СОЭ.
- Анализ мочи покажет наличие протеинурии.
-
 Бак. посев мокроты, для которого при пневмонии характерны бактерии, слущенный эпителий, эритроциты.
Бак. посев мокроты, для которого при пневмонии характерны бактерии, слущенный эпителий, эритроциты. - Рентген грудной клетки, который рекомендуется делать в начале заболевания и по прошествии 3- 4 недель.
- В более тяжелых случаях назначают КТ легкого.
- Бронхоскопия позволяет обнаружить продукты распада легочной ткани.
- Во время аускультативного обследования выслушиваются такие признаки, как хрипы, шум, жесткое дыхание.
Лечение заболевания
Лечение острой пневмонии у лиц младше 2 лет и старше 60 должно проводиться в условиях стационара. Лечить легкое и среднее течение болезни можно в домашних условиях.
Режим для больных острой пневмонией
Чтобы быстрей вылечить заболевание необходимо соблюдать режим, основанный на:
- Соблюдении диеты, которая основывается на легкоусвояемом и калорийном питании,
Необходимо обеспечить повышенное употребление жидкости, которая поможет вывести токсины, разжижать мокроту, снять повышенную температуру.
 Лучше всего для этих целей подойдут компоты, морсы, настой шиповника, минеральная щелочная вода с предварительно выпущенными газами,
Лучше всего для этих целей подойдут компоты, морсы, настой шиповника, минеральная щелочная вода с предварительно выпущенными газами,- Постельный режим необходим в первые дни, после того, как температура спала, можно потихоньку выходить на улицу для лучшей вентиляции легких. Важно следить за правильно выбранной одеждой, то есть должно быть ни жарко, ни холодно,
- В комнате нужно сохранять влажный воздух, температура не должна превышать 22 градусов. Необходимо ежедневно делать влажную уборку.
Медикаментозное лечение
Медикаментозная терапия, прежде всего, основана на применении антибиотиков. Неадекватное лечение может привести к затяжной форме и устойчивости бактерий. Для эффективности антибиотикотерапии важно выполнять следующие правила:
-
 Необходимо начинать антибиотикотерапию как можно раньше, не дожидаясь результата бак. посева мокроты.
Необходимо начинать антибиотикотерапию как можно раньше, не дожидаясь результата бак. посева мокроты. - Нужно назначать антибиотики в достаточной дозировке с временными интервалами.
- Рекомендуется контролировать лечение заболевание при помощи клинических наблюдений.
Чаще всего врачи назначают следующие препараты:
- пенициллиновая группа – Амоксициллин, Ампициллин,
- аминогликозиды – Гентамицин,
- цефалоспорины – Цефтриаксон, Цефприон,
- макролиды – Сумамед, Рулид,
- фторхинолы – Моксифлоксацин.
Помимо антибиотиков также требуется употребление:
- бронхорасширяющих препаратов, которые снимают спазм и облегчают дыхание, чаще всего это Беродуал,
-
 муколитики помогут разжижать мокроту и способствуют более лучшему ее отхождению, для этого используют АЦЦ, Амброксол, Лазолван,
муколитики помогут разжижать мокроту и способствуют более лучшему ее отхождению, для этого используют АЦЦ, Амброксол, Лазолван, - иммуностимуляторы поддерживают иммунитет. Это такие средства, как Анаферон, Арбидол, Имунал, настой Эхинацеи,
- снять отечность, уменьшить аллергические проявления помогут антигистаминные средства, Зодак, Зиртек, Тавегил,
- поливитамины помогают поддержать организм. Для этих целей можно использовать биогенные иммуностимуляторы, настойка женьшеня, Лимонника, Элеутерококка, Апилак, Пантокрин.
Дополнительные методы лечения
В комплексе с медикаментозным лечением применяют дополнительную терапию, основанную на:
- Лечебной гимнастике, которая обычно начинается спустя 3 дня после снижения температуры. Характер занятий устанавливается индивидуально, исходя из особенностей организма и состояния больного.
- УВЧ.
- Электрофорезе с Кальцием, Магнием, Медью, Аскорбиновой кислотой.
-
 Массаже грудной клетки, который способствует лучшему отхождению мокроты.
Массаже грудной клетки, который способствует лучшему отхождению мокроты. - Магнитотерапии.
- Тепловом лечении, например, горчичники, парафин,
- дыхательной гимнастике.
- Ингаляциях, проводимых при помощи небулайзера, которые помогут доставить лекарство непосредственно в очаг поражения. Для проведения процедуры можно использовать физ. раствор вместе с Беродуалом – для расширения бронхов, с Лазолваном, Амброксолом – для разжижения мокроты.
Необходимо понимать, что физиолечение разрешено проводить только при нормальной температуре тела.
Способы народной медицины
Народная медицина предлагает свои методы, которые помогают лечить острую пневмонию. Однако необходимо помнить, что лечение должно быть комплексным, в качестве дополнения к методам традиционной медицины.
Перед применением необходимо проконсультироваться с врачом. Ниже перечислены наиболее эффективные рецепты:
 Необходимо взять 3 столовые ложки девясила, 1 столовую ложкузверобоя, перемешать, залить 2 стаканами кипятка. Томить на медленном огне, на протяжении 30 минут, затем охладить, поцедить.
Необходимо взять 3 столовые ложки девясила, 1 столовую ложкузверобоя, перемешать, залить 2 стаканами кипятка. Томить на медленном огне, на протяжении 30 минут, затем охладить, поцедить.В 2 стакана жидкого липового меда влить 1 стакан предварительно подогретого оливкового масла, после чего соединить с травяным настоем. Тщательно перемешать и настаивать 14 дней в холодильнике. Принимать по 1 чайной ложке 5 раз в сутки за 30 минут до приема пищи, перед применением хорошенько взболтнуть. Длительность лечебного курса – 2 недели.
Взять 250 г алоэ, ½ л кагора, 350 г меда. Алоэ лучше использовать трехлетний, причем перед срыванием листьев его не нужно поливать на протяжении 14 дней. Листья алоэ, предварительно помытые, измельчить и сложить в банку, сверху залить медом и кагором, перемешать.
 На протяжении 2 недель настоять в темном и прохладном месте. Принимать по 1 столовой ложке трижды.
На протяжении 2 недель настоять в темном и прохладном месте. Принимать по 1 столовой ложке трижды.- 1 стакан очищенных зерен овса, залить 1 л молока и варить на медленном огне, на протяжении 30 минут, при этом постоянно помешивая. Затем настоять в термосе не менее 1 часа, процедить, пить в течение всего дня.
После излечивания заболевания, рекомендуется на протяжении месяца надувать воздушные шары, таким образом можно хорошо укрепить легкие.
Последствия острой пневмонии
Воспаление легких нуждается в скорейшем лечении, поскольку имеется риск развития разнообразных осложнений, например:
- неадекватная терапия антибиотиками может привести к вялотекущему заболеванию и развитию хронического течения. Возрастает риск рецидивов, особенно в осенне-весенний сезон. Вылечить хроническое заболевание намного сложней, чем острое,
-
 инфекция может перейти на другое направление, возрастает риск развитие плеврита,
инфекция может перейти на другое направление, возрастает риск развитие плеврита, - не долеченная пневмония может привести к гнойному образованию, абсцессу легких. При данном осложнении легочная ткань начинает распадаться, иногда требуется хирургическое вмешательство,
- пожилые люди подвержены осложнениям сердечно-сосудистой системы,
- длительное употребление лекарственных средств нередко приводит к дисбактериозу, язве желудка, гастриту.
Эффективно назначенная терапия, выполнение всех рекомендаций врача помогут быстро вылечить острую пневмонию и избежать развития осложнений.
Загрузка…
Источник
