Особенности клиники острого среднего отита у детей


Острый средний отит — острое заболевание
среднего уха. Составляет примерно 25-40% среди всех заболеваний уха.
Воспалительные заболевания
среднего уха встречаются во всех возрастных группах. Особенно часто это
заболевание развивается у детей, причем пик заболеваемости приходится на 6—18
месяцев; до трехлетнего возраста 90% детей хотя бы однажды переносят острое
воспаление среднего уха. Своевременная диагностика и адекватное лечение отита
чрезвычайно важны для предупреждения возможных неблагоприятных последствий,
самое сложное из которых : менингит, летальный исход, а также развитие
тугоухости, что впоследствии может привести к задержке умственного развития.
Причины
Какие же причины и условия
ведут к тому, что воспаление среднего уха является таким частым заболеванием
именно в детском возрасте? Их можно подразделить на общие и местные. К общим
относятся особенности естественного иммунитета, атопические заболевания,
искусственное вскармливание, патология бронхо-легочной системы, наследственные
факторы. Существуют также особенности анатомии ЛОР-органов у детей, которые
влияют негативным образом на развитие отита. У детей, страдающих частыми
отитами часто выявляется бактерионосительство. Из бактериальных возбудителей
наиболее значимыми являются пневмококк, гемофильная палочка и моракселла. В
последние годы появляется всё больше сообщений об этиологической роли атипичной
внутриклеточной инфекции (Chlamydophila
pneumoniae).
Клиника
В большинстве случаев отит
развивается как осложнение воспаления в полости носа (насморка). Основные симптомы острого
среднего отита общеизвестны. Помимо нарушения общего состояния, это сильнейшая
боль в ухе и снижение слуха. В детском, а особенно в грудном возрасте диагноз
труден, поскольку ребёнок плохо локализует источник боли. Дети грудного
возраста хватаются за ушки, беспокойно спять, резко просыпаются с плачем ночью,
отказываются от еды, а иногда единственным симптомом заболевания может быть
повышение температуры тела до фебрильных (высоких) цифр. Исследование слуховой
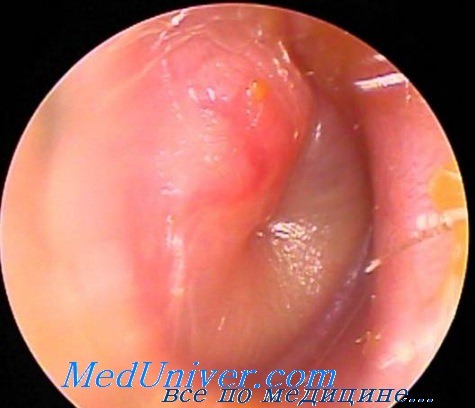
функции провести непросто, а отоскопическая картина (изменение барабанной
перепонки при осмотре) имеет ряд особенностей, связанных с возрастными
анатомическими отличиями.
В
зависимости от характера течения заболевания и данных осмотра отит может быть
катаральным (самая ранняя стадия), при скоплении жидкости в полости среднего
уха (за барабанной перепонкой) — серозным, а при позднем обращении воспаление в
ухе становится настолько выраженным, что происходит разрыв барабанной перепонки
(перфорация) и из уха отделяется гнойный секрет.
Если
гноетечение продолжается дольше, следует говорить о затянувшемся или подостром
среднем отите. В ряде случаев гноетечение из уха у ребёнка прекращается,
перфорация барабанной перепонки рубцуется, однако через какое-то время, чаще
2-3 раза в год, выделения из уха появляются снова. В этих случаях речь идёт о
рецидивирующих острых средних отитах. К неблагоприятным исходам острого
гнойного среднего отита относят переход заболевания в хроническую форму.
Главным признаком хронизации процесса является формирование стойкой перфорации
барабанной перепонки.
Диагностика острого среднего отита у детей
Осмотр
врачом-оторинолариноглогом. Для оценки состояния барабанной перепонки и
определения жидкости в среднем ухе используют отоскопию и видеоотоскопию или
исследование уха с помощью микроскопа. Применение эндоскопической техники
существенно улучшает диагностические возможности: определение наличия жидкости
в среднем ухе, выявление мелких перфораций барабанной перепонки, определение
подвижности барабанной перепонки.
В качестве диагностики
также проводится тимпанометрия для оценки состояния полости среднего уха,
степени подвижности барабанной перепонки. Для определения степени снижения
слуха и исключения острой сенсоневральной тугоухости (при воспалении слухового
нерва) целесообразно выполнить аудиометрию – проверка слуха на аппарате.
Лечение
Назначая лечение острого среднего отита у детей,
важно учитывать общее состояние ребенка, наличие сопутствующих заболеваний,
длительность заболевания. Большое внимание уделяется основной причине отита —
воспалению в полости носа — ринит, аденоидит, синусит. При своевременно начатом
лечении в большинстве случаев острый средний отит разрешается без применения
антибиотиков. Это характерно для острого среднего отита у детей старше 2-х лет
с благоприятным фоном, когда заболевание вызвано вирусами. При среднетяжёлом и
тяжёлом течении антибиотики применяют почти всегда, особенно у детей до 2 лет.
У детей старше 2 лет при отсутствии выраженных симптомов интоксикации, болевого
синдрома, температуры тела выше 38°С, в течение суток можно ограничиться только
симптоматической терапией. Однако при отсутствии положительной динамики в
симптомах заболеваний в течение 24 часов необходимо начинать антибактериальную
терапию.
Показания для назначения
антибиотикотерапии
Препаратами
выбора (в зависимости от состояния, характера предшествовавшей терапии, наличия
аллергии к препаратам) являются антибиотики группы пенициллинов. Дозирование
антибиотиков производится согласно тяжести процесса по весу ребенка.
Длительность антибактериальной терапии зависит от тяжести, характера течения
заболевания, сроков начала лечения.
В большинстве случаев
острый средний отит у детей заканчивается выздоровлением. Средние сроки выздоровления
2-3 недели. Выздоровление подразумевает восстановление общего состояния,
отоскопической картины и полное восстановление слуха.
На
последнее обстоятельство, к сожалению, обращают внимание далеко не всегда ни
родители ни врачи. Поэтому каждый ребёнок, перенесший острый средний отит,
должен быть обследован специалистом для контрольного исследования слуха. По разным
данным около 20% детей затем страдают снижением слуха после несвоевременного и
неполноценного лечения.
Источник
Что такое средний отит
Средний отит (острый средний отит) — инфекционное поражение среднего уха, одна из самых частых инфекций у детей младшего возраста. На первом году жизни более 50% детей переносят это заболевание. Мальчики болеют несколько чаще девочек. В дошкольном и школьном периоде заболеваемость существенно снижается. Около 50% отитов имеют бактериальную природу, 30% смешанную бактериальную и вирусную.
Острый средний отит у детей. Факторы риска.
Возраст: пик заболеваемости приходится на возраст от 6 до 18 месяцев, после чего частота встречаемости отитов у детей существенно снижается. Ряд причин такого распределения по возрасту известна: это и особенности развития черепа (в частности евстахиевой трубы), и состояние иммунной системы и физиологии… Другие причины еще предстоит выявить.
Семейный анамнез: изучение истории 1240 детей показало, что риск среднего отита выше, если у прямых родственников имело место данное заболевание.
Режим дня: у детей, посещающих детские дошкольные учреждения, риск развития среднего отита выше, чем у детей, находящихся дома, что связано с количеством микроорганизмов, с которыми ребенок встречается вне дома. Следует заметить, что риск не столь высок и не может являться поводом для отказа от посещений детских дошкольных учреждений.
Грудное вскармливание: отсутствие или ограничение грудного вскармливания существенно увеличивает риск развития острых средних отитов, что связано с несколькими факторами:
- физическая санация носоглотки материнским молоком
- воздействие на микрофлору носоглотки антител, содержащихся в материнском молоке
- работа лицевых мышц ребенка во время сосания (заметим, что такая работа мышц отличается от работы выполняемой при сосании бутылочки с молоком)
- поза, в которой ребенок ест, находясь на грудном вскармливании
Отдельно про позу при кормлении. Важно! Во время кормления (и грудью и из бутылочки) ребенок не должен находиться плашмя. Необходимо укладывать ребенка так, чтобы голова была выше, чем ножки. Это легко обеспечить, положив ребенка на подушку так, чтобы голова и туловище до поясницы находились на подушке, а ножки оставались на постели.
Табачный дым и загрязнение воздуха: табачный дым однозначно и существенно увеличивает риск развития средних отитов, при этом не имеет значения, кто из родителей курит. Влияние загрязненного воздуха на развитие отитов противоречиво.
Аномалии развития: расщелины твердого и/или мягкого неба, синдром Дауна, аллергический ринит увеличивают риск развития отитов.
Другие факторы риска: использование сосок (пустышек), неудовлетворительные социально-экономические условия (бедность, скученность людей в ограниченном помещении), осенне-зимний сезон увеличивают риск развития заболевания
Симптомы среднего отита
Симптоматика заболевания может быть не специфичной, чаще всего это:
- Лихорадка (температуру 38° С или более), температура выше 40 градусов встречается редко.
- Боль в ухе, но учитывая что в основном болеют дети младшей возрастной группы, понять что у ребенка болит ухо может быть достаточно сложно.
- Беспокойство
- Уменьшение двигательной активности
- Отсутствие аппетита или затруднения при приеме пищи
- Рвота и/или диарея
Если Вы заподозрили, что у Вашего ребенка развился острый средний отит, обязательно обратитесь к своему педиатру.
Диагностика острого среднего отита
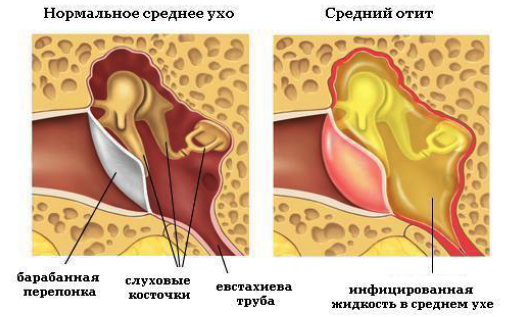
Основным методом диагностики острого среднего отита является отоскопия — осмотр уха с помощью специального прибора. В зависимости от результатов осмотра определяется дальнейшая тактика.

Не смотря на то, что процедура безболезненна и безопасна, больной ребенок может капризничать и мешать врачу его осмотреть, поэтому задача родителя обеспечить надлежащие условия для комфортной работы врача, зафиксировав голову и руки ребенка. Во время отоскопии важно держать ребенка так, чтобы одна рука родителя придерживала руки ребенка. а вторая надежно прижимала голову ребенка к родительской груди.

Острый средний отит. Лечение.
Основой лечения среднего отита являются обезболивающие и жаропонижающие средства, и, если отит имеет бактериальную природу — антибиотики. В случаях, когда диагноз вызывает сомнения, выбирается тактика наблюдения на фоне контроля температуры и боли. 80% средних отитов проходит самостоятельно безо всякого лечения.
Антибиотики: предпочтительная группа антибиотиков — пенициллины, используются при бактериальной природе отита. При этом следует понимать, что даже подтверждение бактериальной инфекции не является абсолютным показанием к антибиотикотерапии. Антибиотики в обязательно порядке назначаются только при бактериальных отитах у детей младше двух лет.
Неспецифические противовоспалительные препараты (НПВС): эта группа препаратов позволяет не только обезболить, но и контролировать лихорадку. Арсенал препаратов — это хорошо известные парацетамол и нурофен.
Тактика динамического наблюдения: используется при сомнениях в диагнозе и/или при бактериальном отите у детей старше двух лет при невыраженных симптомах болезни. Динамическое наблюдение подразумевает повторный осмотр ребенка врачом через сутки.
ВАЖНО: дети младше двух лет после перенесенного среднего отита должны посетить врача для исключения возможного стойкого снижения слуха.
Осложнения острого среднего отита.
Серьезные осложнения среднего отита встречаются редко, но могут быть не только инвалидизирующими, но и жизнеугрожающими.
Потеря слуха. Средние отиты, сопровождающиеся избыточным накоплением жидкости в среднем ухе, приводят к временному снижению слуха, но при частых рецидивирующих отитах снижение слуха может стать постоянным.
Нарушение координации развивается при вовлечении в процесс органов равновесия (например, лабиринтит)
Перфорация барабанной перепонки. Скопление в среднем ухе воспалительной жидкости может привести к некрозу участка барабанной перепонки и отореии (выделению из уха воспалительной жидкости). Если вы вдруг заметили выделение любого отделяемого из уха ребенка (гноя, крови или прозрачной жидкости), следует в ближайшее время показать ребенка врачу. ВАЖНО: использование средств для закапывания в ухо на фоне перфорации барабанной перепонки может привести к полной и необратимой глухоте.
Хронический гнойный средний отит. Сохранение жидкости (экссудата) в среднем ухе после перенесенного среднего отита, говорит о хронизации процесса. Если в течение шести недель после заболевание сохраняются выделения из уха (в случае перфорации барабанной перепонки) — следует обратиться к ЛОР врачу для определения дальнейшей тактики лечения. Так же показанием к консультации к ЛОР врача является сохранение жидкости в среднем ухе без ее истечения (при целостной барабанной перепонке) в течение трех месяцев.
Мастоидит. В ряде случаев в воспалительный процесс может быть вовлечен сосцевидный отросток черепа, гнойное поражение которого может потребовать серьезного хирургического вмешательства.
Грозные внутричерепные осложнения включают в себя менингит, эпидуральные и мозговые абсцессы, тромбозы венозных синусов, тромбоз сонной артерии. Все внутричерепные осложнения являются жизнеугрожающими и требуют немедленного обращения к специалисту.
Профилактика острых средних отитов.
Если ребенок заболевает острым средним отитом чаще 3х раз в полгода или чаще четырех раз в год, то врач может рекомендовать профилактику. Профилактика может включать в себя превентивную антибиотикотерапию, вакцинацию против гриппа, гемофильной и пневмококковой инфекции, хирургическое вмешательство, направленное на санацию среднего уха.
Мифы и опасные заблуждения в лечении средних отитов
Существует широкий спектр методов нетрадиционной и народной медицины для терапии среднего отита.Среди них:
Однако нет практически ни одного серьезного исследования применения этих методов у детей, доказывающих их эффективность и безопасность. Соответственно, эти подходы не рекомендуются для терапии инфекций среднего уха у детей. Сюда же относятся и столь популярные в странах бывшего СССР капли на основе спирта (борный спирт, левомицетиновый спирт и проч.), ушные восковые свечи (!!!), закапывание в уши сока алоэ и т.д. Эти методы не имеют никакого отношения к лечению отитов и способны причинить серьезный вред (спирт оказывает токсическое действие на слуховой анализатор и анализатор чувства равновесия, воск и открытый огонь могут привести к ожогам). Не следует применять эти методы. Полуспиртовые компрессы на ухо имеют только отвлекающее действие, не ускоряют выздоровление, кроме того, у детей раннего возраста спирт может всасываться через кожу, приводя к интоксикации. Сосудосуживающие и антигистаминные препараты. Исследования, в которых изучались эффекты сосудосуживающих капель в нос и пероральные антигистаминные препараты, а также капли в нос с антигистаминными препаратами, для лечения отитов у детей, показали отсутствие какого-либо эффекта от подобной терапии. Эти препараты не снижали времени течения заболевания и не предотвращали развитие осложнений среднего отита у детей. Кроме того, эти методы лечения имеют побочные эффекты, которые могут быть опасны. Ни сосудосуживающие, ни антигистаминные препараты, не рекомендуются для детей с инфекцией среднего уха. Более того, прием антигистаминных препаратов при отите провоцирует сгущение экссудата и затрудняет его рассасывание. По данным некоторых исследований те дети, которые принимали антигистаминные препараты внутрь при отите, имели экссудат в среднем 73 дня после выздоровления, а те, кто принимал плацебо (пустышку), имел экссудат в среднем 25 дней.
Автор: Бутрий Сергей Александрович
Источник
Клиника острого среднего отита у детей. ОтоскопияСимптомы и признаки острого среднего отита (ОСО) очень разнообразны, особенно у младенцев и детей грудного возраста. Возможен разрыв БП с гноетечением; доказательством ушной боли могут быть держание или дергание за ухо, повышение температуры тела, раздражительность или другие общие признаки; симптомы могут отсутствовать, и болезнь обнаруживают при плановом обследовании. Обычно средний отит с истечением (СОИ) не сопровождается явными симптомами, и сопутствующая КТУ остается невыявленной, особенно у детей младшего возраста. Иногда дети могут жаловаться на небольшой дискомфорт или чувство распирания в ухе. Отоскопия. Врачи, кроме отоларингологов, которые могут пользоваться операционным микроскопом, обычно осматривают БП с помощью отоскопа. Имеется два типа насадок для отоскопа: хирургический, или операционный, и диагностический, или пневматический. В хирургическую насадку встроена линза, которая вращается по широкой дуге, источник света вне корпуса обеспечивает доступ инструмента в наружный слуховой проход и к БП. Подходящим инструментом является Welch Allyn (Skeneateles NY), модель 21700. Использование хирургической головки оптимально для удаления серы или продуктов распада из прохода при прямом наблюдении и необходимо для успешного прокола БП или миринготомии. У диагностической головки линза побольше, встроенный источник света и есть ниппель для подсоединения резиновой груши и трубок. Когда прикрепленное зеркало плотно подгоняется в наружном слуховом проходе, создается воздухонепроницаемый отсек посредством свода насадки головки отоскопа, груши и трубки, зеркала в проксимальной части наружного слухового прохода. Подходящим инструментом является Allyn, модель 20200. Зеркала многократного использования, такие как поставляемые с отоскопом, доставляют пациенту меньше дискомфорта, чем более тонкие съемные зеркала, а использование зеркала с резиновым наконечником или добавление небольшого рукава резиновой трубки, установленного на верхушке пластмассового зеркала, снижает дискомфорт пациента и повышает возможность добиться соответствующей подгонки и воздухонепроницаемости. Наблюдая, как груша попеременно слабо сжимается и отпускается, можно оценить степень мобильности барабанной перепонки (БП) в ответ как на отрицательное, так и положительное давление. При использовании обоих типов головок отоскопа яркое освещение важно для получения адекватной визуализации барабанной перепонки (БП).
Очистка наружного слухового прохода. Если барабанная перепонка (БП) скрыта серой, то ее можно удалить при прямом наблюдении через хирургическую головку отоскопа, используя кюретку Бака (N-400-0, Storz Instrument Co.). Оставшиеся кусочки можно затем убрать, используя аппликатор Фаррелла (N 200IF Storz Instrument Co.) с помощью его наконечника верхушки (с треугольным сечением), обернутым кусочком сухой или смоченной спиртом ваты, чтобы получить вид сухой или влажной «швабры». Можно применить легкое отсасывание, используя французскую трубку для отсоса из ушей № 7. Во время этой процедуры лучше держать младенца или грудного ребенка в положении лежа, повернув его голову налево или направо в зависимости от того, какое ухо очищается. Взрослый, обычно это родитель, может положить одну руку на каждую из ягодиц и зафиксировать бедра ребенка на столе для осмотра, при необходимости используя свое тело для дополнительной фиксации. Другой взрослый может одной рукой удерживать голову ребенка, а второй — свободную руку ребенка, меняя руки при проведении процедуры с другим ухом. У детей достаточного возраста для сотрудничества, обычно начиная с 5 лет, очистить ухо можно проще, безопаснее и менее травматично с помощью лаважа при отсутствии перфорации БП. Система Welch Allen (модель 29300) для очищения ушей — удобное устройство для проведения лаважа. Показатели барабанной перепонки. Основные характеристики барабанной перепонки (БП) — контур, цвет, прозрачность, структурные изменения, если они есть, и мобильность. Обычно контур перепонки слегка вогнутый, среди аномалий — выпячивание или, наоборот, чрезмерное втяжение. Нормальный цвет барабанной перепонки жемчужно-серый. Эритема может быть признаком воспаления, но если она не сильновыраженная, то только эритема может быть результатом плача или сосудистого прилива. Ненормальная белизна перепонки может быть результатом рубцевания или наличия жидкости в полости среднего уха; жидкость тоже может придавать янтарный, бледно-желтый или (редко) голубоватый цвет. Обычно перепонка прозрачная, хотя помутнение в какой-то степени может быть нормой в первые несколько месяцев жизни; позднее помутнение означает рубцевание или, чаще, истечение. Структурные изменения включают шрамы, перфорации и карманы в результате втяжения. Среди всех характеристик барабанной перепонки (БП) мобильность наиболее важна при определении истечения из среднего уха (ИСУ). Следует отметить, что мобильность не является симптомом по типу все или ничего; хотя абсолютное отсутствие мобильности (при отсутствии перфорации барабанной перепонки (БП)) фактически всегда показательно для истечения из среднего уха (ИСУ), значительное ее нарушение бывает наиболее часто. – Вернуться в оглавление раздела “отоларингология” Оглавление темы “Болезни уха детей”:
|
Источник