Осложнения при пневмонии у подростков
Пневмония у подростков старшего школьного возраста развивается довольно часто. Постоянно находясь в коллективе, дети легко подхватывают друг от друга вирусы, вызывающие воспалительный процесс. Дополнительным фактором риска способен стать сниженный на фоне гормональных перестроек иммунитет подростка.
Инфекционная пневмония
Причины развития
Воспалительное заболевание вызывается:
- вирусами;
- бактериями;
- грибами кандида.
Причинами развития воспалительного процесса могут стать также другие перенесенные вирусные болезни, такие как грипп, корь, скарлатина и другие. Пневмония развивается как осложнение ОРВИ, гриппа, другого вирусного заболевания у подростков с ослабленным иммунитетом.
Подростки старшего школьного возраста оказываются в группе риска из-за гормональных перестроек в организме. Внутренние системы окончательно формируются, в период этого «окна» проще всего заработать недуг, грозящий развитием хронических осложнений в будущем.
Среди подростков наиболее распространена атипичная пневмония. Возбудителями заболевания становятся микоплазмы, хламидофилы, легионеллы и другие вирусы, легко передающиеся от человека к человеку в больших коллективах (в школе, колледже, секции). Главная опасность этой разновидности пневмонии в ее неочевидной симптоматике: температура нормальная, анализы крови больного в порядке. Диагностика затрудняется, справиться с атипичным воспалением легких становится сложнее.
Основные проявления
Признаки пневмонии могут быть разными и напрямую зависят от первопричины развития воспалительного процесса. Основные симптомы для подростков аналогичны проявлениям, характерным для взрослых пациентов:
Высокая температура
- резкое повышение температуры;
- кашель;
- болезненные ощущения в области груди при дыхании и кашле;
- слышатся хрипы;
- одышка;
- общее состояние слабости;
- головные боли;
- отсутствие аппетита;
- снижение общей активности, потеря интереса ко всему.
Если температуру не получается сбить на протяжении длительного времени при помощи жаропонижающих средств, это может быть проявлением тяжелой формы воспаления. Но симптоматика может не совпадать с клинической картиной, болезнь способна протекать практически бессимптомно. Это осложняет диагностику, и своевременно начать лечение не получится.
Диагностика
Диагностические методы при подозрении на пневмонию у подростков следующие:
Рентгенография легких
- рентгенография;
- периферический анализ крови;
- биохимический анализ крови.
На первичном приеме, врач прослушивает легкие подростка, просит его делать глубокие вдохи и выдохи. Прослушивается каждая сторона груди, пневмония может быть левосторонней, правосторонней или затрагивать сразу оба легких. Врач делает опрос, оценивает общее состояние здоровья пациента, выписывает направление на рентген. Очаги воспаления отображаются на снимке. Дополнительно проводятся исследования крови: периферический анализ для обнаружения бактериального очага заболевания, биохимический – для оценки степени тяжести развития воспаления. На основе полученных данных ставится диагноз, принимается решение о необходимости госпитализации.
Общие симптомы воспаления легких у подростков дифференцируются с другими легочными заболеваниями. Главная задача врача в том, чтобы отличить пневмонию от бронхита и назначить правильное лечение.
Методы терапии
Пневмония лечится медикаментозными препаратами. Чтобы избежать осложнений, в большинстве случаев потребуется прибегнуть к антибиотикам.
Терапевтические методы в зависимости от причины развития воспаления:
Антибиотики
- болезнь на фоне ОРВИ не требует дополнительной терапии, кроме лечения основной инфекции;
- при бактериальном происхождении заболевания прописывается курс антибиотиков;
- при пневмомикозе (воспалении легких, спровоцированным грибком) прописываются противогрибковые препараты.
Большинство воспалительных процессов такого характера может лечиться в домашних условиях. Госпитализировать подростка требуется в самых крайних ситуациях, по статистике, это бывает в 8-10% случаев. В больнице ставятся капельницы, вводятся инъекции, проводится постоянное наблюдение за состоянием здоровья пациента.
Приём препаратов
Принимать антибактериальные средства по собственной инициативе, а не по рекомендациям врача – плохая затея. Любые антибиотики должны быть прописаны лечащим врачом по результатам диагностики, самолечение воспаления легких первым попавшимся препаратом из аптеки недопустимо. Пневмония не всегда носит бактериальный характер, об этом также стоит помнить.
Могут назначаться следующие антибиотики:
- Амоксициллин;
- Цефтриаксон;
- Эритромицин;
- Флемоксин.
Дозировка и курс лечения зависят от особенностей и тяжести воспалительного процесса. Курс препаратов не прекращается, даже если пациенту, спустя несколько дней, стало легче. Нужно пройти лечение полностью, соблюдая все рекомендации. Решение об отмене лекарств принимается врачом, если результаты повторных анализов и рентгена показали хорошие результаты.
Народная медицина
Народные средства при пневмонии неэффективны. Острый воспалительный процесс купировать «бабушкиным» методом не получится, возникает риск осложнений и летального исхода. Прибегать к народной медицине можно только в качестве вспомогательной терапии. Обязательно требуется консультация врача перед началом использования домашних рецептов.
Прогноз
При правильном подходе к терапии и внимательном отношении к рекомендациям врача, прогнозы положительные. Только 10% больных требуется госпитализация при возникновении осложнений. Полностью вылечить воспаление легких получится за 2-6 недель. Продолжительность зависит от степени тяжести течения заболевания, состояния и индивидуальных особенностей организма.
Профилактика
Профилактические меры могут быть следующими:
Укрепление иммунитета
- обеспечение двигательной активности подростка для предупреждения застоя слизи в дыхательных путях;
- организация влажного и прохладного климата в помещении, где находится больной для облегчения дыхания;
- употребление большого количества жидкости для разжижения мокроты;
- полноценное лечение первичного заболевания;
- меры по укреплению иммунной системы: прием витаминов, ведение здорового образа жизни.
Риск развития воспаления значительно снижается, если организовать правильную терапию первичной болезни: ОРВИ, гриппа, другой вирусной патологии. Главной профилактической методикой будет общее укрепление здоровья больного.
Осложнения
Среди возможных осложнений:
Плеврит
- плеврит;
- абсцесс легкого;
- отек легкого;
- бронхиальные спазмы;
- анемия;
- менингит;
- воспаление сердечной мышцы;
- сепсис;
- ДВС-синдром.
Негативные последствия могут затрагивать не только легкие. Если инфекция распространяется дальше, возникают опасные ситуации для всех внутренних систем.
При подозрении на развитие пневмонии потребуется обратиться к врачу и пройти диагностическое обследование. Необходимо записаться на прием к педиатру, он может при необходимости перенаправить к инфекционисту. Рекомендаций врача следует строго придерживаться, от курса прописанного лечения не отступать, даже если показалось, что пациенту гораздо лучше. Только придерживаясь терапевтического курса, получится справиться с воспалением легких и обойтись без осложнений.
Источник
Пневмония – опасное воспалительное заболевание легких, которое в некоторых случаях протекает практически бессимптомно. От патологии страдают и взрослые, и дети, но ребенок не всегда может правильно описать свои симптомы. В этой статье мы рассмотрим, каковы опасности пневмонии без повышения температуры у ребенка и как необходимо лечить данное заболевание.
Причины развития пневмонии без повышения температуры
Воспалительный процесс в легочных тканях чаще всего развивается после проникновения туда инфекционных возбудителей. Это могут быть:
- бактерии (пневмококки, стафилококки, стрептококки, хдамидии, эшерихии);
- вирусы (грипп, парагрипп, герпес, аденовирус, ветрянка);
- грибки (кандиды, аспергиллез, отличается тяжелым течением);
- паразиты (легочный сосальщик, аскариды, эхинококк, свиной цепень).

Однако далеко не любой контакт ребенка с вирусами заканчивается пневмонией. Заболевание наступает, когда организм ослаблен, и иммунная система не справляется.
Пневмония у ребенка без температуры возникает по следующим причинам:
- длительное бесконтрольное применение противокашлевых препаратов;
- использование антибиотиков, из-за чего бактерии приспособились;
- низкий иммунитет.

Низкий иммунитет влечет за собой пневмонию без температуры
Риск, что разовьется скрытая пневмония у ребенка, повышается в следующих случаях:
- при нарушениях в развитии;
- заражение во время родов;
- при анемиях;
- при хронических воспалительных процессах носоглотки;
- на фоне частых бронхитов;
- из-за нехватки витаминов и полезных веществ;
- при частых переохлаждениях.
У ребенка способно развиться бессимптомное воспаление легких из-за пассивного курения. Поэтому родители должны быть осторожными с вредными привычками, чтобы не навредить малышу.
Насколько опасна пневмония у ребенка
Если пневмония протекает без повышения температуры тела, то это скрытая форма воспаления легких. Некоторые считают, что такое течение менее опасное. На практике все иначе.
Хотя симптоматика пневмонии без повышения температуры представляется более мягкой, а ребенок не чувствует себя слишком плохо, внутри все равно происходят патологические процессы. Это повлияет на то, как быстро родители обратятся к врачу и начнут адекватное лечение. Тем временем, процесс способен привести к таким последствиям:

Менингит является осложнением пневмонии
- хроническая обструктивная болезнь легких;
- аутоиммунная гемолитическая анемия;
- менингит;
- поражения нервной системы.
Опасность скрытой пневмонии у ребенка еще и в том, что из-за патологических воспалительных процессов в альвеолах нарушается нормальный газообмен. Все органы и системы начинают недополучать достаточное количество кислорода, и возможна гипоксия.
Симптомы скрытой формы пневмонии у ребенка
Обнаружить безтемпературную пневмонию намного сложнее, чем ту, которая протекает по классической форме. Однако если родители внимательны к своему чаду, есть шанс отметить перемены и своевременно обратиться к врачу.
При первых симптомах стоит обратиться к врачу
Изменения в поведении
Вначале ребенок не испытывает симптомов, которые напрямую связаны с пневмонией. Появляющиеся признаки не похожи на проблемы с легкими. Пневмония у ребенка без температуры может выражаться следующими симптомами:
- частые беспричинные капризы;
- плач;
- необычная реакция на привычные вещи;
- раздражительность;
- пугливость;
- тревожность.
У грудничков наблюдаются изменения в поведении. У них нарушается сон, детки становятся более возбужденными. У ребенка 5-6 лет наблюдается вялость и сонливость. Малыш способен отказываться играть и неохотно реагировать на любимые занятия. На деле же это первые признаки бессимптомного течения пневмонии.
Жалобы ребенка
Хорошо, если малыш уже находится в том возрасте, когда в состоянии описать свои ощущения и недомогания. Это поможет родителям быстрее сориентироваться и понять, какая помощь необходима.
Температура не поднимается и жалобы, указывающие на воспалительный процесс в легком, не возникают. Возможны такие симптомы пневмонии у ребенка без температуры:

Отказ от принятия пищи является признаком скрытой пневмонии
- ощущение ломоты в мышцах и суставах;
- слабость во всем теле;
- беспокойства;
- тошнота и рвота;
- диспепсические явления;
- отказ от принятия пищи;
- жажда;
- насморк с выделением прозрачной слизи;
- появление одышки;
- учащенное сердцебиение.
По мере прогрессирования воспаления может возникать боль при совершении глубокого вдоха, появляться чувство нехватки воздуха. Кожа на лице у ребенка может становиться бледной. У некоторых пациентов появлялась обратная реакция: лицо обретало неестественный румянец.
Ребенок постарше может жаловаться на появление головокружения, а родители замечают, что после невысоких физических нагрузок малыш быстро потеет.
Точно определить тип заболевания дыхательных путей лишь по таким симптомам очень проблематично. Поэтому после обращения к специалисту будет необходимо пройти обследования, направления на которые выдаст участковый педиатр.
Методы диагностики пневмонии скрытого течения
Диагностировать бессимптомное воспаление легких может быть сложно. Дело в том, что для постановки диагноза нет симптомов, которые помогли бы быстро определить очаг проблемы. Для выявления пневмонии у ребенка, протекающей без температуры, доктором может быть назначен ряд обследований.
Аускультация. С помощью фонендоскопа лечащий врач внимательно прослушает легкие. Его цель – выявить наличие хрипов, свиста или жесткого дыхания.

Перкуссия. Под этим методом исследования подразумевается простукивание грудной клетки. При отсутствии очагов воспаления все отделы издают отчетливый звонкий звук. Если в некоторых местах звук притупляется и становится глухим, это говорит о скоплении в этих участках легкого слизи и воспаления.
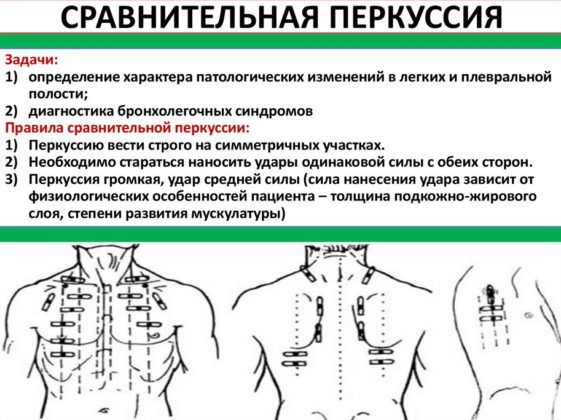
Пальпация. При диагностике заболевания без повышения температуры возможно нащупать изменение рельефа грудной клетки. Внимательное наблюдение за ее движениями во время дыхания поможет увидеть, есть ли участки, которые немного отстают или не движутся совсем.

Анализ крови и мочи. При пневмонии картина результатов анализа будет следующей: лейкоциты и скорость оседания эритроцитов повысятся. Возможны анемические симптомы. Исследование мочи выявляет белок и способно показать повышенную плотность.

Анализ крови и мочи для диагностики пневмонии
Рентген. Это основной метод диагностики, позволяющий с максимальной вероятностью подтвердить наличие пневмонии у ребенка. Даже когда температура в норме, снимок в двух проекциях покажет проблему. При его рассмотрении врач увидит локусы, или очаги воспаления. Корень легких бывает расширенным, а легочный рисунок — более выраженным. Трактовать полученные данные должен только специалист.
КТ и МРТ. Компьютерная и магнитно-резонансная томография проводится редко, только при сложных формах патологии. Для проведения исследования ребенок должен находиться без движения, а достичь этого бывает крайне сложно, разве что с помощью применения наркоза.
Дополнительные методы исследования
Намного реже при заболеваниях без роста температуры применяются такие способы диагностики:
- пульсоксиметрия;
- капнография;
- бронхоскопия;
- бактериологический посев мокроты.
Перед тем, как выдать направление на прохождение диагностических процедур, врач внимательно выслушает пациента и выяснит, какие заболевания были раньше. Во время опроса доктор определит, с какими хроническими болезнями сталкиваются родственники.
Лечение бессимптомной пневмонии
Если родители своевременно обратились к врачу, вполне возможно вылечить ребенка без наступления осложнений. Для лечения детей до 3-х лет в обязательном порядке применяют стационар.
Пневмония у ребенка без температуры в большинстве случаев лечится с использованием антибиотиков. Если получен результат анализа мокроты, нужно точно узнать, какая инфекция оказалась возбудителем заболевания. В большинстве случаев назначаются такие средства:
Препараты нужно принимать только после назначения лечащего врача. Иногда доктор может рекомендовать применять антибиотики и другие медикаменты в виде уколов.
Чтобы облегчить кашель и улучшить отхождение мокроты, назначаются такие лекарственные препараты:
Препараты выпускаются в форме сиропа, таблеток, суспензий. В зависимости от состояния пациента и от анамнеза, могут быть рекомендованы противоаллергические лекарственные средства.
При нормальном течении патологии допускается лечение на дому. При этом родители должны следить, чтобы ребенок своевременно принимал все назначенные врачом препараты.
Чтобы ускорить процесс выздоровления, необходимо:

Обеспечить ребенка обильным питьем для быстрейшего выздоровления
- обеспечить ребенка обильным питьем;
- часто проводить влажную уборку в комнате больного;
- исключить из рациона тяжелые жирные блюда.
В зависимости от состояния пациента, назначается физиотерапия, лечебная гимнастика, дренажный массаж, ингаляции. Если имело место применение антибиотиков, следует пройти курс лечения пробиотиками.
Вовремя начатая терапия пневмонии гарантирует благоприятный исход.
Профилактика против пневмонии среди детей
Если заранее думать о здоровье малыша, можно защитить его от тяжелых и опасных заболеваний. Чтобы пневмония у ребенка без температуры не возникла никогда, следует учитывать следующие рекомендации:

Вести активный образ жизни для профилактики пневмонии
- важно закаливаться, делая это постепенно;
- обливаться;
- принимать воздушные ванны;
- вести активный образ жизни;
- отводить время спорту;
- обеспечить сбалансированное питание;
- применять витаминные комплексы;
- своевременно лечить все простудные и инфекционные заболевания.
Важно несколько раз в год посещать терапевта для профилактического осмотра, в более старшем возрасте сдавать клинические анализы. Постоянное укрепление иммунитета защитит организм ребенка от болезни в период массового заражения.
Бережное отношение к ребенку побудит родителей внимательно следить за любыми переменами в настроении и самочувствии. Только таким способом реально своевременно обнаружить воспалительный процесс в легочных тканях, протекающий без повышения температуры.
Видео по теме: Пневмония — откуда она берется
Источник
Коронавирусная инфекция стала самой обсуждаемой темой
последнего времени. Это респираторное заболевание, а особенно его угрожающие
последствия, стали основной страшилкой современности, хотя в 80% случаев оно
протекает легко и относительно без последствий. Только у 20% заболевших
«корона» протекает в тяжелой форме. Как известно, вызывающий ее вирус может
провоцировать возникновение пневмонии, т. е. воспаления легких, в 2—5% случаев
приводящей к тяжелым осложнениям, уносящим жизни.
Особенности пневмонии при коронавирусе
Для коронавирусной инфекции типично развитие вирусной
атипичной пневмонии, которая может развиваться как практически сразу же после
заражения, так и уже после возникновения основных симптомов заболевания. При
ней в легких и бронхах, а точнее в их мельчайших составляющих, альвеолах и
бронхиолах, возникает острый воспалительный процесс, но часто это
сопровождается смазанной клинической картиной, что и отличает атипичную
пневмонию.
Развитие пневмонии опасно не только при коронавирусе, но и в целом. Ведь, несмотря на весь прогресс медицины, она остается опасным заболеванием, входящим в первую десятку болезней, приводящих к смерти больных даже в самых развитых странах.

Пневмония после коронавируса может быть первичной и
вторичной. В первом случае она вызывается самим вирусом SARS-CoV-2 и, как правило, протекает атипично. Во втором случае она
носит вирусно-бактериальную природу и может сочетаться с первичным воспалением
легких или же выступать его поздним осложнением, то есть такая пневмония
развивается уже после перенесения коронавирусной инфекции. Замечено, что
бактериальная флора чаще всего присоединяется к вирусу на 4—7 день и может
выступить главной причиной воспаления легких.
Вызывать пневмонию после коронавируса могут и другие виды вирусов, в том числе гриппа, парагриппа, кори, аденовирус и пр., если после выздоровления от «короны» человек столкнулся с этими инфекциями.
При попадании вируса из носовой или ротовой полости в бронхи
возникает отек слизистых оболочек, изменяется рН, что нарушает движение
ресничек, ответственных за естественное очищение нижних дыхательных путей. Постепенно
бронхи отекают все больше, а их просветы перекрываются слизью, что серьезно
затрудняет прохождение воздуха. В результате сильно страдает газообмен легких, в
кровь поступает меньше кислорода, что приводит к возникновению гипоксии. Это
отрицательно сказывается на работе всего организма, в том числе головного
мозга, а не только легких. Кроме того, при поражении легких SARS-CoV-2 наблюдается нарушение синтеза сурфактанта – особого вещества,
призванного обеспечивать правильную работу альвеол и защищает их от образования
рубцовой ткани, т. е. развития фиброза. В результате развивается вирусная пневмония.
Вирусные частицы проникают в клетки альвеол, там
размножаются и впоследствии высвобождаются в легкие, а клетка погибает. Таким
образом, одновременно поражается большое количество альвеол, нарушается их целостность
и повышается проницаемость стенок. Это приводит к тому, что в них нарушаются
обменные процессы, жидкость проникает в межклеточное пространство, что приводит
к нарушению водно-солевого обмена. Поскольку в пораженных альвеолах скапливаются
разрушенные элементы клеток, лейкоциты, эритроциты, это приводит к отеку
легких. При разрушении поврежденных клеток стенки альвеол спадаются, что провоцирует
развитие нарушений дыхания, тяжесть которых зависит от объема поражения легких.
Как правило, начало развития коронавирусной инфекции
плавное. Изначально поднимается температура до субфебрильных значений, т. е. до
37,5°С,
и возникает слабость. Это может сопровождаться незначительным першением в
горле, покраснением, слезоточивостью глаз. Обусловленная вирусом SARS-CoV-2 пневмония обычно развивается на
8—9 день от начала заболевания. Во многих случаях это протекает бессимптомно, в
чем и заключается основное коварство воспаления легких такого типа. Иногда
пневмония возникает уже на 5—6 день от начала заболевания. У ряда больных это
сопровождается нарушениями работы ЖКТ, в том числе тошнотой, диареей, реже
рвотой, а иногда и появлением сыпи на коже. По собранным данным, подобное
протекание заболевания характерно для перенесения «короны» в менее тяжелой
форме.
На более поздних этапах развития пневмонии возникает
надсадный сухой кашель, боль в груди и одышка. Появление подобных признаков
является поводом для немедленного обращения за медицинской помощью, поскольку
характерное для коронавируса воспаление легких может приводить к тяжелым
последствиям, в том числе необратимому фиброзу, что существенно снизит качество
жизни, станет причиной инвалидности или даже смерти больного.

При прогрессировании воспалительного процесса в легких
наблюдается возникновение острого дистресс-синдрома, что сопровождается:
- повышением температуры тела до высоких значений,
вплоть до 39°С; - снижением артериального давления;
- учащением сердцебиения (тахикардией);
- прогрессированием дыхательной недостаточности, в
том числе усилением одышки, цианозом (посинением) носогубного треугольника,
задействованием в дыхании вспомогательной мускулатуры (мышц живота, шеи) и т.
д.
При тяжелой одышке больные стараются принять вынужденное положение тела: сидя, уперев руки перед собой в стул, кровать или колени.
Если в это время сделать КТ легких, на полученных снимках
будут видны обусловленные вирусным поражением двусторонние изменения в легких в
виде затемнений округлой формы, склонных сливаться между собой и формировать
так называемый рентгенологический признак «эффект матового стекла». После
разрешения воспалительного процесса, отмершие участки легких заменяются
фиброзными рубцами. Рентген не дает такой исчерпывающей информации, как КТ, и в
легких ситуациях при незначительном объеме поражений легких может вовсе
оказаться бесполезным, так как изменения не будут видны.

Также обусловленная коронавирусом пневмония сопровождается
поражением стенок сосудов легких с нарушением свертываемости крови. Это
приводит к образованию тромбов и резкому увеличению риска развития
тромбоэмболии.
Но если заболевание осложняется присоединением бактериальной
флоры, т. е. развитием вторичной вирусно-бактериальной пневмонии, клиническая
картина становится значительно ярче уже с первых дней. В таких ситуациях
больным будет досаждать сначала приступообразный сухой кашель, постепенно
сменяющийся влажным с отхождением густой, слизисто-гнойной мокроты.
Выраженная лихорадка – типичный признак бактериальных
инфекций. При этом она может сохраняться достаточно долго и плохо поддаваться
купированию жаропонижающими средствами. Нередко наблюдаются боли в груди разной
интенсивности, усиливающиеся при кашле, чихании, движениях.
В целом вирусная пневмония при адекватном лечении длится от 2-х недель до 4—6 недель.
Пневмония особенно опасна для пожилых людей старше 65—70
лет, а также лиц, имеющих сопутствующие заболевания, в частности:
- патологии сердечно-сосудистой системы, поскольку
их наличие повышает риск тяжелого течения заболевания и летального исхода; - сахарный диабет, как хроническое эндокринное
заболевание, сопровождающееся поражением мелких кровеносных сосудов, в том
числе легких, высокими концентрациями сахара в крови; - бронхиальную астму, хроническую обструктивную
болезнь легких, так как уже присутствует постоянный воспалительный процесс в
легких; - ВИЧ, онкозаболевания, в том числе пациентов, проходящих
лучевую терапию или химиотерапию, поскольку это снижает сопротивляемость
организма инфекциям и повышает риск протекания пневмонии в тяжелой форме.
Диагностика
Диагностика пневмонии после коронавируса в целом
осуществляется так же, как и в других случаях, т. е. включает сбор анамнеза, в
рамках чего врач выясняет, когда появились первые признаки заболевания, как оно
протекало, когда наступило ухудшение и т. д. Обязательно проводится
аускультация легких, во время которой можно услышать характерные хрипы,
заметить учащение сердцебиения и дыхания. Также обязательно измеряют сатурацию,
т. е. определяют уровень насыщения крови кислородом. Эта неинвазивная процедура
занимает меньше минуты и осуществляется с помощью пульсоксиметра, надеваемого
на палец больного.

Непременно проводится ПЦР тест на SARS-CoV-2, а также рентгенография органов грудной клетки или
компьютерная томография. В рамках диагностики пневмонии также обязательно выполняется:
- ОАК – показывает СОЭ, рост концентрации
лейкоцитов и лимфоцитов, лейкоцитарную формулу, а также ряд других параметров,
что позволяет установить наличие бактериальной инфекции, хотя не дает данных о
ее природе; - ОАМ – помогает установить характер
воспалительных изменений; - биохимический анализ крови – дает возможность обнаружить
наличие метаболических нарушений; - посев мокроты – позволяет уточнить диагноз и
точно определить возбудителя пневмонии или исключить присоединение
бактериальной или грибковой микрофлоры; - анализ крови на присутствие lg M и lg G на микоплазмы и хламидии;
- анализ крови на lg M и lg G COVID-19.
Все эти анализы крайне важны, поскольку позволяют установить
причину развития воспаления легких, его возбудителя и чувствительность к
различным лекарственным средствам. Это позволяет разработать наиболее
эффективную тактику лечения пневмонии.
Лечение пневмонии после COVID-19
Воспаление легких легкой степени тяжести может лечиться дома
под строгим контролем терапевта или педиатра. При этом важно обеспечить
максимальную изоляцию больного от остальных членов семьи. Если это возможно, и больной
способен сам себя обслуживать, стоит на время переехать в другое жилье для
полной самоизоляции. При отсутствии такой возможности больному следует
постараться выделить отдельное помещение, посуду, полотенце и т. д. Также
обязательно нужно регулярно проветривать комнату и проводить влажную уборку во
избежание заражения других членов семьи.

Больному, проходящему лечение пневмонии при коронавирусе в
домашних условиях, необходимо обеспечить обильное питье, причем желательно
отдавать предпочтение теплым напиткам, например, компоту, воде, морсу. Но от
кофеинсодержащих напитков, в частности кофе, чая, энергетиков, лучше
отказаться, так как они оказывают стимулирующее действие на нервную систему,
повышая активность и «отвлекая» организм от борьбы с инфекцией.
Обязательной госпитализации подлежат:
- больные в тяжелом состоянии с признаками острого
дистресс-синдрома; - дети младше 2-х лет;
- пожилые люди старше 65 лет;
- беременные женщины;
- больные, имеющие так же сахарный диабет,
бронхиальную астму, ХОБЛ, ИБС и другие тяжелые сопутствующие заболевания; - онкобольные, в особенности проходящие курс химиотерапии
или лучевой терапии.
При диагностировании изолированной вирусной пневмонии, т. е.
при получении отрицательных результатов анализов на бактериальную микрофлору,
пациентам назначаются препараты 4-х групп:
- противовирусные средства;
- интерфероны;
- дезинтоксикационные препараты;
- средства симптоматической терапии;
- витамины.
Таким образом, специфического лечения вирусной пневмонии не существует, а все мероприятия направлены на поддержание организма, пока иммунная система ведет борьбу с вирусом и вызванными им изменениями в легких.
При присоединении вторичной бактериальной инфекции
обязательно назначаются антибиотики. Но при пневмонии после коронавируса их
нередко назначают даже при отсутствии подтверждений наличия бактериальной
микрофлоры с целью снижения риска осложнения течения и без того опасного
воспаления легких. Поэтому антибиотики часто назначаются всем больным с
подтвержденным диагнозом COVID-19
и при пневмонии после него.
В особенно тяжелых случаях в состав медикаментозной терапии включают кортико
