Осложнения на головной мозг при отите
Причины, клиника, диагностика и лечение абсцесса головного мозга на фоне отита
Абсцесс головного мозга является очаговым гнойным процессом в паренхиме мозга, окруженным областью энцефалита.
Абсцесс головного мозга является вторичным по отношению к среднему отиту и отображает бимодальное распределение по возрасту, с пиками в педиатрической возрастной группе и в четвертом десятилетии. В большинстве случаев соотношение мужчин и женщин составило 3:1. Средний отит являлся основной причиной абсцесса головного мозга в прошлом, в настоящее время намного реже.
Хронический средний отит чаще вызывает абсцесс головного мозга, чем острый средний отит, холестеатома в настоящее время встречается в большинстве случаев. Большинство авторов сообщает, что отогенные абсцессы головного мозга, скорее всего, будут расположены в самом мозге (височной доле), чем в мозжечке; однако, большинство абсцессов мозжечка связаны с инфекциями среднего уха. С другой стороны, Murphy и Dubey обнаружили, что отогенные абсцессы чаще встречаются в мозжечке.
Смертность, связанная с отогенным абсцессом головного мозга, в эпоху антибиотиков продолжает снижаться. Bento и Migirov недавно зарегистрировали в общей сложности 14 пациентов с абсцессами головного мозга или мозжечка без смертельного исхода. Абсцессы мозжечка имеют большую вероятность летального исхода. Перманентные неврологические осложнения обычно связаны с абсцессами головного мозга.
В обзоре Penido отогенных внутричерепных осложнений постоянные неврологические осложнения, которые развились у всех восьми пациентов, были вторичными по отношению к абсцессу головного мозга.
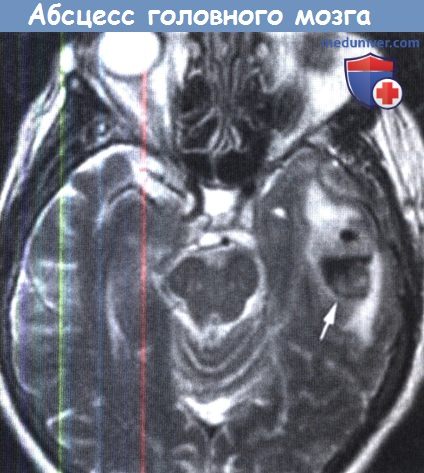
Хорошо инкапсулированный абсцесс головного мозга,
являющийся осложнением среднего отита.
а) Патофизиология. В абсцессе головного мозга, как правило, представлено множество организмов. Полимикробные культуры с высоким содержанием анаэробов представлены в различных исследованиях. Стрептококки и стафилококки— наиболее часто встречающиеся грамположительные микроорганизмы, выделяемые из абсцессов головного мозга. Escherichia coli и Proteus, Klebsiella и Pseudomonas являются типичными обнаруживаемыми грамотрицательными штаммами.
Микробиология абсцесса головного мозга зависит от иммунного статуса хозяина. Интересно отметить, что Н. influenzae редко встречается при отогенных абсцессах головного мозга.
Абсцесс головного мозга может быть результатом любого из трех процессов:
(1) близлежащего очага инфекции, такого как средний отит;
(2) гематогенного распространения из отдаленного очага инфекции, такого как хроническое гнойное поражение легких и
(3) черепно-мозговой травмы или операции в области головы.
Отогенные абсцессы головного мозга часто являются результатом венозного тромбофлебита, а не прямого поражения твердой мозговой оболочки. Пять процентов абсцессов головного мозга возникают вскоре после мастоидэктомии, например, когда в созданной открытой полости сосцевидного отростка сохраняется резидуальное воспаление.
Тромбофлебит обычно сопровождает формирование абсцесса головного мозга и должен быть пролечен соответствующим образом. Остеомиелит или грануляционная ткань вызывают ретроградный тромбофлебит дуральных сосудов, которые заканчиваются в белом веществе головного мозга, приводя к энцефалиту. Этот очаговый энцефалит прогрессирует до некроза и размягчения мозговой ткани (локального нагноения) с окружающим отеком. Примерно в течение двух недель капсула абсцесса окружается формирующейся грануляционной тканью.
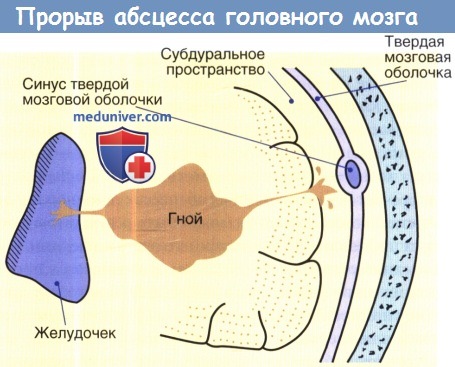
Формирование абсцесса головного мозга представляет собой путь от энцефалита к хорошо инкапсулированному некротическому очагу; тем не менее, многие авторы описали этапы формирования абсцесса мозга. Инкапсуляция более четко определяется в кортикальной части по сравнению с желудочковой, возможно, это объясняет склонность абсцессов к разрыву медиально в систему желудочка, а не в субарахноидальное пространство.
Созревание абсцесса головного мозга зависит от локальной концентрации кислорода, поражающего микроорганизма и иммунного ответа реципиента.
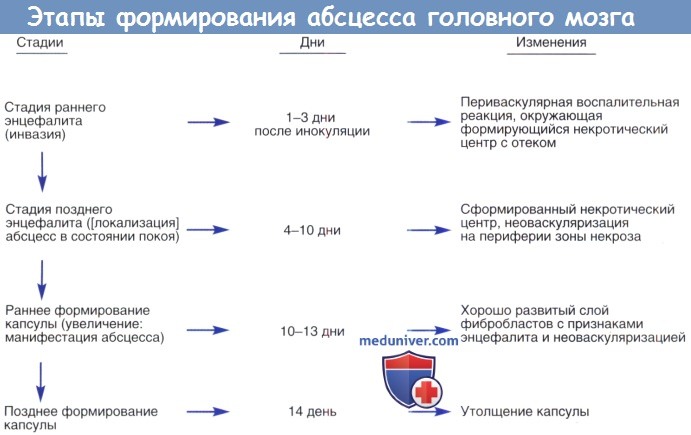
Этапы формирования абсцесса головного мозга и происходящие изменения.
б) Клиническая картина. Пациент выглядит очень «изможденным» и вялым и часто жалуется на глубокую костную боль. Иногда, вялотекущий мастоидит может вызвать абсцесс головного мозга. Зловонные, сливкообразные выделения из уха указывают на молниеносный, разрушительный процесс. Формирование абсцесса головного мозга проявляется триадой:
(1) головная боль,
(2) полноценная лихорадка и
(3) нарушения координации.
В последнее время полная триада встречается не часто. Симптомы могут проявляться за две недели до полного формирования абсцесса. Очаговая симптоматика зависит от расположения абсцесса. Абсцессы мозжечка провоцируют головокружение, атаксию, нистагм и рвоту. Поражения височной доли могут вызвать судороги. Обычно присутствуют сопутствующие признаки менингита. Отек диска зрительного нерва часто встречался в третьей стадии формирования абсцесса.
в) Компьютерная томография. КТ является очень полезной в оценке пациента с подозрением на отогенный абсцесс головного мозга. Сканирование обеспечивает раннее выявление абсцессов и улучшение результатов. Абсцесс головного мозга выглядит как гипоин-тенсивная зона, окруженная областью отека, такая конфигурация, известна как признак «кольца». Для оценки эффектов лечения, определения срока хирургического вмешательства может быть рекомендована серия КТ-исследований
МРТ также оказалась полезной и превосходит КТ в выявлении тонких изменений в паренхиме головного мозга и в выявлении распространения абсцесса в субарахноидальное пространство или в желудочек.
Одним из ограничений МРТ является то, что она не может представить подробную информацию о височной кости; таким образом, для оценки височной кости требуется выполнение КТ.

Схема прорыва абсцесса головного мозга в желудочек и в субдуральное пространство.
г) Лечение абсцесса головного мозга при отите. Пациент должен быть госпитализирован с немедленным лечением высокими дозами соответствующего антимикробного препарата. Лечение абсцесса головного мозга имеет приоритет над лечением первичного очага инфекции, потому что пациент тяжело болен и нейрохирургическая операция может спасти жизнь. Сначала пациент должен быть стабилизирован неврологически; только затем оперируют ухо, являющееся первичным очагом инфекции.
В настоящее время хирургическое лечение абсцессов головного мозга является спорным вопросом в связи с улучшенной диагностикой и наличием более эффективных антибиотиков. Решение иссекать или дренировать абсцесс головного мозга является одним из таких спорных моментов. Williams рекомендует аспирацию с высокими дозами соответствующих антибиотиков, считая, что этот режим связан с меньшим количеством постоянных неврологических осложнений. Le Beau et al. рекомендуют полное удаление, потому что считают, что это приводит к снижению смертности.
Нет единого мнения и о том, требуется ли нейрохирургическое вмешательство вообще, потому что внутривенное введение новых и более эффективных антибиотиков может привести к полному разрешению мелких абсцессов головного мозга, устраняя необходимость оперативного вмешательства.
– Также рекомендуем “Причины, клиника, диагностика и лечение тромбофлебита на фоне отита”
Оглавление темы “Осложнения среднего отита.”:
- Все осложнения острого среднего отита – воспаления уха
- Все осложнения хронического среднего отита – хронического воспаления уха
- История внутричерепных осложнений среднего отита
- Причины и механизмы развития внутричерепных осложнений среднего отита
- Причины, клиника, диагностика и лечение менингита на фоне отита
- Причины, клиника, диагностика и лечение абсцесса головного мозга на фоне отита
- Причины, клиника, диагностика и лечение тромбофлебита на фоне отита
- Причины, клиника, диагностика и лечение гидроцефалии на фоне отита
Источник
Все осложнения острого среднего отита – воспаления ухаКак писал Shambaugh в предисловии к книге «Хирургия уха», «ни одна отрасль медицинской науки не была изменена на более глубоком уровне, не продвинулась быстрее и не получила столько пользы от сульфаниламидов и антибиотикотерапии, как хирургия уха». Авторы вспоминают рассказы очевидцев о том, как после введения антибиотиков в Чикаго чудесным образом освобождались инфекционные больницы; это изменения нашло отражение и в отологии. В настоящее время проблема более коварна. Для молодого отиатра неприятным сюрпризом станут последствия вирусного поражения организма, когда у пациента с отитом в течение 12 часов развивается коматозное и почти предсмертное состояние. При написании данной главы авторы ставили задачу каталогизации и обобщения современных представлений о местных и внутричерепных осложнениях среднего отита в надежде, что катастрофические осложнения могут быть предотвращены при своевременном вмешательстве. Средний отит — это воспаление части или всего мукопериоста слуховой трубы, барабанной полости, антрума и всех пневматизированных пространств височной кости. Осложнения среднего отита определяются как распространение инфекции за пределы среднего уха. Как хронический, так и острый средний отит могут вызывать осложнения. До применения антибиотиков 52% осложнений были связаны с вирулентным острым средним отитом. В настоящее время наиболее частые осложнения возникают на фоне хронического среднего отита. Заболеваемость и смертность от осложнений можно минимизировать если хорошо знать специфические виды дренажа уха, основу патологического процесса, ранние проявления и симптомы осложнений. Эти обобщения важны в настоящее время, так как редкость возникновения осложнений ограничивает личный опыт многих отиатров.
а) Перфорация pars tensa барабанной перепонки как осложнение острого воспаления уха. Острый средний отит бактериальной природы обычно поражает детей дошкольного возраста, как правило, источником инфекции является носоглотка. Первоначально воспаление в среднем ухе протекает с нагноением, осложнениями и их разрешением. За экссудацией серозно-фиброзного содержимого в среднем ухе следует воспалительная стадия, гиперемия и отек слизистой оболочки. При нарастании объема жидкости в среднем ухе давление на барабанную перепонку увеличивается, и если не выполнена миринготомия, происходит перфорация барабанной перепонки, обычно в передне-нижнем квадранте. Боль стихает, интоксикация и лихорадка уменьшаются. В большинстве случаев после стихания воспаления перфорация спонтанно закрывается. В европеоидной популяции перфорация персистирует у 2% пациентов. Снижение слуха ассоциировано с перфорацией и обычно умеренное. Пробы Вебера и Ринне положительные с обеих сторон. Аудиометрические исследования подтверждают камертональные тесты. Причины кондуктивной тугоухости при перфорации барабанной перепонки рассмотрены в отдельной статье на сайте. Перфорация барабанной перепонки может быть закрыта хирургическим методом. Каковы шансы на успех мирингопластики в таких случаях? Дисфункция слуховой трубы уменьшает шансы успешной мирингопластики. К сожалению, точная предоперационная оценка слуховой трубы невозможна. Состояние противоположной слуховой трубы не является определяющим. Лучшая корреляция определяется между дисфункцией слуховой трубы и пневматизацией сосцевидного отростка. Результат эффективности мирингопластики тем выше, чем лучше пневматизация сосцевидного отростка, достигая 95%. б) Острый мастоидит/субпериостальный абсцесс как осложнение острого среднего отита. Острый мастоидит представляет собой распространение воспаления острого среднего отита на антрум и клетки сосцевидного отростка. Такое распространение возможно через вход в пещеру, соединяющий эпитимпанум с антрумом. По данным Nager, «легкое течение острого мастоидита всегда сопровождает острый средний отит, однако воспалительный процесс локализуется в надкостнице». Таким образом, любое воспаление барабанной полости лучше называть тимпаномастоидит. Обычные КТ и МРТ исследования выявляют «мастоидит» даже при отсутствии клинических данных, боли и болезненности над сосцевидным отростком или любого доказательства разрушения костных ячеек. В таких случаях несоответствия необходимо проследить развитие тимпатномастоидита в субпериостальный абсцесс: если во время тимпаномастоидита вход блокирован воспалительной тканью, слизисто-гнойное содержимое может скапливаться в антруме и смежных ячейках. При усугублении инфекционного процесса, продолжающемся блоке входа в пещеру и неадекватной антибактериальной терапии может возникнуть ретроградный тромбофлебит с отеком и целлюлитом мягких тканей заушной области, вызывая ипсила-теральную боль в заушной области, отек и индурацию. Если гнойный процесс не дренируется спонтанным или хирургическим путем, происходит разрушение костных стенок клеток сосцевидного отростка, что приводит к сливному мастоидиту. Начиная с этой стадии, прогрессирование идет непрерывно с возможностью следующих осложнений:
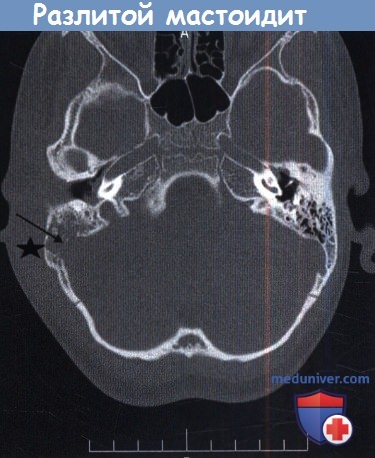
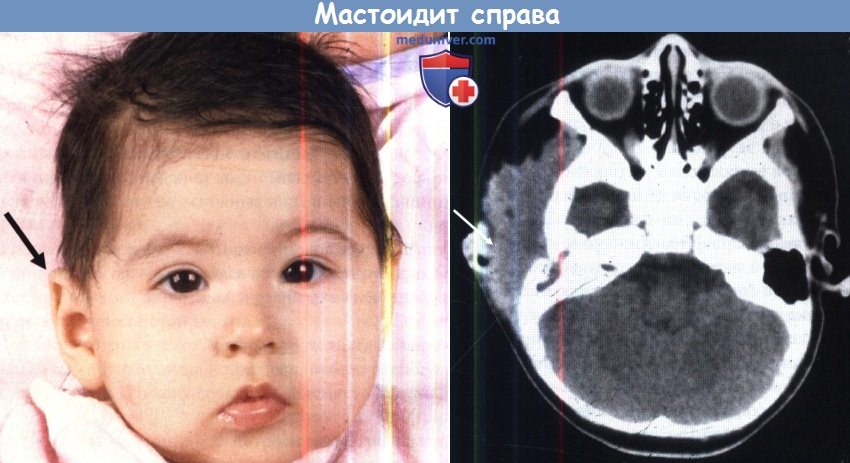
В многоцентровом исследовании 223 случаев мастоидита/острого среднего отита, Luntz et al. выявили, что в 88% случаев мастоидит возник у детей в возрасте до восьми лет. При поступлении в стационар в 22% случаях имелись местные или интракраниальные осложнения. Наиболее часто выявляли изолированную флору: Streptococcus pneumoniae, Streptococcus puogenes, Staphylococcus aureus, Staphylococcus (коагулазонегативный), Haemophilus influenzae, Pseudomonas aeruginosa. Культуры Pseudomonas spp. выявлены у 18 пациентов (8%), но следует отметить, что у 50% из них образец материала был взят из наружного слухового прохода. У 12 из 18 пациентов излечение произошло без осложнений, хотя противосинегнойные антибиотики не использовались. Эти авторы также обнаружили, что лечение антибактериальными каплями при остром среднем отите не гарантирует отсутствие мастоидита. Ранняя миринготомия позволяет обеспечить менее осложненное течение мастоидита. Несливной мастоидит эффективно лечат, используя внутривенное введение специфических антибиотиков, миринготомию и установление вентиляционной трубки (шунта). Однако в 20% случаев такого лечения недостаточно, и необходимо выполнить кортикальную мастоидэктомию. Внимательное наблюдение за такими детьми, позволяет предотвратить развитие серьезных осложнений. Разлитой мастоидит и субпериостальный абсцесс требуют детальной оценки и выполнения рентгенологического обследования. Лечение включает антибактериальную терапию препаратами четвертого поколения, миринготомию и кортикальную мастоидэктомию. Важно помнить, что у младенцев и маленьких детей шилососцевидное отверстие располагается на латеральной поверхности сосцевидного отростка. Следовательно, заушный разрез должен быть модифицирован и не должен спускаться ниже дна наружного слухового прохода с мониторингом лицевого нерва. Иммунокомпрометированные пациенты более восприимчивы к развитию разлитого мастоидита. Пациент на рисунке ниже был ВИЧ-позитивным. После эпизода острого среднего отита развился зигоматицит. При неадекватном лечении острого среднего отита могут возникнуть осложнения. Подострое течение среднего отита, следствие неадекватной терапии, замедляет стихание первичных симптомов острого отита, с прогрессированием заболевания и формированием острого мастоидального абсцесса без типичной интоксикации. Holt и Gates описали опыт лечения девяти пациентов с так называемым маскированным мастоидитом, у которых возникли интратемпоральные и/или внутричерепные осложнения. История заболевания в таких случаях представляет персистируютцее слабое раздражение, диарею и пульсацию в ухе после кажущегося улучшения острого отита после применения антибактериальных препаратов. Вялотекущее воспаление было обнаружено Meyerhoff et al. в височных костях при остром среднем отите. Основываясь на клинических данных, авторы заключили, что анаэробная флора, такая как Peptococcus spp. и Bacteriodes spp., развиваются в анаэробной среде сосцевидного отростка при блоке входа в пещеру грануляционной тканью. Эти анаэробные микроорганизмы обладают высокой вирулентностью и приводят к развитию остеита с минимальной или отсутствующей болью. У пациента на рисунке ниже выявлен безболезненный отек заушной области. Как часто бывает в таких случаях, барабанная перепонка утолщена, но интактна. При КТ выявлен субпериостальный абсцесс, потребовавший хирургического дренирования и кортикальной мастоидэктомии. В девяти случаях маскированного мастоидита Holt и Gates обнаружили ассоциированные осложнения, включавшие эпидуральный абсцесс (2 случая), паралич лицевого нерва (1), менингит и эпидуральный абсцесс (1), менингит (2), абсцесс мозга (2), и энцефалит (1). Важно очень внимательно следить за этим коварным заболеванием и при возможности выполнять КТ височной кости для исключения осложнений. При остром осложнении среднего отита необходимо выполнить КТ с контрастированием для выявления тромбофлебита или внутричерепных осложнений.
в) Петрозит как осложнение острого среднего отита. Петрозит (известный как апицит) — воспаление пневматизированных ячеек каменистой порции височной кости и редкое осложнение острого среднего отита. У многих людей верхушка пирамиды височной кости мало пневматизирована, при этом выделяют два основных вида пневматизации: Schuknecht классифицировал петрозит на острый и хронический. Острый петрозит: С точки зрения патологии острый петрозит аналогичен острому тимпаномастоидиту, описанному ранее. В большинстве случаев воспаление разрешается самостоятельно, бессимптомно. Если продукты воспаления сохраняются, то может возникнуть остеит в верхушке пирамиды височной кости, что приводит к диплопии и ретро-орбитальной боли. Компрессия отводящего нерва в канале Дорелло под связкой Грубера (каменисто-клиновидной), вызывает паралич ипсилатеральной латеральной прямой мышцы. Ипсилатеральный тройничный нерв, расположенный на верхушке пирамиды, также воспаляется, что приводит к ретро-орбитальным болям. Триада симптомов: средний отит, ипсилатерельная ретро-орбитальная боль, парез отводящего нерва известна как синдром Градениго. Диагноз подтверждается КТ-исследованием височной кости с высоким разрешением. Хронический пертозит: В дополнение к воспалительным изменениям происходит формирование новой костной ткани и резорбция. Остеит, затрагивающий костный лабиринт, твердую мозговую оболочку или вены, может вызывать лабиринтит, менингит, эпидуральный абсцесс или абсцессы мозга. Лечение петрозита включает системную антибактериальную терапию и хирургический дренаж. Первый этап включает выполнение мастоидэктомии с обнажением полукружных каналов. В этом случае можно подойти к верхушке несколькими доступами в зависимости от расположения инфекционного процесса, пневматизации височной кости и слуха. При глухом ухе транслабиринтный и чрезуш-ный доступы являются наиболее простыми и обеспечивают хороший обзор верхушки. Данный доступ возможен и при сохранившемся слухе, когда клиническое состояние угрожает жизни пациента, так как этот подход считается более удобным и безопасным, однако приведет к потере слуха. При переднем расположении более оптимальным считается трансулитковый доступ. При слышащем ухе подвисочный и подулитковый доступы обеспечивают подход к переднему расположению патологического очага. Ретролабиринтные или субаркуатные доступы позволяют выполнить дренаж задних клеток с сохранением слуха. г) Паралич лицевого нерва как осложнение острого воспаления уха. У детей чаще возникает вторичный паралич лицевого нерва после перенесенного острого среднего отита. Как и при других осложнениях острого среднего отита, риск развития снижает назначение антибиотиков. Обычно первые симптомы паралича возникают спустя несколько дней после начала острого среднего отита. Паралич лицевого нерва редко возникает как начальный симптом острого среднего отита. Патофизиология: Пути распространения патологического процесса: Микроорганизмы, вызывающие паралич лицевого нерва, схожи с таковым при остром среднем отите. Гнойный процесс или остеит вокруг обнажившегося нерва приводит к воспалению и отеку нерва. Токсины и ишемия играют второстепенную роль. Лечение:
д) Лабиринтит как осложнение острого воспаления уха. По классификации Schuknecht выделяют три типа лабиринтита: Серозный лабиринтит является осложнением острого или хронического среднего отита. Предполагается, что экзотоксины бактерий проникают во внутреннее ухо через овальное или круглое окно или фистулу лабиринта. Как осложнение острого среднего отита наиболее вероятны первые два пути распространения инфекции. Согласно Schuknecht, в острой фазе нет клинических признаков для дифференци-ровки серозного и гнойного лабиринтита. Диагноз ретроспективный. Если вестибулярные и слуховые функции частично или полностью восстанавливаются, можно сделать вывод о том, что лабиринтит был серозным. Margolis et al. исследовали слух на высоких частотах у детей, перенесших острый средний отит в контрольной группе. Было обнаружено, что в группе детей, перенесших острый средний отит, снижение слуха на высоких частотах встречалось чаще. В дополнение к антибактериальной терапии среднего отита при выявлении или подозрении на лабиринтит следует назначать адьювантную терапию глюкортикостероидами. – Также рекомендуем “Все осложнения хронического среднего отита – хронического воспаления уха” Оглавление темы “Осложнения среднего отита.”:
|
Источник