Осложнение после пневмонии на почки может быть

Пневмония – это острое инфекционное заболевание, характеризующееся поражением паренхимы лёгких. Осложнения после воспаления лёгких у взрослых встречаются в случае несвоевременно начатой бактериальной терапии, тяжёлом клиническом течении и высокой степени патогенности микробного агента. Для их диагностики в Юсуповской больнице используют современные аппараты ведущих европейских, американских и японских производителей, инновационные методики лабораторной диагностики и оценки функционального состояния дыхательной и сердечно-сосудистой системы.

Осложнения после пневмонии у взрослых можно предотвратить. Пульмонологи клиники терапии применяют европейские стандарты лечения воспаления лёгких, используют зарегистрированные в РФ препараты, обладающие высокой эффективностью и минимальным спектром побочных эффектов. Физиотерапевтические процедуры, массаж и лечебная физкультура улучшают дренажную функцию бронхов, разжижают мокроту, повышают общую и местную сопротивляемость.
Осложнения у взрослых
Наиболее часто при пневмонии развиваются внутрилегочные деструктивные процессы и плевральные осложнения. Гнойные осложнения пневмонии у взрослых возникают в том случае, если воспаление лёгких вызывают стафилококки, синегнойная палочка, отдельные виды стрептококков, гемофильная палочка, клебсиелла. На месте клеточных инфильтратов могут образоваться буллы (образования в виде воздушных пузырьков) и абсцессы. Нагноение легочной ткани сопровождается высокой температурой, признаками интоксикации, нейтрофильным лейкоцитозом. Опорожнения гнойника происходит или в бронх, вызывая сильный кашель с отхождением гнойной мокроты, или в плевральную полость.
Довольно часто развиваются следующие плевральные осложнения после воспаления лёгких:
- синпневмонический плеврит;
- метапневмонический плеврит;
- пиопневмоторакс.
Синпневмонический плеврит возникает при пневмониях, вызванных пневмококком, гемофильной палочкой типа β, стафилококком, псевдомонадами. В большинстве случаев выпот определяется только в косно-диафрагмальном синусе, но иногда занимает всю плевральную полость. При пневмококковом плеврите экссудат жидкий, с хлопьями фибрина. Если воспаление плевры вызывает гемофильная палочка, образуется геморрагический выпот. При стафилококковом плеврите гной сливкообразный.
Метапневмонический плеврит развивается при пневмококковой инфекции. Выпот в плевральной полости появляется через 1-2 дня нормальной температуры. Пациенты жалуются на общую слабость, отсутствие аппетита, у них до 40-41оС повышается температура тела.
Пиопневмоторакс развивается при прорыве абсцесса или буллы в плевральную полость. У пациентов появляется резкая боль в грудной клетке, нарушается дыхание, развивается дыхательная недостаточность. При накоплении воздуха в плевральной полости происходит смещение средостения в здоровую сторону.
Дыхательная недостаточность является грозным осложнением пневмонии. Различают следующие классические признаки дыхательной недостаточности:
- проявления гипоксемии (недостаточного содержания кислорода в крови);
- симптомы гиперкапнии (низкого содержания углекислоты в артериальной крови);
- одышка;
- синдром слабости и утомления дыхательной мускулатуры.
Наиболее распространённым осложнением пневмонии является хронический бронхит. Он сопровождается постоянным раздражение бронхов, сухим, травмирующим кашлем. С течением времени хронический бронхит может перетекать в бронхиальную астму. Это заболевание, характеризующееся приступами удушья. При тяжёлых формах пневмонии может развиться инфаркт лёгкого. После его разрешения образуется фиброз легочной ткани. Он представляет собой разросшуюся соединительную ткань. Она гораздо плотнее паренхимы лёгкого и не может выполнять дыхательной функции.
Дисбактериоз развивается вследствие подавления антибиотиками нормальной микрофлоры кишечника и усиленного роста патогенных микроорганизмов. При приёме больших доз антибактериальных препаратов может развиться нарушение секреторной функции печени и поджелудочной железы. Врачи Юсуповской больницы при назначении антибиотиков не превышают допустимых доз и рекомендованных сроков лечения, назначают больным пневмонией нетоксичные антибиотики.
После воспаления лёгких всегда отмечается ослабление иммунитета. Для восстановления защитных сил организма врачи назначают иммуномодулирующие препараты, витамины, микроэлементы. После полного выздоровления пациентам рекомендуют больше времени проводить на свежем воздухе, избегать контактов с больными гриппом и острыми респираторно-вирусными заболеваниями, не переохлаждаться.
Лечение осложнений
Пациентов с осложнениями воспаления лёгких госпитализируют в клинику терапии или отделение реанимации и интенсивной терапии. При необходимости хирургического лечения их переводят в отделения торакальной хирургии клиник-партнёров. Консервативная терапия абсцесса лёгкого включает в себя соблюдение постельного режима, придание пациенту дренирующего положения несколько раз в день на 10-30 минут для улучшения оттока мокроты.
Сразу же после установки диагноза пациенту назначают антибактериальные и иммуномодулирующие препараты, проводят дезинтоксикационную терапию. Для детоксикации в Юсуповской больнице применяют плазмаферез. Если естественного дренирования недостаточно, проводят бронхоскопию с активной аспирацией полостей и с промыванием их растворами антисептиков. В полость абсцесса вводят антибиотики. Если гнойная полость расположена на периферии лёгкого, прибегают к трансторакальной пункции. При низкой эффективности консервативной терапии выполняют резекцию лёгкого (удаляют его часть).
Лечение пиопневмоторакса проводят в условиях отделений торакальной хирургии клиник-партнёров. Пациентам с острой и осложнённой формой заболевания экстренно проводят плевральную пункцию для эвакуации воздуха и снятия напряжённого пневмоторакса, после чего дренируют плевральную полость и проводят активную аспирацию гноя. При небольших закрытых гнойных полостях повторные промывания полости плевры растворами антибактериальных препаратов сочетают с активным аспирационным дренированием.
Пациентам назначают инфузионную терапию, проводят экстракорпоральную детоксикацию (плазмаферез), оксигенотерапию, вводят сердечные гликозиды и кортикостероиды. Одновременно применяют пассивную и активную иммунизацию, проводят иммунокоррекцию. При наличии открытого бронхоплеврального сообщения интраплеврально вводят йодолипол и йодинол, проводят временное закрытие бронха поролоновой губкой в процессе бронхоскопии. В случае неэффективности дренирования в течение нескольких суток прибегают к оперативному вмешательству.
Для лечения дыхательной недостаточности при пневмонии врачи Юсуповской больницы назначают комплексную терапию, направленную на восстановление бронхиальной проходимости. Пациентам назначают бронхолитические, муколитические и отхаркивающие средства, проводят кислородную терапию. При наличии показаний в отделении реанимации и интенсивной терапии проводят искусственную вентиляцию лёгких с помощью стационарных и переносных аппаратов ИВЛ экспертного класса.
Важными составляющими комплексной терапии дисбактериоза после пневмонии являются:
- соблюдение диеты (в рацион включают кисломолочные продукты, обогащённые живыми бифидобактериями);
- подавление патогенной микрофлоры антибиотиками или бактериофагами;
- применение препаратов, нормализующих состав микрофлоры кишечника (бифиформ, бифидумбактерин, бификол, хилак, линекс).
Записаться на приём к пульмонологу можно по телефону. Врачи Юсуповской больницы применяют индивидуальные схемы лечения воспаления лёгких, дифференцировано подходят к тактике ведения пациентов с осложнениями пневмонии. Все сложные случаи обсуждаются на заседании экспертного Совета с участием профессоров и врачей высшей категории.
Источник
Какой процент смертности от пневмонии? Обычно он достигает уровня 8–9%. Высокий риск летального исхода связан с тяжелым течением заболевания и несвоевременно оказанной медицинской помощи.
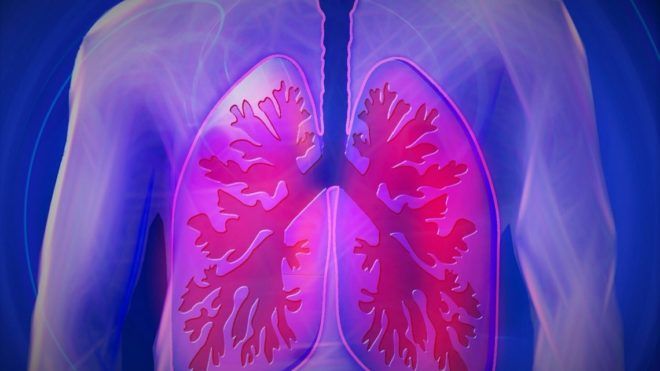
Причины воспаления легких
Воспаление легких возникает, когда их поражают определенные патогенные микроорганизмы. Чаще всего они проникают через дыхательные пути вместе с воздухом. Иногда возбудитель заболевания может переместиться из других очагов воспаления в организме.
Самыми распространенными возбудителями пневмонии называют следующие бактерии:
- стрептококк;
- золотистый стафилококк;
- легионелла;
- гемофильная палочка.
Часто пневмония развивается как осложнение после перенесенного гриппа или оспы. В данном случае легкие поражают грибы.
Классификация пневмоний
Существует несколько классификаций пневмоний по разным признакам.
Классификация в зависимости от характера попадания инфекции в дыхательную систему
Воспаление легких может быть:
- внебольничным. Заболевание развивается в домашних условиях, чаще всего протекает благоприятно;
- внутрибольничным. Пневмония развивается в условиях стационара, существует большая вероятность летального исхода;
- аспирационным. Заболевание развивается после попадания в дыхательные пути посторонних предметов.

Формы пневмонии
Существуют следующие формы пневмоний:
- односторонняя. Происходит поражение только одного легкого;
- двусторонняя. Воспаление происходит в обоих легких;
- очаговая. Поражается лишь небольшая часть легочной ткани;
- сегментарная. Воспаляется один или несколько сегментов легкого;
- долевая. Воспаляется целая доля легкого;
- тотальная. Самая тяжелая форма пневмонии, когда происходит поражение практически всей легочной ткани.
Особенности развития геморрагической пневмонии
Геморрагическая пневмония сопровождается появлением большого количества эритроцитов в бронхиальном секрете. Особенностью заболевания считается его молниеносное течение. Воспаление легких сопровождается выраженной дыхательной недостаточностью, кровохарканием, отеком легких.
Заболевание имеет как бактериальную, так и вирусную природу происхождения. Часто оно развивается как осложнение после перенесенной чумы, оспы, гриппа (вызванного вирусом А/Н1N1).
Почему люди умирают от пневмонии
Гибель от пневмонии распространенное явление. Смерть наступает очень быстро, иногда всего за 2 дня после развития заболевания. Это происходит из-за наступления тяжелых осложнений. Риск смерти при воспалении легких существенно снижается, если своевременно провести соответствующее лечение.
Сепсис
Смертельный исход пневмонии объясняется заражением крови. Болезнетворные микроорганизмы, поразившие легкие, проникают в кровоток и распространяются по всему организму. В результате у больного развивается септический шок, что и станет причиной неблагоприятного исхода. Несмотря на наличие большого количества антибиотиков последнего поколения, вероятность наступления сепсиса при воспалении легких довольно высока.
Инфекционно-токсический шок
Возникает, когда болезнетворные организмы в легких, выбрасывают в организм человека продукты своей жизнедеятельности. Они негативно сказываются на всех функционировании всех органов и систем, что приводит к следующим последствиям:
- критически снижаются показатели давления;
- нарушается деятельность сердца;
- останавливается фильтрация почек.

При развитии токсического шока из-за критического снижения давления нарушается кровообращение, останавливается дыхание и наступает клиническая смерть.
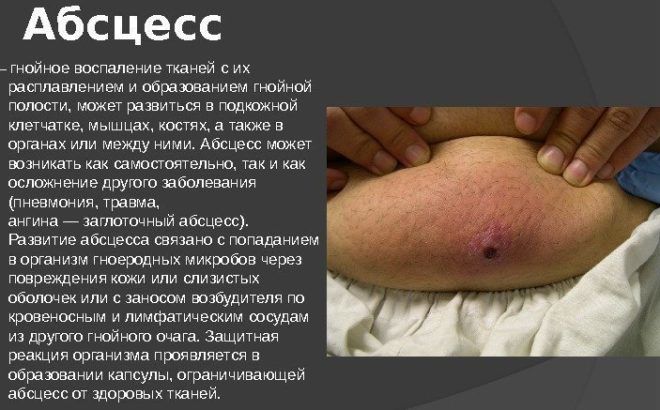
Абсцесс
Высокий уровень смертности от пневмонии объясняется развитием абсцесса. Он сопровождается образованием в легких ограниченных полостей, которые заполняются гноем. Характерный признак такого осложнения – выделение мокроты с неприятным запахом.
Лечение абсцесса может происходить хирургическим путем. Если своевременно не провести операцию, полости с гноем лопаются, и он распространяется по всей плевральной полости.
Дистресс-синдром
Смерть от пневмонии может наступить из-за резкого снижения уровня кислорода в крови и нарушением функционирования легких. На фоне таких негативных явлений развивается отек легочной ткани. Спасти больного можно только в том случае, если была своевременно выполнена искусственная вентиляция дыхания.

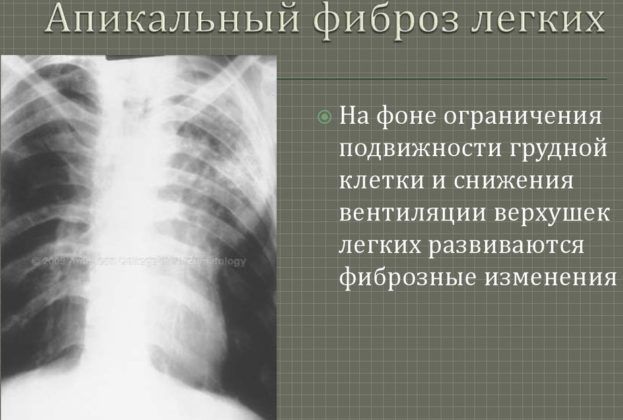
Фиброз
Смертельный исход пневмонии довольно распространен из-за развития фиброза. Он сопровождается замещением здоровой легочной ткани на соединительную. В таких условиях полноценное выполнение дыхательной функции невозможно. При развитии фиброза человек ощущает боль в груди, резкое ухудшение самочувствия.
Группы риска
 Риск смерти при пневмонии существенно выше у людей, достигших 60-летнего возраста. Это объясняется естественным износом всех органов и систем, которые неспособны эффективно противостоять негативному воздействию возбудителей заболевания. Около 15% случаев летального исхода при воспалении легких приходится на детей до 5 лет. Это объясняется несовершенностью их иммунной, дыхательной и прочих систем.
Риск смерти при пневмонии существенно выше у людей, достигших 60-летнего возраста. Это объясняется естественным износом всех органов и систем, которые неспособны эффективно противостоять негативному воздействию возбудителей заболевания. Около 15% случаев летального исхода при воспалении легких приходится на детей до 5 лет. Это объясняется несовершенностью их иммунной, дыхательной и прочих систем.
Молодые люди в возрасте 16–50 лет встречаются с пневмонией не так часто (5–10%). При этом риск летального исхода при таком заболевании не превышает 1–3%. Несмотря на данные показатели, молодые люди не должны пренебрегать обращением к врачу и своевременным лечением воспаления легких.
Какие люди чаще сталкиваются с осложнениями воспаления легких
В группе риска находятся люди, страдающие от следующих недугов:
- алкоголизм. Спиртные напитки нарушают работу всего организма, что делает его безоружным перед инфекциями;
- сердечные недуги – недостаточность, пороки, перенесенные инфаркты;
- сбои в работе дыхательной системы;
- сахарный диабет;
- иммунодефициты разной этиологии;
- выраженная почечная недостаточность;
- травматическое поражение грудной клетки.
Смерть от пневмонии чаще наступает у людей, которые по состоянию здоровья соблюдают постельный режим. Риск неблагоприятного исхода на фоне воспалительного заболевания выше у пациентов, проживающих в неблагоприятных условиях, имеющих вредные пристрастия.
Как предупредить развитие осложнений при пневмонии
Риск смерти при воспалении легких довольно высокий, несмотря на хорошо развитую медицину. Предупредить развитие опасных для жизни осложнений можно, если соблюдать следующие рекомендации:

Отказ от вредных привычек для предотвращения осложнений при пневмонии
- при появлении первых симптомов заболевания не стоит тянуть с обращением к врачу и сдачей необходимых анализов;
- не стоит пренебрегать рекомендациями специалистов относительно лечения;
- необходимо отказаться от всех вредных привычек – курения, злоупотреблением алкоголем и прочего;
- при наличии хронических заболеваний не нужно забывать об их лечении;
- на протяжении всего года необходимо закаливаться, заниматься физкультурой и постоянно двигаться;
- не следует пренебрегать рациональным питанием, что положительно сказывается на работе всех органов и систем;
- в холодное время года рекомендуется дополнительно принимать витаминно-минеральные комплексы;
- в период эпидемии гриппа рекомендуется не посещать мест большого скопления людей;
- следует постоянно гулять на свежем воздухе и регулярно делать проветривания.
Внимательное отношение к своему здоровью снизит вероятность гибели от пневмонии. Особенно это правило касается людей, находящихся в группе риска. При первых признаках респираторных заболеваний они должны обращаться к врачу, чтобы предупредить развитие тяжелых осложнений.
Видео по теме: Как не умереть от воспаления легких
Источник
Пневмонией называют воспаление легочной ткани, сопровождающееся затруднением кислородного обмена в результате заполнения воздухоносных путей гноем и другими патологическими жидкостями. Существует несколько разновидностей заболевания: госпитальная (нозокомиальная), негоспитальная и аспирационная.
Как правило, воспаление возникает из-за Streptococcus pneumoniae, что, соответственно, приводит к пневмококковому поражению. Причиной развития пневмонии в атипичной форме являются вирусы, грибки, ряд бактерий и химические вещества (пр. выдыхаемого содержимого желудка).
При своевременном и адекватном лечении болезнь отступает достаточно быстро. Трудности в течении пневмонии наблюдаются у пожилых людей, а также при наличии хронических заболеваний.
Тяжелые инфекции требуют оперативного и радикального лечения в условиях стационара. В группу риск попадают также груднички, особенно больные диабетом, хроническими патологиями легких. Часто воспаление легких диагностируется у курящих мужчин, особенно зимой.
Осложнения при воспалении легких требуют срочной госпитализации.
Восстановление после заболевания
- Состояние больного, как взрослого, так и ребенка, улучшается спустя 3-5 суток с момента начала терапии антибиотиками.
- Должны уменьшиться симптомы кашля и лихорадки.
- Стоит отметить, что кашель наблюдается еще на протяжении месяца, хотя многие спустя неделю могут вернуться к привычным условиям жизни.
- Через месяц или полтора после постановки диагноза нужно снова посетить врача, чтобы подтвердить выздоровление и исключить наличие неприятных последствий.
Легочные и другие осложнения пневмонии
В основном данная патология успешно устраняется и не влечет за собой серьезных последствий, однако пациенты, попадающие в группу риска, должны быть предельно осторожны. Осложнения, как правило, связаны с легкими или приемом лекарств. Часто воспаление приводит к обострению имеющихся хронических патологий, например, обструктивному легочному заболевания (эмфизема) или застойной сердечной недостаточности.
Часто встречающиеся осложнения после пневмонии у взрослых и детей:
- Плеврит;
- Септицемия и бактериемия (заражение крови);
- Абсцесс легких;
- Апноэ или дыхательная недостаточность;
- Проблемы с сердцем;
- Диарея, сыпь из-за принимаемых медикаментов.
Плеврит после воспаления легких
Плевра – это два тонких шара между грудной клеткой и легкими. Воспаление плевры – плеврит – часто возникает как у детей, так и у взрослых. Немного реже встречается экссудативный плеврит – скопление жидкости в этом пространстве. Жидкость затрудняет дыхание, оказывая давление на легкие.
- Как правило, организм самостоятельно справляется с плевральным выпотом еще в ходе течения заболевания.
- Иногда случается, что происходит инфицирование экссудата бактериями, в результате развивается нагноение (эмпиема плевры).
- Инфицированная жидкость удаляется с помощь тонкой иглы, но в тяжелых случаях (повреждения плевры, легких) прибегают к хирургическому вмешательству.
Легочный абсцесс
Данная патология встречается редко и в основном у людей, страдающих тяжелыми формами хронических заболеваний.
- Осложнение характеризуется появлением полостей в легких и скоплением в таковых гноя.
- В симптоматику абсцесса входит припухлость пальцев на верхних и нижних конечностях, а также неприятных запах отходящих мокрот.
Терапия заключается во внутривенном введение антибиотиков. В дальнейшем, на протяжении месяца или полтора, нужно будет пить соответствующие таблетки.
Курс нельзя прерывать, даже в случае значительно улучшения состояния больного.
Заражение крови и бактериемия
Бактериемия – заражение крови бактериями. При отсутствии лечения токсины последних накапливаются в организме. Иммунная система начинает вырабатывать цитокины, вызывающие воспаление. В итоге развивается септицемия.
В симптоматику входит:
- Температура выше 38°C;
- Учащенное дыхание и сердцебиение;
- Гипотония, провоцирующая головокружения;
- Дезориентация;
- Снижение диуреза;
- Влажность и бледность кожи;
- Потери сознания.
Инфекция может распространиться по другим частям организма, провоцируя перитонит, менингит, эндокардит или септический артрит. Терапия предполагает внутривенное введение больших доз антибиотиков.
Влияние пневмонии на сердце
Как правило, такие состояния возникают при негоспитальной пневмонии. Риск поражения эндокарда (внутренняя оболочка сердца) повышается у людей при сепсисе и наличии хронической патологии сердца.
Инфекционный эндокардит часто возникает при стафилококковой бактериемии у детей, которые не страдают структурными патологиями сердца. Взрослые чаще болеют при наличии дегенеративных сердечных заболеваний. Принцип лечения обеих групп пациентов одинаков – антибиотикотерапия на протяжении 1-2 месяцев.
Укажите частое осложнение после пневмонии у недоношенных детей
У таких малышей встречаются как легочные, так и внелегочные патологии, вызванные воспалением.
К первым относятся:
- ателектаз;
- пневмоторакс;
- вышеупомянутый плеврит.
Ко вторым:
- отит;
- ДВС-синдром;
- парез кишечника;
- геморрагический синдром;
- склерема;
- гипотрофия;
- недостаточность надпочечников;
- гемодинамические расстройства;
- метаболические нарушения.
Что касается последних, чаще всего осложнения пневмонии у детей включают:
- смешанный ацидоз;
- гипербилирубинемию;
- гипогликемию;
- гипонатриемию;
- гипокалиемию;
- гипокальцемию.
У недоношенных грудничков часто встречается Кравец симптом – пенистые выделения изо рта. Это обусловлено низкой резорбционной способностью тканей легких, застойными явлениями в них. Именно поэтому у больных недоношенных малышей часто слышны крепитирующие хрипы при воспалении.
Гораздо чаще осложнения после пневмонии у недоношенных детей сопровождаются синдромом персистирующего фетального кровообращения, а в дальнейшем – синдромом открытого артериального протока. Нередко наблюдается нарушение периферического кровообращения – отечность, мраморный рисунок кожи, ее серый цвет, холодные кисти и стопы.
Рекомендуется проводить рентгенографию, так как исследование позволяет выявить такие осложнения как абсцесс, ателектаза, пневмоторакс и др.
Стоит отметить, что пневмония может привести к смерти новорожденного, особенно недоношенного.
Осложнения очаговой и крупозной пневмонии
В остром периоде заболевания жизненно важные органы могут поражаться микробными токсинами и продуктами распада легочной ткани. В число таковых входят:
- острая сердечная и дыхательная недостаточность;
- инфекционно-токсический шок;
- миокардит;
- перикардит;
- отек легких;
- психоз;
- анемия;
- нарушения свертываемости крови.
Осложнения крупозной пневмонии включают гнойные процессы:
- абсцесс и гангрену легкого;
- эмпиему плевры;
- плеврит;
- сепсис;
- менингит.
С одинаковой частотой они наблюдаются как при очаговой, так и при крупозной пневмонии. Часто заболевание негативно влияет на ЖКТ, провоцируя желудочно-кишечные кровотечения, тромбоз брыжеечных вен, острый холецистит.
Профилактика развития осложнений пневмонии
Люди, попадающие в группы риска, по рекомендации ВОЗ должны ежегодно проходить вакцинацию против гриппа.
- Вакцины разрабатываются из штаммов вирусов, которые по прогнозу будут активными в текущем году. Такое мероприятие позволит снизить риск появления вирусной пневмонии.
- Также существуют вакцины против Streptococcus pneumoniae. Для людей, находящихся в группе риска оппортунистических инфекций, пневмококковая прививка может стать хорошей поддержкой ослабленного иммунитета.
- Родители маленьких детей, а также взрослые должны обращаться в поликлинику сразу же при появлении первых симптомов простуды, ОРВИ, при затяжном кашле.
- Вовремя обнаруженную болезнь устранить намного проще, чем прогрессировавшую. Очень важно в период лечения вести здоровый образ жизни, взрослым нельзя курить и пить спиртное. Рекомендуется сбалансированное питание, чередование труда и отдыха, умеренные физические нагрузки.
- Эффективная профилактика – это и инфекционный контроль. Обычно такие мероприятия реализуют в медучреждениях, но в быту тоже важно придерживаться ряда правил, например, часто мыть руки, обрабатывать их спиртосодержащими средствами.
Подавляющее число пациентов успешно выздоравливает, но не являются исключением случаи летального исхода. Смертность колеблется от 5 до 10% среди больных, попавших в больницу.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Источник
