Оперативное лечение ожогов у детей


Ожоги у детей – разновидность травмы, возникающей при поражении тканей физическими и химическими факторами (тепловой энергией, электричеством, ионизирующим излучением, химикатами и др.). Клиника ожогов у детей зависит от воздействовавшего фактора, локализации, глубины, обширности повреждения тканей и включает местные (боль, гиперемию, отек, образование пузырей) и общие проявления (шок). Главными задачами диагностики ожогов у детей является определение характера ожоговой травмы, глубины и площади повреждения, для чего используются инфракрасная термография, измерительные методики. Лечение ожогов у детей требует проведения противошоковой терапии, туалета ожоговой поверхности, наложения повязок.
Общие сведения
Ожоги у детей – термическое, химическое, электрическое, лучевое повреждение кожных покровов, слизистых оболочек и подлежащих тканей. Среди общего числа лиц с ожоговой травмой дети составляют 20–30%; при этом почти половина из них – это дети до 3-х лет. Уровень летальности в связи с ожогами среди детей достигает 2-4%, кроме этого около 35% детей ежегодно остаются инвалидами. Высокая распространенность ожогов в детской популяции, склонность к развитию ожоговой болезни и тяжелых послеожоговых расстройств ставят вопросы предупреждения и лечения ожоговой травмы у детей в число приоритетных в детской хирургии и травматологии.
Особенности детской анатомии и физиологии таковы, что кожа у детей тоньше и нежнее, чем у взрослых, имеет развитую кровеносную и лимфатическую сеть и, следовательно, обладает большей теплопроводностью. Эта особенность способствует тому, что воздействие химического или физического агента, который у взрослого вызывает лишь поверхностное поражение кожи, у ребенка приводит к глубокому ожогу. Беспомощность детей во время травмы обусловливает более длительную экспозицию поражающего фактора, что также способствует глубине повреждения тканей. Кроме этого, несовершенство компенсаторных и регуляторных механизмов у детей может привести к развитию ожоговой болезни даже при поражении 5-10%, а в грудном возрасте или при глубоком ожоге – всего 3-5% поверхности тела. Таким образом, любые ожоги у детей протекают тяжелее, чем у взрослых, поскольку в детском возрасте быстрее наступают расстройства кровообращения, обмена, функционирования жизненно важных органов и систем.
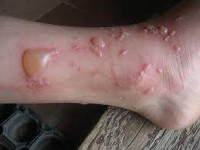
Ожоги у детей
Причины и классификация ожогов у детей
В зависимости от повреждающего агента ожоги у детей делятся на термические, химические, электрические и лучевые. Возникновение термических ожогов у детей в большинстве случаев обусловлено контактом кожи с кипятком, паром, открытым огнем, расплавленным жиром, раскаленными металлическими предметами. Дети раннего возраста чаще всего обвариваются горячими жидкостями (водой, молоком, чаем, супом). Нередко ожоги у детей возникают вследствие небрежности родителей, когда они погружают ребенка в слишком горячую ванну или надолго оставляют согреваться грелками. В школьном возрасте особую опасность для детей представляют различные пиротехнические забавы, разжигание костров, «эксперименты» с горючими смесями и т. д. Подобные шалости с огнем, как правило, заканчиваются плачевно, поскольку нередко приводят к обширным термическим ожогам. При термических ожогах у детей обычно поражаются покровные ткани, однако также могут отмечаться, ожоги глаз, дыхательных путей и пищеварительного тракта.
Химические ожоги встречаются реже и обычно случаются при неправильном хранении бытовых химических средств в доступном для детей месте. Маленькие дети могут нечаянно пролить на себя кислоту или щелочь, просыпать порошкообразное вещество, распылить аэрозоль с опасным химикатом, по ошибке выпить едкую жидкость. При приеме агрессивных химических веществ внутрь ожог пищевода у детей сочетается с ожогом полости рта и дыхательных путей.
Причинами электрических ожогов у маленьких детей становятся неисправность электроприборов, их неправильное хранение и эксплуатация, наличие в доме доступных для ребенка электророзеток, торчащих оголенных проводов. Более старшие дети обычно получают электрические ожоги, играя рядом с высоковольтными линиями, катаясь на крышах электричек, прячась в трансформаторных будках.
Лучевые ожоги у детей чаще всего связаны с попаданием на кожу прямых солнечных лучей в течение длительного периода времени. В целом на термические ожоги у детей приходится около 65-80% случаев, на электрические – 11%, на остальные виды – 10-15%.
В рамках данной темы будут рассмотрены особенности термических ожогов у детей.
Симптомы термических ожогов у детей
В зависимости от глубины поражения тканей термические ожоги у детей могут быть четырех степеней.
Ожог I степени (эпидермальный ожог) характеризуется поверхностным повреждением кожи вследствие кратковременного или слабого по интенсивности воздействия. У детей отмечается локальная болезненность, гиперемия, отек и чувство жжения. В месте ожога может наблюдаться небольшое шелушение эпидермиса; поверхностные ожоги у детей заживают через 3-5 дней самостоятельно совершенно бесследно или с образованием небольшой пигментации.
Ожог II степени (поверхностный дермальный ожог) протекает с полным омертвением эпидермиса, под которым скапливается прозрачная жидкость, образующая пузыри. Припухлость, боль и покраснение кожи выражены сильнее. Спустя 2–3 дня содержимое пузырей становится густым и желеобразным. Заживление и восстановление кожного покрова длится около 2-х недель. При ожогах II степени у детей возрастает риск инфицирования ожоговой раны.
Ожог III степени (глубокий дермальный ожог) может быть двух видов: IIIа степени – с сохранением базального слоя кожи и IIIб степени – с некрозом всей толщи кожи и частично подкожного слоя. Ожоги III степени у детей протекают с образованием сухого или влажного некроза. Сухой некроз представляет собой плотный струп бурого или черного цвета, нечувствительный к прикосновениям. Влажный некроз имеет вид желтовато серого струпа с резким отеком клетчатки в зоне ожога. Через 7-14 дней начинается отторжение струпа, а полный процесс заживления затягивается на 1-2 месяца. Эпителизация кожи происходит за счет сохранившегося росткового слоя. Ожоги IIIб степени у детей заживают с образованием грубых, неэластичных рубцов.
Ожог IV степени (субфасциальный ожог) характеризуется поражением и обнажением тканей, залегающих глубже апоневроза (мышц, сухожилий, сосудов, нервов, костей и хрящей). Визуально при ожогах IV степени виден темно коричневый или черный струп, через трещины которого проглядывают пораженные глубокие ткани. При таких поражениях ожоговый процесс у детей (очищение раны, образование грануляций) протекает медленно, часто развиваются местные, прежде всего гнойные, осложнения – абсцессы, флегмоны, артриты. Ожоги IV степени сопровождаются быстрым нарастанием вторичных изменений в тканях, прогрессирующего тромбоза, повреждением внутренних органов и может закончиться гибелью ребенка.
Ожоги I, II и IIIа степени у детей расцениваются как поверхностные, ожоги IIIб и IV степени – как глубокие. В педиатрии, как правило, встречается сочетание ожогов различных степеней.
Ожоговая болезнь у детей
Кроме местных явлений, при ожогах у детей нередко развиваются тяжелые системные реакции, которые характеризуются как ожоговая болезнь. В течении ожоговой болезни выделяют 4 периода – ожогового шока, острой ожоговой токсемии, ожоговой септикопиемии и выздоровления.
Ожоговый шок длится 1-3 суток. В первые часы после получения ожога дети возбуждены, остро реагируют на боль, кричат (эректильная фаза шока). Отмечается озноб, повышение АД, учащение дыхания, тахикардия. При тяжелом шоке температура тела может понижаться. Через 2–6 часа после ожога у детей наступает торпидная фаза шока: ребенок адинамичен, заторможен, не предъявляет жалоб и практически не реагирует на окружающую обстановку. Для торпидной фазы характерна артериальная гипотония, частый нитевидный пульс, выраженная бледность кожных покровов, сильная жажда, олигурия либо анурия, в тяжелых случаях – рвота «кофейной гущей» из-за желудочно-кишечного кровотечения. Ожоговый шок I степени развивается у детей при поверхностном поражении 15-20% площади тела; II степени – при ожогах 20-60% поверхности тела; III степени – более 60% площади тела. Быстро прогрессирующий ожоговый шок приводит к гибели ребенка в первые сутки.
При дальнейшем развитии период ожогового шока сменяется фазой ожоговой токсемией, проявления которой обусловлены поступлением продуктов распада из поврежденных тканей в общий кровоток. В это время у детей, получивших ожоги, возможна лихорадка, бред, судороги, тахикардия, аритмия; в отдельных случаях коматозное состояние. На фоне токсемии может развиться токсический миокардит, гепатит, острый эрозивно-язвенный гастрит, вторичная анемия, нефрит, иногда – острая почечная недостаточность. Длительность периода ожоговой токсемии составляет до 10 дней, после чего при глубоких или обширных ожогах у детей наступает фаза септикотоксемии.
Ожоговая септикотоксемия характеризуется присоединением вторичной инфекции и нагноением ожоговой раны. Общее состояние детей с ожогами остается тяжелым; возможны осложнения в виде отита, язвенного стоматита, лимфаденита, пневмонии, бактериемии, ожогового сепсиса и ожогового истощения. В фазу выздоровления преобладают процессы восстановления всех жизненных функций и рубцевания ожоговой поверхности.
Диагностика ожогов у детей
Диагностика ожогов у детей производится на основании анамнеза и визуального осмотра. Для определения площади ожога у детей младшего возраста используются таблицы Лунда-Браудера, учитывающие изменение площади различных частей тела с возрастом. У детей старше 15 лет пользуются правилом «девятки», а при ограниченных ожогах – правилом ладони.
Детям с ожогами необходимо исследовать гемоглобин и гематокрит крови, общий анализ мочи, биохимический анализ крови (электролиты, общий белок, альбумин, мочевину, креатинин и др.). В случае нагноения ожоговой раны производится забор и бактериологический посев раневого отделяемого на микрофлору.
Обязательно (в особенности при электротравме у детей) выполняется и повторяется в динамике ЭКГ. В случае химического ожога пищевода у детей необходимо проведение эзофагоскопии (ФГДС). При поражении дыхательных путей требуется выполнение бронхоскопии, рентгенографии легких.
Лечение ожогов у детей
Первая помощь при ожоге у детей предполагает прекращение действия термического агента, освобождении пораженного участка кожи от одежды и его охлаждении (с помощью обмывания водой, пузыря со льдом). Для профилактики шокового состояния на догоспитальном этапе ребенку можно ввести анальгетики.
В медицинском учреждении проводится первичная обработка ожоговой поверхности, удаление инородных тел и обрывков эпидермиса. Противошоковые мероприятия при ожогах у детей включают адекватное обезболивание и седацию, проведение инфузионной терапии, антибиотикотерапии, оксигенотерапии. Детям, не получавшим соответствующих профилактических прививок, проводится экстренная иммунизация против столбняка.
Местное лечение ожогов у детей осуществляется закрытым, открытым, смешанным или хирургическим путем. При закрытом способе ожоговая рана закрывается асептической повязкой. Для перевязок используют антисептики (хлоргексидин, фурацилин), пленкообразующие аэрозоли, мази (офлоксацин+лидокаин, хлорамфеникол+метилурацил и др.), ферментные препараты (химотрипсин, стрептокиназа). Открытый способ лечения ожогов у детей предполагает отказ от наложения повязок и ведение больного в условиях строгой асептики. Возможен переход от закрытого метода к открытому для ускорения восстановительного процесса либо от открытого к закрытому – при развитии инфекции.
В периоде реабилитации детям с ожогами назначается ЛФК, физиотерапия (УФО, лазеротерапия, магнитолазеротерапия, ультразвук), гипербарическая оксигенация.
При глубоких, но небольших по площади ожогах у детей выполняется иссечение некротизированных тканей с последующей аутодермопластикой. В случае образования шрамов производится иссечение рубца с наложением косметического шва. Способ лечения ожогов у детей определяется комбустиологом или детским травматологом.
Прогноз и профилактика
При ожогах I-II степени практически всегда исход бывает благоприятным. При обширных и глубоких ожогах у детей прогноз всегда серьезен. Для детей раннего возраста критическими являются ожоги более 30 % поверхности тела; для более старших детей – 40% площади тела и более. Причиной гибели детей в большинстве случаев становится вторичная инфекция.
Профилактика ожогов у детей, прежде всего, требует повышенной ответственности со стороны взрослых. Нельзя допускать контакта ребенка с огнем, горячими жидкостями, химическими веществами, электричеством и пр. Для этого в доме, где есть маленькие дети, должны быть предусмотрены меры безопасности (хранение бытовой химии в недоступном месте, специальные заглушки в розетках, скрытая электропроводка и т. д.). Необходим постоянный присмотр за детьми, наложение строгого запрета на прикосновение к опасным предметам.
Источник
Самойленко Г.Е.
Кафедра комбустиологии, пластической хирургии и урологии ФПО Донецкого государственного медицинского университета им. М.Горького, Украина
Конец ХХ, начало ХХI века ознаменовались прогрессивным уменьшением детской смертности от ожогов, но проблема профилактики осложнений течения ожоговой болезни остаётся актуальной. Несмотря на современные возможности лечения, обожженные дети, которые перенесли тяжёлый ожоговый шок рискуют умереть от сепсиса на фоне полиорганной недостаточности (ПОН).
Стресс, вызванный ожогом, влияет на центры гипоталамуса и гипофиза, которые реагируют выбросом гормонов в попытке помочь организму справиться с повреждением, тем самим увеличить вероятность выживания. Стресс-гормоны потенциально влияют на развитие послеожоговых осложненийчерез синтез и выброс цитокинов [2]. Важно отметить, что регуляторное, адаптивное влияние этих субстанций относительно местной реакции направлено на увеличение вероятности выживания, однако чрезмерные их уровни вызывают системные реакции срыва компенсации, которые приводят к ПОН [3, 4].
Таким образом, любой подход к лечению, направленный на предупреждение инициации ПОН, есть приоритетным. В этой связи мы, оставаясь сторонниками раннего хирургического лечения, стремимся к его началу уже в периоде ожогового шока.
Цель работы: оценка эффективности оперативного лечения ожогов у детей младшего возраста в периоде ожогового шока путем изучения динамики основных стрессовых гормонов, изучения состояния системы микроциркуляции, уровня эндогенной интоксикации и оценки структуры дисфункции органов и систем для предотвращения ПОН и неблагоприятного результата ожогового повреждения.
Материал и методы исследования. Для подтверждения обоснованности активной хирургической тактики лечения нами проанализированы результаты лечения 457 детей в возрасте от 1 месяца до 7 лет с ожогами, сопровождавшимися развитием ожоговой болезни различной степени тяжести, госпитализированных в Донецкий ожоговый центр с 1996 года по 2006 год. Больных разделили на три группы исследования.
I (основную) группу исследования составили 159 детей, лечившихся в клинике за последние три года. Все пациенты подвергались очищению ран от лишенных жизнеспособности слоёв кожи под общим обезболиванием и их закрытию уже в периоде ожогового шока в первые-вторые сутки после травмы (96% оперированы сразу при поступлении в клинику спустя несколько часов после ожога).
II группа — 134 пострадавших от ожогов детей, которым оперативное лечение проводилось в ранний период, но после выхода из состояния ожогового шока.
III группа — 164 обожжённых с ожоговой болезнью, которым оперативное лечение проводилось после этапного очищения ран.
Наиболее травмоопасным является возраст от одного до трёх лет (54,3%). Именно в период познавательной активности в этом возрасте дети остаются одни без присмотра родителей. Другие возрастные категории страдают примерно поровну.
Ведущими в этиологии поражений у детей остаются ожоги горячими жидкостями, которые являются самой распространенной причиной травмы, сопровождающейся развитием ожоговой болезни у маленьких детей (89,72%). Из них общий удельный вес только ошпаривания составляет 57,7%, дополняясь ожогами пищей и другими горячими жидкостями (таблица 1).
Таблица N1.Этиология ожогов у детей младших возрастных групп.
Возраст | Кипяток (n=410) | Пламя(n=40) | Электроожог (n=4) | Химический (n=2) | Контактный (n=1) |
| До 1 года | 104 | 6 | 1 | – | 1 |
| От 1 до 3 лет | 227 | 21 | – | – | |
| От 3 до 7 лет | 79 | 13 | 3 | 2 |
.
Соотношение количества травмированных мальчиков и девочек по нашим данным составляет 1,57:1. Дети младших возрастных групп получали ожоги преимущественно в вечернее время около 20-22 часов, хотя более логичным было предположить, что более опасно время приготовления пищи, когда дети с родителями могут находиться на кухне. Наиболее неблагоприятными днями недели оказались понедельник – 26%, воскресенье и вторник – по 18% случаев
Немаловажным для течения и исхода ожоговой болезни считаем значение локализации повреждений. Так, особую опасность представляют поражения головы, туловища, промежности ввиду быстрой бактериальной контаминации из этих зон даже при поверхностных ожогах, а ожоги грудной клетки чреваты развитием пневмонического процесса.
У детей младшего возраста преобладают множественные поражения различных участков тела, особенно верхней половины туловища, головы, рук, тогда как локализация повреждений у более старших детей приближалась к таковой у взрослых с преобладанием поражения конечностей.
Благодаря внедрению новой концепции системы этапного лечения обожжённых, особенно детей, сложившейся в Донецком регионе, срок госпитализации пострадавших преимущественно составил первые-вторые сутки с момента травмы.
Ожоговая болезнь развилась у всех исследуемых в соответствии с площадью повреждения кожного покрова. Общая площадь поражения составила от 10 % поверхности тела (TBSA) до 80 % поверхности тела и подсчитывалась согласно записей врачей при поступлении пострадавшего и согласно окончательного диагноза при выписке из стационара. Так, при поступлении в клинику согласно предварительному диагнозу общая площадь ожога и в среднем составила в I группе – 28,67 ± 1,49 % (глубокого поражения III- IV степени* – 14,83% поверхности тела), во II группе — 29,23 % поверхности тела (глубокого – 15,18% поверхности тела), а в III группе 27,95% поверхности тела ( глубокого – 15,37% поверхности тела). Таким образом сформированные группы в возрастных категориях и по тяжести ожогового поражения достоверно не отличаются и практически однородны.
Несколько иная картина предстаёт при оценке окончательного клинического диагноза, и если во второй и третьей группах результаты оказались сопоставимыми и средняя общая площадь ожога составила во II группе — 25,43 ± 1,33 % поверхности тела (глубокого – 13,38 ± 0,66 % поверхности тела), а в III группе 25,65 ± 1,39 % поверхности тела ( глубокого – 11,64 ± 0,49 % поверхности тела), то в I группе сходным оказалась лишь цифра площади общего поражения – 25,84 ± 1,45 %, а площадь глубокого поражения оказалась достоверно меньшей – 3,63 ± 0,39% поверхности тела (p < 0,01).

Для оценки гормонального статуса определяли сывороточный уровень тиреотропного гормона гипофиза (ТТГ), гормонов щитовидной железы — трийодтиронина (Т3), тироксина (Т4), инсулина, кортизола. Радиоиммунологическое определение гормонов в сыворотке крови проводилось с использованием сертифицированных наборов реактивов. Всем больным круглые сутки проводился мониторинг основных параметров гемодинамики (артериального давления, ЦВД, почасового диуреза, ЧСС, пульсоксиметрия), функциональных показателей. Диагноз шок устанавливался по клинике нарушения гемодинамики, периферического кровообращения, низкой температуре тела, развития олигоанурии.
Исследования микроциркуляторного кровообращения проводили на лазерном допплеровськом флоуметре ЛАКК — 02 при поступлении в стационар и интраоперационно в нескольких участках, расположенных от центра к периферии а также в ожоговой ране до и после ее хирургического иссечения.
Прикладная компьютерная программа позволяла получить следующие показатели, производные от индекса микроциркуляции: среднее арифметическое значение, среднее квадратичное отклонение и коэффициент вариации. Частотные составные, проанализированные в 6 диапазонах, позволили оценить характер преобладающей регуляции капиллярного кровообращения [1].
Синдром системного воспалительного ответа (ССВО) определяли по наличию 2 и больше признаков по R.Bone (1992). Наличие полиорганной недостаточности (ПОН) по L. Doughty (1996). Диагноз сепсис устанавливался на основании признаков ССВО в сочетании с верификацией возбудителя патогенной флоры в крови.
Полученные результаты и их обсуждениe
Если тяжёлая ожоговая травма превышает порог необходимой адаптации, наступает фаза истощения. В результате происходит стрессовое повреждение различных органов, в том числе и вторичные изменения в ожоговой ране. Традиционные методы противошоковой терапии и местного лечения не предотвращают патологических нарушений.

Всем детям на фоне противошоковой терапии, стабилизации гемодинамики в первые часы после ожога под общим обезболиванием проводим дермабразию ожоговых ран І-ІІ степени глубины электродерматомом или ножом Hamby вне зависимости от их площади. Раневую поверхность тотально закрываем подготовленными лиофилизированными кожными ксенодермотрансплантатами производства ОАО «Комбустиолог» (г.Тернополь).

При дермабразии поражённая поверхность обильно санировалась, используя 1% раствор хлоргексидина и лишенные жизнеспособности ткани удалялись. Гемостаз достигался прижатием марли с хлоргексидин-адреналиновым раствором (в концентрации 1:1000). Гемотрансфузии не потребовались ни одному пациенту. Дермабразия и закрытие ран проводилась тотально независимо от площади поражения. После проведения операции все раны закрывали подготовленными в кондиционированной с факторами роста среде лиофилизированными ксенодермотрансплантатами с наложением повязки мази антисептика и эластическим бандажем. Бандаж удалялся в последующий день.

Зачастую в первые сутки после операции вследствие изменения вектора транскапиллярного транспорта жидкости из раны, ликвидации плазмопотери отмечали симптомы ранней токсемии в виде гипертермии, которая имела управляемое течение и была ограничена во времени до 12 часов.
Отсутствие периода «открытых ран» благоприятно сказывалось на течении ожоговой болезни. Первичную адгезию ксенокожи фиксировали в течение 48 часов, она принимала розовый оттенок и практически исключала болевой синдром.

При поражениях ІІІ степени до 5-10% поверхности тела выполняем тангенциаьную или секвенциальную некрэктомию ножом Hamby или электронекротомом с одновременной кожной аутодермопластикой. В первую очередь под жгутами оперируем раны конечностей. При большей площади поражения ІІІ степени или иссечении ран меньшей степени глубины, аутодермопластика выполняется только на функционально значимые участки (крупные суставы, места возможной пункции центральных вен).
Считаем, что в детской комбустиологии обособленная некрэктомия уже имеет историческое значение, и должна выполняться лишь в сочетании с методами временного или постоянного закрытия дефекта.
До последнего времени проведение операций в периоде ожогового шока считалось невыполнимым, что связывали с усугублением клинических проявлений последнего. Нами проведено исследование микроциркуляторного кровообращения на лазерном допплеровском флоуметре у детей, госпитализированных в клинику в состоянии шока при поступлении и интраоперационно.
Было установлено, что при легком ожоговом шоке и шоке средней тяжести первично отмечалось снижение средней величины перфузии (М = 7,82 ед. и 4,68 Ед. соответственно). Значительное снижение средней величины перфузии отмечалось у потерпевших с клиникой тяжёлого ожогового шока М = 2,05 Ед. При изучении частотного анализа допплерограмм, компьютерный анализ форми показал, що по мере ухудшения состояния обожжённых отмечается заметное прогрессирующее уменьшение фактора резерва микроциркуляции, а тип кровообращения можно оценить как спастичесний или спастико-атонический для легкого ожогового шока и шока средней тяжести, и атонический при клинике тяжёлого ожогового шока.

Парадоксальную ситуацию отмечали после дермабразии или секвенциального иссечения ожоговых ран, когда уровень перфузии пострадавших тка-ней, в особенности непосредственно в ране, резко возрастал интраоперационно, достигая М=15,84±4,59 Ед. Одновременное тотальное закрытие раневой поверхности кожными ксенодермотрансплантатами позволял сохранить перфузию неповрежденных пластов дермы тем самым предотвращая вторичное повреждение.
Динамическая оценка допплерограмм в первые сутки после ксенопластики выявила, что восстановление всех основных показателей капиллярного кровообращения к значениям близким нормальным (6,27 до 10,9 Ед.) при легком ожоговом шоке происходит уже после операции.
У пострадавших с клиникой тяжёлого ожогового шока полная ликвидация изменений в системе микроциркуляции одновременно не происходит, но гиперперфузия, которая сохраняется в ране разрешает на фоне адекватной противошоковой терапии сохранить жизнеспособность значительной массы покровных тканей до восстановления системной гемодинамики.
Из-за нарушения реакции адаптации в тяжелообожжённыхдетей младшего возраста в первые часы после травмы отмечена резкая стимуляция и дезорганизация разных звеньев регуляции нейро-эндокринной системы, о чем свидетельствует достоверное увеличение содержания в крови кортизола — в 1,5-2,9 раза, Т3 — в 1,2-1,8 раз, тогда как ТТГ и Т4 существенным образом неизменялись. В послеоперационном периоде содержание кортизола в сыворотке крови у детей достоверно постепенно снижается уже со вторых суток, а на пятые этот показательдостоверно от нормы не отличался даже в группетяжелообожжённых.
Тем самым, оперативное закрытие ран уже в периоде ожогового шока даже у тяжелообожжённых детей достоверно уменьшает проявления гиперергической реакции эндокринной системы, предупреждает истощения ее компонентов, позволяетсохранить способность ребёнка адекватно реагировать на тяжёлуюожоговую травму.
При рассмотрении наиболее общих факторов риска, которые приводят к осложнениям у детей выделяем:
– объём погибших тканей (степень и глубина ожога);
– возраст и преморбидный фон;
– наличие ожога дыхательных путей;
– локализация и этиология (для детей до 3 лет);
– продолжительность времени до поступления в больницу;
– катетеризация центральных вен.
Из пациентов с осложнениями ожоговой болезни,большинство имели неблагоприятный преморбидный фон, а из его компонентов – 71% аллергического характера. Наиболее неблагоприятной в плане развития осложнений является возрастная категория от 1 до 3 лет.
Осложнения ожоговой болезни отмечены в 15,72% (25 из 159), пятнадцать из которых имели неблагоприятный преморбидный фон. Клинические признаки пневмонии диагностированы у 8 (5,03%), анемия — у 22 (13,84%), расстройства ЦНС, в том числе судороги — у 3 (1,89%), токсический миокардит — у 2 (1,26%), осложнения со стороны ЖКТ — у 10 (6,29%) из которых в одном случае в 3 летнего мальчика — острое эрозивное кровотечение, которое удалось остановить консервативно. Во 2-группе осложнения отмечены у 18,96% обожжённых, в 3 — группе у 51 пострадавшего (31,09%) т.е. практически у трети пациентов.


В 10 случаях (6,29%)у пострадавших 1 группы развилась клиника ожогового сепсиса. По этиологии возбудителя преобладал St.aureus, а соотношение кокковой и грам-отрицательной флоры составлял 3:1. В контрольных группах сепсисом течение ожоговой болезни осложнилось у 26, из них во 2 группе у (6,7%) пострадавших, а в 3-группе у (10,4%).
Раннее оперативное лечение является решающим в профилактике ПОН.


Из оперированных в шоке детей синдром ПОН отмечен у 24 (15,09%) тяжелообожжённых детей из которых превалировала одно-двух компонентная недостаточность – 19 (79,2%), и лишь у пятерых ПОН носила 3-5 компонентный характер (20,8%). Никто из оперированных детей основной группы не умер.
Во 2 и 3- группах преобладал многокомпонентный СПОН — вполовину большем числе случаев в сравнении с оперированными в шоке (54,5% и 50,9% соответственно в 2-й и 3-й группах) на фоне которого умерли во 2 группе четверо (2,98%), а в третьей – 9 пострадавших (5,49%).
Средний койко-день в 1 группе составил 10,33 против (12,44 и 18,41суток соответственно во 2-3 группах) при тяжёлых ожогах 20,93 против (23,76 и 30,89 суток соответственно в группах сравнения).
Считаем, что дермабразия — ключевой шаг для подготовки поверхности раны к её закрытию. Мы предполагаем, что, удаляя любую лишенную жизнеспособности ткань и потенциально колонизированные слои раны мы удаляем зону коагуляции в пределах зоны стаза, сокращаем прогрессивное углубление некоторых областей ожога до полной или на частичную толщину. Поэтому, мы преобразуем непредсказуемые ожоговые раны в более предсказуемые «хирургические» раны. Процедура стимулирует фибробласты, и синтез коллагена типа 1 и 3. Привнесение факторов роста в открытую рану стимулирует эпителизацию.
Констатируем, что операции в шоке являются существенным прогрессом в лечении ожогов любой этиологии у детей всех возрастных групп.
Литература
1. Лазерная допплеровская флоуметрия микроциркуляции крови / Под ред. А.И.Крупаткина, В.В.Сидорова: Руковод. для врачей. – М. «Медицина», 2005. – 256 с.
2. Почепень.О.Н., Кошельков Я.Я., Гурманчук И.Е., Петракова О.И. Алгоритм диагностики и коррекции стресс-ответа на хирургической вмешательство у больных с тяжёлой термической травмой / Сб. научн. трудов I Съезда комбустиологов России. – М., 2005. – С. 80 – 81.
3. Bang R.L., Sharma P.N., Sanyal S.C., Imad Al Najjadah Septicaemia after burn injury: a comparative study // Burns. – 2002. Vol. 28. – N 8. – P. 746-751.
4. Dugan A.L., Malarkey W.B., Schwemberger S. at al. Serum levels of prolactin, growth hormone and cortisol in burn patient // J.Burn Care Rehabil., 2004. – Vol. 25. – N 3. – P. 306 – 313.
* — глубина ожогов в статье приведена в соответствии с классификацией, принятой на Украине.
Источник
