Очаговые тени в верхних долях легких пневмония

Пневмония верхней доли правого легкого характеризуется воспалением паренхимы, в большинстве случаев развивается из-за инфекционного поражения, проявляется сильным кашлем, недостаточностью дыхательной функции, образованием экссудата, высокой температурой тела, изменениями, которые определяются во время рентгенологического исследования. Пневмонией чаще всего болеют маленькие дети, пожилые и ослабленные после болезни люди, причиной заболевания служит снижение иммунитета.
Воспаление правой верхней доли легкого протекает менее тяжело, чем пневмония верхней доли левого легкого, во время которого происходит поражение до пяти сегментов органа. Сегментарная пневмония чаще всего развивается в правом легком, почти в 95% случаев поражает сегмент только одного легкого. Лечение сегментарной пневмонии проводят в отделении терапии Юсуповской больницы. Современное диагностическое оборудование больницы обеспечивает эффективность обследования.

В половине случаев правосторонняя пневмония развивается с инфицированием средней доли легкого из-за анатомической особенности строения среднедолевого правого бронха. Тяжесть течения заболевания зависит от возбудителя, вызвавшего пневмонию. В случае правосторонней верхнедолевой пневмонии воспалительный процесс охватывает от одного до трех сегментов органа. Верхнедолевая пневмония протекает тяжелее, чем нижнедолевое воспаление легких. При диагностике верхнедолевой пневмонии часто возникают сложности – воспалительный процесс нередко имеет схожесть с туберкулезом легких.
Пневмония верхних долей легких: причины и симптомы
Пневмония верхних долей легкого может быть первичным или вторичным поражением органа. Вторичный тип заболевания возникает как осложнение других заболеваний. Сначала пневмония имеет признаки простуды, затем поднимается высокая температура, усиливается кашель, мучает тошнота, больной чувствует слабость, появляется одышка, которая усиливается с каждым днем, желтеет белок глаз из-за гибели эритроцитов, пропадает аппетит. Пневмония протекает на начальной стадии заболевания без выраженных признаков, с постепенным нарастанием симптомов. Больной чувствует недомогание, слабость. Если пневмонию не лечить, состояние больного будет стремительно ухудшаться с каждым днем, у больного могут появиться галлюцинации, бред, развиться тяжелая дыхательная недостаточность.
Причиной развития пневмонии становятся вирусы, грибы, микробы. Чаще всего пневмонию вызывают микробы: пиогенные стрептококки, стафилококки, палочка Финдлера, пневмококки. Нередко причиной развития пневмонии становится сочетание нескольких инфекций. Развитие воспалительного процесса начинается на слизистых оболочках носа, гортани. При ослабленном иммунитете происходит проникновение инфекции из верхних дыхательных путей в нижние дыхательные пути (трахею, бронхи, легкие).
Пневмония верхней доли правого легкого: диагностика
Для диагностики воспаления легких назначают анализ крови, рентгенологическое исследование, бактериальный посев мокроты. Врач-терапевт прослушивает пациента каждый день, определяя усиление или ослабление хрипов в легких. Лечение воспаления верхней доли правого легкого проводится с помощью антибактериальной терапии. Проводится стабилизация состояния пациента с помощью дезинтоксикации, оксигенотерапии (для лечения заболевания применяется кислород), устранения сердечно-сосудистых нарушений, бронхообструкции.
Пневмония верхней доли правого легкого: лечение
При назначении адекватного и своевременного лечения происходит регрессирование признаков воспалительного процесса в легких, в то же время в течение нескольких недель сохраняются изменения на рентгеновских снимках. При ателектазе (безвоздушности ткани легкого, спадании альвеол правостороннего верхнего сегмента легкого) может развиться хроническая пневмония, которая протекает медленно, процесс затягивается на несколько месяцев. Пневмония верхней правой доли легкого нередко осложняется абсцессом легкого, плевритом, эмпиемой плевры, может вызвать острую сердечную недостаточность, коллапс, нейротоксикоз, кардиоваскулярный синдром, артериальную гипертензию и другие осложнения.
Врачи Юсуповской больницы оказывают помощь пациентам при остром течении заболевания, стабилизируют состояние больного, применяя инновационные методики лечения и диагностики. Главное направление деятельности больницы – это восстановление и сохранение здоровья пациентов. В терапевтическом отделении можно получить консультацию пульмонолога, пройти исследования: рентген органов грудной клетки, исследование дыхательной функции, МСКТ органов грудной клетки. Записаться на прием к врачу-пульмонологу можно по телефону Юсуповской больницы.
Источник
- Клиникам
- Работа врачам
- Примеры заключений
- Полезные материалы
- Врачи
- Отзывы
- Соглашение
Очаговые образования в легких на рентгенограмме – распространенный синдром. Большая часть очагов на снимке провоцируется пневмонией, туберкулезом. Нельзя упускать из виду раковые образования, абсцессы. Сформировать диагноз после обнаружения очаговых теней рентгенологи не всегда могут, поэтому проводят только описание. Заключение формируется только после дополнительной диагностики – боковое, прицельные проекции, компьютерная томография, ПЭТ/КТ. По некоторым заключением можно составить альтернативное мнение с возможность предположения патологии высокой степени достоверности. Предлагаем ознакомиться с распространенными нозологиями, которые становится причиной обнаружение на рентгенограмме очагового образования правого и левого легкого, диссеминированных милиарных очагов.
Очаговые образования в легких при пневмонии, туберкулезе
Первое место по частоте среди всех очаговых образований в легких занимают пневмонии. Около 30% всех случаях обусловлены воспалением легочной ткани бактериальной или вирусной этиологии. Нозология формирует на рентгеновском снимке очаговоподобные тени с наличием специфических особенностей, позволяющих отличить пневмонические очаги от других заболеваний. Особенности очаговых образований при пневмонии на рентгенограмме: • Тень до 1 см в диаметре; • Контур неровный, нечеткий за счет воспалительной реакции; • Вокруг затемнения – усиление легочного рисунка. Диагноз не представляет сложностей при наличии на снимке описанных изменений, воспалительном характере лабораторных изменений, аускультативной картине хрипов в легких. Современные врачи говорят о повышении частоты неклассических видов пневмонии. Все чаще выявляются формы без температуры, хрипов, нормальным или сниженным количеством лейкоцитов. Единственным проявлением такого воспаления становится лишь рентгеновский синдром «очаговой тени в правом легком». Правосторонняя локализация встречается чаще, чем слева из-за особенностей анатомического строения. Справа нижний бронх расположен почти вертикально, что создает возможности для быстрого проникновения бактерий. Повальное, бесконтрольное использованием антибиотиков населением привело к формированию нечувствительности микроорганизмов к препаратам. На этом фоне наблюдается нетрадиционное течение заболевания с отсутствием температуры, выраженных лабораторных изменений.
Полостной очаг при абсцессе правого легкого
Если пневмония провоцируется анаэробными бактериями, устойчивыми к антибиотикам, вероятно формирования полости в легком. Образование представляется собой ограниченный очаг деструкции легочной ткани. Внутри полости скапливается гной, продукты разрушения тканей, что обуславливает горизонтальный уровень внутри образования на рентген снимке. После прорыва абсцесса в бронх полость опустошается, поэтому горизонтальный уровень не прослеживается. Диагностика патологии не представляется сложности при крупном образовании. Небольшой очаг с просветлением в центре рентгенолог может принять за бронх в ортоградном сечении. Лечащий врач по клиническим данным не может заподозрить начало формирования абсцесса, поэтому человек 7-10 дней лечится антибиотиками. Только на контрольном снимке после завершения курса антибиотикотерапии обнаруживается увеличение очаговой тени с просветлением в центре. Только после этого пациента отправляют хирургу для проведения операции, так как консервативное лечение не принесло эффективности. Согласно современным требованиям – после обнаружения абсцесса на снимке требуется провести хирургическую операцию для предотвращения необратимых фиброзных образований на месте абсцесса. Достоверная диагностика полостного образования не представляется сложностей при наличии следующих рентгенологических критериев: 1. Участок просветления легочной ткани; 2. Жидкость с горизонтальным уровнем; 3. Ограничительная стенка, которая сохраняется в разных проекциях. Сложности у специалистов возникают на начальных стадиях, когда требуется дифференциальная диагностика между воспалительным очагом в легком и полостью распада ткани.
Очаговое образование правого легкого при туберкулезе
При туберкулезе очаговые образовования локализуются преимущественно на верхушке, хотя при заболевании есть специфические участки легких, где очаги локализуются часто – первый, третий, шестой сегмент (S1, S2, S3). Для туберкулезных синдромов характерно медленное, постепенное нарастание изменений. Очаги не содержат выраженной воспалительной реакции, но из-за малым размеров сложно тщательно проследить характеристики образования. При очаговой форме не всегда наблюдается лимфангит (лимфатическая дорожка), увеличение корней с бугристыми контурами за счет лимфатических узлов. Реже при дифференциальной диагностике очаговоподобных теней на снимке прослеживается комбинация туберкулезных и раковых изменений. Патология развивается за счет ракового преобразования микобактериального разрушения легочной ткани. Опухолевые клетки образуются на месте разрушенного эпителия, подвергшегося мутации с устойчивостью к влиянию иммунитета. Локализация синдрома в правом легком встречается чаще, чем в левом, но определенной зависимости специалисты не выявили. Очаговые образования в правом легком всегда нужно анализировать на предмет рака, так как небольшой очаг на начальной стадии способен быстро превратиться в крупное образование с прорастанием в окружающие ткани. Запущенную опухоль нельзя удалить радикально.
Очаговое образование левого легкого – принципы оценки
При оценке рентген картины левого легкого следует анализировать следующие критерии, позволяющие провести дифференциальную диагностику основных нозологических форм (пневмония, рак, туберкулез): 1. Количество очагов; 2. Расположение (центральное, эксцентричное); 3. Сегментарная локализация; 4. Характер тени на предыдущих снимках; 5. Внешний контур; 6. Состояние перифокальных тканей; 7. Наличие бугристости; 8. Дополнительные затемнения; 9. Характер легочного рисунка; 10. Изменения корней; 11. Кальцинаты в области руки, свидетельствующие о вакцинации против туберкулеза. При наличии очага в 1, 3, 6 сегменте легкого рационально предположить туберкулез. При абсцессах образования локализуются в 2, 6, 10 сегменте. При очаговом образовании левого легкого требуется исключать опухолевое образование, так как для рака характерна односторонняя локализация. Пневмония, туберкулез чаще локализуются справа. Злокачественные новообразования не имеют строгой зависимости, поэтому могут находится справа или слева. По статистике – около 60% случаев очаговых образований при раке локализуется только в правом легком, 40% — в левом. Максимально часто очаги находятся в 3, 4 сегменте. Малый периферический рак на рентгенограмме характеризуется синдром тени полигональной формы до 2 см в диаметре. После распада и некроза в центре узла диагноз не вызывает сомнений, но на начальном этапе сложно обнаружить нозологию. При наличии малейшего просветления в центре очага нужно предполагать не только абсцесс, но и рак. Не всегда прослеживается дорожка за счет прорастания опухоли по бронхам. Наружные контуры очага имеют небольшую лучистость, направленную в легочную паренхиму. Единичное очаговое образование легкого всегда вызывает сомнение у рентгенологов. При наличии шаровидной формы, четкого внешнего бугристого контура по периферии прослеживается серповидное просветление. При центральном раке очаговое образование небольших размеров не прослеживается на рентгенограмме, так как проекционно перекрыто тенью грудины. Косвенным признаком патологии на рентгенограмме может быть вентильная эмфизема, которая развивается из-за перекрытия бронха. Недостаточное внимание к данному признаку приводит к фатальным последствиям для пациента, так как при появлении крупного затемнения справа или слева от средостения опухоль приобретает крупные размеры, становится неоперабельной. В заключение отметим, что единичные очаговые образования в правом или левом легком является начальным симптомов опасных нозологических форм. Некоторые из них летальны при отсутствии грамотного лечения. Очаги до 1 см диаметром сложно изучать, но они предоставляют важную диагностическую информацию. При наличии подозрений на туберкулез или рак лучше провести дополнительную диагностику с помощью компьютерной томографии. Рак не терпит промедления!

Рентгенограмма – небольшой очаг на снимке справа при пневмонии

Цифровая флюорограмма: очаги в верхней доле правого легкого при туберкулезе
Проконсультируем бесплатно в мессенджерах
Источник
Очаговые образования в легких — уплотнение ткани, вызываемое различными заболеваниями. Обычно они выявляются в результате рентгенологического исследования. Иногда осмотра специалиста и методов диагностики бывает недостаточно, чтобы сделать точное заключение. Для окончательного подтверждения нужно провести специальные методы обследования: анализы крови, мокрот, пункцию тканей. Происходит это при злокачественных опухолях, пневмонии и нарушении обмена жидкости в дыхательной системе.
Что такое очаги в легких?
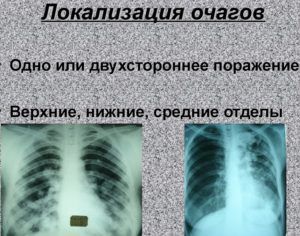 Очагом называют небольшое пятно, которое выявляют при рентгенографии, округлое или неправильной формы, расположенное в ткани легких. Их разделяют на несколько разновидностей: одинокие, единичные (до 6 шт.) и множественные.
Очагом называют небольшое пятно, которое выявляют при рентгенографии, округлое или неправильной формы, расположенное в ткани легких. Их разделяют на несколько разновидностей: одинокие, единичные (до 6 шт.) и множественные.
Существует определенная разница между международно установленным понятием очаговых образований, и тем, что принято в отечественной медицине. За рубежом к ним относят уплотнения в легких размером около 3 см. Отечественная медицина ставит ограничения до 1 см, а другие образования относит к инфильтратам.
Компьютерная томография способна с большей вероятностью установить размер, форму уплотнения легочной ткани. Это исследование тоже обладает процентом погрешности.
Очаговые образования в органах дыхания представлены в качестве дегенеративных изменений в тканях легких или скапливании жидкости в виде мокроты или крови. Многие специалисты считают одной из важных задач их установление.
Онкологические факторы
До 70% очагов в легких относятся к злокачественным новообразованиям
До 70% одиночных очагов в легких относятся к злокачественным новообразованиям. С помощью КТ (компьютерной томографии), и базируясь на специфических симптомах, специалист может предположить о возникновении таких опасных патологий, как туберкулез или рак легких.
Однако для подтверждения диагноза требуется сдать необходимые анализы. Аппаратного обследования для получения медицинского заключения в некоторых случаях недостаточно. У современной медицины не существует единого алгоритма для проведения исследований при всех возможных ситуациях. Специалист рассматривает каждый случай отдельно.
Провести аппаратным методом четкую диагностику заболевания не позволяет несовершенство оборудования. При прохождении рентгенографии легких трудно обнаружить очаговые изменения, размер которых не достигает 1 см. Интерпозиция анатомических структур делает невидимыми и более крупные образования.
Специалист предлагает больным пройти обследование с помощью компьютерной томографии. Она позволяет рассмотреть ткани под любым углом.
Компьютерная томография для диагностики места расположения очага
Причины возникновения очаговых образований в легких
К основным факторам патологии относят возникновение уплотнений на легких. Такие симптомы присущи опасным состояниям, которые при отсутствии правильной терапии могут вызвать летальный исход. К болезням, которые спровоцировали это состояние, относят:

Причиной возникновения очага является очаговый туберкулез
- онкологические заболевания, последствия их развития (метастазы, непосредственно новообразования и пр.);
- очаговый туберкулез;
- воспаление легких;
- отеки, вызванные нарушением кровообращения или как вследствие аллергической реакции;
- инфаркт миокарда;
- кровотечения;
- сильные ушибы грудной клетки;
Чаще всего уплотнения возникают из-за воспалительных процессов (острой пневмонии, туберкулеза легких) или онкозаболеваний.
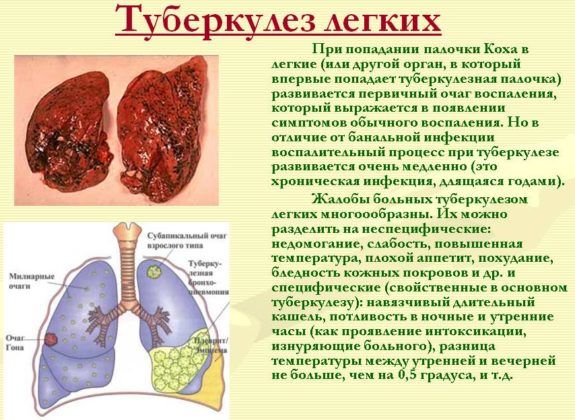
У трети пациентов наблюдаются незначительные признаки поражения органов дыхания. Особенностью туберкулеза легких является отсутствие симптомов или минимальное их проявление. В основном его выявляют при профилактических осмотрах. Основную картину туберкулеза дает рентгенография легких, но она имеет различие в зависимости от фазы и продолжительности процесса.
Основные способы диагностики
Рентгенография для диагностики очагов
Чтобы определить очаговые изменения, необходимо пройти специальное обследование (рентгенографию, флюорографию или компьютерную томографию). Эти методы диагностики имеют свои особенности.
При прохождении обследования в виде флюорографии нельзя выявить уплотнение, размером меньше 1 см. Проанализировать всю картину полностью и без ошибок не получится.
Многие врачи советуют пройти своим пациентам компьютерную томографию. Это способ исследования человеческого тела, позволяющий выявить различные изменения и патологии во внутренних органах больного. Он относится к самым современным и точным способам диагностики. Суть метода состоит во влиянии на тело больного рентгеновских лучей, и в дальнейшем, после прохождения через него, компьютерном анализе.
С его помощью удается установить:
- в минимальные сроки и с особенной точностью патологию, которая поразила легкие пациента;
- точно определить стадию заболевания (туберкулез);
- правильно установить состояние легких (определить плотность тканей, диагностировать состояние альвеол и измерить дыхательный объем);
- подвергнуть анализу состояние легочных сосудов легких, сердца, легочной артерии, аорты, трахеи, бронхов и лимфатических узлов, находящихся в области груди.
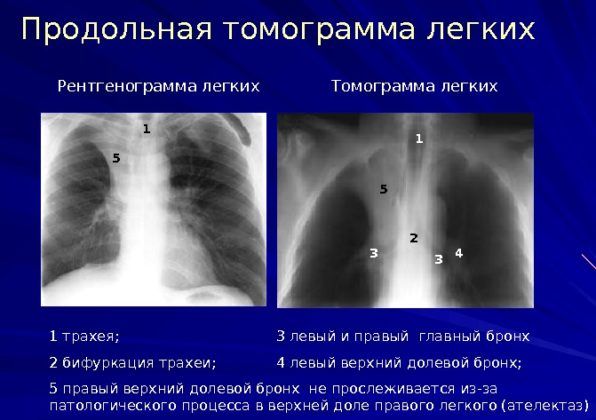
Недостатки томографии
Этот способ также обладает слабыми сторонами. Даже при исследовании на КТ пропускают очаговые изменения. Это объясняется низкой чувствительностью аппарата при размере очагов до 0,5 см и незначительной плотности тканей.
 Специалисты установили, что при первичном скринингом КТ, вероятность не обнаружить патологические нарушения в виде очаговых образований возможно при его размере 5 мм в 50% случаев. Когда диаметр соответствует 1 см, то чувствительность аппарата в таком случае равняется 95%.
Специалисты установили, что при первичном скринингом КТ, вероятность не обнаружить патологические нарушения в виде очаговых образований возможно при его размере 5 мм в 50% случаев. Когда диаметр соответствует 1 см, то чувствительность аппарата в таком случае равняется 95%.
В заключении указывается вероятность развития той или иной патологии. Расположению очагов на легких не придают решающего значения. Особое внимание обращают на их контуры. Если они неровные и нечеткие, при диаметре более 1 см, то это говорит о возникновении злокачественного процесса. В случае диагностирования четких краев очаговых изменений, речь может идти о развитии доброкачественных новообразований или туберкулеза.
При обследовании обращают внимание на плотность тканей. Благодаря этому признаку специалист имеет возможность отличить воспаление легких от изменений, вызванных туберкулезом.
К еще одному из нюансов компьютерной томографии следует отнести определение вещества, собирающегося в легких. Только жировые отложения дают возможность определения патологических процессов, а остальные невозможно отнести к категории специфических симптомов.

Разновидности очаговых образований
После получения снимков КТ легких, на которых просматриваются уплотнения, проводят их классификацию. Современная медицина выделяет следующие их разновидности, согласно размерам:
- мелкие, составляющие в диаметре от 1 до 2 мм;
- средние – размер в диаметре 3-5 мм;
- крупные, составляющие от 1 см.
Размер очаговых образований
Очаговые образования в легких обычно классифицируют по плотности:
- плотные;
- средней плотности;
- неплотные.

Классификация по количеству:
Единичные уплотнения. Могут являться фактором серьезной патологии (злокачественная опухоль) или относится к обычным возрастным изменениям, которые не представляют опасности для жизни пациента.
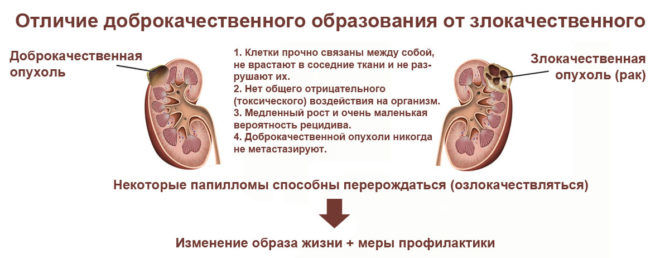
Единичные уплотнения могут являться фактором злокачественной опухоли
Множественные уплотнения. В основном характерны для воспаления легких и туберкулеза, однако иногда многочисленные и достаточно редко диагностированные онкозаболевания тоже вызваны развитием большого количества уплотнений.
Множественные уплотнения являются признаком туберкулеза легких
У человека легкие покрыты тонкой пленкой, которая называется плевра. Уплотнения по отношению к ней бывают: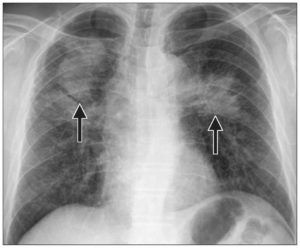
- плевральные очаги;
- субплевральные очаги.
Современная медицина обладает несколькими методами диагностики туберкулеза и других болезней легких. Для установления субплевральных очагов широко применяется компьютерная томография, тогда как флюорография и рентгенография оказываются не полностью действенными способами определения состояния пациента. Они находятся под плеврой, их расположение характерно для туберкулеза и онкозаболеваний. Только этот метод диагностика позволяет правильно определить возникшее заболевание.
Заключение
Очаговые изменения вызывают не только заболевания, которые легко поддаются терапии (пневмония), а иногда и более серьезными патологиями – туберкулезом, новообразованиями злокачественного или доброкачественного характера. Современные способы диагностики помогут своевременно их обнаружить, и назначить правильную и безопасную терапию.
Видео по теме: Очаговые образования в легких
Источник
