Очаговая пневмония в нижней доле

Правосторонняя нижнедолевая пневмония развивается чаще, чем левостороннее воспаление лёгких. Это обусловлено особенностями анатомического строения дыхательных путей справа. Правый нижнедолевой бронх имеет косое направление, поэтому по нему микроорганизмы быстрее проникают в легочную ткань. В Юсуповской больнице пульмонологи для диагностики пневмонии и определения очага воспаления используют современные методы обследования. Для лечения применяют эффективные препараты, зарегистрированные в РФ, которые обладают минимальным спектром побочных эффектов.
Пациентов с лёгким течением правосторонней нижнедолевой пневмонии госпитализируют в клинику терапии. При угрожающем жизни состоянии их переводят в отделение реанимации и интенсивной терапии. Им при наличии показаний выполняют искусственную вентиляцию лёгких с помощью современных переносных и стационарных аппаратов ИВЛ. Все тяжёлые случаи правосторонней нижнедолевой пневмонии обсуждаются на заседании экспертного Совета, в работе которого принимают участие профессора и врачи высшей категории.

Причины
Подавляющее большинство правосторонних пневмоний, вызванных микроорганизмами, являются самостоятельным заболеванием. Реже встречается воспаление лёгких, являющееся проявление острого инфекционного заболевания. Правостороннюю нижнедолевую пневмонию преимущественно вызывают следующие возбудители:
- пневмококки;
- стафилококки;
- гемофильная палочка;
- микоплазма.
Реже правосторонняя нижнедолевая пневмония развивается под воздействием хламидии и клебсиеллы. У пациентов, которые находятся в стационаре, причиной правосторонней долевой пневмонии может быть инфицирование грамотрицательными микроорганизмами (энтеробактериями, синегнойной палочкой, ацинетобактерией), золотистым стафилококком и анаэробами. При правосторонней нижнедолевой пневмонии у больных с иммунодефицитом, помимо грамотрицательных палочек и пневмококков, воспаление лёгких часто вызывают цитомегаловирусы, грибы, микобактерии. Основной причиной аспирационной правосторонней нижнедолевой пневмонии является попадание в дыхательные пути микрофлоры желудка или ротоглотки (анаэробных бактерий, грамотрицательной микрофлоры и золотистого стафилококка).
Основными возбудителями атипично протекающего воспаления нижней доли правого лёгкого являются микоплазма, хламидия, легионелла. При вирусно-бактериальных правосторонних нижнедолевых пневмониях респираторные вирусы являются причиной воспаления лёгких лишь в начальном периоде болезни. Основными возбудителями, определяющим клиническую картину, тяжесть течения и исход заболевания, остаётся бактериальная флора.
Признаки
Для пневмонии нижней доли правого лёгкого характерны следующие синдромы:
- интоксикационный (бледность кожи, снижение аппетита, разбитость, общая слабость, мышечные и головные боли, одышка, сердцебиение);
- синдром общих воспалительных изменений (повышение температуры тела, чувство жара, озноб);
- синдром воспалительных изменений легочной ткани (кашель с выделением мокроты, усиление голосового дрожания и бронхофонии, укорочение перкуторного звука, изменение частоты и характера дыхания, влажные хрипы и крепитация);
- синдром вовлечения в патологический процесс других органов и систем.
Рентгенологическим признаком правосторонней нижнедолевой пневмонии является наличие больших участков просветления, захватывающих нижнюю долю правого лёгкого. В Юсуповской больнице пациентам делают рентгенографию в двух проекциях или крупнокадровую флюорографию. Бактериологическое исследование мокроты или бронхиальных смывов проводят до назначения антибиотиков. Оно помогает обнаружить возбудитель и определить его чувствительность к антибиотикам.
Для уточнения природы воспаления лёгких применяют иммунологические исследования. Вирусные и вирусно-бактериальные пневмонии выявляют с помощью вирусологических и серологических исследований. Сложные процедуры пациенты могут пройти в клиниках-партнёрах.
Общий анализ крови позволяет определить выраженность воспалительного процесса в правой доле нижнего лёгкого. У пациентов с пневмонией увеличивается количество лейкоцитов и скорость оседания эритроцитов. При выраженном интоксикационном синдроме уменьшается количество эритроцитов и появляется токсическая зернистость нейтрофилов. В крови появляется С-реактивный белок, повышается содержание фибриногена и уровень сиаловых кислот.
Для бактериальной пневмонии характерен лейкоцитоз, при вирусной пневмонии количество лейкоцитов в крови уменьшается. При микоплазменных и орнитозных воспалениях лёгких лейкопения сочетается с очень высокой скоростью оседания эритроцитов. Пациентам с затяжным течением правосторонней нижнедолевой пневмонии и осложнениями воспаления лёгких определяют иммунологическую реактивность организма. Для того чтобы выяснить степень вовлечения в патологический процесс других органов, регистрируют электрокардиограмму, выполняют эхокардиографию, определяют показатели функции внешнего дыхания с помощью спирометрии.
Лечение
Если у пациента диагностирована правосторонняя нижнедолевая пневмония, лечение проводят в клинике терапии. Больным с вирусно-бактериальной ассоциацией микроорганизмов назначают антибиотики широкого спектра действия в комбинации с полусинтетическими и защищёнными пенициллинами. Пациентам с правосторонней нижнедолевой пневмонией лёгкой и средней степени тяжести препаратами вводят следующие антибиотики:
- амоксициллин клавуланат внутривенно;
- ампициллин внутривенно или внутримышечно;
- бензилпенициллин внутривенно;
- цефотаксим, цефтриаксон, цефуроксим внутривенно или внутримышечно.
Для лечения тяжёлой пневмонии препаратами выбора является сочетание кларитромицина или спирамицина для внутривенного введения, либо эритромицина для приёма внутрь со следующими антибиотиками: амоксициллин клавуланат, цефепим, цефотаксим или цефтриаксон, которые вводят внутривенно.
При тяжёлых и затяжных правосторонних нижнедолевых пневмониях используют препараты иммуномодулирующего действия (интерферон, зимозан, диуцифон). Больным вирусной пневмонией вводят противогриппозный γ-глобулин и противовирусные препараты (рибавирин, интерферон). Для восстановления неспецифической сопротивляемости организма назначают витаминно-минеральные комплексы, биогенные стимуляторы и адаптогенные средства. Бронхиальную проходимость восстанавливают бронхолитическими средствами и препаратами, разжижающими бронхиальный секрет, к которым относится N-ацетилцистеин, амброксол, бромгексин. Пациентам дают горячее щелочное питьё.
Больным правосторонней нижнедолевой пневмонией в Юсуповской больнице делают ингаляции с помощью небулайзера. Ингаляционным путём вводят щелочные растворы, и бронхолитические препараты: фенотерол (беротек), сальбутамол, ипратропия бромид (атровент). При затяжном течении пневмонии восстанавливают бронхиальный дренаж с помощью бронхоскопической санации. При сухом кашле назначают противокашлевые средства (кодеин, тусупрекс, глауцина гидрохлорид). Для улучшения отхождения мокроты пациенты принимают внутрь настой травы термопсиса, мукалтин, лазолван, флуимуцил или халиксол.
Пациентам с сопутствующей патологией сердечно-сосудистой системы делают инъекции сульфокамфокаина, кордиамина, а при сердечной недостаточности – сердечные гликозиды. При наличии одышки и цианоза проводят кислородную терапию. Кислород централизовано подаётся в каждую палату.
При выраженной интоксикации внутривенно капельно вводят реополиглюкин, гемодез, 5% раствор глюкозы. При их малой эффективности делают плазмаферез. Уменьшает проявления интоксикации обильное питьё.
При лечении больных правосторонней нижнедолевой пневмонией используют отвлекающие процедуры: горчичники, горчичные обёртывания. После снижения температуры тела для ликвидации воспалительных изменений назначают органный электрофорез, диатермию, индуктотермию, УВЧ. Рассасыванию очага воспаления в нижней доле правого лёгкого способствуют массаж грудной клетки и лечебная физкультура. В стадии разрешения правосторонней нижнедолевой пневмонии проводят аэрозольную терапию с использованием бронхолитических смесей отдельно или в комбинации с различными антибактериальными препаратами.
Получите консультацию пульмонолога, предварительно записавшись на приём по телефону. Врач проведёт обследование с помощью аппаратов ведущих фирм мира и новейших лабораторных методов исследования. После определения локализации патологического процесса и степени тяжести пневмонии назначит комплексную терапию.
Источник
Долевая пневмония – это острое инфекционно-аллергическое воспаление, захватывающее одну или несколько долей легкого и плевру. Долевая пневмония проявляется ознобом, лихорадкой, головной и плевральной болью, общей слабостью, потливостью, одышкой, влажным кашлем. Диагноз долевой пневмонии ставят, исходя из анамнеза, аускультации, данных рентгенографии легких, клинического анализа крови. При долевой пневмонии важно раннее назначение антибиотиков, лечение ОДН, проведение симптоматической и дезинтоксикационной терапии, физиолечения.
Общие сведения
В зависимости от клинико-морфологических признаков в пульмонологии выделяют пневмонию долевую (крупозную, плевропневмонию) и очаговую (дольковую, бронхопневмонию). Заболеваемость различными формами острой пневмонии довольно высока: среди неспецифических заболеваний легких пневмонии составляют 29,3% случаев. Для долевой или лобарной пневмонии характерно поражение целой доли легкого (респираторных бронхиол и альвеолярной ткани без заинтересованности более крупных бронхов) и вовлечение плевры. Долевой пневмонией болеют преимущественно взрослые, реже – дети.
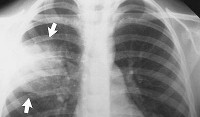
Долевая пневмония
Причины
Возбудителями большинства случаев долевой пневмонии являются различные штаммы пневмококка (реже – другие микроорганизмы, например – диплобацилла Фридлендера), которые могут попадать в легкое обычно брохогенным, реже гематогенным или лимфогенным путем.
Развитие долевой пневмонии тесно связано с персистенцией пневмококка в носоглотке здорового человека и предварительной сенсибилизацией организма к его антигенам. Острое начало заболевания возможно на фоне полного здоровья при отсутствии контактов с больными или при повторном попадании пневмококков в дыхательные пути.
Факторы риска
Риск развития долевой пневмонии может повышаться на фоне:
- переохлаждения
- перенесенных гриппа и ОРВИ
- стресса
- снижения общего и местного иммунитета
- травмы
- чрезмерных физических нагрузок.
Развитию долевой пневмонии способствуют различные фоновые состояния:
- ХОБЛ
- туберкулез
- сахарный диабет
- ИБС
- онкологические заболевания
- хронический алкоголизм.
Патогенез
Патогенетическая картина долевой пневмонии характеризуется развитием гиперчувствительности немедленного типа. Гиперергическая реакция в респираторном тракте вызывает острые воспалительные изменения в легочной паренхиме, и процесс, начавшись в одном или нескольких очагах, через межальвеолярные поры Кона быстро распространяется по ткани легкого. Повреждение мелких кровеносных и лимфатических сосудов легких иммунными комплексами и ферментами микроорганизмов при долевой пневмонии приводит к выраженным нарушениям сосудистой проницаемости и появлению фибринозного экссудата.
В зависимости от морфологических изменений ткани легких в развитии классической долевой пневмонии выделяют 4 стадии:
- прилива
- красного опеченения
- серого опеченения
- разрешения.
Симптомы долевой пневмонии
Долевая пневмония отличается внезапным, острым началом. Среди ранних симптомов заболевания выделяют общеинтоксикационные (появление сильного озноба, далее постоянного, в течение 7-10 суток, лихорадочного состояния с подъемом температуры выше 39°С, головную боль, общую слабость, потливость) и бронхолегочные (одышку, плевральные боли на пораженной стороне, связанные с дыханием, кашель, отделение мокроты).
Температурная реакция организма отражает характер развития воспалительного процесса в легком: при неосложненной долевой пневмонии суточные колебания температуры небольшие (0,5-1°С); при развитии гнойно-деструктивных и септических осложнений – более 1-2 °С с повторяющимися ознобами; у пожилых и ослабленных пациентов – лихорадка может отсутствовать.
Боль в грудной клетке при долевой пневмонии носит острый интенсивный характер, имеет четкую локализацию, усиливается на высоте глубокого вдоха и при наклоне тела в здоровую сторону, поэтому дыхание часто поверхностное.
Характерный для долевой пневмонии кашель в первые двое суток заболевания сухой и непродуктивный, часто появляется на глубоком вдохе вместе с плевральными болями; с появлением фибринозного экссудата (3-4 сутки) при кашле начинает отделяться небольшое количество вязкой, слизисто-гнойной или «ржавой» (с примесью крови) мокроты.
Выраженность одышки при долевой пневмонии зависит от стадии и тяжести воспалительного процесса, наличия отягощенного анамнеза. У пациентов молодого возраста обычно наблюдается небольшое ощущение нехватки воздуха и тахипноэ при физической нагрузке; при тяжелом течении долевой пневмонии и сопутствующих заболеваниях легких и сердца – возникает острая дыхательная недостаточность (ОДН) с одышкой в состоянии покоя, мучительным чувством нехватки воздуха, цианозом носогубного треугольника.
Вследствие интоксикации при долевой пневмонии происходит быстрое нарастание общей слабости, развитие адинамии, неврологической симптоматики: возбуждения, бессонницы, бреда и галлюцинаций, потери сознания. Часто наблюдаются различные функциональные расстройства – тяжесть в эпигастрии, потеря аппетита, метеоризм, неустойчивый стул, желтушное окрашивание кожи, склер глаз и слизистых, боли в мышцах и суставах, аритмия, тахикардия, глухость тонов сердца, снижение АД, сосудистая и сердечная недостаточность.
Исходя из особенностей клинической картины, различают три формы долевой пневмонии: верхнедолевую, нижнедолевую и центральную.
- При верхнедолевой форме – течение заболевания тяжелое с ярко выраженной симптоматикой, гемодинамическими и неврологическими нарушениями
- При нижнедолевой форме – возникает псевдокартина «острого живота» с лихорадкой, ознобом и «ржавой» мокротой
- При центральной форме долевой пневмонии – воспалительный процесс развивается в глубине легочной паренхимы и имеет слабо выраженную симптоматику.
Осложнения
Легочные осложнения долевой пневмонии вызваны нарушением фибринолитической функции нейтрофилов. Они включают:
- абсцесс и гангрену легкого
- парапневмонический плеврит
- эмпиему плевры
Внелегочные осложнения возникают при распространении инфекции лимфогенным или гематогенным путем. К ним относятся:
- гнойный медиастинит и перикардит
- гнойный артрит
- перитонит
- абсцесс мозга
- гнойный менингит
- эндокардит с поражением аортального клапана
- развитие сердечной недостаточности.
Диагностика
Трудности ранней диагностики долевой пневмонии в современных условиях обусловлены достаточно многообразной клинической картиной заболевания и стертостью симптомов. Диагностика долевой пневмонии начинается с расспроса больного (наличие жалоб, факторов риска, сопутствующих заболеваний и т.д.) и его физикального обследования. Подозрение на долевую пневмонию должно вызвать наличие высокой лихорадки и других симптомов интоксикации, одышки, кашля, плевральных болей, цианоза губ и кончика носа.
- Физикальные данные. Диагностическими признаками долевой пневмонии при физикальном исследовании являются: наличие тахикардии и учащенного поверхностного дыхания; отставание грудной клетки на стороне поражения в акте дыхания; локальная болезненность грудной клетки; усиление голосового дрожания и бронхофонии, перкуторная тупость. При аускультации в случае долевой пневмонии выслушивается характерная инспираторная крепитация и шум трения плевры, позднее может определяться патологическое бронхиальное дыхание (жесткое или ослабленное везикулярное), влажные глухие или звучные мелкопузырчатые хрипы.
- Рентгенологические данные. Особое значение для подтверждения диагноза долевой пневмонии имеют результаты рентгенографии легких в 2-х проекциях: на рентгенограммах выявляется усиление легочного рисунка и неструктурность корня в зоне поражения в начале заболевания; однородные сегментарные очаги инфильтрации на периферии легочных полей на 4-6 день.
- Лабораторные данные. При исследовании периферической крови больного с долевой пневмонией отмечаются лейкоцитоз со сдвигом формулы влево (в очень тяжелых случаях – лейкопения), увеличение СОЭ, гиперфибриногенемия. Выявить возбудителя долевой пневмонии помогает посев мокроты на микрофлору с определением чувствительности к антибиотикам.
Дифференциальная диагностика долевой пневмонии необходима с острым холециститом, язвой желудка или 12-пертной кишки, острым аппендицитом или панкреатитом (при острых болях в различных отделах живота); с инфарктом легкого (при длительном кашле и отделении кровянистой мокроты); бронхоэктатической болезнью, геморрагическим трахеобронхитом, туберкулезом и бронхогенным раком легкого (при кровохарканье).

КТ ОГК. Правосторонняя верхнедолевая пневмония.
Лечение долевой пневмонии
Антибиотикотерапия
В лечении долевой пневмонии ведущую роль имеет антибиотикотерапия, которую необходимо начать сразу, не дожидаясь результатов бакпосева мокроты, используя эмпирический метод с учетом резистентности возбудителя к наиболее употребляемым препаратам. При внебольничной долевой пневмонии используют аминопенициллины (ампициллин, тикарциллин), фторхинолоны III поколения (ципрофлоксацин, офлоксацин), иногда при тяжелом течении заболевания и непереносимости пенициллинов – макролиды и цефалоспорины III – IV поколения.
При госпитальной долевой пневмонии в схему лечения включают пенициллины, цефалоспорины, фторхинолоны, карбапенемы, аминогликозиды (иногда в комбинации друг с другом или с заменой одного на другой). Продолжительность антибиотикотерапии зависит от степени тяжести и характера течения долевой пневмонии, адекватности и своевременности проводимого лечения, темпов нормализации состояния больного, динамики лабораторных, рентгенологических показателей и может составлять от 7-10 до 14–21 дней.
Вспомогательное лечение
В остром периоде долевой пневмонии показан постельный режим, обильное теплое питье и полноценное питание. Дополнительно при долевой пневмонии проводится противовоспалительная терапия, прием жаропонижающих, антигистаминных препаратов, муколитиков, иммуностимуляторов. Назначают физиотерапевтические процедуры: лекарственный электрофорез (с кальцием хлоридом, гиалуронидазой), УВЧ, лекарственные ингаляции, массаж грудной клетки и ЛФК.
Лечение осложнений
Лечение ОДН при долевой пневмонии включает по показаниям: ИВЛ, лечебную бронхоскопию, оксигенотерапию. При наличии инфекционно-токсического шока проводят стабилизацию АД, коррекцию метаболического ацидоза и микроциркуляторных нарушений, инфузионную терапию, ингибирование протеолитических ферментов.
Прогноз и профилактика
Прогноз долевой пневмонии определяется наличием факторов риска развития осложнений (дети до 5 лет и пожилые люди, лица с тяжелыми сопутствующими заболеваниями, снижение иммунитета, бактериемия и др.). Исход благоприятен при своевременном обращении к пульмонологу, адекватной терапии, а также у молодых пациентов без сопутствующей патологии. Более длительное лечение долевой пневмонии требуется при поражении более чем одной доли легкого, а также у пациентов с сопутствующими заболеваниями (ИБС, ХОБЛ, гепатит) или страдающих алкоголизмом.
Мерами профилактики долевой пневмонии могут служить закаливание, физическая активность, предупреждение переохлаждения и стрессов, санация очагов хронической инфекции.
Источник
