Обувь для женщин с подагрой
Диагноз: Подагра
Еще Гиппократ упоминал о таком заболевании, как подагра – признаки и лечение у женщин и мужчин он описал в своих работах, обращая внимание на изменения в хрящевых тканях суставов большого пальца ноги.
Подагра – это распространенная форма артрита. Болезнь возникает из-за повышения уровня мочевой кислоты в крови, и в тканях организма откладываются кристаллы монурата натрия.
Подагрой болеют преимущественно взрослые люди. Согласно статистическим данным, от подагры страдает 0,1% взрослого населения планеты в среднем, причем в развитых странах.Медицинские исследователи также указывают, что подагрой страдают больше мужчины чем женщины. Примерно на 20 человек страдающих от недуга, приходится одна женщина.
Частота заболеваемости подагрой мужского населения по сравнению с женским объясняется двумя факторами: наследственным характером части заболеваний, а также развитие подагры вследствие нездорового питания и употребления алкоголя, что более характерно для мужчин.
При наличии родственников, страдающих подагрой, другим членам семьи рекомендуется следить за уровнем мочевой кислоты.
Симптомы:
Заболевание протекает в несколько последовательных стадий:
· бессимптомную гиперурикемию – когда отмечается только повышение уровня мочевой кислоты в крови
· острый подагрический артрит – когда появляются симптомы острого воспалительного процесса в суставе
· межкритический период – период отсутствия клинических проявлений
· подагрические отложения – появление хронических отложений солей мочевой кислоты в мягких тканях .
Подагру с каким-то другим заболеванием перепутать тяжело. Как правило, болезнь начинается с острого приступа. Внезапно возникает воспаление одного или нескольких суставов. В большинстве случаев при первом приступе поражается плюснефаланговый сустав большого пальца стопы, иногда – коленный, голеностопный или другие суставы. Возникает острая боль, которую очень трудно терпеть (слово “подагра” с греческого языка переводится как “нога в капкане”). Боль, которая быстро прогрессирует, сопровождается краснотой сустава, отечностью, поражающей всю стопу. Нередко повышается температура тела, появляется озноб. Любые движения вызывают боль. Острый приступ подагры длится от 3 до 7 дней. После этого человек чувствует себя хорошо, но потом приступы периодически повторяются. Таким образом, возникает хронический подагрический артрит.
Профилактика и лечение:
Профилактика заболевания заключается в: исключении переедания, отказе от алкоголя, рациональном сбалансированном питании с достаточным содержанием овощей и фруктов, достаточной двигательной активности
Лечение подагры направлено на купирование воспаления, снижение уровня мочевой кислоты в крови, нормализацию питания.
Назначается диета, исключающая потребление рыбных и мясных бульонов, мяса животных, алкоголя. В рационе питания вводится ограничение на бобовые и овощные культуры (фасоль, горох, бобы, шпинат, щавель, редис, баклажаны, спаржу, цветную капусту), грибы.
Медикаментозный подход к терапии подагры направлен на купирование острых подагрических приступов, их предотвращение в дальнейшем, предупреждение отложения кристаллов в суставах.Целью лечения подагры является понижение концентрации мочевой кислоты в крови. Также назначаются препараты способствующие активизации выведения солей из организма. А также важно регулярное наблюдение врача ревматолога!
ВНИМАНИЕ! Вся информация, размещенная на данном сайте, носит рекомендательный характер. В каждом отдельном случае необходима консультация со специалистом.
Источник
09 февраля 2021
Людям, страдающим сахарным диабетом или подагрой, очень сложно подобрать себе действительно комфортную обувь, которая не только не стесняет движений, но и облегчает повседневную жизнь.
Как помочь себе минимизировать неприятные и болезненные ощущения, не спровоцировать осложнения и улучшить качество жизни с помощью правильной обуви и не только — рассказывает Ольга Чижевская, исполнительный директор Ассоциации медицинских клиник и врачей “Лига подиатрии”.
ДИАБЕТИЧЕСКАЯ СТОПА: С КАКИМИ ПРОБЛЕМАМИ СТАЛКИВАЮТСЯ ПАЦИЕНТЫ
У многих пациентов, страдающих сахарным диабетом, развивается такое серьезное осложнение, как диабетическая стопа. Его причина – нарушение нервных связей и волокон, и проявляется оно как инфицирование, разрушение тканей стопы, появление язв. Зачастую такое тяжелое состояние бывает спровоцировано в числе прочего ношением неудобной, неподходящей обуви. Помимо этого, факторами риска являются избыточный вес, травмирование стоп, увеличение поверхности кожи. Синдром диабетической стопы доставляет немало мучительных ощущений человеку. Пациент может столкнуться со следующими явлениями:
- Отечность, онемение стоп, чувство жжения, потливость
- Деформации стоп и ногтей
- Болезненные ощущения в стопах как при ходьбе, так и в покое
- Кожа стоп может поменять окраску (появляется краснота, посинение и др.), начать шелушиться
- Появление кровоизлияний под ногтями
- Длительно не заживающие трещины, язвы и др.
Таким образом, все ткани нижней конечности оказываются повреждены, нарушается нормальное кровообращение, состояние сосудов резко ухудшается. Все патологические процессы имеют длительное течение и опасность инфицирования.
Лечением диабетической стопы нужно заниматься комплексно и системно. Помимо всесторонней терапии под врачебным контролем, очень важным является вопрос выбора обуви: как для профилактики такого опасного состояния, как диабетическая стопа, так и для его облегчения, когда оно уже имеется.
КАК ВЫБРАТЬ ОБУВЬ ПРИ ДИАБЕТЕ?
Людям с диабетом и проблемами со стопами не подойдет обычная обувь. Узкие, тесные, жесткие туфли и ботинки будут создавать излишнее трение и дискомфорт, провоцирующие усугубление проблем с ногами. Важно очень внимательно подойти к подбору обуви, потому что от этого во многом зависит качество жизни и возможность передвижения.
Желательно выбирать специальную ортопедическую обувь, которая максимально убережет ноги от развития неблагоприятных симптомов. Какими характеристиками должна обладать идеальная обувь для диабетиков?
1. Она должна быть выполнена из высококачественных материалов. Внутренняя отделка также должна быть продумана так, чтобы не провоцировать потоотделения, нога должна иметь возможность “дышать”.
2. Обувь должна иметь закрытый носок (никаких босоножек!), причем этот носок должен быть достаточно мягким, чтобы не травмировать больные пальцы.
3. Подошва должна обладать относительной жесткостью и объемом (не тонкая), со специальным изгибом и небольшим подъемом в области носка, что будет облегчать ходьбу и формировать правильный перекат стопы.
4. Внутри ботинка не должно быть никаких швов и других элементов, которые могут натирать и вызывать раздражение кожи.
5. Обувь нужно выбирать так, чтобы в ней оставалось место для ортопедической стельки, – с ней комфорт будет в разы выше. Стоит отдавать предпочтение не готовым, а индивидуальным ортезам стопы, выполненным сертифицированным врачом-подиатром точно по меркам пациента и с учетом всех его особенностей здоровья, состояния стоп и походки.
Такой набор – “ортопедическая обувь + индивидуальные стельки” – может быть весьма недешев, но он кардинально меняет качество жизни человека и позволяет ему стать более мобильным и испытывать гораздо меньше неприятных ощущений.
ПОДАГРА: ЧТО ЭТО И КАК ОТРАЖАЕТСЯ НА СОСТОЯНИИ СТОП
Подагра – очень коварное заболевание, которые постепенно разрушает весь организм. Болезнь поражает в основном мужчин, а связана она с тем, что соли мочевой кислоты откладываются в суставах, а порой и в почках. Все это – результат сбоя в пуриновом обмене (пурины – органические вещества, участвующие в формировании и строении молекул ДНК и РНК). Сам же сбой может быть вызван наличием эндокринных патологий, в т.ч. сахарного диабета. Фактором риска может стать и ожирение. Первые признаки подагры, как правило, начинаются с воспаления большого пальца ноги и могут быть спровоцированы регулярным употреблением жирной, тяжелой пищи и спиртных напитков.
Вылечить подагру нельзя, но приостановить болезнь, смягчить ее проявления и не допустить поражения всего опорно-двигательного аппарата вполне реально: необходимо комплексное лечение у врача-ревматолога или терапевта, грамотная профилактика, смена образа жизни и питания, нормализация веса. Одним из профилактических мероприятий при подагре является подбор правильной, удобной обуви, которая не спровоцирует новый приступ воспаления и будет максимально комфортна для усталых и отечных ног, чувствительных к малейшим прикосновениям.
КАКУЮ ОБУВЬ ПОКУПАТЬ ПРИ ПОДАГРЕ
Как и при сахарном диабете, при подагре противопоказана обувь на высоких каблуках, узкая, открытая, неустойчивая (вьетнамки, тапки).
Исследование, проводившееся в Новой Зеландии и опубликованное в журнале Arthritis Care & Research, показало, что неправильно подобранная обувь может привести к инвалидности. 42% пациентов носили обувь, которая могла усугубить их состояние: босоножки, шлепки, тапки или мокасины. Эта обувь плохо амортизирует и не является устойчивой, поэтому нагрузка на стопу распределяется неравномерно. 58% пациентов делали выбор в сторону максимального удобства и покупали кроссовки или классические ботинки, гораздо лучше поддерживающие стопу.
Если у вас подагра:
- Выбирайте удобные достаточно просторные кроссовки из качественных материалов (это может быть тонкая кожа, замша или современные синтетические дышащие ткани). Обращайте внимание на прочность, устойчивость и эластичность подошвы, наличие амортизации.
- Вы также можете покупать себе специальную ортопедическую обувь или делать ее на заказ. В такой обуви важно, чтобы передняя часть была достаточно широкой во избежание натирания пальцев, а колодка должна быть увеличена по сравнению с обычной обувью.
- Уже во время самой первой примерки вам должно быть очень удобно в вашей обуви. Пальцы должны располагаться свободно, нога не должна никуда “заваливаться”, ботинки должны хорошо фиксироваться на ноге, но при этом нигде не давить. Самое важное ощущение – легкость и комфорт, ориентируйтесь на это.
- Ни в коем случае не стоит пренебрегать и изготовлением индивидуальных ортопедических стелек. Они существенно улучшат ваше состояние при ходьбе, поддержат стопу, не допустят прогрессирования деформаций.
Также не забывайте о растирании ступней, легком массаже, снимающем напряжение, о ежедневной гимнастике для стоп. Если соблюдать все рекомендации врачей по лечению и внимательно относиться к профилактике своего состояния, подагру можно взять под контроль и жить без постоянных мучений и приступов.
Предоставлено Лигой подиатрии
Источник
Как часто встречается подагра? Кто в «группе риска»? Разбираемся на МЕД-инфо с Натальей Шабановой, врачом-ревматологом Федерального научно-клинического центра физико-химической медицины ФМБА России КБ 123.
Распространенность подагры достаточно высока, а пик заболеваемости приходится на лиц 40-60 лет. Чаще встречается у мужчин. Подагра – заболевание, которое развивается в результате нарушения баланса между образованием мочевой кислоты и ее выведением из организма. В первую очередь, за это отвечают почки. Гиперурикемия бывает трех типов: метаболический (повышенный синтез пуринов), почечный (организм не справляется с выведением мочевой кислоты) и смешанный. Таким образом, со временем ураты накапливаются в организме, откладываются в тканях, что приводит в результате к острым подагрическим воспалениям.
Вторичную подагру (первичная подагра связана с врожденным изолированным нарушением функции почечных канальцев) могут вызвать заболевания и состояния, связанные с гиперпродукцией мочевой кислоты: злокачественные новообразования, гиотериоз, полицитемия, псориаз, ожирение и др. Или же состояния, связанные с нарушением ее экскреции (вывода из организма): хроническая почечная недостаточность, гиперпаратиреоз, голодание, отравление токсинами, алкоголь, прием диуретиков, избыток пуринов в пище (это жирные мясо и рыба, субпродукты, бобовые и зерновые, кофеиносодержащие напитки) и др.
При подагре нужно особое внимание уделить обуви. Неправильно подобранные ботинки могут причинять дискомфорт при ходьбе и даже стать причиной острого приступа. И наоборот, правильная обувь будет эффективным методом профилактики.
При подагре на стопе появляются деформации. Разрастаются тофусы – выросты в виде подушек или узелков в области суставов. Появляется вальгусная деформация большого пальца стопы. При приступах артрита появляется отечность, нога распухает и любой шаг становится болезненным.
В таких условиях подобрать обычную обувь, в которой нога чувствовала бы себя комфортно, очень сложно.
Лучше всего в таких случаях подходят кроссовки с расширенной подошвой, мягким тканевым верхом и дополнительной амортизацией. Они легко растягиваются, принимают нужную форму и не давят на пораженные ткани.
Идеально, если кроссовки будут иметь ортопедическую стельку, особенно если она изготовлена на заказ по форме стопы. Также стоит обратить внимание на подошву. Она должна быть прочной, но не жесткой, обеспечивающей надежное сцепление и хорошую амортизацию при ходьбе.
В список запрещенных попадают мокасины, сандалии без каблука, тапки и шлепки. Другая крайность, обувь на высоком каблуке, тоже плохо влияет на стопу. В ней создается избыточное давление на пальцы, увеличивается нагрузка на суставы стопы и колени.
Заостренный носок тоже противопоказан, он сжимает ногу в нефизиологичном для нее положении и оказывает давление на сустав большого пальца. Любое трение и избыточное давление спровоцирует прогрессирование болезни.
Обуви на слишком тонкой и мягкой подошве тоже лучше избегать, так как в ней выше вероятность получить травму. А любое повреждение может вызвать обострение.
По поводу минималистичной обуви, которая имитирует ходьбу босиком, единого мнения в научной среде нет. Некоторые ученые говорят, что ходьба в такой обуви изменяет походку и заставляет больше отталкиваться пальцами ног, что увеличивает давление на пораженные суставы. А также не обеспечивает достаточную защиту от возможных травм, которые могут спровоцировать начало приступа.
Другие считают, что из-за естественного уменьшения длины шага при ходьбе в такой обуви больше начинают работать именно мышцы голени, а не пальцы. Что, наоборот, положительно сказывается на состоянии пациентов.
Во-первых, обратите внимание на ширину колодки. Обувь не должна оказывать никакого давления на пальцы и суставы стопы. Она должна быть расширенной в области носка с плавным физиологичным скруглением.
Во-вторых, материал верха должен быть максимально мягким, эластичным. Идеально, если это будет ткань, тонкая кожа или замша. Категорически откажитесь от жестких негнущихся туфель.
В-третьих, обратите внимание на подошву. Она не должна быть ни слишком тонкой, ни слишком жесткой. Лучший вариант – эластичная резина, которая обеспечивает достаточную амортизацию при ходьбе и снимает ударные нагрузки с суставов.
Каблук должен быть не выше 5 сантиметров. Но обувь на полностью плоской подошве тоже не лучший вариант. Она не защищает стопы от возможной травмы и усиливает давление на пальцы при ходьбе.
Наконец, обратите внимание на стельку. Лучше всего, если она будет изготовлена индивидуально по форме стопы. Это позволит поддерживать свод и перераспределять нагрузку с пальцев на среднюю часть стопы.
Во время приступа подагры любое давление на опухшие суставы усиливает боль. Поэтому носить плотно прилегающую к ноге обувь в эти моменты нельзя категорически.
В моменты обострений лучше всего ходить босиком или использовать просторную обувь, которая будет как можно меньше давить на ткани стопы. Это может быть как ортопедическая обувь со специальной колодкой увеличенного объема, так и просто мягкие кроссовки на размер больше обычного.
«Самое главное правило выбора обуви при подагре – вам должно быть удобно в ней с первой же примерки», – говорит Ольга Чижевская, исполнительный директор Ассоциации медицинских центров и врачей «Лига подиатрии». – «Не стоит рассчитывать на то, что ботинки «растянутся со временем» или «сядут по ноге». Даже если это и произойдет через несколько недель, не стоит терпеть боль и риск развития очередного приступа подагры.
Идеальный вариант – сделать обувь и стельки на заказ или использовать специальные ортопедические модели с широкой колодкой и увеличенным объемом в области пальцев. Если такой возможности нет, обратите внимание на кроссовки с упругой, но прочной подошвой».
Источник
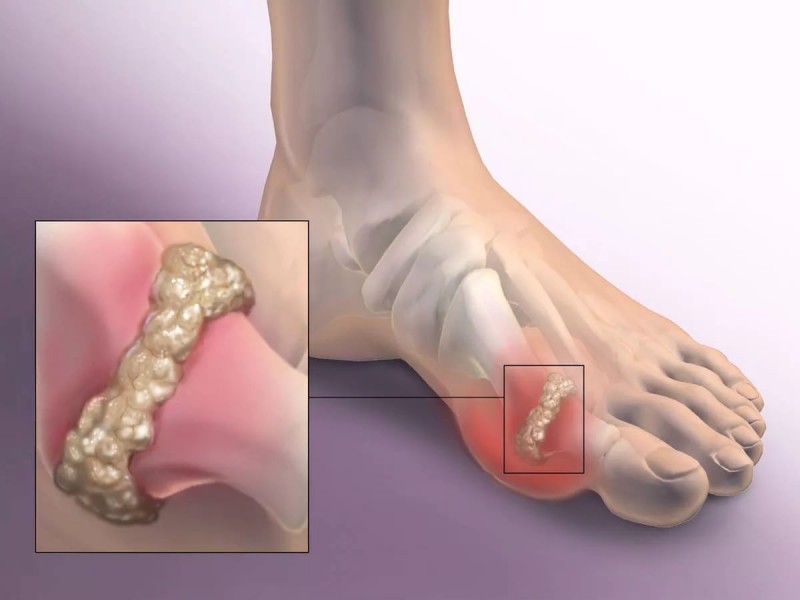
Примерно так переводится название этой болезни с латыни. Ощущение, что и говорить, не из приятных. Много лет болезнь может развиваться бессимптомно, потом происходит то, что называется «Никогда не было – и вдруг опять!»: острый приступ подагры застает человека врасплох. Больно… очень больно… не знаешь, как положить ногу, да еще и температура поднимается. Боль неожиданно стихает и неожиданно появляется опять. Что делать? Как себе помочь?
Содержание:
- «Нога в капкане»
- Специфические особенности подагры крупных суставов
- А может, это совсем не то?
- Чем это лечится?
«Нога в капкане»
Во-первых, не доводить свой организм до этого. Не отмахиваться от направлений на анализы и обязательно интересоваться их результатами. Если увидели избыток мочевой кислоты – бейте тревогу, начинайте обследование и в чём-то меняйте свой образ жизни, чтобы сохранить здоровье надолго.
Самодиагностика? Нет, диагноз ставит врач. Но если вы проводите рукой по пальцам ноги и ощущаете, что под кожей есть что-то вроде маленьких комочков, хоть и не болящих, обязательно насторожитесь: скорей всего это тофусы – «микросклады» скопившихся солей мочевой кислоты. Как правило, располагаются в районе стопы ноги, но иногда, более крупные, прощупываются в области ахиллесова сухожилия, боковых поверхностей голеностопного, коленного или тазобедренного суставов, достигая размера перепелиного или даже куриного яйца. Возможны и изъязвления их, в сочетании с болевым приступом.
Если вы такой узел, даже абсолютно безболезненный, заметили, обязательно посоветуйтесь с участковым терапевтом! На этой стадии есть еще возможность затормозить развитие болезни на долгие годы, не давая ноге попасть в капкан.
Специфические особенности подагры крупных суставов
Если подагрический палец – это просто очень плохо, то поражение крупного сустава – это совершенно невыносимая боль. Именно на крупных суставах, когда развивается острый приступ, на поверхности тофусов могут открыться мелкие язвы, из которых истекает не прозрачная, как лимфа при ранениях, а белёсая масса более густой консистенции, со специфическим запахом прокисшего супа. Во-первых, это дополнительная боль, во-вторых, язвочки необходимо обрабатывать, чтобы не занести в организм инфекцию, а малейшее прикосновение усиливает боль, в-третьих, даже когда они затянутся, после окончания обострения, внутри будет продолжаться разрушительный процесс, вплоть до полостей в бедренной или берцовых костях.
При подагре голеностопа нарушается правильное положение ступни, становится больно ходить, в запущенных случаях – искривляются большая и малая берцовые кости. Чем более крупный сустав поражен, тем сильнее боли, тяжелее последствия, выше опасность переломов хрупких костей.
А может, это совсем не то…
Иногда болезнь протекает стёрто, боли не так уж сильны, а искривление пальца считают следствием возрастных изменений. Давайте не будем прятаться от болезни. Для начала исключим тот самый диагноз, который и озвучивать не хочется, убедимся, что явления носят подагрический характер, и начнем наступление на болезнь. Чем раньше – тем лучше.
Методы обследования, применяемые, чтобы точно поставить диагноз:
Внешний осмотр и опрос. Врач определяет локацию болей, местную гипертермию (повышенную температуру), обращает внимание на наличие/отсутствие отечности сустава.
Производится общий анализ крови. Если уровень лейкоцитов повышен, а количество уратов увеличено, это, скорей всего, указывает на развитие подагрического процесса.
Для подтверждения предполагаемого диагноза пациента направляют на рентгеноскопию. Если отложения уратных кристаллов наличествуют, их видно при просмотре снимка.
Когда затронуты крупные суставы, на анализ берется немного суставной смазки (синовиальной жидкости). Если в ней тоже видны отложения уратов, это делает диагноз окончательным.
Чем это лечится?
В период обострения, в зависимости от тяжести протекания болезни, используют либо искусственные аналоги стероидов, либо НПВС (нестероидные противовоспалительные средства), иногда и то, и другое. Основная их задача – подавить воспалительный процесс, параллельно они способствуют снижению уровня боли.
Вылечить полностью подагру нельзя, но сделать ее проявления более редкими и не столь острыми можно. Существуют специфические препараты, для лечения именно подагры, для приема внутрь или введения внутримышечно/внутривенно.
Когда острый приступ прошел, можно начинать физиотерапевтическое или бальнеологическое лечение, по назначению курирующего врача. Если у вас есть непереносимость определенных процедур (УФО, ударно-волновой терапии и пр.), обязательно поставьте врача в известность. Цель лечения – наладить обмен веществ в больных суставах и усилить в них кровоток.
И, конечно, придется серьезно поменять своё меню. Список всего рекомендованного и противопоказанного вам даст врач-диетолог, и отнестись к его рекомендациям следует с полной серьезностью. Вряд ли вы предпочтете есть хамон и ходить, опираясь на палочку, а коррекция режима питания творит настоящие чудеса: провоцирующие болезнь вещества больше не поступают в кровоток, правильно налаженный питьевой режим дает организму возможность вырабатывать нормальное количество синовиальной жидкости – и болезнь уходит в глухую оборону. Если ее не провоцировать, она не помешает вам вести полноценный, активный образ жизни.
Источник
