Обязательные методы обследования при пневмонии
Врач должен изучить историю болезни и провести медицинский осмотр, включая прослушивание легких.
При подозрении на пневмонию, доктор обычно проводит следующие анализы:
Анализы крови используются для подтверждения инфекции и определения типа микроорганизмов, вызывающих инфекцию. Однако точная идентификация не всегда возможна. Повышенные лейкоциты в общем анализе крови и С-реактивный белок в биохимическом анализе косвенно указывают на наличие бактериального воспаления в организме.
Рентгенограмма грудной клетки. Это позволяет врачу определить локализацию воспаления легких.
Пульсоксиметрия – измерение уровня кислорода в крови. Пневмония нарушает газообмен в легких.
Анализ мокроты. Образец отделяемого из легких (мокроты) берется после глубокого кашля и анализируется, чтобы помочь точно определить возбудителя инфекции.
Врач может назначить дополнительные анализы, если пациент старше 65 лет, находится в больнице или имеются серьезные симптомы или проблемы со здоровьем. Они могут включать в себя:
Компьютерная томография. Послойное исследование лёгочной ткани, чтобы получить более детальное изображение легких.
Пункция плевральной полости. Если в плевральной полости выявляется жидкость, ее извлекают, вставляя иглу между ребрами в плевральную полость, в полученной жидкости исследуют клеточный состав и сеят на специальные среды, пытаясь выявить возбудителя.
Лечение пневмонии
Лечение пневмонии направлено на подавление инфекции и предотвращение осложнений. Людей с внебольничной пневмонией обычно можно лечить в домашних условиях с помощью лекарств. Большинство симптомов пропадает через несколько дней или недель, чувство усталости может сохраняться в течение месяца или более.
Конкретные методы лечения зависят от типа возбудителя и тяжести пневмонии, возраста и общего состояния здоровья пациента. Варианты включают в себя:
Антибиотики. Эти лекарства используются для лечения бактериальной пневмонии. Обычно до получения результатов микробиологического обследования назначают антибиотик широкого спектра действия. Может потребоваться время, чтобы определить тип бактерий, вызывающих пневмонию, и выбрать подходящий антибиотик для лечения. Если состояние пациента не улучшается, обычно в течение 2-3 дней, производится смена антибиотика.
Лекарства от кашля. Поскольку кашель помогает выводить мокроту из легких, не стоит полностью избавляться от кашля. Кроме того, вы должны знать, что очень мало исследований посвящено эффективности отпускаемых без рецепта лекарств от кашля. Если вы решите принимать средство от кашля, то используйте минимально возможную дозу, которая поможет вам отдохнуть. Отдельно следует упомянуть отхаркивающее препараты, которые облегчают отхождение мокроты, не угнетают кашлевой рефлекс.
Жаропонижающие/Обезболивающие. Вы можете принимать их по мере необходимости для снижения высокой температуры и уменьшения дискомфорта в грудной клетке при плевральной боли. К ним относятся такие препараты, как парацетамол, аспирин, Ибупрофен и другие противовоспалительные препараты.
Госпитализация при пневмонии
Может потребоваться госпитализация, если:
- Пациент старше 65 лет
- Снизилась функция почек (мало мочи)
- Систолическое артериальное давление ниже 90
- Диастолическое артериальное давление 60 мм или ниже
- Учащенное дыхание (30 или более вдохов в минуту)
- Есть признаки нарушения сознания
- Температура тела ниже нормы
- пульс в покое ниже 50 или выше 100
Госпитализация осуществляется либо в терапевтические отделения, либо в отделения интенсивной терапии, если необходима коррекция жизненных функций.
Дети могут быть госпитализированы, если:
- Они моложе 2 месяцев
- Они вялые или чрезмерно сонливы
- У них проблемы с дыханием
- У них низкий уровень кислорода в крови
- Они кажутся обезвоженными
Образ жизни и домашние средства
Эти советы помогут вам быстрее восстановиться и снизить риск осложнений:
Уделите отдыху больше времени. Не возвращайтесь на учебу или на работу, пока температура не станет нормальной и не прекратится кашель с мокротой. Будьте осторожны, даже когда вы начинаете чувствовать себя лучше: поскольку пневмония может рецидивировать, лучше не возвращаться к повседневной работе, до полного восстановления. Во всех действиях советуйтесь с лечащим врачом.
Пейте много жидкости, особенно воды.
Принимайте препараты, как это предписано лечащим врачом. До полного выздоровления.
Подготовка к визиту врача
Следует начать с посещения терапевта или вызова врача скорой помощи. Эти специалисты могут направить к инфекционисту или пульмонологу при необходимости.
Вот некоторая информация, которая поможет вам подготовиться к встрече и узнать, чего ожидать.
Что ты можешь сделать:
- Ведите учет любых симптомов, в том числе вашей температуры
- Запишите особенности вашего здоровья, включая недавние госпитализации
- Запишите ключевую личную информацию, в том числе информацию о лучевой нагрузке, воздействии химических веществ или токсинов или о недавних поездках
- Составьте список всех лекарств, витаминов и добавок, которые вы принимаете, особенно антибиотиков, поскольку это может привести к лекарственно-устойчивой пневмонии
- Возьмите с собой члена семьи или друга, если это возможно
- Запишите вопросы, чтобы спросить доктора
Вот некоторые основные вопросы, которые следует задать врачу:
- Чем, вероятно, вызваны мои симптомы?
- Какие анализы мне нужны?
- Какое лечение вы рекомендуете?
- Нужна ли мне госпитализация?
- У меня есть другие проблемы со здоровьем. Как повлияет на них моя пневмония?
- Есть ли какие-то ограничения?
- Не стесняйтесь задавать другие вопросы.
Будьте готовы ответить на вопросы, которые может задать ваш врач:
- Когда у вас появились первые симптомы?
- У вас была пневмония раньше? Если да, то в каком легком?
- Ваши симптомы были постоянными или периодическими?
- Вы путешествовали или подвергались воздействию химикатов или токсичных веществ?
- Были ли у вас больные люди дома, в школе или на работе?
- Вы когда-нибудь курили?
- Сколько алкоголя вы потребляете в неделю?
- Ставили ли вы вакцины против гриппа или пневмонии?
Для профилактики пневмонии:
- Не курите
- Пейте много жидкости
- Правильно питайтесь
- Отдыхайте
- Занимайтесь физкультурой
- Будьте оптимистом
Источник
Пневмонией называют воспаление легких. Это острое инфекционное заболевание, которое может иметь разную природу: бактериальную, вирусную, грибковую, аспирационную. Наиболее часто болезнь вызывает бактерия пневмококк.

Главный симптом пневмонии – удушье на фоне высокой температуры тела. При вдохе человек чувствует боль в груди, кашляет с обильным выделением гнойной мокроты, истекает потом, его знобит. У пожилых людей, лежачих больных, при поражении незначительной части легких клиническая картина может быть стертая.
Чтобы поставить диагноз, нужно обратиться к врачу терапевту (педиатру) или пульмонологу. Диагностика пневмонии включает в себя рентген грудной клетки, исследование мокроты, анализ крови. В догоспитальный период проводится сбор жалоб и аускультация – выслушивание легких фонендоскопом для определения шумов и хрипов.
По каким симптомам можно распознать пневмонию?
Самым первым основанием подозревать воспаление легких является характерная для болезни клиническая картина. Распознавать пневмонию позволяют следующие симптомы:
- озноб и повышенное потоотделение;
- жар, температура тела 38-40 градусов;
- удушающий кашель;
- затрудненное дыхание, особенно вдох;
- боль в груди;
- отделение при кашле мокроты желтого, зеленого, розового, красно-бурого цвета;
- побледнение губ, ногтей, пальцев – симптом кислородного голодания;
- одышка;
- ломота в теле;
- усталость, потеря аппетита.
Внимание! Воспаление легких можно вылечить, если своевременно обратиться в больницу. Обнаружив симптомы пневмонии, следует вызвать врача на дом или позвонить в скорую помощь. Заболевание быстро прогрессирует. По статистике, более 50% случаев смерти от пневмонии приходится на тех, кто занимался самолечением или не смог своевременно распознать болезнь. Нередко диагноз «пневмония» устанавливает уже судмедэксперт.

Картина болезни у взрослых, пожилых и детей
Проявления пневмонии могут быть нетипичными. Иногда заболевание протекает практически бессимптомно, без высокой температуры и изнурительного кашля. Однако неизменно присутствуют 3 признака:
- немотированная слабость, сонливость;
- легкий жар – температура 37-37,5;
- сильное потоотделение во время сна.
Скрытый воспалительный процесс характерен для людей с ослабленным иммунитетом, лежачих больных, новорожденных детей и пожилых лиц старше 65 лет. Пожилой человек также может жаловаться на спутанность сознания. В среднем, дети до 5 лет и старики болеют пневмонией в 2-3 раза чаще, чем взрослый человек в расцвете сил. Диагностировать болезнь у них сложнее.
Диагностика
Наиболее часто воспалению легких предшествует заболевание верхних дыхательных путей – ОРЗ, простуда, грипп, трахеит и другие. Одна болезнь плавно перетекает в другую, и даже врачу не всегда удается «словить» этот момент. Поэтому важно повторно прийти на консультацию, если лечение простудного заболевания не помогает, и улучшений нет. Для диагностики пневмонии первично проводят следующие мероприятия.
1. Сбор анамнеза. Пациент опрашивается на предмет жалоб, продолжительности болезни, наличие сопутствующих заболеваний, принимаемом лечении. Врач задает ряд вопросов. «Начинаете ли вы часто дышать или задыхаетесь, когда отдыхаете? Когда впервые появился кашель, и как он изменился со временем? Откашливаете ли вы желтую, розовую или зеленую мокроту? При вдохе или выдохе ощущаете или нет боль в области груди?».

2. Выслушивание легких. Следующим шагом проводится аускультация. Врач просит оголить верхнюю часть тела и правильно, глубоко дышать. С помощью фонендоскопа он будет слушать, как раскрываются легкие, и какой при этом получается звук. При подозрении на пневмонию выслушивание проводится особенно тщательно, обязательно спереди и сзади. Врач может постукивать по спине, засекать секундомером время вдоха и выдоха. На воспаление легких указывает поверхностное бронхиальное дыхание и отставание пораженной стороны. Кроме того, отчетливо слышны мелкопузырчатые хрипы, шумы, скрежет. Простукивание позволяет примерно определять зону поражения – непосредственно над ней отзвук короткий, глухой.
3. Диагностическое исследование. Чтобы подтвердить диагноз и установить причину воспаления легких, врач назначит ряд анализов. Выявление пневмонии может включать в себя разный набор тестов.
Основные методы
Наиболее доступным и достоверным способом диагностировать пневмонию является проведение рентгенографии грудной клетки или флюорографии, если пациент старше 15 лет. Снимок позволяет увидеть очаги воспаления, которые называют «затемнениями». На деле они представляют собой белые пятна, потому как изображение – это негатив. Диагностика проводится в комплексе с лабораторно-инструментальными исследованиями, что позволяет отличать воспаление легких от схожих по симптоматике болезней. Стандартный набор анализов, необходимый для постановки диагноза включает в себя:
- рентген грудной клетки (флюорография);
- лабораторный анализ мокроты;
- общий анализ крови.
На пневмонию указывают очаговые затемнения на снимке. При этом также наблюдается деформация и усиление сосудисто-легочного рисунка. Пятна могут иметь разный диаметр: до 3 мм считаются мелкоочаговыми, 4-7 мм – среднеочаговыми, 8-12 – крупноочаговыми. Если воспалением легких болеет ребенок, то вовлекаются нижние отделы, а размер затемнений составляет 1-2 мм.
Кровь при пневмонии имеет следующие отклонения от нормы: повышается количество лейкоцитов, СОЭ, нейтрофилов, наблюдается сдвиг лейкоцитарной формулы влево. Мокрота имеет воспалительный характер – в ней появляются лейкоциты. В выделениях обнаруживаются спирали Куршмана, эпителиальные клетки, элементы крови, кристаллы Шарко-Лейдена, альвеолярные макрофаги. Посев мокроты на питательные среды позволяет выявить возбудителя и правильно выбрать антибиотик для лечения.
Внимание! При воспалении легких рентген делают как минимум дважды: при поступлении в больницу и при выписке.

Дополнительные методы
При подозрении на осложнения пневмонии (абсцесс, отек легких, плеврит, обструкция и другие) назначаются дополнительные анализы и исследования. Кроме того, они необходимы, если нужно провести дифференциальный анализ. Пневмония имеет схожие клинические проявления с рядом других заболеваний дыхательной системы. Важно исключить туберкулез и раковые опухоли.
1. КТ, МРТ (компьютерная томография, магнитно-резонансная томография). Оба исследования дают объемное изображение легких и других органов. Это позволяет обнаруживать различные осложнения, новообразования, инородные предметы. При КТ используются рентген лучи, которые более эффективны для диф-диагностики туберкулеза. При МРТ сканирование электромагнитное, и лучше показывает состояние мягких тканей, сосудов, суставов. Его могут назначить для дифференциации пневмонии и опухоли.
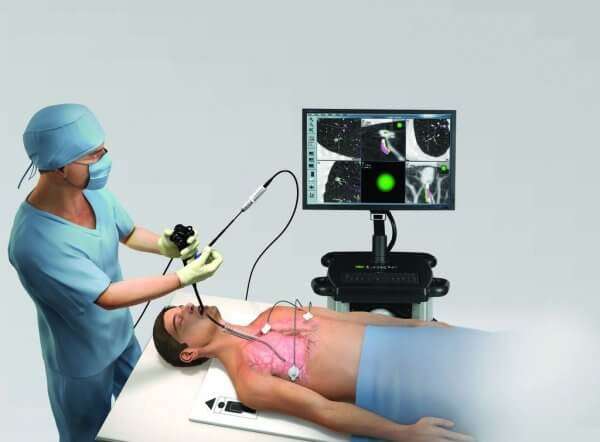
2. Бронхоскопия. Эндоскопический метод исследования, позволяющий узнавать о наличии опухолей, воспалений, инородных тел в бронхолегочной системе.
3. Микроскопия мазков мокроты. При подозрении на атипичного возбудителя или туберкулез, мазки окрашивают по Цилю-Нильсену. Чтобы дифференцировать пневмококки, стрептококки, стафилококки, окраску проводят по Грамму.
4. Биохимический анализ крови, УЗИ сердца. Назначаются для исключения осложнений со стороны других органов.
В заключение, диагноз «воспаление легких» должен основываться на результатах рентгенологического и лабораторно-инструментального исследования.
Имеет значение установление этиологии заболевания. Пневмония бывает пневмококковая, стрептококковая, стафилококковая, вирусная, аспирационная (наиболее часто при проглатывании инородных тел детьми, попадании рвотных масс в дыхательные пути).
Диагностика также позволяет выявлять степень и характер поражения легких: очаговая, крупозная, долевая, сегментарная пневмония. Лечение назначается соответственно типу воспаления. Зачастую требуется госпитализация пациента. Антибиотики при таком диагнозе вводятся внутривенно либо внутримышечно. Домашний режим лечения возможен, если диагностирована начальная стадия воспаления, и человек берет всю ответственность за здоровье на себя.
Источник
Пневмония сопровождается тяжелой симптоматикой, может спровоцировать развитие серьезных осложнений и даже привести к летальному исходу. По этой причине очень важно обратиться к врачу вовремя, чтобы пройти диагностику и поставить точный диагноз.
Диагностика является первостепенной задачей в лечении болезни, так как существует множество возбудителей заболевания. Именно от результатов диагностики зависит успех лечения.
Симптомы и критерии воспаления легких у взрослых
 Фундамент, на котором базируется процесс диагностики воспаления легких – клиническая картина заболевания. Зная симптомы, пациент может заподозрить неладное и обратиться к врачу.
Фундамент, на котором базируется процесс диагностики воспаления легких – клиническая картина заболевания. Зная симптомы, пациент может заподозрить неладное и обратиться к врачу.
При этом специалисту нужно как можно точнее описать клинику заболевания, ведь это поможет дать формулировку особенностей течения патологического процесса и в дальнейшем поможет в лечении.
Симптоматика пневмонии во многом зависит от характера, формы и вида болезни, но если рассматривать критерии, которые присутствуют при развитии воспаления легких в большинстве случаев, они таковы:
- Кашель, который не проходит долгое время, даже при условии приема противокашлевых средств. Изначально кашель сухой, затем становится влажным и сопровождается скоплением плохо отхаркивающейся мокроты.
- Нарушение дыхательных функций – выражается в появлении одышки даже при отсутствии нагрузок, снижении «рабочего» объема легких.
- Лихорадочное состояние – происходит повышение температуры тела до высоких значений (38,5-39°С).
- Интоксикация организма – типичными для этого состояния признаками являются слабость, быстрая утомляемость, сонливость.
- Ярким признаком развития пневмонии становятся так называемое бронхиальное дыхание, появление плевральных шумов, хрипов во время вдоха и выдоха, а также дрожание голоса.
- Также при воспалении легких проявляются боли в грудной клетке, локализованные в области очага воспаления.
Важно! В зависимости от характера течения болезни, типа возбудителя и других факторов, клиническая картина может изменяться. Поэтому важно обращать внимание на любые отклонения от нормы, а выявить пневмонию поможет детальное обследование.Подробнее о том, как определить пневмонию >,>,
Дифференциальный диагноз
 Принцип дифференциальной диагностики основывается на сопоставлении заболеваний, схожих по клиническим признакам. После чего исключаются болезни, в клинической картине которых отсутствуют симптомы, присутствующие у пациента на данный момент.
Принцип дифференциальной диагностики основывается на сопоставлении заболеваний, схожих по клиническим признакам. После чего исключаются болезни, в клинической картине которых отсутствуют симптомы, присутствующие у пациента на данный момент.
Таким образом можно значительно снизить круг вероятных заболеваний, после чего поставить правильный диагноз будет значительно проще или вовсе останется единственный верный ответ.
Дифференциальный диагноз воспаления легких делается в следующем порядке:
- Максимально детальное ознакомление с состоянием пациента, выяснение всех присутствующих симптомов и слежение за развитием патологии. На основе текущей клинической картины подбирается максимальное количество болезней, которые так или иначе подходят симптоматически.
- Заболевания сопоставляют между собой, располагая в порядке убывания от наиболее вероятного, к наименее вероятному.
- Отметаются наименее подходящие диагнозы и сопоставляются самые вероятные заболевания с симптоматикой, отражающей текущую картину болезни пациента.
Для примера проведем краткий дифференциальный диагноз пневмонии, дифференцируя эту болезнь с некоторыми другими патологиями, а для простоты восприятия составим небольшую таблицу:
| Дифференциация | Схожие симптомы | Отличительные особенности |
| Пневмония и рак легких | одышка кашель, возможно с кровохарканьем боли в области груди (очаг воспаления или опухоль) лихорадка | при раке боли часто иррадиируют в область плеча сужение зрачка затрудненное глотание при метастазировании в нервные узлы |
| Бронхит | кашель повышенное скопление мокроты высокая температура сильный кашель сопровождается болями в груди | отсутствие инфильтрата нет одышки иная характеристика перкуторных звуков |
| Инфильтративный туберкулез | интоксикация организма кашель повышение температуры затруднение дыхания на поздних стадиях | интоксикация выражена значительно сильнее одышка возникает на поздних стадиях боли в груди отмечаются редко или отсутствуют нет реакции на антибиотикотерапию |
Представленная таблица дает лишь поверхностную оценку сопоставления пневмонии и упомянутых заболеваний. На самом деле, тот же туберкулез или бронхит очень сильно схожи с воспалением легких, а при диф. диагнозе учитывается не только симптоматика, но также данные анализов крови, флюорографии и других методов обследования.
Методы
Принимая во внимание сложность пневмонии как болезни, массу факторов ее развития, огромное количество видов возбудителей, нельзя с уверенностью выделить наиболее информативный метод диагностики. Важен комплексный подход, это касается как способов постановки диагноза, так и лечения. Рассмотрим наиболее востребованные методы диагностики воспаления легких.
Аускультация и перкуссия
Методики применяются во время первичного осмотра пациента врачом наряду со сбором анамнеза, а также при каждом последующем осмотре. Они необходимы на всех стадиях болезни и являются золотым стандартом в определении большинства патологий, затрагивающих органы дыхания и респираторный тракт.
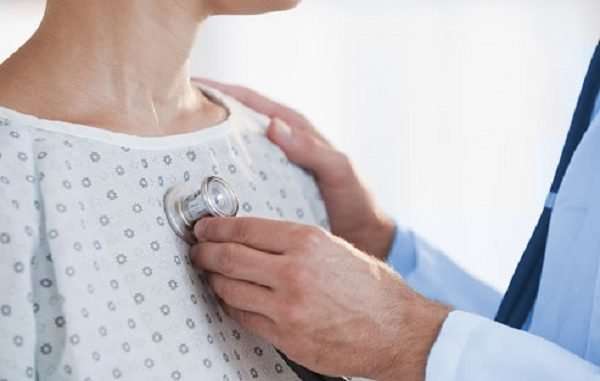
Чтобы понять принцип каждого метода, рассмотрим их отдельно:
Аускультация – при помощи фонендоскопа, стетоскопа или даже путем прикладывания уха к телу пациента, врач выслушивает звуки, возникающие в процессе функционирования легких.
О развитии пневмонии свидетельствуют различные хрипы, свистящие или булькающие звуки. При этом врач получает возможность определить локализацию очага воспаления, степень запущенности болезни, а в некоторых случаях даже выявить тип патологического процесса.
Перкуссия – перкуторное исследование подразумевает простукивание поверхности тела человека для последующей оценки звуков, возникающих при этом. Принцип перкуссии заключается в том, что органы нашего организма имеют разную плотность. Более того, при развитии воспалительного процесса и сопутствующих патологических изменениях, плотность изменяется, а вместе с ней и получаемый от постукивания звук.
На развитие пневмонии указывают притупленные и «укороченные» звуки. Перкуссия позволяет не только заподозрить развитие воспаления легких, но и определить локализацию очага.
Пальпация при пневмонии заключается в определении голосового дрожания. В процессе разговора колебания с голосовых связок по поступающему в легкие воздуху передаются на стенки грудной клетки. Врач симметрично в различных проекциях легких прикладывает ладони и пальпирует грудную клетку. Больной должен произносить слова с буквой «р». При пальпации специалист сравнивает голосовое дрожание справа и слева, в норме оно умеренное и симметрично выраженное.
Для долевой, очаговой пневмонии характерно усиление дрожания над пораженной долей или участком. Если очаги воспаления легких небольшие, определить изменение голосового дрожания затруднительно.
Рентген
Один из наиболее информативных и обязательных способов диагностирования воспаления легких у взрослых людей. Рентген или рентгенография – метод исследования, при котором применяется специальный аппарат, испускающий рентгеновские лучи. Последние по-разному проходят сквозь разные структуры тела, так как они отличаются характеристиками плотности.
Когда рентгеновские лучи проходят сквозь очаги воспаления в легочной ткани, на снимке, получающемся в результате рентгенографии, это выглядит как затемнения. Для полноты картины и повышения информативности исследования рентген легких делают в боковой и прямой проекции. В целях уточнения диагноза можно сфокусировать облучение на конкретном участке, чтобы получить более детализированную «картинку».
Флюорография
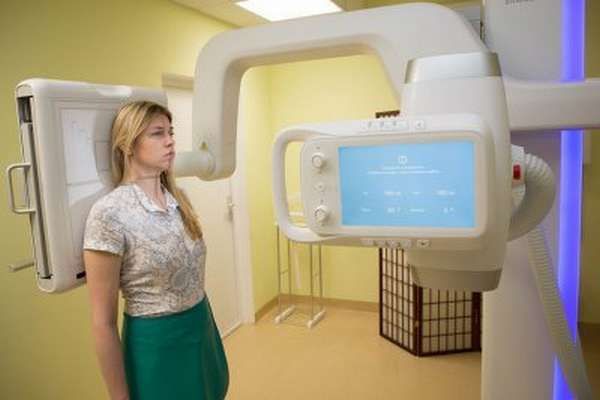 Еще один метод лучевой диагностики, принцип которого схож с предыдущим, так как в технологии используются рентгеновские лучи, а результатом исследования становится снимок легких.
Еще один метод лучевой диагностики, принцип которого схож с предыдущим, так как в технологии используются рентгеновские лучи, а результатом исследования становится снимок легких.
На снимке также видны очаги воспалительного процесса, отображенные в виде затемнений. Однако, результаты менее детализированные, так как снимок получается в уменьшенном размере.
Флюорография является массовым методом обследования, направленным на подтверждение развития воспаления легких или исключения патологии. Другими словами, если есть подозрение на развитие пневмонии, пациента направляют на флюорографию. При подтверждении опасений подбираются более информативные методы диагностирования.
Лабораторные исследования
К разряду лабораторных анализов относятся методы диагностики, для проведения которых осуществляется забор различного биоматериала с его последующим исследованием. В диагностике пневмонии важную роль играют следующие методы исследований:
- Общий анализ крови – дает информацию о содержании в крови эритроцитов, лейкоцитов, лимфоцитов, концентрации гемоглобина. Определенные отклонения от нормы свидетельствуют о воспалительном процессе в организме и даже указывают на кислородное голодание, проявляющееся при пневмонии.
- Биохимический анализ крови – оценка метаболических процессов в организме, исследование свидетельствуюет о сбоях функционирования органов (в данном случае легких). Также этот анализ дает представление о присутствии патологической флоры в организме.
- Общий анализ мочи – при воспалении легких моча изменяет свой химический состав. В ней появляются примеси и осадок, повышается концентрация белка, что указывает на наличие воспалительного процесса.
- Анализ мокроты – основная цель анализа заключается в выявлении и определении типа возбудителя, который стал причиной развития пневмонии. Результаты позволяют не только определить характер и вид патологического процесса, но также подобрать наиболее подходящие антибиотики для борьбы с воспалением легких.
Бронхоскопия
Бронхоскопия является дополнительным методом диагностики воспаления легких. Процедура заключается в инвазивном осмотре трахеи и бронхов, оценки их состояния. В ходе исследования берется материал для гистологического исследования, возможно обнаружение и удаление инородных тел (если таковые имеются).

Также посредством проведения бронхоскопии специалист получает возможность диагностировать аномалии в строении легких, бронхов или обнаружить в исследуемой области воспаление, онкологическое новообразование.
КТ и МРТ
Наиболее информативные методы диагностики различных заболеваний, доступные на сегодняшний день. Оба метода могут использоваться в качестве исследования легких при развитии пневмонии, но принцип их действия в корне отличается:
- КТ или компьютерная томография – более совершенная альтернатива рентгенографии. В КТ также используются рентгеновские лучи, но данный метод исследования гораздо более эффективен, он дает возможность детально изучить структуру легких и бронхов. По этим причинам КТ применяют в тех случаях, когда классический рентген дал недостаточно результатов.
- МРТ или магнитно-резонансная томография – принцип этого вида исследования основывается на применении магнитного поля, формирующегося под действием огромного магнита. Томограф выводит на экран трехмерное изображение органа, что дает возможность детально изучить состояние последнего, а также степень прогрессирования воспаления легких и многое другое.
Полезно знать! КТ и МРТ являются наилучшими способами получить полное обоснование диагноза, когда предыдущие методы обследования не дали полноценного представления. Также во время обследования легких КТ и МРТ дают возможность уточнить состояние сердца, функции которого затрагиваются при пневмонии.
Полезное видео
Врач рассказывает о том, как дифференцировать пневмонию и не перепутать ее с другими заболеваниями:
Заключение
Полноценная диагностика играет важнейшую роль в постановке диагноза и борьбе с болезнью. Только имея представление о масштабах поражения легочной ткани, степени прогрессирования пневмонии, виде патологии, типе возбудителя и прочие данные, можно выбрать наиболее эффективную методику лечения.
Загрузка…
Источник
