Нозокомиальные пневмонии чаще вызывает следующий возбудитель

Нозокомиальная пневмония (она же внутрибольничная) – это инфекция нижних дыхательных путей, приобретенная во время пребывания в стационаре, обычно через двое суток (или позднее) после поступления в больницу. Часто она обнаруживается у пациентов реанимации, находящихся на искусственной вентиляции легких.
Заболевание занимает 3-е место по распространенности среди внутрибольничных заражений после раневых и инфекций мочевыводящих путей, причем имеет высокий процент летальных исходов. Это связано с тем, что бактерии, обитающие в стационаре, адаптировались к стандартным антибиотикам и устойчивы к ним.
Причины внутрибольничной пневмонии
Причин нозокомиальной пневмонии довольно много. Как только пациент попадает в стационар, на его слизистые и кожу попадают разнообразные бактерии, обитающие в лечебном учреждении, несмотря на регулярную дезинфекцию. И дальше уже, в зависимости от состояния иммунитета и других сопутствующих факторов, человек либо заболевает, либо нет.
Предрасполагающие факторы:

Внутрибольничная пневмония вызвана иммунодефицитом
- хронический очаг инфекции в организме;
- сердечная недостаточность (из-за нее в малом круге кровообращения возникает застой крови);
- вдыхание в бессознательном состоянии содержимого желудка;
- хронические заболевания носоглотки и дыхательных путей;
- послеоперационный период;
- диагностические и лечебные инвазивные вмешательства (бронхоскопия, бронхография);
- интубация трахеи;
- долгий постельный режим (после операций, травм);
- вредные условия работы и экологическое неблагополучие;
- курение и чрезмерное употребление алкоголя;
- аномалии в дыхательной системе;
- иммунодефицит;
- истощение;
- пожилой возраст;
- неполноценное питание;
- абдоминальный сепсис;
- длительное или недавнее лечение антибиотиками (3 месяца до госпитализации), в особенности теми, что имеют широкий спектр действия.

Абдоминальный сепсис влияет на развитие внутрибольничной пневмонии
Классификация нозокомиальный пневмонии
В зависимости от момента начала нозокомиальной пневмонии, она подразделяется на раннюю и позднюю. Лечение двух этих видов заболевания имеет существенные различия, поскольку течение их тоже неодинаково. Если заболевание развивается в первые 5 суток пребывания в стационаре, то речь идет о ранней нозокомиальной пневмонии. При такой форме воспаление обычно вызывается простыми возбудителями, чувствительными к большинству агрессивных антибиотиков, и свидетельствует чаще всего о сниженном иммунитете.
Основные бактерии, вызывающие раннюю внутрибольничную пневмонию:
- стафилококки;
- стрептококки;
- гемофильная палочка;
- энтеробактерии.

Лечится такое заболевание традиционными антибактериальными препаратами, используемыми и при внегоспитальной пневмонии. Оно является относительно неопасным, и протекает менее тяжело, чем позднее внутрибольничное воспаление легких.
Поздняя нозокомиальная пневмония возникает после пятого дня госпитализации и вызывается устойчивой к большинству антибиотиков флорой:
- золотистым стафилококком;
- синегнойной палочкой;
- ацинетобактером.
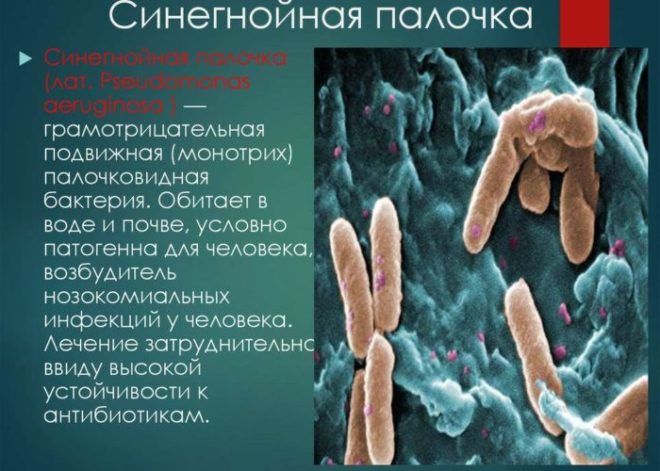
Во многих случаях возбудителей может быть сразу несколько. Лечение такой формы заболевания более сложное и длительное, и прогноз менее благоприятный.
Классификация внутрибольничной пневмонии по происхождению следующая:
- Вентилятор-ассоциированная. Возникает у больных, долгое время находящихся на искусственной вентиляции легких.
- Послеоперационная. Возможна у обездвиженных после операции пациентов из-за нарушения функции бронхов и гиповентиляции.
- Аспирационная пневмония. Встречается у больных с нарушениями кашлевого и глотательного рефлексов.

Часто эти формы совмещаются, что усложняет течение заболевания, его диагностику и выбор адекватной терапии, тем самым снижая возможность благополучного исхода.
Симптомы внутрибольничной пневмонии
Симптоматика нозокомиальной пневмонии может варьироваться, поскольку каждый вид возбудителя вызывает различные изменения в легочной ткани. Основные симптомы схожи. Со стороны легких это:
- кашель с выделением или отсутствием мокроты;
- одышка;
- боли в грудной области;
- мелкокалиберные хрипы (у пациентов в отделении реанимации могут сменяться крупнокалиберными);
- поверхностное и учащенное дыхание;
- на рентгенограмме видны инфильтративные тени.
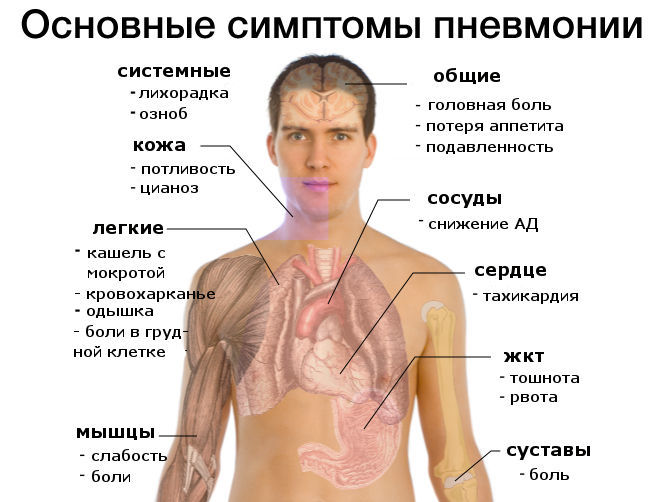
Симптомы общей интоксикации:
- высокая температура тела (более 38,5°С);
- усталость;
- потливость;
- отсутствие аппетита;
- головные боли с возможным нарушением сознания.
В анализе крови при этом видно сильное увеличение количества лейкоцитов.
Если пневмония вызвана несколькими видами бактерий, признаки могут быть весьма разносторонними. К затрудненному дыханию добавляется повышение артериального давления. За этим может последовать гипоксия головного мозга, что очень опасно и грозит летальным исходом.
Возбудители нозокомиальной пневмонии
В зависимости от того, в каком отделении лежит больной, возбудители нозокомиальной пневмонии могут быть различными.
- В отделении реанимации это чаще всего стрептококк, гемофильная палочка, энтеробактерии, синегнойная палочка, золотистый стафилококк.
- В урологии – протей, кишечная палочка, энтерококк.
- В пульмонологии – энтерококк, клебсиелла, синегнойная палочка.
- В хирургическом отделении – протей, кишечная и синегнойная палочки, золотистый стафилококк.
- В гематологическом – клебсиелла, кишечная и синегнойная палочки.
- В дерматовенерологии – кишечная и синегнойная палочки, золотистый стафилококк.
Особо опасной является синегнойная палочка, которая устойчива к большинству антибиотиков. Она вызывает пневмонию с большим количеством гнойной мокроты, интоксикация организма при этом очень быстрая, что грозит летальным исходом.
Диагностика внутрибольничной пневмонии
Поскольку симптомы нозокомиальной пневмонии сходны с признаками других легочных заболеваний (туберкулеза, рака, тромбоэмболии легочной артерии и т. д.), для постановки диагноза требуется провести дополнительные обследования:
- общий и биохимический анализ крови и определение ее газового состава;
- общий анализ мочи;
- микроскопический и микробиологический анализ мокроты;
- рентгенография грудной клетки в 2 проекциях;
- компьютерная томография.
Несмотря на большое количество исследований, диагностика внутрибольничной пневмонии довольно несовершенна. На определение чувствительности возбудителей заболевания к антибиотикам уходит до 2 недель, а это очень большой срок для воспаления, что чревато необратимыми последствиями.
Инфильтраты, которые заметны на рентгенограмме, появляются с высокой скоростью, это значит, что их может еще не быть в момент обследования, а через несколько часов они уже возникнут. Образцы мокроты могут смешиваться с микрофлорой ротоглотки, что также негативно повлияет на определение реальной картины заболевания.
Лечение внутрибольничной пневмонии
Нозокомиальная пневмония обязательно лечится антибиотиками, выбор которых зависит от возбудителя, и дополнительными средствами для облегчения состояния больного.
Антибиотикотерапия
Антибактериальная терапия делится на эмпирическую (исходя из рекомендованных) и этиотропную (при определенном достоверно виде возбудителя). Ввиду того что на выявление бактерии, вызвавшей воспаление, требуется не менее 5 дней, а медлить с лечением нельзя, начинают терапию внутрибольничной пневмонии с антибиотиков широкого спектра действия (согласно Национальным рекомендациям). При этом учитывают отделение, в котором находится больной, и наиболее возможную флору.
 Важно взять материал на микробиологическое исследование до начала применения антибиотика, иначе результаты могут быть искажены.
Важно взять материал на микробиологическое исследование до начала применения антибиотика, иначе результаты могут быть искажены.
В первые дни лечения (оно должно быть начато не позднее 24 часов с момента выявления заболевания) наилучшим вариантом будет внутривенное введение антибиотика. Позднее, когда будет известен возбудитель пневмонии, и при положительной динамике возможны внутримышечные инъекции с дальнейшим переходом к пероральному приему антибиотика.
Курс лечения продолжается от 14 до 21 дня. Терапия не отменяется раньше этого срока, даже при явных улучшениях. Состояние больного постоянно контролируется с помощью рентгенологических и лабораторных исследований.
Антибиотики, применяемые в начале лечения
В первые 2 дня лечения заболевания обязательно используются антибиотики, способные воздействовать на грамотрицательные бактерии (цефалоспорины, аминогликозиды). После получения информации о типе возбудителя применяют:
- Клиндамицин;
- фторхинолоны.

Начиная с 7 дня, также в зависимости от вида бактерий, возможна терапия:
- аминогликозидами;
- цефалоспоринами;
- фторхинолонами.
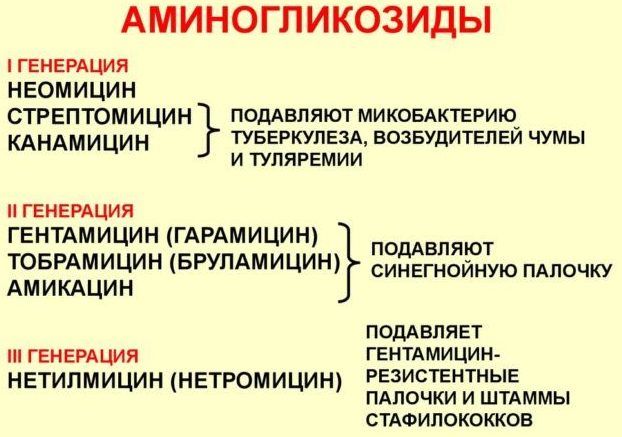
Исходя из типа возбудителя пневмонии, выбор обычно останавливают на следующих антибактериальных препаратах:
- Кишечная палочка и клебсиелла пневмонии – цефалоспорины 3–4 поколения, фторхинолоны, ингибиторозащищенные пенициллины;
- Золотистый стафилококк – «Цефазолин», «Амоксициллин + клавулановая кислота», «Оксациллин»;
- Синегнойная палочка – сочетание аминогликозидов с цефалоспоринами 3–4 поколений.
Вспомогательные меры
Помимо антибиотиков, в лечении внутрибольничной пневмонии большое значение имеет еще целый комплекс мер. Это в первую очередь:
- санация дыхательных путей (лечебная бронхоскопия, ингаляции, трахеальная аспирация);
- увеличение двигательного режима больного (частая смена положения, присаживания в постели, вибрационный и перкуссионный массаж);
- по возможности – дыхательные упражнения и лечебная физкультура).

Ингаляции для лечения пневмонии
Для улучшения выведения мокроты применяются муколитики и отхаркивающие средства. При высокой температуре – жаропонижающие. При наличии тяжелых септических проявлений больным внутривенно вводят иммуноглобулины.
Чтобы избежать тромбозов глубоких вен, пациентам назначают антитромботические препараты:
- «Гепарин»;
- «Клексан»;
- «Фраксипарин».
Рекомендовано ношение компрессионного белья (или бинтование ног эластичным бинтом).
Для предотвращения стрессовых язв желудка применяют:
- ингибиторы протонной помпы («Омепразол», «Лансопразол»);
- Н2-блокаторы («Ранитидин»);
- гастропротекторы («Сукралфат»).
При тяжелых формах заболевания (с отсутствием самостоятельного дыхания или при его патологических типах, с коматозным состоянием) используют искусственную вентиляцию легких.
Профилактика нозокомиальной пневмонии
Чтобы минимизировать риск заболевания нозокомиальной пневмонией, важно соблюдать следующие правила:
Ограничить количество бронхоскопических исследований и использование аппарата ИВЛ
- Необходимо строго следовать всем санитарно-гигиеническим нормам.
- Медицинский персонал должен тщательно обрабатывать руки перед любыми манипуляциями с инструментами, материалом и с самим пациентом.
- Ограничить количество бронхоскопических исследований и использование аппарата ИВЛ.
- Стимулировать глубокое дыхание и откашливание в послеоперационный период, а также двигательную активность пациента.
- Предотвращать попадание содержимого желудка в дыхательные пути (у пациентов на ИВЛ нужно на 45° приподнимать область головы).
- Тщательно проводить больному туалет ротоглотки.
Регулярно менять средства дезинфекции, применяемые для санитарной обработки в отделении.
Видео по теме: Нозокомиальная пневмония в ОИТ
Источник
Нозокомиальная пневмония (она же внутрибольничная) – это инфекция нижних дыхательных путей, приобретенная во время пребывания в стационаре, обычно через двое суток (или позднее) после поступления в больницу. Часто она обнаруживается у пациентов реанимации, находящихся на искусственной вентиляции легких.
Заболевание занимает 3-е место по распространенности среди внутрибольничных заражений после раневых и инфекций мочевыводящих путей, причем имеет высокий процент летальных исходов. Это связано с тем, что бактерии, обитающие в стационаре, адаптировались к стандартным антибиотикам и устойчивы к ним.

Причины внутрибольничной пневмонии
Причин нозокомиальной пневмонии довольно много. Как только пациент попадает в стационар, на его слизистые и кожу попадают разнообразные бактерии, обитающие в лечебном учреждении, несмотря на регулярную дезинфекцию. И дальше уже, в зависимости от состояния иммунитета и других сопутствующих факторов, человек либо заболевает, либо нет.
Предрасполагающие факторы:

Внутрибольничная пневмония вызвана иммунодефицитом
- хронический очаг инфекции в организме;
- сердечная недостаточность (из-за нее в малом круге кровообращения возникает застой крови);
- вдыхание в бессознательном состоянии содержимого желудка;
- хронические заболевания носоглотки и дыхательных путей;
- послеоперационный период;
- диагностические и лечебные инвазивные вмешательства (бронхоскопия, бронхография);
- интубация трахеи;
- долгий постельный режим (после операций, травм);
- вредные условия работы и экологическое неблагополучие;
- курение и чрезмерное употребление алкоголя;
- аномалии в дыхательной системе;
- иммунодефицит;
- истощение;
- пожилой возраст;
- неполноценное питание;
- абдоминальный сепсис;
- длительное или недавнее лечение антибиотиками (3 месяца до госпитализации), в особенности теми, что имеют широкий спектр действия.

Абдоминальный сепсис влияет на развитие внутрибольничной пневмонии
Классификация нозокомиальный пневмонии
В зависимости от момента начала нозокомиальной пневмонии, она подразделяется на раннюю и позднюю. Лечение двух этих видов заболевания имеет существенные различия, поскольку течение их тоже неодинаково. Если заболевание развивается в первые 5 суток пребывания в стационаре, то речь идет о ранней нозокомиальной пневмонии. При такой форме воспаление обычно вызывается простыми возбудителями, чувствительными к большинству агрессивных антибиотиков, и свидетельствует чаще всего о сниженном иммунитете.
Основные бактерии, вызывающие раннюю внутрибольничную пневмонию:
- стафилококки;
- стрептококки;
- гемофильная палочка;
- энтеробактерии.

Лечится такое заболевание традиционными антибактериальными препаратами, используемыми и при внегоспитальной пневмонии. Оно является относительно неопасным, и протекает менее тяжело, чем позднее внутрибольничное воспаление легких.
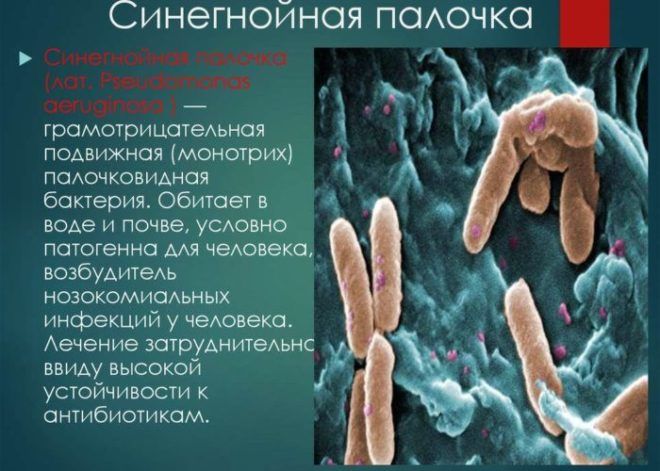
Поздняя нозокомиальная пневмония возникает после пятого дня госпитализации и вызывается устойчивой к большинству антибиотиков флорой:
- золотистым стафилококком;
- синегнойной палочкой;
- ацинетобактером.
Во многих случаях возбудителей может быть сразу несколько. Лечение такой формы заболевания более сложное и длительное, и прогноз менее благоприятный.
Классификация внутрибольничной пневмонии по происхождению следующая:
- Вентилятор-ассоциированная. Возникает у больных, долгое время находящихся на искусственной вентиляции легких.
- Послеоперационная. Возможна у обездвиженных после операции пациентов из-за нарушения функции бронхов и гиповентиляции.
- Аспирационная пневмония. Встречается у больных с нарушениями кашлевого и глотательного рефлексов.

Часто эти формы совмещаются, что усложняет течение заболевания, его диагностику и выбор адекватной терапии, тем самым снижая возможность благополучного исхода.
Симптомы внутрибольничной пневмонии
Симптоматика нозокомиальной пневмонии может варьироваться, поскольку каждый вид возбудителя вызывает различные изменения в легочной ткани. Основные симптомы схожи. Со стороны легких это:
- кашель с выделением или отсутствием мокроты;
- одышка;
- боли в грудной области;
- мелкокалиберные хрипы (у пациентов в отделении реанимации могут сменяться крупнокалиберными);
- поверхностное и учащенное дыхание;
- на рентгенограмме видны инфильтративные тени.
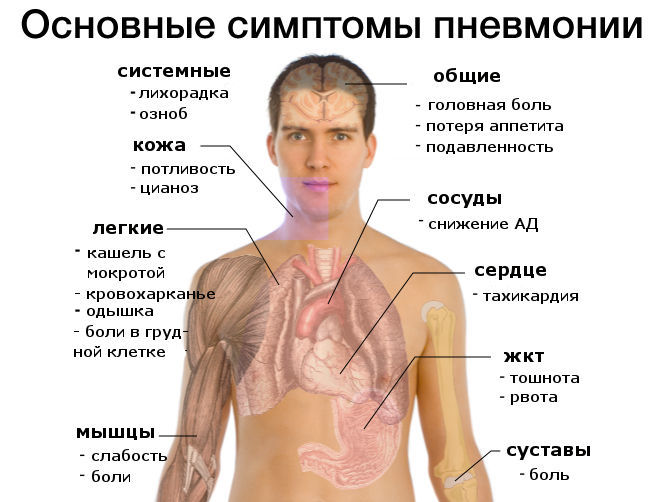
Симптомы общей интоксикации:
- высокая температура тела (более 38,5°С);
- усталость;
- потливость;
- отсутствие аппетита;
- головные боли с возможным нарушением сознания.
В анализе крови при этом видно сильное увеличение количества лейкоцитов.
Если пневмония вызвана несколькими видами бактерий, признаки могут быть весьма разносторонними. К затрудненному дыханию добавляется повышение артериального давления. За этим может последовать гипоксия головного мозга, что очень опасно и грозит летальным исходом.
Возбудители нозокомиальной пневмонии
В зависимости от того, в каком отделении лежит больной, возбудители нозокомиальной пневмонии могут быть различными.
- В отделении реанимации это чаще всего стрептококк, гемофильная палочка, энтеробактерии, синегнойная палочка, золотистый стафилококк.
- В урологии – протей, кишечная палочка, энтерококк.
- В пульмонологии – энтерококк, клебсиелла, синегнойная палочка.
- В хирургическом отделении – протей, кишечная и синегнойная палочки, золотистый стафилококк.
- В гематологическом – клебсиелла, кишечная и синегнойная палочки.
- В дерматовенерологии – кишечная и синегнойная палочки, золотистый стафилококк.
Особо опасной является синегнойная палочка, которая устойчива к большинству антибиотиков. Она вызывает пневмонию с большим количеством гнойной мокроты, интоксикация организма при этом очень быстрая, что грозит летальным исходом.
Диагностика внутрибольничной пневмонии
Поскольку симптомы нозокомиальной пневмонии сходны с признаками других легочных заболеваний (туберкулеза, рака, тромбоэмболии легочной артерии и т. д.), для постановки диагноза требуется провести дополнительные обследования:
- общий и биохимический анализ крови и определение ее газового состава;
- общий анализ мочи;
- микроскопический и микробиологический анализ мокроты;
- рентгенография грудной клетки в 2 проекциях;
- компьютерная томография.
Несмотря на большое количество исследований, диагностика внутрибольничной пневмонии довольно несовершенна. На определение чувствительности возбудителей заболевания к антибиотикам уходит до 2 недель, а это очень большой срок для воспаления, что чревато необратимыми последствиями.
Инфильтраты, которые заметны на рентгенограмме, появляются с высокой скоростью, это значит, что их может еще не быть в момент обследования, а через несколько часов они уже возникнут. Образцы мокроты могут смешиваться с микрофлорой ротоглотки, что также негативно повлияет на определение реальной картины заболевания.
Лечение внутрибольничной пневмонии
Нозокомиальная пневмония обязательно лечится антибиотиками, выбор которых зависит от возбудителя, и дополнительными средствами для облегчения состояния больного.
Антибиотикотерапия
Антибактериальная терапия делится на эмпирическую (исходя из рекомендованных) и этиотропную (при определенном достоверно виде возбудителя). Ввиду того что на выявление бактерии, вызвавшей воспаление, требуется не менее 5 дней, а медлить с лечением нельзя, начинают терапию внутрибольничной пневмонии с антибиотиков широкого спектра действия (согласно Национальным рекомендациям). При этом учитывают отделение, в котором находится больной, и наиболее возможную флору.
 Важно взять материал на микробиологическое исследование до начала применения антибиотика, иначе результаты могут быть искажены.
Важно взять материал на микробиологическое исследование до начала применения антибиотика, иначе результаты могут быть искажены.
В первые дни лечения (оно должно быть начато не позднее 24 часов с момента выявления заболевания) наилучшим вариантом будет внутривенное введение антибиотика. Позднее, когда будет известен возбудитель пневмонии, и при положительной динамике возможны внутримышечные инъекции с дальнейшим переходом к пероральному приему антибиотика.
Курс лечения продолжается от 14 до 21 дня. Терапия не отменяется раньше этого срока, даже при явных улучшениях. Состояние больного постоянно контролируется с помощью рентгенологических и лабораторных исследований.
Антибиотики, применяемые в начале лечения
В первые 2 дня лечения заболевания обязательно используются антибиотики, способные воздействовать на грамотрицательные бактерии (цефалоспорины, аминогликозиды). После получения информации о типе возбудителя применяют:
- Клиндамицин;
- фторхинолоны.

Начиная с 7 дня, также в зависимости от вида бактерий, возможна терапия:
- аминогликозидами;
- цефалоспоринами;
- фторхинолонами.
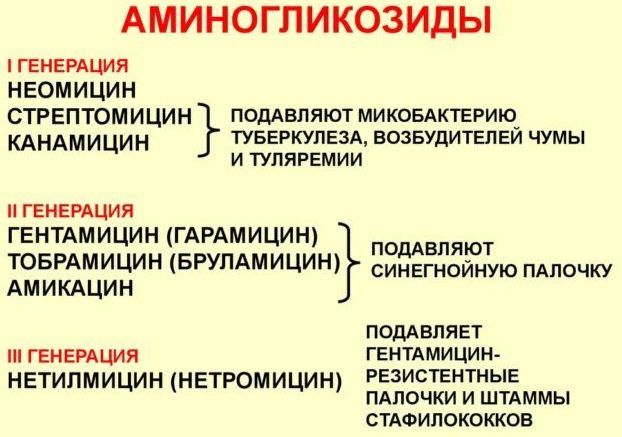
Исходя из типа возбудителя пневмонии, выбор обычно останавливают на следующих антибактериальных препаратах:
- Кишечная палочка и клебсиелла пневмонии – цефалоспорины 3–4 поколения, фторхинолоны, ингибиторозащищенные пенициллины;
- Золотистый стафилококк – «Цефазолин», «Амоксициллин + клавулановая кислота», «Оксациллин»;
- Синегнойная палочка – сочетание аминогликозидов с цефалоспоринами 3–4 поколений.
Вспомогательные меры
Помимо антибиотиков, в лечении внутрибольничной пневмонии большое значение имеет еще целый комплекс мер. Это в первую очередь:
- санация дыхательных путей (лечебная бронхоскопия, ингаляции, трахеальная аспирация);
- увеличение двигательного режима больного (частая смена положения, присаживания в постели, вибрационный и перкуссионный массаж);
- по возможности – дыхательные упражнения и лечебная физкультура).

Ингаляции для лечения пневмонии
Для улучшения выведения мокроты применяются муколитики и отхаркивающие средства. При высокой температуре – жаропонижающие. При наличии тяжелых септических проявлений больным внутривенно вводят иммуноглобулины.
Чтобы избежать тромбозов глубоких вен, пациентам назначают антитромботические препараты:
- «Гепарин»;
- «Клексан»;
- «Фраксипарин».
Рекомендовано ношение компрессионного белья (или бинтование ног эластичным бинтом).
Для предотвращения стрессовых язв желудка применяют:
- ингибиторы протонной помпы («Омепразол», «Лансопразол»);
- Н2-блокаторы («Ранитидин»);
- гастропротекторы («Сукралфат»).
При тяжелых формах заболевания (с отсутствием самостоятельного дыхания или при его патологических типах, с коматозным состоянием) используют искусственную вентиляцию легких.
Профилактика нозокомиальной пневмонии
Чтобы минимизировать риск заболевания нозокомиальной пневмонией, важно соблюдать следующие правила:
Ограничить количество бронхоскопических исследований и использование аппарата ИВЛ
- Необходимо строго следовать всем санитарно-гигиеническим нормам.
- Медицинский персонал должен тщательно обрабатывать руки перед любыми манипуляциями с инструментами, материалом и с самим пациентом.
- Ограничить количество бронхоскопических исследований и использование аппарата ИВЛ.
- Стимулировать глубокое дыхание и откашливание в послеоперационный период, а также двигательную активность пациента.
- Предотвращать попадание содержимого желудка в дыхательные пути (у пациентов на ИВЛ нужно на 45° приподнимать область головы).
- Тщательно проводить больному туалет ротоглотки.
Регулярно менять средства дезинфекции, применяемые для санитарной обработки в отделении.
Видео по теме: Нозокомиальная пневмония в ОИТ
Источник
