Нижние границы легких при пневмонии

Топографической перкуссией легких называется метод физикальной диагностики, основанный на простукивании грудной клетки и оценке звуков, которые возникают во время процедуры. По характеру звуковых вибраций определяют физическое состояние, размер, расположение органа дыхательной системы.

Способы измерения границы легких
Топографическая перкуссия позволяет определить положение легких в грудной клетке относительно рядом расположенных внутренних органов. Добиться этого удается благодаря отличию звуков, возникающих при простукивании воздушной легочной ткани и более плотных, не содержащих воздуха структур. Исследование включает последовательное уточнение высоты стояния верхушек, ширину полей, нижние границы и подвижность долевых краев.
Топографию легких проводят несколькими способами перкуссии:
- глубокая;
- поверхностная.

Метод глубокого простукивания позволяет выявить параметры органа, патологические уплотнения, дыхательные шумы, новообразования, расположенные глубоко в паренхиме. Поверхностный способ диагностики помогает разграничить воздухосодержащие и безвоздушные ткани, определить локализацию патологических очагов, полостей.
Правила проведения перкуссии
Диагностическую процедуру выполняет пульмонолог по следующим правилам:
- проводится топографическая перкуссия по направлению от четкого легочного звука к глухому;
- палец-плессиметр врач располагает параллельно предполагаемому краю легких;
- предельная линия соответствует наружному краю пальца со стороны внутреннего органа, дающего четкий перкуторный звук;
- используется сначала поверхностная, а затем глубокая перкуссия.
Топографическая перкуссия легких проводится в теплом помещении, человек должен быть полностью расслаблен, дыхание — спокойным. Во время исследования пациент стоит или сидит, исключение составляют лежачие больные. Врач прикладывает палец-плессиметр на тело плотно, но не допускает слишком глубокого погружения фаланги в мягкие ткани, чтобы не спровоцировать усиление вибрации звука.
Пределы верхних границ
Для локализации высоты легочных верхушек плессиметр помещают в надключичную ямку параллельно ключичной кости. Наносят пальцем-молотком несколько ударов, затем поднимают плессиметр так, чтобы ноготь упирался в край шейной кивательной мышцы. Продолжают топографическую перкуссию вдоль ключичной линии, пока перкуторный звук не изменится с громкого на тупой. С помощью сантиметровой ленты или линейки измеряют промежуток от середины ключицы до определенных во время исследования верхушек.

Причины смещения верхних границ
Верхушки подняты выше нормы при эмфиземе, бронхиальной астме, а опущены при склерозировании дыхательного органа, например, при туберкулезе, образовании очагов инфильтрации. Смещение верхушек вниз наблюдается при уменьшении воздушности, пневмонии, пневмосклерозе.
Диагностика нижних границ
Определение параметров нижних границ начинают с простукивания правого легкого по окологрудинной (парастернальной) линии.

Для проведения диагностики исследуют топографические линии грудной клетки: мамиллярную (срединно-ключичную), лопаточную – под angulus inferior, подмышечную, расположенную на высоте подмышечной впадины, околопозвоночную — в проекции ости лопатки.
Идентичным способом определяют параметры левого легкого, за исключением простукивания окологрудинной и срединно-ключичной линии. Это связано с близким расположением сердца, влиянием газового желудочного пузыря на притупление звука. При выполнении топографической перкуссии спереди верхние конечности пациента опущены вниз, при простукивании подмышечной области – подняты над головой.
Почему смещаются нижние границы?
Опущение нижних краев может быть симптомом низкого стояния диафрагмы, эмфиземы. Поднятие отмечается при сморщивании, рубцевании легочной ткани на фоне крупозной пневмонии, гидроторакса, экссудативного плеврита.
Высокое внутрибрюшное давление, беременность, метеоризм, асцит, чрезмерное отложение висцерального жира может стать причиной высокого стояния диафрагмы, поднимающей нижние края. Смещение нижних краев также происходит при раковых опухолях, резком увеличении размеров печени.

Нормальное расположение границ легких
У здорового человека высота стояния верхушек с передней стороны тела фиксируется на 3–4 см выше ключичной кости, а сзади соответствует уровню поперечного остистого отростка седьмого шейного позвонка – C7.
Нормальные показатели нижних границ:
| Топографические линии | Положение границ левого легкого (ребро) | Положение границ правого легкого (ребро) |
| лопаточная линия | 10 | 10 |
| околопозвоночная линия | 11 позвонок грудного отдела | 11 позвонок грудного отдела |
| мамиллярная линия | — | 6 |
| передняя подмышечная линия | 7 | 7 |
| средняя подмышечная линия | 8 | 8 |
| задняя подмышечная линия | 9 | 9 |
Измерение показателя с учетом особенностей телосложения
У гиперстеников с крупной грудной клеткой, длинным торсом допускается поднятие нижних краев легких на одну реберную дугу, а у астеников наблюдается опущение нижнего края на одно ребро ниже физиологической нормы.
Видео: Топографическая перкуссия легких
Источник
Перкуссия – постукивание по участкам поверхности тела, выявляющее физические особенности подлежащих органов, тканей, различных образований: полостных (воздушных), жидкостных (уплотненных), сочетанных. В связи с этим грудная клетка, где расположены органы, разные по физическим свойствам, представляет важный объект для исследования. Как уже отмечалось, широкое распространение перкуссия получила после того, как знаменитый Ж. Корвизар перевел в начале XIX века на французский язык трактат венского врача Л. Ауэнбругера (1722-1809), в котором последний описал метод, аналогичный выстукиванию винных бочек, применявшийся его отцом виноделом для определения в них уровня вина. В обследовании органов дыхания перкуссия занимает особое место.
Различная плотность воздушной, маловоздушной и безвоздушной ткани соответствует разным оттенкам перкуторного звука, что отражает состояние органов дыхания, прилежащих к грудной стенке. Громкость, высота и продолжительность получаемого при перкуссии грудной клетки звука зависят в конечном итоге от плотности и упругости перкутируемого участка. Наибольшее влияние на качество звука оказывают воздух и плотные элементы (мышцы, кости, паренхима внутренних органов, кровь). Чем больше различаются по плотности и упругости среды, через которые проходят колебания, тем более разнородным будет перкуторный звук, тем больше он будет отличаться от звонкого, так называемого тимпанического звука, напоминающего звук, получаемый при ударе в барабан (tympanum – барабан), и возникающего при перкуссии содержащих воздух полых образований (выстукивание области кишок). Чем меньше содержание воздуха в перкутируемой зоне и больше плотных элементов, тем звук будет более тихий, короткий, тупой (притупление перкуторного звука, абсолютно тупой – «печеночный», «бедренный» звук).
Виды и правила перкуссии легких
Получить разные оттенки перкуторного звука можно, используя различные приемы: постукивая специальным молоточком (большая часть врачей используют в качестве такого молоточка палец) непосредственно по телу обследуемого (непосредственная перкуссия) и постукивая по телу обследуемого через дополнительный проводник (плессиметр), в качестве которого используются различные пластинки или чаще палец другой руки, плотно приложенный к поверхности тела (опосредованная перкуссия). Подавляющее большинство врачей пользуются опосредованной перкуссией «пальцем по пальцу».
При перкуссии следует помнить о том, что удар должен быть направлен строго перпендикулярно к поверхности плессиметра, быть легким, коротким (быстрым), похожим на упругий удар теннисного мяча, что достигается движением только кисти в лучезапястном суставе при неподвижном положении предплечья.
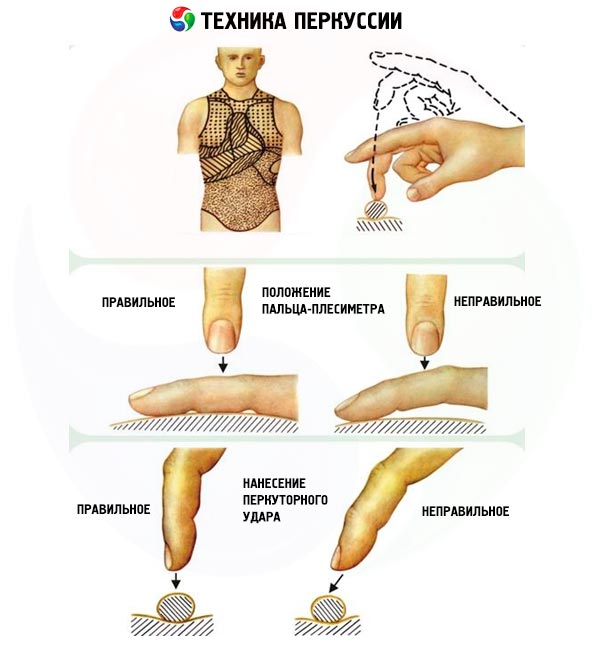
Перкуссия проводится для того, чтобы выявить изменения физических свойств (соотношение воздуха и плотных элементов) органа или его части (сравнительная перкуссия) или определить границы органа и зоны измененных физических свойств (топографическая перкуссия).
Сравнительная перкуссия
При сравнительной перкуссии грудной клетки, которая проводится по межреберьям и является громкой, в первую очередь определяется характер звука, получаемого над симметричными участками легких, естественно, исключая при таком сравнении передне-нижнюю часть левой половины грудной клетки – место проекции области сердца, лишенное воздуха. Некоторая асимметрия звуковых данных обнаруживается при перкуссии области обеих верхушек легких (над- и подключичные пространства): вследствие более развитых мышц правой половины грудной клетки и большей узости правого верхнедолевого бронха перкуторный звук над правой верхушкой обычно более притуплённый. Следует отметить, что выстукиванию верхушек легких раньше придавали особое значение в силу большой распространенности туберкулеза легких (для инфильтративной формы туберкулеза характерна именно эта локализация). Сравнительная перкуссия позволяет выявить над легкими особый перкуторный звук – ясный легочный. Это результат превращений, которым подвергается тимпанический тон (вследствие колебаний воздуха внутри эластичных альвеол) при прохождении через неоднородную интерстициальную ткань легких, грудную стенку. Но более важным является обнаружение над отдельными участками грудной клетки изменений этого звука: тупого (от притупления до абсолютной тупости) или тимпанического.
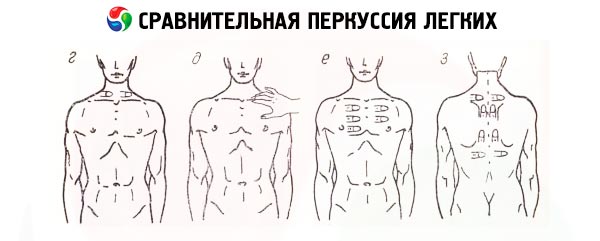
Притупление (укорочение) перкуторного звука тем больше, чем больше плотных элементов, чем больше утрачена воздушность (жидкость, инфильтрация, опухолевая ткань) в зоне выстукивания, которое может выявить этот участок на разной глубине с помощью разной силы удара: чем сильнее удар (громкая глубокая перкуссия), тем более глубоко расположенный участок уплотнения обнаруживается. Притупление звука свидетельствует о наличии в плевральных полостях жидкости, при большом количестве которой возникает тупой перкуторный звук (экссудат, гной, транссудат, кровь). При этом обычно должно накопиться не менее 500 мл жидкости, но с помощью негромкой (слабой) перкуссии можно обнаружить жидкость и в плевральных синусах. Особенности верхней границы зоны притупления позволяют различить характер плевральной жидкости. При наличии воспаления (экссудат) верхняя граница притупления имеет вид кривой линии с вершиной по подмышечным линиям, которая характерна для неравномерного подъема уровня жидкости (линия Дамуазо – Соколова), связанного с разной податливостью подлежащей легочной ткани давлению жидкости. Для транссудата характерен уровень зоны притупления ближе к горизонтальному.
Притупление легочного перкуторного звука характерно для начальных стадий инфильтративного процесса в легких (пневмония), других уплотнений легочной ткани (выраженный ателектаз, особенно обтурационный, инфаркт легкого, опухоль легкого, утолщение плевральных листков).
При уменьшении или истончении плотных элементов легочных структур усиливается тимпанический тон перкуторного звука, который приобретает характер «коробочного» или «подушечного» при эмфиземе легких (потеря эластичности альвеол, но сохранение целостности большинства альвеолярных перегородок, что препятствует появлению истинного тимпанита); звук становится выраженным тимпаническим над полостью легкого (каверна, опорожнившийся абсцесс, большие бронхоэктазы, пневмоторакс, большие эмфизематозные буллы).
[1], [2], [3], [4], [5], [6], [7], [8], [9]
Топографическая перкуссия легких
Топографическая перкуссия легких выявляет границы того или иного органа или обнаруженного патологического образования, при этом используется проводимая по ребрам и межреберьям тихая перкуссия, и палец-плессиметр располагается параллельно перкутируемой границе (например, горизонтально при определении нижней границы легкого). Фиксация положения определяемой границы проводится по опознавательным ориентирам. Для органов грудной клетки таковыми служат ключицы, ребра, межреберья, позвонки и вертикальные линии (передняя срединная, правые и левые стернальные, парастернальные, среднеключичные, передние, средние, задние подмышечные, лопаточные, задняя срединная линия). Счет ребер ведется спереди, начиная со второго ребра (место его прикрепления к грудине находится между рукояткой грудины и ее телом), первое ребро соответствует ключице. Сзади счет ребер ведут, ориентируясь на остистые отростки позвонков (легко определить остистый отросток VII шейного позвонка: он наиболее выступает при наклоне головы вперед) и нижний угол лопатки, который соответствует VII ребру.
Нижний край легкого справа и слева расположен на одинаковом уровне (естественно, слева он определяется, начиная с передней подмышечной линии из-за наличия сердечной вырезки и области селезенки), соответственно по правой парастернальной линии – верхний край VI ребра, правой среднеключичной – шестое межреберье, обеим передним подмышечным – VII ребро, средним подмышечным линиям – VIII ребро, задним подмышечным – IX ребро, лопаточным линиям – X ребро, задней срединной – XI грудной позвонок.
Смещение нижней границы легких вниз выявляется прежде всего при эмфиземе легких, реже – в период приступа бронхиальной астмы. В первом случае такое смещение носит постоянный характер, имеет тенденцию к нарастанию из-за прогрессирования гипервоздушности легких, во втором случае оно наблюдается и без эмфиземы в результате остро наступающего расширения легких в связи с характерным для бронхиальной астмы затруднением выдоха. Наличие жидкости и газа в плевральной полости приводит к смещению нижнего края легких кверху, что наблюдается также при высоком стоянии диафрагмы (выраженное ожирение, беременность, большой асцит, метеоризм), что обычно сопровождается уменьшением объема грудной клетки и наполнения легких воздухом (снижение жизненной емкости легких), а это приводит к дыхательной недостаточности и гемодинамическим нарушениям в малом круге кровообращения.
Указанные смещения нижней границы легких обычно сопровождаются уменьшением подвижности (экскурсии) нижнего легочного края, что определяется по средней подмышечной линии: в норме по отношению к VIII ребру легочный край опускается при глубоком вдохе на 4 см и поднимается при максимальном выдохе также на 4 см, и, таким образом, дыхательная экскурсия нижнего легочного края по этой линии составляет 8 см. Если трудно сделать и задержать вдох, данный показатель определяют, последовательно используя несколько очередных обычных вдохов и отмечая каждый раз перкуторное положение нижнего легочного края.
Определение границы легочного края и степени его смещения при дыхании является важным приемом раннего выявления эмфиземы легких, что, безусловно, особенно ценно при динамическом наблюдении за пациентом.
Для уточнения тех или других изменений в соответствующих долях легких важно знать их топографию. Справа на переднюю поверхность проецируются верхняя и средняя доли (граница между ними начинается на уровне прикрепления IV ребра к грудине, далее она идет косо до VI ребра по среднеключичной линии, где доходит до границы нижней доли), справа сбоку – средняя и нижняя доли, слева переднюю поверхность занимает верхняя доля, слева сбоку – верхняя и нижняя (граница между ними, как и справа, начинается от VI ребра по среднеключичной линии, но затем идет косо вверх назад к лопатке), сзади с обеих сторон вверху проецируется небольшая часть верхних долей, основную поверхность обеих половин грудной клетки составляют нижние доли.
Высота стояния верхушек
Справа | Слева | |
| Спереди | 3 см выше уровня ключицы | 3,5 см выше уровня ключицы |
| Сзади | на уровне остистого отростка VII шейного позвонка | 0,5 см выше уровня остистого отростка VII шейного позвонка |
Ширина полей Кренига: справа – 5 см, слева – 5,5 см
Нижние границы легких
Типографические линии | Справа | Слева |
| Окологрудинная | Пятое межреберье | – |
| Среднеключичная | VI ребро | – |
| Передняя подмышечная | VII ребро | VII ребро |
| Средняя подмышечная | VIII ребро | VIII ребро |
| Задняя подмышечная | IX ребро | IX ребро |
| Лопаточная | X ребро | X ребро |
| Околопозвоночная | Остистый отросток XI грудного позвонка | Остистый отросток XI грудного позвонка |
Подвижность нижних краев легких, см
Справа | Слева | |||||
Топографическая линия | на вдохе | на выдохе | суммарно | на вдохе | на выдохе | суммарно |
Среднеключичная | 2 | 2 | 4 | – | – | – |
Средняя подмышечная | 3 | 3 | 6 | 3 | 3 | б |
Лопаточная | 2 | 2 | 4 | 2 | 2 | 4 |
Источник
Пневмония или воспаление легких – это заболевание легких преимущественно инфекционного происхождения с поражением концевых участков легких – альвеол и нарушением газообмена на их уровне. Альвеолы заполняются жидкостью или гнойным материалом, вызывая кашель с мокротой, реже кровохарканье, жар, озноб и затрудненное дыхание. Пневмонию могут вызывать различные микроорганизмы, включая бактерии, вирусы и грибы.
Пневмония может варьировать от легкой до угрожающей жизни, наиболее опасное для младенцев и детей младшего возраста, людей старше 65 лет и людей с ослабленной иммунной системой.
Симптомы пневмонии
Признаки и симптомы пневмонии варьируются от легких до тяжелых, в зависимости от таких факторов, как тип микроба, вызывающего инфекцию, возраст и общее состояние здоровья. Легкие признаки и симптомы часто похожи на симптомы простуды или гриппа, но они длятся дольше.
Признаки и симптомы пневмонии могут включать в себя:
- Боль в груди, когда вы дышите или кашляете
- Кашель с мокротой
- Сбивчивое дыхание (одышка) при меньшей нагрузке, разговоре, в покое
- Усталость
- Температура тела ниже нормальной (у взрослых старше 65 лет и людей со слабой иммунной системой)
- Изменение настроения, аппетита, физической активности у пожилых (в сочетании с другими факторами)
- Тошнота, рвота или диарея (в редких случаях)
У новорожденных и младенцев может не быть никаких признаков инфекции. Может быть рвота, лихорадка и кашель, беспокойство, усталость и отсутствие энергии, а также проблемы с дыханием и приемом пищи.
Когда обратиться к врачу
Обратитесь к врачу, если у вас проблемы с дыханием, боль в груди, постоянная лихорадка (38.5 C) или выше, кашель, особенно если вы кашляете с мокротой.
Важно, чтобы обращались к врачу люди из групп риска:
- Взрослые старше 65 лет
- Дети младше 2 лет с признаками и симптомами
- Больные с экзогенной интоксикацией (алкоголь, наркотики)
- Люди с плохим и удовлетврительным состоянием здоровья или ослабленной иммунной системой
- Пациенты с хроническими заболеваниями, особенно в стадии декомпенсации (обструктивный бронхит, сердечная недостаточность, сахарный диабет, цирроз печени)
- Люди, получающие химиотерапию или лекарства, которые подавляют иммунную систему
- Длительно лежащие в постели
Для некоторых пожилых людей и людей с сердечной недостаточностью или хроническими заболеваниями легких пневмония может быстро стать опасным для жизни состоянием.
Причины пневмонии
Пневмонию могут вызвать многие микроорганизмы. Наиболее распространенными являются бактерии и вирусы в воздухе, которым мы дышим, особенно в воздухе помещений. иммунитет человека обычно предотвращает заражение этими микроорганизмами легких. Но иногда эти микробы могут подавить иммунную систему, даже если здоровье в целом хорошее.
Пневмония классифицируется в соответствии с типами микроорганизмов, которые ее вызывают и места возникновения инфекции.
Внебольничная пневмония
Внебольничная пневмония является наиболее распространенным типом пневмонии. Это происходит за пределами больниц или других медицинских учреждений. Это может быть вызвано:
Бактерии: Наиболее распространенной причиной бактериальной пневмонии является пневмококк (лат. Streptococcus pneumoniae). Этот тип пневмонии может возникнуть сам по себе или после того, как вы простудились или заболели гриппом. Может затронуть одну часть (долю) легкого.
Бактериоподобные организмы. Mycoplasma pneumoniae также может вызывать пневмонию. Обычно он вызывает более легкие симптомы, чем другие виды пневмонии. Ходячая пневмония – это неофициальное название для данного типа пневмонии, которая обычно недостаточно серьезна, чтобы требовать постельного режима.
Грибы или плесень: Этот тип пневмонии чаще всего встречается у людей с хроническими проблемами со здоровьем или ослабленной иммунной системой, а также у людей, которые вдыхали большие дозы организмов. Грибки, вызывающие его, могут быть обнаружены в почве или птичьем помете и варьируются в зависимости от географического положения.
Вирусы. Некоторые вирусы, вирус гриппа, герпес-вирусы, аденовирусы вызывающие простуду, могут также вызывать пневмонию. Вирусы являются наиболее распространенной причиной пневмонии у детей младше 5 лет. Вирусная пневмония обычно легкая. Но в некоторых случаях это может стать очень серьезным.
Внутрибольничная пневмония
Некоторые люди заболевают воспалением легких во время пребывания в больнице из-за другой болезни. Больничная пневмония может быть серьезной, потому что бактерии, вызывающие ее, могут быть более устойчивыми к антибиотикам и потому, что люди, которые ее получают, уже больны и ослаблены. Люди, которые находятся на дыхательных аппаратах (ИВЛ), часто используемых в отделениях интенсивной терапии, подвержены более высокому риску этого типа пневмонии.
Пневмония, связанная с медицинским вмешательством
Это бактериальная инфекция, которая встречается у людей, которые находятся в учреждениях длительного ухода или получают лечение в амбулаторных условиях, включая центры диализа почек. Как и внутрибольничная пневмония, может быть вызвана бактериями, которые более устойчивы к антибиотикам.
Аспирационная пневмония
Аспирационная пневмония возникает, когда пациент вдыхает пищу, питье, рвоту или слюну в легкие. Аспирация более вероятна, если что-то нарушает нормальные рвотный или кашлевый рефлексы, например, повреждение мозга, чрезмерное употребление алкоголя или наркотиков.
Факторы риска
Пневмония может повлиять на любого. Но в двух возрастных группах риск повышен:
- Дети 2 лет или младше
- Люди в возрасте 65 лет и старше
Другие факторы риска включают в себя:
- Нахождение в стационаре: повышается риск развития пневмонии, особенно в отделениях интенсивной терапии больниц, особенно при искусственной вентиляции лёгких.
- Хроническое заболевание. Риски заболеть пневмонией повышаются при бронхиальной астме, хронической обструктивной болезни легких (ХОБЛ) или хронических заболеваних сердца, сахарном диабете, циррозе печени.
- Курение. Курение нарушает естественную защиту организма от бактерий и вирусов.
- Ослабленная или подавленная иммунная система. Люди с ВИЧ/СПИДом, перенесшие пересадку органов, болеющие туберкулёзом получающие химиотерапию или длительно принимающие стероиды.
Осложнения при пневмонии
Даже при лечении некоторые люди с пневмонией, особенно в группах высокого риска, могут испытывать осложнения, в том числе:
- Бактерии в кровотоке (бактериемия). Бактерии, попадающие в кровь из легких, могут распространить инфекцию на другие органы, что может стать причиной нарушения функции этих органов и дальнейшего прогрессирования заболевания.
- Затрудненное дыхание (одышка). При тяжёлых пневмониях, особенно на фоне хронических заболеваний легких, возникают проблемы с получением достаточного количества кислорода. Может потребоваться госпитализация и использование дыхательного аппарата (ИВЛ) на время лечения.
- Накопление жидкости вокруг легких (плевральный выпот). Пневмония может вызвать накопление жидкости в тонком пространстве между слоями ткани, которые выстилают легкие и грудную полость (плевру).
- Абсцесс легкого. Абсцесс возникает, если в легких образуется гной. Абсцесс обычно лечится антибиотиками. Иногда для удаления гноя требуется операция или дренаж с длинной иглой или трубкой, помещенной в абсцесс.
При подозрение на пневмонию обязательно обращение к врачу!
Не своевременное обращение, самолечение приводят к поздней диагностике, антибиотикорезистентности, различным осложнениям и даже летальному исходу.
Профилактика пневмонии
Чтобы помочь предотвратить пневмонию:
- Сделайте прививку. Доступны вакцины для профилактики некоторых видов пневмонии и гриппа. Рекомендации по вакцинации со временем меняются, поэтому обязательно проконсультируйтесь с врачом о своем статусе вакцинации, даже если вы помните, что ранее прививались от пневмонии.
- Убедитесь, что ваши дети привиты. Врачи рекомендуют разные вакцины от пневмонии детям младше 2 лет и детям в возрасте от 2 до 5 лет, которые подвергаются особому риску пневмококковой инфекции. Дети, которые посещают детский сад должны быть привиты.
- Соблюдайте правила гигиены. Чтобы защитить себя от респираторных инфекций, которые иногда приводят к пневмонии, регулярно мойте руки или используйте дезинфицирующее средство для рук на спиртовой основе.
- Не курите. Курение нарушает естественную защиту легких от респираторных инфекций.
- Держите свою иммунную систему сильной. Высыпайтесь, регулярно занимайтесь спортом, контролируйте вес и соблюдайте здоровую диету.
- Своевременно лечите хронические заболевания.
Диагностика и лечение пневмонии.
Источник
