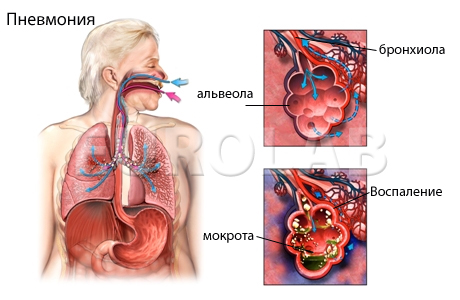
Неотложные состояния при пневмонии у детей
Внебольничная пневмония (один из видов пневмоний) развивается до госпитализации в лечебно-профилактическое учреждение, или в первые 48 часов с часа госпитализации. Уровень смертности у людей молодого возраста колеблется от 1 до 3%, при тяжелых внебольничных пневмониях он поднимается до 15-30% среди лиц пожилого и старческого возраста.
- Обследование
- Критерии тяжести и прогноз внебольничной пневмонии
- Лечение тяжелой внебольничной пневмонии
- Внутрибольничная (нозокомиальная) пневмония
Симптомы внебольничной пневмонии
В типичных случаях пневмония начинается остро, у человека появляется сухой малопродуктивный кашель, температура тела повышается, больной замечает у себя одышку, боли при дыхании (плевральная боль), врачи отмечают крепитирующие, мелкопузырчатые хрипы.
Обследование
Проводятся такие мероприятия:
- Общий анализ крови;
- Рентгенография грудной клетки в двух проекциях;
- Биохимический анализ крови – креатинин, мочевина, электролиты, печеночные ферменты;
- Исследование газов артериальной крови (при тяжелом течении болезни): каждые сутки до нормализации показателей;
- Культуральное исследование мокроты для выделения возбудителя и оценки его чувствительности к антибиотикам;
- Микробиологическая диагностика: микроскопия мазка, окрашенного по Граму;
- ПЦР – для респираторных вирусов и атипичных возбудителей;
- При тяжелом течении внебольничной пневмонии у человека: исследование гемокультуры, предпочтительно до начала антибактериальной терапии;
- Диагностика туберкулеза.
Критерии тяжести и прогноз внебольничной пневмонии
Чтобы перевести больного в отделение реанимации и интенсивной терапии, или обоснованно отказать в переводе, медики применяют модифицированную шкалу Британского торакального общества CURB-65:
C | НАРУШЕНИЕ СОЗНАНИЯ |
U* | Азот мочевины крови > 7 ммоль на литр |
R | Частота дыхания (ЧД) равно или более 30/мин |
B | Диастолическое АД равно или менее 60 мм рт. ст. или систолическое артериальное давления <90 мм рт. ст. |
65 | Возраст равен или больше 65 лет |
Положительный ответ = 1 балл.
Интерпретация полученных результатов по шкале CURB-65 Количество баллов | Прогнозируемая летальность | Рекомендации |
0-1 | летальность 1,5% | Необходимо амбулаторное лечение |
2 | летальность 9,2% | Показано стационарное лечение |
3-5 | летальность 22% | Показано стационарное лечение. При 4-5 баллах – нужен перевод человека в ОРИТ |
Лечение тяжелой внебольничной пневмонии
Крайне тяжелая пневмония
Начинать лечение нужно, как при септическом шоке. Приподнятое положение головного конца кровати на 35-45 градусов организуют после стабилизации гемодинамики. Если оксигенотерапия не приводит к приемлемым параметрам оксигенации (РаO2 больше 70 мм рт. ст., SрO2 > 92%), нужно применить какой-либо вариант респираторной поддержки. Назначается далее наиболее эффективная антибактериальная терапия.
В качестве стартовой терапии часто назначают больному внутривенно ванкомицин + меропенем + макролид. Другой вариант: в/в цефтаролин фосамил + макролид. Цефтаролин (Зинфоро) причисляют к предствителям 5-го поколения цефалоспоринов, он воздействует на метициллин-резистентный золотистоый стафилококк (MRSA).
Некоторые специалисты предлагают использовать последние две выше отмеченные комбинации по причине, что нет никакой удовлетворенности результатами лечения тяжелой пневмонии с использованием традиционных стартовых схем антибактериальной терапии – уровень смертности очень высокий. Медики предполагают, что предложенные комбинации должны обеспечить максимальную эффективность антибактериального лечения.
Стоит отметить, что в основном времени для смены антибиотика в случае неэффективности стартовой антибактериальной терапии при этой форме пневмонии все равно у врачей нет. В менее тяжелых случаях действуют согласно таким правилам:
- При тяжелой внебольничной пневмонии назначение антибиотиков нужно делать срочно; отсрочка в их назначении на 4 часа и более существенно уменьшает шансы человека на успешное выздоровление и ухудшает последствия;
- Для стартовой терапии в основном выбирают внутривенные цефалоспорины 3-го поколения (цефотаксим, цефтриаксон) или ингибиторозащищенные пенициллины (клавуланат /амоксициллин), комбинируя их с макролидами для внутривенного введения (спирамицин, кларитромицин, азитромицин). Эритромицин на сегодня специалистами не рекомендуется использовать в лечении ВП;
- Настоятельно не рекомендуется применять монотерапию (лечение одним лекарством) фторхинолонами, в том числе и респираторными, в лечении ВП независимо от тяжести.
Причину низкой эффективности левофлоксацина (Таваника) медики назвать на сегодня не могут. Не так давно это наблюдение подтвердилосьисследованием, где оценивалась эфективность респираторных фторхинолонов и комбинаци беталактамов и макролидов в лечении тяжелой ВП с септическим шоком. Комбинированная терапия дала в разы больший нужный эффект.
При начальном лечении фторхинолоны можно назначить как второй препарат, если имеется аллергия к бета-лактамам или макролидам. Стоит помнить, что изложенный подход противоречит рекомендациям по лечению ВП Российского респираторного общества, где респираторные фторхинолоны считаются оптимальным выбором в качестве препарата для стартовой терапии для многих категорий больных. Но очень близок к совместным рекомендациям Chest Societ и Department of Pulmonary Medicine, National College of Chest Physicians Indian.
Также медикам стоит учитывать плохое качество и фальсификацию антибактериальных средств. Так что и по этим причинам оптимально отдавать предпочтение комбинированному антибактериальному лечению.
Выбор антибиотика для стартовой терапии при внебольничных пневмониях
На сегодняшний день нет доказательств целесообразности назначения антигистаминных препаратов, биогенных стимуляторов, иммуномодуляторов (включая гранулоцитарный колониестимулирующий фактор), витаминов, а также длительного применения нестероидных противовоспалительных препаратов и ненаркотических анальгетиков при ВП.
Не рекомендуется назначать свежезамороженную плазму, если нет клинически значимой коагулопатии, а также кортикостероиды (если у человека нет септического шока). Нужно отдавать предпочтение макролидным антибиотикам с улучшенными фармакокинетическими свойствами – азитромицину, кларитромицину, спирамицину, моксифлоксацину.
Очень часто в России и Украине в состав стартовой антибактериальной терапии врачи включают метронидазол. На самом деле его назначение имеет какой-то смысл только при аспирационной пневмонии или абсцессе легкого. Не рекомендуется назначать для стартового антибактериального лечения цефазолин, лекарства из группы тетрациклина (в том числе тигециклин), клиндамицин, цефтазидим, линкомицин – эффективность этой группы препаратов при ВП слишком низкая.
Внутрибольничная (нозокомиальная) пневмония
Критерий диагностики внутрибольничной (нозокомиальной) пневмонии (НП): развивается после 48 часов (2 суток) с момента госпитализации в ЛПУ. Уровень смертей при этом состоянии составляет 20-50%.
Для успешного лечения врачу очень важно как можно быстрее установить этиологический диагноз. Многие из этих больных находятся на управляемом дыхании, что облегчает получение материала для микробиологических исследований путем эндотрахельной аспирации. Наиболее часто возбудителями НП являются аэробные грам (–) микроорганизмы – Escherichia coli, Pseudomonas . aeruginosa, Enterobacteriacae, Klebsiella pneumoniae, Acinetobacter spp. Достаточно часто выделяют грам (+) метициллинорезистентные штаммы Staphylococcus aureus (MRSA), относящийся к грам (+) бактериям.
В последнее время стали чаще встречаться полирезистентные микроорганизмы: Burkholderia cepacia и Stenotrophomonas maltophilia. В частых случаях заболевание вызывается сразу несколькими из перечисленных возбудителей. К микроорганизмам, которые не имеют этиологической значимости при НП у пациентов без иммунодефицитных состояний, относятся Enterococcus spp., Streptococcus viridans, Neisseria spp., коагулазанегативные стафилококки, грибы.
Лечение внутрибольничных (нозокомиальных) пневмоний
Выбор стартовой антибактериальной терапии специальная таблица, используемая врачами.
Базисные мероприятия
Они проводятся до выхода больного из тяжелого состояния. Лечение должно быть направлено на достижение следующих параметров гомеостаза:
- PetСO2 36-45 мм рт. ст;
- РаO2 > 70 мм рт. ст., а РаСO2 в границах 35-40 мм рт. ст;
- Уровень глюкозы в крови 3,4-10 ммоль/л;
- Насыщение гемоглобина смешанной венозной крови кислородом (ScvO2) > 70%;
- Осмолярность 285-295 мосм/л;
- Натрий крови 137-145 ммоль/л;
- Лактат менее 2 ммоль/л;
- Гематокрит > 30%, Нb > 80 г на литр;
- Диурез более 0,5 мл/кг/ч.
Непрерывная инфузия антибиотиков
Для экономии антибиотиков, при среднетяжелом или тяжелом течении внебольничной пневмонии, их можно вводить методом непрерывной инфузии. Также этот метод в ряде случаев уменьшает вероятность появления резистентных к антибактериальной терапии форм возбудителя (например, к меропенему).
Сначала в/в за 15-30 минут вводят «нагрузочную дозу». Она равняется разовой дозе. После этого оставшаяся часть суточной дозы антибиотика равномерно вводится в течение суток в виде непрерывной инфузии. В следующие дни «нагрузочные дозы» в большинстве случаев не применяют.
При таком режиме введения расчетную суточную дозу антибиотика врачи уменьшают примерно на 30%. Этот режим введения антибиотиков не влияет на исходы (по сравнению с традиционным способом введения). Фторхинолоны, котримоксазол, аминогликозиды, метронидазол для непрерывного введения не рекомендуется использовать, потому что их эффективность напрямую зависит от концентрации препарата в крови, а она при непрерывном введении относительно невысока.
Если стартовая антибактериальная терапия неэффективна
При неэффективности стартовой антибактериальной терапии (по клиническим показателям и данным объективного контроля), производится ее коррекция. Как правило, назначаются антибиотики широкого спектра (или их комбинация), с бактерицидным типом действия.
При пневмонии легкой и средней тяжести, если препараты оказались неэффективны, их меняют через 2-3 суток; при тяжелой пневмонии – спустя 36-48 часов. Критериями прекращения антибактериального лечения служат: нормализация температуры на протяжении 3-х суток, исчезновение клинической и регрессия рентгенологической симптоматики.
При тяжелом течении внебольничных пневмоний и при любой степени тяжести нозокомиальных пневмоний антибиотики вводят в/в. При крайне тяжелом течении пневмонии антибиотики используют в максимальных дозах. Если тяжесть состояния пациента соответствует критериям сепсиса, то и лечить его нужно как больного с сепсисом. Оксигенотерапию назначают большинству людей с диагнозом «тяжелая пневмония». Нужно проводить ее до стабилизации состояния, пока сатурация крови при дыхании воздухом поднимется > 90-92%.
Инфузионная терапия
Больные с пневмонией требуют дополнительного приема жидкости (температура тела выше нормальных значений, тахипноэ – потеря приблизительно 500-800 мл в сутки), в то же время избыточное введение жидкости приводит к тому, что больше жидкости накапливается в поврежденном легком, ухудшается оксигенация. Не рекомендуется всем больным с пневмонией назначать внутривенно инфузионную терапию, если у него сохраняется приемлемый уровень артериального давления, возможность самостоятельно принимать жидкости и пищу, нет олигурии. Стоит учесть: не нужно применять растворы глюкозы (если нет гипогликемии) и свежезамороженную плазму (если у человека нет клинически значимой коагулопатии).
У больных с тяжелой пневмонией нужно использовать 2-ступенчатый подход:
1. Сначала проводят энергичную инфузионную терапию, направленную на регидратацию и стабилизацию гемодинамических показателей, восстановление диуреза. Нужно вводить больному солевой раствор, и, при необходимости, раствор альбумина.
2. Если гемодинамика нормализовалась – проводится консервативное инфузионное лечение с ориентацией на поддержание нулевого суточного баланса.
Респираторная поддержка
Важно применять минимально инвазивный вид респираторной поддержки, который обеспечивает приемлемую степень оксигенации. Лучше, чтобы сохранялась дыхательная активность человека. Довольно успешно врачами применяются инвазивные или неинвазивные режимы с сохранением спонтанной вентиляции: Pressure support (PS) или Constant Positive Airway Pressure (CPAP).
В более тяжелых случаях рекомендуются режимы, при которых сохраняется спонтанная дыхательная активность, например, Biphasic Positive Airway Pressure (BIPAP) или Synchronized intermittent mandatory ventilation (SIMV). В крайне тяжелых случаях лучше проводить механическую вентиляцию легких.
Для седации используют: пропофол, наркотические анальгетики (фентанил, реже – морфин), кетамин, оксибутират натрия. Для поддержания ритма бодрствования пациента, близкого к естественному, нужно назначить пропофол в ночные часы – это позволяет снизить частоту возникновения делирия и экономить препарат. Бензодиазепины становятся причиной мышечной слабости и имеют длительный период полувыведения, поэтому их лучше не назначать в качестве седатиков.
Стоит помнить: при пневмонии, особенно внебольничного вида, чем длительней искусственная вентиляция легких – тем хуже исходы терапии. Врачам надо принимать все возможные меры, чтобы в наиболее ранние сроки перевести пациента на самостоятельное дыхание. Очень часто медики злоупотребляют ИВЛ. Например, после аспирации (отравления, анестезия и т.д) назначают длительную ИВЛ якобы для профилактики, хотя приемлемую оксигенацию больной может обеспечить, дыша самостоятельно, без поддержки аппарата. В данном случае ИВЛ в разы увеличивает риск неблагоприятного исхода болезни.
Другие рекомендации
У пациентов с тяжелой дыхательной недостаточностью есть большая вероятность возникновения стрессовых язв. Этим людям показано назначение ингибиторов протонной помпы (омепразол) или блокаторов Н2-гистаминовых ре-цепторов (ранитидин).
Для профилактики тромбозов и ТЭЛА у людей с тяжелой пневмонией рекомендуется назначать низкомолекулярный гепарин в профилактической дозировке. Большинству больных с пневмониями ингаляции не нужно приписывать. Но у больных с вязкой, труднооткашливаемой мокротой, можно применять ингаляции ацетилцистеина по 2-5 мл 20% раствора 3-4 раза в сутки или 40-60 мг фуросемида два-три раза в сутки.
В редких случаях, в основном у пациентов с хронически сниженным уровнем (например, при энцефалопатии) сознания (ШГ– 9-12 баллов) и ослабленным кашлевым рефлексом, можно наложить микротрахеостому. Каждые 2 часа медики должны вводить в нее 5,0 –0,9 % раствора натрия хлорида. При наличии гнойной мокроты – раствор натрия хлорида заменяют, как правило, 0,25% раствором диоксидина.
Медикам нужно учитывать, что пневмония – инфекционное заболевание, потому к вопросам собственной безопасности нужно подходить с повышенным вниманием.
Источник
Пневмония – опасное воспалительное заболевание легких, которое в некоторых случаях протекает практически бессимптомно. От патологии страдают и взрослые, и дети, но ребенок не всегда может правильно описать свои симптомы. В этой статье мы рассмотрим, каковы опасности пневмонии без повышения температуры у ребенка и как необходимо лечить данное заболевание.
Причины развития пневмонии без повышения температуры
Воспалительный процесс в легочных тканях чаще всего развивается после проникновения туда инфекционных возбудителей. Это могут быть:
- бактерии (пневмококки, стафилококки, стрептококки, хдамидии, эшерихии);
- вирусы (грипп, парагрипп, герпес, аденовирус, ветрянка);
- грибки (кандиды, аспергиллез, отличается тяжелым течением);
- паразиты (легочный сосальщик, аскариды, эхинококк, свиной цепень).

Однако далеко не любой контакт ребенка с вирусами заканчивается пневмонией. Заболевание наступает, когда организм ослаблен, и иммунная система не справляется.
Пневмония у ребенка без температуры возникает по следующим причинам:
- длительное бесконтрольное применение противокашлевых препаратов;
- использование антибиотиков, из-за чего бактерии приспособились;
- низкий иммунитет.

Низкий иммунитет влечет за собой пневмонию без температуры
Риск, что разовьется скрытая пневмония у ребенка, повышается в следующих случаях:
- при нарушениях в развитии;
- заражение во время родов;
- при анемиях;
- при хронических воспалительных процессах носоглотки;
- на фоне частых бронхитов;
- из-за нехватки витаминов и полезных веществ;
- при частых переохлаждениях.
У ребенка способно развиться бессимптомное воспаление легких из-за пассивного курения. Поэтому родители должны быть осторожными с вредными привычками, чтобы не навредить малышу.
Насколько опасна пневмония у ребенка
Если пневмония протекает без повышения температуры тела, то это скрытая форма воспаления легких. Некоторые считают, что такое течение менее опасное. На практике все иначе.
Хотя симптоматика пневмонии без повышения температуры представляется более мягкой, а ребенок не чувствует себя слишком плохо, внутри все равно происходят патологические процессы. Это повлияет на то, как быстро родители обратятся к врачу и начнут адекватное лечение. Тем временем, процесс способен привести к таким последствиям:

Менингит является осложнением пневмонии
- хроническая обструктивная болезнь легких;
- аутоиммунная гемолитическая анемия;
- менингит;
- поражения нервной системы.
Опасность скрытой пневмонии у ребенка еще и в том, что из-за патологических воспалительных процессов в альвеолах нарушается нормальный газообмен. Все органы и системы начинают недополучать достаточное количество кислорода, и возможна гипоксия.
Симптомы скрытой формы пневмонии у ребенка
Обнаружить безтемпературную пневмонию намного сложнее, чем ту, которая протекает по классической форме. Однако если родители внимательны к своему чаду, есть шанс отметить перемены и своевременно обратиться к врачу.
При первых симптомах стоит обратиться к врачу
Изменения в поведении
Вначале ребенок не испытывает симптомов, которые напрямую связаны с пневмонией. Появляющиеся признаки не похожи на проблемы с легкими. Пневмония у ребенка без температуры может выражаться следующими симптомами:
- частые беспричинные капризы;
- плач;
- необычная реакция на привычные вещи;
- раздражительность;
- пугливость;
- тревожность.
У грудничков наблюдаются изменения в поведении. У них нарушается сон, детки становятся более возбужденными. У ребенка 5-6 лет наблюдается вялость и сонливость. Малыш способен отказываться играть и неохотно реагировать на любимые занятия. На деле же это первые признаки бессимптомного течения пневмонии.
Жалобы ребенка
Хорошо, если малыш уже находится в том возрасте, когда в состоянии описать свои ощущения и недомогания. Это поможет родителям быстрее сориентироваться и понять, какая помощь необходима.
Температура не поднимается и жалобы, указывающие на воспалительный процесс в легком, не возникают. Возможны такие симптомы пневмонии у ребенка без температуры:

Отказ от принятия пищи является признаком скрытой пневмонии
- ощущение ломоты в мышцах и суставах;
- слабость во всем теле;
- беспокойства;
- тошнота и рвота;
- диспепсические явления;
- отказ от принятия пищи;
- жажда;
- насморк с выделением прозрачной слизи;
- появление одышки;
- учащенное сердцебиение.
По мере прогрессирования воспаления может возникать боль при совершении глубокого вдоха, появляться чувство нехватки воздуха. Кожа на лице у ребенка может становиться бледной. У некоторых пациентов появлялась обратная реакция: лицо обретало неестественный румянец.
Ребенок постарше может жаловаться на появление головокружения, а родители замечают, что после невысоких физических нагрузок малыш быстро потеет.
Точно определить тип заболевания дыхательных путей лишь по таким симптомам очень проблематично. Поэтому после обращения к специалисту будет необходимо пройти обследования, направления на которые выдаст участковый педиатр.
Методы диагностики пневмонии скрытого течения
Диагностировать бессимптомное воспаление легких может быть сложно. Дело в том, что для постановки диагноза нет симптомов, которые помогли бы быстро определить очаг проблемы. Для выявления пневмонии у ребенка, протекающей без температуры, доктором может быть назначен ряд обследований.
Аускультация. С помощью фонендоскопа лечащий врач внимательно прослушает легкие. Его цель – выявить наличие хрипов, свиста или жесткого дыхания.

Перкуссия. Под этим методом исследования подразумевается простукивание грудной клетки. При отсутствии очагов воспаления все отделы издают отчетливый звонкий звук. Если в некоторых местах звук притупляется и становится глухим, это говорит о скоплении в этих участках легкого слизи и воспаления.
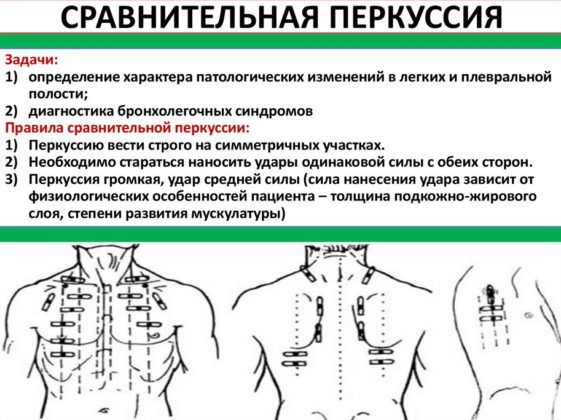
Пальпация. При диагностике заболевания без повышения температуры возможно нащупать изменение рельефа грудной клетки. Внимательное наблюдение за ее движениями во время дыхания поможет увидеть, есть ли участки, которые немного отстают или не движутся совсем.

Анализ крови и мочи. При пневмонии картина результатов анализа будет следующей: лейкоциты и скорость оседания эритроцитов повысятся. Возможны анемические симптомы. Исследование мочи выявляет белок и способно показать повышенную плотность.

Анализ крови и мочи для диагностики пневмонии
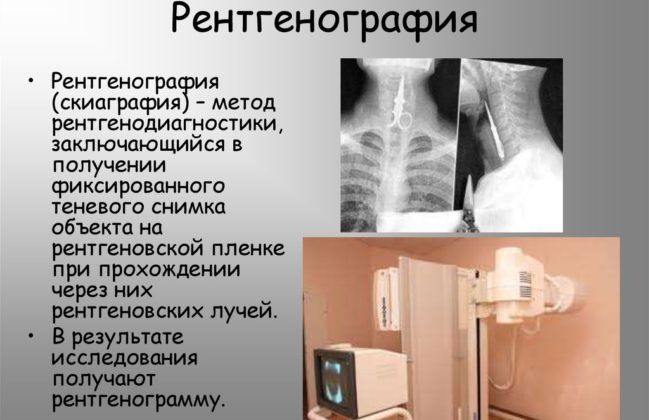
Рентген. Это основной метод диагностики, позволяющий с максимальной вероятностью подтвердить наличие пневмонии у ребенка. Даже когда температура в норме, снимок в двух проекциях покажет проблему. При его рассмотрении врач увидит локусы, или очаги воспаления. Корень легких бывает расширенным, а легочный рисунок — более выраженным. Трактовать полученные данные должен только специалист.
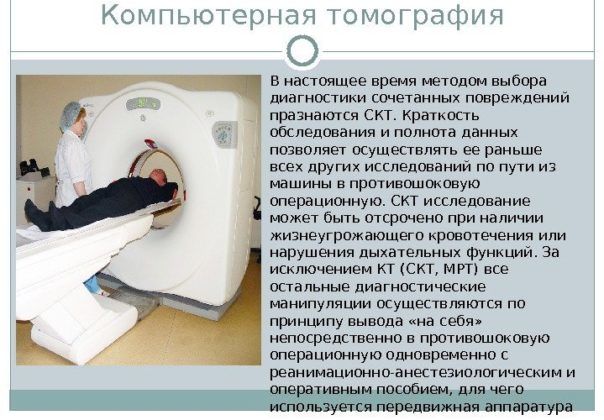
КТ и МРТ. Компьютерная и магнитно-резонансная томография проводится редко, только при сложных формах патологии. Для проведения исследования ребенок должен находиться без движения, а достичь этого бывает крайне сложно, разве что с помощью применения наркоза.
Дополнительные методы исследования
Намного реже при заболеваниях без роста температуры применяются такие способы диагностики: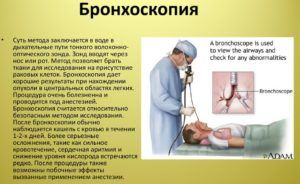
- пульсоксиметрия;
- капнография;
- бронхоскопия;
- бактериологический посев мокроты.
Перед тем, как выдать направление на прохождение диагностических процедур, врач внимательно выслушает пациента и выяснит, какие заболевания были раньше. Во время опроса доктор определит, с какими хроническими болезнями сталкиваются родственники.
Лечение бессимптомной пневмонии
Если родители своевременно обратились к врачу, вполне возможно вылечить ребенка без наступления осложнений. Для лечения детей до 3-х лет в обязательном порядке применяют стационар.
Пневмония у ребенка без температуры в большинстве случаев лечится с использованием антибиотиков. Если получен результат анализа мокроты, нужно точно узнать, какая инфекция оказалась возбудителем заболевания. В большинстве случаев назначаются такие средства:
Препараты нужно принимать только после назначения лечащего врача. Иногда доктор может рекомендовать применять антибиотики и другие медикаменты в виде уколов.
Чтобы облегчить кашель и улучшить отхождение мокроты, назначаются такие лекарственные препараты:
Препараты выпускаются в форме сиропа, таблеток, суспензий. В зависимости от состояния пациента и от анамнеза, могут быть рекомендованы противоаллергические лекарственные средства.
При нормальном течении патологии допускается лечение на дому. При этом родители должны следить, чтобы ребенок своевременно принимал все назначенные врачом препараты.
Чтобы ускорить процесс выздоровления, необходимо:

Обеспечить ребенка обильным питьем для быстрейшего выздоровления
- обеспечить ребенка обильным питьем;
- часто проводить влажную уборку в комнате больного;
- исключить из рациона тяжелые жирные блюда.
В зависимости от состояния пациента, назначается физиотерапия, лечебная гимнастика, дренажный массаж, ингаляции. Если имело место применение антибиотиков, следует пройти курс лечения пробиотиками.
Вовремя начатая терапия пневмонии гарантирует благоприятный исход.
Профилактика против пневмонии среди детей
Если заранее думать о здоровье малыша, можно защитить его от тяжелых и опасных заболеваний. Чтобы пневмония у ребенка без температуры не возникла никогда, следует учитывать следующие рекомендации:

Вести активный образ жизни для профилактики пневмонии
- важно закаливаться, делая это постепенно;
- обливаться;
- принимать воздушные ванны;
- вести активный образ жизни;
- отводить время спорту;
- обеспечить сбалансированное питание;
- применять витаминные комплексы;
- своевременно лечить все простудные и инфекционные заболевания.
Важно несколько раз в год посещать терапевта для профилактического осмотра, в более старшем возрасте сдавать клинические анализы. Постоянное укрепление иммунитета защитит организм ребенка от болезни в период массового заражения.
Бережное отношение к ребенку побудит родителей внимательно следить за любыми переменами в настроении и самочувствии. Только таким способом реально своевременно обнаружить воспалительный процесс в легочных тканях, протекающий без повышения температуры.
Видео по теме: Пневмония — откуда она берется
Источник