Неосложненный средний отит продолжительность течения
Острый средний отит — быстро протекающее инфекционно-воспалительное поражение полости среднего уха. Клиническая картина заболевания включает выраженный болевой синдром, общие проявления, ощущения заложенности и шума в ухе, понижение слуха, возникновение перфоративного отверстия в барабанной перепонке с последующим гноетечением. В основе диагностики острого среднего отита лежат данные клинического анализа крови, отоскопии, различных исследований слуха, рентгенографии черепа, рино- и фарингоскопии, обследования слуховой трубы. Общее лечение заболевания проводится антибиотиками, антигистаминными и противовоспалительными препаратами, местная терапия заключается в продувании слуховой трубы, закапывании ушных капель, промывании барабанной полости, введении в нее протеолитических ферментов и пр.
Общие сведения
Острый средний отит является широко распространенной патологией как в детской, так и во взрослой отоларингологии. Острый средний отит — это наиболее часто встречающаяся форма отита. С одинаковой частотой он наблюдается у женщин и у мужчин. В последнее время отмечается склонность острого среднего отита к более вялому течению у взрослых и частому рецидивированию у детей. У детей младшего возраста в связи с особенностями строения уха при остром среднем отите сразу происходит вовлечение в воспалительный процесс антрума — пещеры сосцевидного отростка и заболевание носит характер отоантрита. Острый средний отит может возникнуть как осложнение евстахиита, экссудативного среднего отита, аэроотита, травмы уха, воспалительных заболеваний носоглотки.

Острый средний отит
Причины острого среднего отита
До 65% острых средних отитов обусловлены стрептококковой инфекцией. На втором месте по частоте встречаемости стоят пневмококк и стафилококк. В редких случаях острый средний отит бывает вызван дифтерийной палочкой, протеем, грибами (отомикоз).
Наиболее часто проникновение инфекционных агентов в барабанную полость происходит тубогенным путем — через слуховую (евстахиеву) трубу. В норме слуховая труба служит барьером, защищающим среднее ухо от попадания в него находящихся в носоглотке микроорганизмов. Однако при различных общих и местных заболеваниях ее функция может нарушаться, что приводит к инфицированию барабанной полости с развитием острого среднего отита. Провоцирующими дисфункцию слуховой трубы факторами являются: воспалительные процессы верхних дыхательных путей (ринит, озена, фарингит, ларингит, ларинготрахеит, ангина, аденоиды, хронический тонзиллит); доброкачественные опухоли глотки (ангиома, фиброма, невринома и др.), опухоли полости носа; хирургические вмешательства в полости носа и глотки; диагностические и лечебные манипуляции (продувание по Политцеру, катетеризация слуховой трубы, тампонада при носовом кровотечении).
Развитие острого среднего отита может произойти при инфицировании барабанной полости транстимпанальным путем — через поврежденную барабанную перепонку, что случается при травмах и инородных телах уха. Гематогенный путь инфицирования полости среднего уха с возникновением острого среднего отита может наблюдаться при общих инфекциях (кори, гриппе, скарлатине, краснухе, дифтерии, сифилисе, туберкулезе). Казуистическим случаем считается появление острого среднего отита в связи с проникновением инфекции из полости черепа или внутреннего уха.
В возникновении острого среднего отита имеет значение состояние общего и местного иммунитета. При его снижении даже сапрофитная флора, попадающая в барабанную полость из носоглотки, может стать причиной развития воспаления. Относительно недавно было доказано, что в появлении острого среднего отита не последняя роль принадлежит так называемой ушной аллергии, которая является одним из проявлений системной аллергии наряду с аллергическим ринитом, экссудативным диатезом, аллергическим дерматитом, астматическим бронхитом и бронхиальной астмой. Немаловажную роль в развитии острого среднего отита играют неблагоприятные факторы внешней среды: переохлаждение, сырость, резкие перепады атмосферного давления.
Симптомы острого среднего отита
Острый средний отит в среднем длится около 2-3 недель. В течении типичного острого среднего отита выделяют 3 последовательные стадии: доперфоративную (начальную), перфоративную и репаративную. Каждая из этих стадии имеет свои клинические проявления. При своевременно начатом лечении или высокой иммунологической резистентности организма острый средний отит может принять абортивное течение на любой из указанных стадий.
Доперфоративная стадия острого среднего отита может занимать всего несколько часов или длится 4-6 дней. Она характеризуется внезапным началом с интенсивной боли в ухе и выраженными общими симптомами. Боль в ухе обусловлена быстро нарастающей воспалительной инфильтрацией слизистой оболочки, выстилающей барабанную полость, в результате чего происходит раздражение нервных окончаний языкоглоточного и тройничного нервов. Боль в ухе при остром среднем отите носит резкий мучительный и иногда нестерпимый характер, приводит к нарушению сна и снижению аппетита. Она иррадиирует в височную и теменную области. Болевой синдром у пациентов с острым средним отитом сопровождается шумом и заложенностью в ухе, снижением слуха. Эти симптомы связаны с тем, что из-за воспалительных изменений снижается подвижность находящихся в барабанной полости слуховых косточек, отвечающих за звукопроведение.
Общие проявления острого среднего отита заключаются в повышении температуры тела до 39°С, общей слабости, ознобе, утомляемости и разбитости. Гриппозный, скарлатинозный и коревой острый средний отит часто протекают с одновременным вовлечением в воспалительный процесс внутреннего уха с развитием лабиринтита и понижением слуха за счет расстройств звуковосприятия.
Перфоративная стадия острого среднего отита наступает, когда в результате скопления в барабанной полости слишком большого количества гнойного содержимого происходит разрыв барабанной перепонки. Через образовавшееся отверстие начинают выходить вначале слизисто-гнойные, затем гнойные, а иногда и кровянистые выделения. При этом самочувствие больного острым средним отитом заметно улучшается, боль в ухе стихает, температура тела подает. Гноетечение обычно продолжается не более недели, после чего заболевание переходит в следующую стадию.
Репаративная стадия острого среднего отита характеризуется резким уменьшением и прекращением гноетечения из уха. У большинства пациентов в этой стадии происходит самопроизвольное рубцевание перфоративного отверстия в барабанной перепонке и полное восстановление слуха. При размере перфорации более 1 мм фиброзный слой барабанной перепонки не восстанавливается. Если зарастание отверстия все же происходит, то место перфорации остается атрофичным и тонким, поскольку образовано лишь эпителиальным и слизистым слоями без фиброзного компонента. Большие перфорации барабанной перепонки не закрываются, по их краю наружный эпидермальный слой перепонки срастается с внутренним слизистым, образуя омозолелые края остаточного перфоративного отверстия.
Острый средний отит далеко не всегда протекает с типичной клинической картиной. В некоторых случаях наблюдается изначально затяжной и слабовыраженный характер симптомов, отсутствие самопроизвольного разрыва барабанной перепонки. С другой стороны, возможно крайне тяжелое течение острого среднего отита с выраженной симптоматикой, температурой до 40°С, головной болью, тошнотой и головокружением. Задержка образования перфорации барабанной перепонки в таких случаях приводит к быстрому распространению инфекции в полость черепа с развитием внутричерепных осложнений. В случаях, когда после перфорации барабанной перепонки улучшение состояния не происходит, отмечается усугубление симптоматики после некоторого улучшения или наблюдается длительное (более месяца) гноетечение, следует думать о развитии мастоидита.
Диагностика острого среднего отита
Диагноз острого среднего отита устанавливается отоларингологом на основании жалоб пациента, характерного внезапного начала заболевания, результатов отоскопии и микроотоскопии, исследования слуха. В клиническом анализе крови у пациентов с типичным течением острого среднего отита выявляется умеренный лейкоцитоз и нерезкое ускорение СОЭ. Тяжелые формы заболевания сопровождаются выраженным лейкоцитозом со сдвигом формулы влево, значительным ускорением СОЭ. Неблагоприятным признаком, свидетельствующим о развитии мастоидита, является отсутствие эозинофилов.
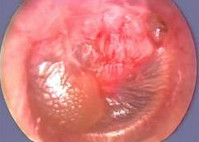
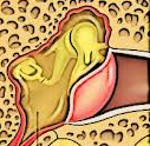
Отоскопическая картина острого среднего отита зависит от стадии заболевания. В начальном периоде выявляется инъекция радиальных сосудов барабанной перепонки. Затем гиперемия приобретает разлитой характер, отмечается инфильтрация и выпячивание перепонки в сторону слухового прохода, иногда присутствует беловатый налет. В перфоративной стадии при отоскопии видна щелевидная или округлая перфорация барабанной перепонки, наблюдается пульсирующий световой рефлекс — синхронная с пульсом пульсация гноя, видимого через перфорацию. В отдельных случаях наблюдается пролабирование через перфоративное отверстие слизистой барабанной полости, напоминающей грануляционную ткань. В репаративной стадии острого среднего отита при отоскопии может отмечаться заращение перфорации или ее организация в виде уплотнения и омозолелости края.
Аудиометрия, пороговая аудиометрия и исследование камертоном выявляют кондуктивную тугоухость. Данные акустической импедансометрии говорят о сниженной подвижности слуховых косточек. При подозрении на мастоидит и петрозит проводится рентгенография черепа в области сосцевидного отростка, для исключения внутричерепных осложнений МРТ и КТ головного мозга. Выявление заболеваний носоглотки, которые могли явиться причиной острого среднего отита, осуществляется при помощи риноскопии, фарингоскопии, ларингоскопии, определения проходимости евстахиевой трубы, рентгенографии околоносовых пазух.
Лечение острого среднего отита
Острый средний отит лечится в зависимости от стадии и, как правило, в амбулаторных условиях. При развитии осложнений показана госпитализация больного. С целью купирования болевого синдрома в доперфоративной стадии острого среднего отита применяют содержащие анестетики ушные капли. Эффективно закапывание подогретых до 38-39 °С капель с последующим закрытием слухового прохода ватой с вазелином, которую извлекают через несколько часов. Используют также турунды, смоченные спиртовым р-ром борной кислоты. Для снятия отечности и улучшения дренажной функции слуховой трубы назначают антигистаминные препараты и назальные сосудосуживающие капли: оксиметазолин, ксилометазолин, нафазолин, тетризолин, ксилометазолин.
Общая терапия пациентов с острым средним отитом проводится противовоспалительными препаратами: диклофенаком, ибуфеном и пр. В случае повышения температуры тела и интенсивного болевого синдрома показана антибиотикотерапия. Препаратами выбора являются амоксициллин, цефуроксин, спирамицин. Начав прием антибиотика, необходимо его пропить в течение 7-10 дней, поскольку досрочное прекращение антибиотикотерапии может привести к возникновению рецидивов и осложнений, хронизации отита, образованию спаек внутри барабанной полости.
Хороший эффект в доперфоративной стадии острого среднего отита дает продувание слуховой трубы по Политцеру и промывание среднего уха растворами антибиотиков в сочетании с глюкокортикостероидными препаратами. Выпячивание барабанной перепонки на фоне проводимого лечения говорит о том, что несмотря на все лечебные мероприятия, в барабанной полости происходит скопление большого количества гноя. Такое состояние чревато развитием осложнений и требует проведения парацентеза барабанной перепонки.
В перфоративной стадии острого среднего отита наряду с применением антигистаминных, сосудосуживающих и антибактериальных средств проводят туалет наружного уха и транстимпанальное введение препаратов. Для уменьшения отека и секреции слизистой используют фенспирид, для разжижения густого секрета — муколитики (ацетилцистеин, растительные препараты). Назначают физиотерапевтическое лечение: УФО, УВЧ и лазеротерапию.
Лечение в репаративной стадии острого среднего отита направлено на предотвращение образования спаек, восстановление функций слуховой трубы, повышение защитных сил организма. Применяют продувание слуховой трубы, введение через нее в барабанную полость протеолитических ферментов, пневмомассаж барабанной перепонки, ультрафонофорез с гиалуронидазой, витаминотерапию, прием биостимуляторов (маточное пчелиное молочко, гемодериват крови телят).
Прогноз острого среднего отита
При своевременном и грамотном лечении, достаточной активности иммунных механизмов острый средний отит заканчивается полным выздоровлением и 100% восстановлением слуха. Однако позднее обращение к врачу, плохое состояние иммунитета, неблагоприятные внешние воздействия и фоновые заболевания могут стать причиной совершенно иного исхода заболевания.
Острый средний отит может трансформироваться в хронический гнойный средний отит, который сопровождается прогрессирующей тугоухостью и рецидивами гноетечения. В некоторых случаях воспалительный процесс приводит к выраженным рубцово-спаечным изменениям в барабанной полости, нарушающим подвижность барабанных косточек и являющимся причиной развития адгезивного среднего отита со стойким понижением слуха.
В тяжелых случаях острый средний отит сопровождается развитием целого ряда осложнений: гнойного лабиринтита, мастоидита, неврита лицевого нерва, петрозита, менингита, тромбоза сигмовидного синуса, абсцесса головного мозга, сепсиса, некоторые из которых могут привести к летальному исходу.
Источник
Неосложненный хронический гнойный средний отит. Осложненный хронический средний отит
Нормальная пневматизация височной кости является редкостью при хроническом отите даже в тех случаях, когда процесс ограничивается барабанной полостью: обычно отросток имеет спонгиозное строение. Полное отсутствие клеток, за исключением антрума, встречается редко, чаще же последний окружен мелкими, так называемыми периантральными клетками.
Хронические отиты, при которых воспалительный процесс ограничивается слизистой оболочкой и не затрагивает кость, характеризуются скудной рентгенологической симптоматикой. Размеры антрума чаще невелики, за исключением случаев, когда последний, напротив, увеличен и сохраняет величину детского антрума, не подвергшегося частичной естественной редукции.
Немногочисленные периантральные клетки, которые лучше всего выявляются не на боковом снимке (по Шюллеру), а на боковой проекции со смещением лабиринта впереди (по Ланге-Зонненкальбу) и на аксиальной рентгенограмме височной кости (по Майеру), отличаются понижением воздушности и отчетливости контуров.
Понижение пневматизации периантральных клеток может объясняться разными причинами и зависит также от фазы заболевания в момент рентгенологического исследования. На рентгенограмме клетки кажутся темнее нормальных из-за утолщения их стенок, сужения их просвета, а также вследствие гиперплазии выстилающей их слизистой оболочки. Затемнение антрума может происходить по той же причине.
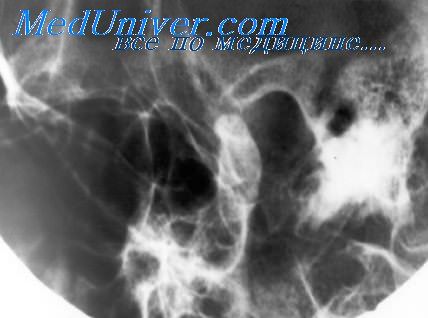
Следует помнить, что большой антрум при одинаковых условиях всегда будет казаться светлее малого. В фазе обострения хронического отита затемнение клеток периантральной области и самого антрума вызывается накапливающимся в них гноем. Иногда при хроническом отите наблюдается хорошо развитая пневматическая система височной кости. Как правило, у подобных больных имеется благоприятная форма отита с ограниченной локализацией процесса в области mesotympanum.
По нашим наблюдениям, такая же рентгеновская картина бывает у больных хроническим рецидивирующим мезотимпанитом с длительными периодами выздоровления.
Хронический гнойный средний отит, осложненный деструкцией кости. В начальных стадиях хронический десквамативный гнойный отит рентгенологически не отличается от простого. Майер считает, что признаком его может быть только наличие костной узуры. Начальным выражением последней является расширение антрума и аттика наряду с нерезкостью контуров и понижением прозрачности сохранившихся клеток.
Следует относиться с большой осторожностью к рентгенологическому симптому расширения указанных полостей, так как антрум может на всю жизнь сохранить крупные размеры, если нарушение развития пневматизации височной кости происходит в конце первого года жизни, а полость аттика казаться очень значительной из-за большого диаметра отверстия наружного слухового прохода.
Однако известно, что длительно протекающий хронический гнойный отит чаще всего приводит к редукции и значительному уменьшению размеров антрума, а поэтому заметное расширение его, определяемое рентгенологически, является одним из убедительных доказательств костной деструкции. Томографическое исследование височной кости позволяет заподозрить эти изменения в более ранних стадиях.
Особое внимание следует обращать на состояние наружной стенки аттика, так как при часто встречающихся эпитимпанитах кариозный процесс поражает ее костную основу.
– Также рекомендуем “Диагностика осложненного среднего отита. Деструкция кости при хроническом среднем отите”
Оглавление темы “Рентгенография при патологии уха”:
1. Острый мастоидит. Костный абсцесс при мастоидите
2. Бецольдовская форма мастоидита. Осложнения острого мастоидита
3. Динамическая рентгенография при мастоидите. Оценка эффективности лечения мастоидита
4. Диагностика петрозита. Рентгенография при хроническом среднем отите
5. Неосложненный хронический гнойный средний отит. Осложненный хронический средний отит
6. Диагностика осложненного среднего отита. Деструкция кости при хроническом среднем отите
7. Холестеатома при хроническом среднем отите. Рентгенография при холестеатоме
8. Дифференциация холестеатомы. Определение локализации холестеатомы
9. Туберкулез уха. Сифилис и доброкачественные опухоли уха
10. Рентгенография при невриноме уха. Остеомы височной кости
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Острый средний отит – острое воспалительное заболевание, характеризующееся вовлечением в патологический процесс слизистой оболочки среднего уха (слуховой трубы, барабанной полости, пещеры и воздухоносных ячеек сосцевидного отростка).
 [1], [2], [3]
[1], [2], [3]
Код по МКБ-10
H65 Негнойный средний отит
H66 Гнойный и неуточненнй средний отит
H67* Средний отит при болезнях, классифицированных в других рубриках
Эпидемиология
Острый средний отит относится к наиболее частым осложнениям внебольничных инфекций верхних дыхательных путей у детей и в настоящее время занимает доминирующее место в структуре патологии детского возраста. Это обусловлено высокой распространённостью острых респираторных заболеваний, играющих существенную роль в патогенезе острого среднего отита и составляющих до 90% всей детской инфекционной патологии. Заболеваемость гриппом на 100 000 детей и возрасте до 1 года составляет 2362 случая, 1-2 лет – 4408 и 3-6 лет – 5013 случаев. Острое воспаление среднего уха возникает у 18-20% детей, болеющих острой респираторно-вируской инфекцией.
В течение первого года жизни хотя бы один эпизод острого среднего отита диагностируют у 62% детей, а у 17% повторяется до трёх раз. К 3-летнему возрасту острый средний отит переносят 83%, к 5 годам – 91%, а к 7 – 93% детей.
В Украине острое воспаление среднего уха ежегодно переносят около 1 млн человек. Частота острого среднего отита среди детского населения в европейских странах достигает 10%, в США это заболевание ежегодно регистрируется у 15% детского населения. Удельный вес острого среднего отита в структуре заболеваний органа слуха составляет 30%. Почти у каждого пятого (18%) ребёнка с острым средним отитом регистрируют тяжёлое или осложнённое течение заболевания. У 12% больных развивается поражение нейроэпителиальных клеток спирального органа с последующей сенсоневральной тугоухостью и глухотой.
 [4], [5], [6], [7], [8], [9], [10]
[4], [5], [6], [7], [8], [9], [10]
Причины острого среднего отита
Основными этиологическими факторами острого среднего отита являются Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis, Streptococcus pyogenes, Staphylococcus aureus. Определённую роль в возникновении острого среднего отита играет вирусная инфекция. Это, в частности, подтверждается данными о корреляции показателей частоты респираторных инфекций и острого среднего отита, высокой частотой (59%) обнаружения вирусов в носоглотке больных острым воспалением среднего уха.
 [11], [12], [13], [14], [15], [16], [17], [18], [19]
[11], [12], [13], [14], [15], [16], [17], [18], [19]
Факторы риска
Факторы риска возникновения острого среднего отита у детей:
- наличие в полостях среднего уха миксоидной ткани (у детей раннего возраста);
- широкая, прямая, короткая и более горизонтально расположенная слуховая труба;
- значительная частота гипертрофии и хронического воспаления глоточной миндалины;
- незавершённость пневматизации височной кости.
Кроме этого, следует учитывать несостоятельность иммунных механизмов организма ребёнка, физиологические (транзиторные) иммунодефицитные состояния новорождённых.
 [20], [21], [22], [23], [24], [25], [26], [27], [28], [29]
[20], [21], [22], [23], [24], [25], [26], [27], [28], [29]
Патогенез
Воздействие патогенов (вирусов, бактерий) на слизистую оболочку носа и носоглотки при острых респираторных заболеваниях инициирует каскад морфо-функциональных сдвигов, которым принадлежит ключевая роль в развитии воспалительных изменений в среднем ухе и формировании клинических проявлений острого среднего отита. Последовательное развитие воспалительных изменений в среднем ухе при острых респираторных заболеваниях (наиболее частой причины острого среднего отита) связано с повреждающим действием вирусов и бактерий на мерцательный эпителий начальных отделов респираторного тракта и слуховой трубы. Основную роль в возникновении острого воспаления среднего уха играют провоспалительные медиаторы, которые контролируют интенсивность и направленность иммунных реакций, а также обеспечивают реализацию важнейших эффектов воспалительной реакции (увеличение сосудистой проницаемости, усиление секреции слизи, миграцию в очаг воспаления лейкоцитов и их дегрануляцию и др.).
Клиническими эквивалентами перечисленных нарушений являются гиперемия, отёк слизистой оболочки носа и носоглотки, нарушение физиологических путей транспорта отделяемого слизистой оболочки, скопление назофарингеального секрета в области глоточного устья слуховой грубы, формирование носоглоточно-тубарного рефлюкса и дисфункции слуховой грубы. Закономерным следствием морфофункциональных сдвигов является быстрое снижение интратимпанального давления и парциального давления кислорода в барабанной полости, нарушение циркуляции воздуха, транссудация жидкости из микроциркуляторного русла, микробная контаминация полостей среднего уха, последовательное развитие островоспалительных изменений. В этих условиях резко возрастает, вероятно, и, суперинфекции, затяжного течения воспалительного процесса и формировании осложнений.
 [30], [31], [32], [33], [34], [35], [36], [37], [38], [39]
[30], [31], [32], [33], [34], [35], [36], [37], [38], [39]
Симптомы острого среднего отита
Симптомы острого среднего отита характеризуются появлением жалоб на боль, заложенность и ощущение шума в ухе, снижение слуха, аутофонию. У новорождённых и детей первого года жизни отмечаются следующие симптомы: беспокойство, нарушение сна, вскрикивания, стремление лежать на больной стороне, отказ от еды, возможно срыгивание. Температура тела достигает 38 °С и выше. Прогрессирование воспалительного процесса сопровождается усилением боли, выраженным ухудшением слуха, нарастанием симптомов интоксикации. Наблюдается стойкое повышение температуры (до 39-40 °С), ребёнок становится апатичным, не реагирует на игрушки, отказывается от еды, возникает ночное беспокойство, крик. На этой стадии развития острого среднего отита возбуждение может смениться адинамией, учащается срыгивание, появляется “беспричинная” рвота, могут возникать подергивания и кратковременные судороги. Отоскопические изменения характеризуются выраженной гиперемией и выбуханием барабанной перепонки, обусловленными давлением экссудата.
Вследствие давления и протеолитической активности экссудата происходит истончение и формируется перфорация барабанной перепонки, сопровождающаяся гноетечением из уха. При этом наблюдается уменьшение интенсивности болевых ощущений, постепенное снижение температуры, исчезновение симптомов интоксикации. Сохраняется нарушение слуха. После удаления из наружного слухового прохода гноя при отоскопии часто выявляется “пульсирующий рефлекс” – толчкообразное (пульсирующее) поступление гноя из барабанной полости через небольшое перфорационное отверстие в барабанной перепонки. В дальнейшем, при благоприятном течении воспалительного процесса, отмечается уменьшение и исчезновение гнойных выделений из уха, нормализация общего состояния больного. При отоскопии определяют отсутствие экссудата в наружном слуховом проходе, остаточные явления гиперемии, инъекцию сосудов барабанной перепонки, небольшую перфорацию, которая в большинстве случаев самостоятельно закрывается. При благоприятном течении заболевания происходит постепенное восстановление слуха.
Нередко встречается атипичное течение острого среднего отита. При этом в одних случаях острое воспаление среднего уха может сопровождаться отсутствием болевого синдрома, выраженной температурной реакции, наличием мутной, слегка утолщённом с плохо определяемыми опознавательными ориентирами барабанной перепонки. И других – бурным повышением температуры (до 39-40 °С), резкой болью в ухе, ярко выраженной гиперемией барабанной перепонки, быстрым нарастанием интоксикации, появлением неврологической симптоматики (рвоты, положительных симптомов Кернига, Брудзинского), признаков мастоидита и других отогенных осложнений. Несмотря на благоприятное в большинстве случаев течение острого среднего отита, существует высокая вероятность развития отогенных осложнений. Во многом это обусловлено недостаточностью иммунного ответа у детей раннего возраста, возрастными особенностями строения среднего уха, патогеиностью и вирулентностью этиологически значимой микрофлоры.
 [40], [41], [42], [43], [44], [45], [46], [47]
[40], [41], [42], [43], [44], [45], [46], [47]
Стадии
Острый средний отит отличается определённой последовательностью развития патологического процесса и симптоматики. С практической точки зрения целесообразно различать три стадии типичного течения острого среднего отита.
I стадия катарального воспаления
Для данной стадии характерны жалобы на боль в ухе, повышение температуры тела, снижение слуха; при осмотре выявляются втянутость и инъекция сосудов (гиперемия) барабанной перепонки. Общее состояние (слабость, недомогание и др.) в значительной мере определяется выраженностью симптомов острого респираторного заболевания.
 [48], [49], [50], [51], [52], [53], [54], [55]
[48], [49], [50], [51], [52], [53], [54], [55]
II стадия гнойного воспаления
- a) неперфоративная. Пациенты отмечают нарастание боли, недомогания, слабости, увеличение гипертермии, выраженное снижение слуха. При осмотре выявляются выпячивание, интенсивная гиперемия барабанной перепонки.
- b) перфоративная. Для данной стадии характерны наличие гнойного экссудата в наружном слуховом проходе, «пульсирующий рефлекс», уменьшение боли, снижение температуры, уменьшение выраженности симптомов интоксикации.
III стадия разрешения процесса
Возможные исходы:
- выздоровление (восстановление целостности барабанной перепонки и слуховой функции);
- хронизация процесса;
- формирование отогенных осложнений (мастоидит, тимпаногенный лабиринтит и др.).
Диагностика острого среднего отита
Диагноз острого среднего отита в типичных случаях обычно не представляет затруднений и базируется на результатах анализа жалоб, анамнестических сведений (боль в ухе, заложенность, ощущение шума в ухе, снижение слуха). Резкая боль в ухе у детей раннего возраста сопровождается беспокойством, гиперкинезами.
Лабораторная диагностика
В периферической крови определяют нейтрофильный лейкоцитоз, увеличение СОЭ.
 [56], [57], [58], [59], [60], [61], [62], [63], [64]
[56], [57], [58], [59], [60], [61], [62], [63], [64]
Инструментальная диагностика
В зависимости от стадии острого среднего отита при отоскопии может определяться втянутость и ограничение подвижности барабанной перепонки с инъекцией сосудов (I стадия катарального воспаления); выраженная гиперемия и выбухание барабанной перепонки, обусловленные давлением экссудата (II а стадия гнойного воспаления); «пульсирующий рефлекс», представляющий собой толчкообразное (пульсирующее) поступление гноя из барабанной полости через небольшое перфорационное отверстие в барабанной перепонке в наружный слуховой проход (II б стадия гнойного воспаления).
При обследовании больных с острым средним отитом следует иметь в виду высокую вероятность развития у них различных осложнений. В связи с этим следует обращать внимание на наличие (отсутствие) таких признаков, как пастозность кожных покровов в заушной области, сглаженность заушной складки, оттопыренность ушной раковины, наличие припухлости (флюктуации) в заушной области (антрит, мастоидит); асимметрия лица (отогенный неврит лицевого нерва): менингеальные симптомы (отогенный менингит и др.).
Показании к консультации других специалистов
Показанием к консультации других специалистов (невролога, нейрохирурга, офтальмолога и др.) является осложнённое течение острого среднего отита.
Лечение острого среднего отита
Цели лечения острого среднего отита: регресс воспалительных изменений в среднем ухе, нормализация слуха и общего состояния больного, восстановление трудоспособности.
Показания к госпитализации
Показанием к госпитализации является возраст больного до двух лет, а также независимо от возраста тяжёлое и(или) осложнённое течение острого среднего отита.
Немедикаментозное лечение
Противовоспалительным и болеутоляющим действием на начальных этапах развития воспалительного процесса в среднем ухе обладают физиотерапевтические методы воздействия: соллюкс, УВЧ, согревающий компресс на околоушную область.
Медикаментозное лечение
В первой стадии заболевания показано назначение ушных капель, обладающих местным противовоспалительным и анальгезирующим действием, интраназальных сосудосуживающих средств (декенгестантов), обеспечивающих восстановление носового дыхания и проходимости слуховой трубы.
Эффективность местного применения антибиотиков в виде ушных камень при остром среднем отите требует подтверждения. В первую очередь это связано с тем, что при закапывании раствора антибиотика в наружный слуховой проход его концентрация в полостях среднего уха не достигает терапевтических значений. Кроме того, следует помнить о риске возникновения осложнений на внутреннее ухо при применении капель, содержащих ототоксические антибиотики.
При наличии воспалительных изменений в полости носа целесообразны острожные промывания носа 0,9% раствором хлорида натрия, эвакуация (аспирация) назального секрета.
Жаропонижающие препараты применяются при повышении температуры до 39º С и выше.
Системная антибактериальная терапия показана во всех случаях среднетяжелого и тяжёлого течения острого среднего отита, а также у детей в возрасте до 2 лет и у пациентов с иммунодефицитными состояниями. При лёгком течении [отсутствие выраженных симптомов интоксикации, болевого синдрома, гипертермии (до 38 °С)] от назначения антибиотиков можно воздержаться. Однако при отсутствии положительных сдвигов в развитии заболевания на протяжении суток следует прибегнуть к антибиотикотерапии. При эмпирической антибиотикотерапии острого среднего отита предпочтение следует отдавать препаратам, спектр действия которых перекрывает устойчивость наиболее вероятных возбудителей заболевания. Кроме этого, антибиотик в эффективной концентрации должен накапливаться в очаге воспаления, обладать бактерицидным действием, отличаться безопасностью и хорошей переносимостью. Важно также, чтобы пероральные антибиотики обладали хорошими органолептическими свойствами, были удобны для дозирования и приёма.
При эмпирической антибактериальной терапии острого среднего отита препаратом выбора является амоксициллин. Альтернативными препаратами (назначаются при аллергии к бета-лактамам) являются современные макролиды. При отсутствии клинической эффективности в течение 2 сут, а также пациентам, получавшим антибиотики в течение последнего месяца, целесообразно назначение амоксициллина + клавулановой кислоты, альтернативными препаратами являются цефаллоспорины II-III поколений.
При лёгком и сред
