Нарушения пуринового обмена подагра презентация


ПОДАГРА

Подагра – заболевание с нарушением пуринового обмена и накоплением мочевой кислоты в организме, протекающее с повторными приступами острого артрита, кристаллиндуцированными синовитами, отложением уратов в тканях

Подагра чаще развивается в течение пятого десятилетия жизни. Мужчины болеют в 20 раз чаще, чем женщины

Особенностями заболевания в последние годы являются возникновение его в более молодом возрасте, раннее формирование осложнений, частое вовлечение в процесс почек и сердечнососудистой системы. У молодых течение болезни чаще тяжелое с множественным поражением суставов, множественными тофусами и более выраженной гиперурикемией.

Этиология подагры В основе заболевания лежат генетически обусловленные дефекты в энзимах, участвующих в метаболизме пуринов, что ведет к повышению синтеза мочевой кислоты. С генетическим дефектом связана и гипофункция ферментных систем почек, регулирующих экскрецию мочевой кислоты. Развитию подагры способствуют: избыточное питание, однообразная мясная пища, алкоголь (пиво, сухие виноградные вина), нарушение функции почек, нарушения липидного обмена, малоподвижный образ жизни

Патогенез подагры Гиперурикемия накопление уратов в организме отложение уратов в тканях острое подагрическое воспаление

Острое подагрическое воспаление – результат отложения в полости сустава микрокристаллов уратов, активизирующих компоненты комплемента, кинины. Повышается сосудистая проницаемость, инфильтрация нейтрофилами. Фагоцитоз кристаллов сопровождается высвобождением лизисомальных ферментов и цитокинов (ИЛ 1, ИЛ-6, ИЛ-8, ФНО-альфа). Отложение кристаллов уратов в канальцах и интерстиции почек ведет к развитию подагрической нефропатии

Классификация подагры • • По этиопатогенетическому признаку: – первичная (идиопатическая), – вторичная (вызванная другим заболеванием или медикаментами) По механизму накопления мочевой кислоты: – метаболического типа, – гипоэкскреторного типа, – смешанного типа

Классификация подагры • По клиническому течению: – бессимптомная гиперурикемия, – острый подагрический артрит, – хроническая подагра с развитием тофусов,

Течение подагры Преморбидный период – бессимптомная гиперурикемия Интермиттирующий период – чередование острых приступов артрита и бессимптомных периодов Хроническая подагра – тофусы, хронический подагрический артрит, признаки поражения почек (50 -75% больных)

Варианты начала подагры • Типичный острый приступ – возникает внезапно, возможен продромальный период (слабость, субфебрилитет, головные боли, артралгии). Приступ провоцируют: жирная пища, алкоголь, переохлаждение, травма Резчайшая боль в 1 плюснефаланговом суставе чаще возникает ночью, сустав увеличивается в размерах, кожа над ним горячая, синеватобагровая, блестит, напряжена, повышается температура тела до 38 -39°

Варианты начала подагры Продолжительность первого приступа 3 -10 дней. Следующий приступ – через месяцы или даже годы. Первый приступ у мужчин – моноартрит, преимущественное поражение суставов стопы, голеностопных и коленных суставов; у женщин (возникает в период менопаузы) – олиго- или полиартрит, чаще вовлекаются суставы кисти (1/3 больных). • Подострая форма – моноартрит в суставах большого пальца, но с незначительной болью и умеренными экссудативными явлениями. Возможно поражение крупных и средних суставов у молодых

Варианты начала подагры • Ревматоидноподобный вариант – первичное поражение мелких суставов кистей, лучезапястных суставов или моно-, олигоартрит при затяжном течении приступа • Псевдофлегманозная форма – моноартрит любой локализации с выраженными воспалительными явлениями • По типу инфекционно-аллергического полиартрита – мигрирующий полиартрит с быстрым обратным развитием воспалительных явлений

Варианты начала подагры • Малосимптомная форма – небольшая боль с легкой гиперемией кожи • Псориатическая форма – процесс локализуется в сухожилиях и бурсах (чаще в ахилловом сухожилии с его уплотнением и утолщении) при интактных суставах

Хронический подагрический полиартрит • Чаще поражаются суставы ног (дефигурация сустава, ограничение функции, деформация сустава за счет узелковых отложений, костных разрастаний, подвывихи пальцев, тугоподвижность, контрактуры, атрофия мышц) • На фоне хронического артрита возникают острые приступы • Подагрический статус – непрерывное обострение артрита • Тофусы – подагрические узлы, содержащие ураты, окружены соединительной тканью. Локализация – ушные раковины, локтевые суставы, стопы, голени, кисти, лоб, хрящевая перегородка носа. Возможно образование свищей. Инфицируются редко.

Подагрические висцеропатии • • • Поражение почек при подагре Частота поражения почек от 30 до 75% Нарушение преимущественно функции канальцев (особенно концентрационной функции). Массивная урикемия вслед за поражением тубулярного аппарата почек приводит к поражению интерстиция. В дальнейшем поражение клубочков с развитием иммуннокомплексного гломерулонефрита Умеренная протеинурия Артериальная гипертензия На фоне уролитиаза возможен вторичный пиелонефрит Хроническая почечная недостаточность

«Подагрическая почка» – вся почечная патология, наблюдающаяся при подагре: тофусы в паренхиме почек, уратные камни, интерстициальный нефрит, гломерулонефрит и артериолосклероз с развитием нефросклероза

Подагрические висцеропатии • Гепатопатия – возникает в период острых приступов, вызвана образованием подагрических узлов в печени • Поражения глаз – ирит, иридоциклит, конъюнктивит • Приступы мигрени • Аллергические проявления – экзема, бронхоспастический синдром • Подагрические флебиты • Поражение сухожилий

Лабораторно-инструментальная диагностика • Анализ крови – во время приступа нейтрофильный лейкоцитоз со сдвигом влево, повышение СОЭ • Биохимический анализ крови – повышение содержания серомукоида, фибриногена, гаптоглобина, сиаловых кислот, гамма-глобулинов, мочевой кислоты • Рентгенография суставов – изменения суставов и эпифизов в виде круглых «штампованных» (симптом «пробойника» ) очагов просветления на фоне остеопороза – костные тофусы • Синовиальная жидкость – кристаллы натрия урата • Пункционная биопсия тофусов – кристаллы мочевой кислоты

Диета при подагре – молочно-растительная (стол № 6 по Певзнеру) • • • Разрешаются: Вегетарианские супы Отварное мясо и рыба нежирных сортов не более 100 г в день или 2 -3 раза в неделю Крупы и макаронные изделия ограничиваются Творог и молочнокислые продукты Блюда из яиц Овощи, фрукты Чай, соки, кофе-суррогат Хлеб Масло сливочное и растительное

Диета при подагре Запрещаются: • Жирная высококалорийная пища с большим количеством мясных и рыбных продуктов • Продукты, богатые пуринами – почки, печень, мозги, язык, цыплята, мясные и рыбные бульоны, копченые и соленые продукты, колбасы, мясные и рыбные консервы, шоколад, крепкий чай, натуральный кофе, какао, горох, соя, фасоль, чечевица • Редис, спаржа, щавель, шпинат Рекомендуется: обильное щелочное питье (не менее 2 л жидкости в сутки), снизить вес при ожирении

Медикаментозное лечение подагры • Применение обезболивающих и противовоспалительных средств при обострении артрита (НПВП, колхицин). Острый приступ можно купировать внутрисуставным введением глюкокортикостероидов • Применение средств, усиливающих выделение мочевой кислоты (пробенецид, сульфинпиразон) • Применение средств, тормозящих синтез мочевой кислоты

Медикаментозное лечение подагры Колхицин при остром приступе артрита назначают по 0, 5 -1, 5 мг колхицина через каждые 2 часа. Суточная доза не более 6 мг. Побочные действия – гастроэнтерит, протеинурия, цитопения, миопатия. Внутривенно вводится в дозе 2 -3 мг. Для профилактики обострений назначают в дозе 0, 5 -1 мг длительно. Вольтарен – в 1 -е сутки по 200 мг, затем по 100150 мг. Кортикостероиды при противопоказаниях к приему НПВП и колхицина или их неэффективности

Медикаментозное лечение подагры Урикозурические препараты Сульфинпиразон (антуран) оказывает урикозурическое и ощелачивающее действие. Противопоказан при язвенной болезни, почечной недостаточности, нефролитиазе Бензбромарон можно применять при умеренной почечной недостаточности. Гепатотоксичен. Количество жидкости – до 2 литров

Медикаментозное лечение подагры Аллопуринол блокирует продукцию мочевой кислоты. Препарат показан при образовании камней в почках, больших тофусах. Целесообразно длительное применение, можно комбинировать с урикозурическими средствами и колхицином в небольших дозах.

Лечение подагры • Энтеросорбция (полифепам, энтеродез) – при подагрической нефропатии и почечной недостаточности • Плазмаферез • Физиотерапевтические процедуры (в межприступный период) – парафино-озокеритовые и грязевые аппликации, диадинамические токи, ультразвук, фонофорез с гидрокортизоном, массаж, ЛФК • Санаторно-курортное лечение – курорты с сероводододными ваннами, родоновыми источниками, грязевые
Источник
1
УВМА Епишев Ю.П. 2012
2
Подагра – системное заболевание, связанное с нарушением пуринового обмена, характеризующееся повышением содержания мочевой кислоты в крови, отложением ее солей (уратов) в суставных или околосуставных тканях и развивающимся в связи с этим воспалением.
3
соотношение мужчин к женщинам составляет 7:1 среди мужчин в возрасте 5565 лет подагрой болеют 46% в США и Европе подагрой болеют 2% жителей подагрой страдает 0,1% населения Украины гиперурикемия выявляется у 4-12% населения Земли ГИПЕР- УРИКЕМИЯ Пик заболеваемости приходится на лет у мужчин, 60 лет и старше у женщин. До менопаузы женщины заболевают редко, вероятно за счёт воздействия эстрогенов на экскрецию мочевой кислоты.менопаузы эстрогенов
4
Частота подагрического артрита в различных популяциях число новых случаев в год МУЖЧИНЫЖЕНЩИНЫМУЖЧИНЫЖЕНЩИНЫ от 5 до 50 на на на ,2 на 1000 Острый приступ подагры у подростков и молодых людей наблюдают редко, обычно он опосредован первичным или вторичным дефектом синтеза мочевой кислоты.
5
Этиология Факторы риска заболевания К факторам риска развития подагры относят артериальную гипертонию, ожирение, гиперлипидемию, хроническую алкогольную интоксикацию. А также:артериальную гипертонию ожирениегиперлипидемию повышенное поступление в организм пуриновых оснований (употребление большого количества мяса, молока, икры, рыбы, кофе, какао, шоколада);пуриновых оснований увеличение катаболизма пуриновых нуклеотидов (например, при противоопухолевой терапии; массивном апоптозе у людей с аутоиммунными болезнями); торможение выведения мочевой кислоты с мочой (например, при почечной недостаточности); повышенный синтез мочевой кислоты при одновременном снижении выведения ее из организма (например, при злоупотреблении алкоголем, шоковых состояниях, гликогенозе с недостаточностью глюкозо-6- фосфатазы).
6
Патогенез В основе патогенеза – повышение уровня мочевой кислоты в крови.мочевой кислоты Данный симптом не является синонимом заболевания, так как гиперурикемия также наблюдается при других заболеваниях (болезни крови, опухоли, заболевания почек и т. д.), чрезвычайно высоких физических перегрузках и питании жирной пищей.синонимом гиперурикемия накопление мочекислых соединений в организме; отложение данных соединений в органах и тканях; развитие острых приступов воспаления в данных местах поражения, образования подагрических гранулем и подагрических “шишек” – тофусов, обычно вокруг суставов
7
1. Образ жизни. Избыточное употребление алкоголя и диета, богатая пуриновыми веществами. 2. Заболевания. Гипертоническая болезнь, сахарный диабет, высокий уровень холестерина (гиперхолестеринемия) и сужение артерий (артериосклероз) повышают риск подагры. 3. Лекарственные препараты. Применение тиазидных диуретиков (Гидрохлортиазид), обычных средств для лечения гипертензии, может повышать уровень мочевой кислоты в крови. То же самое касается ацетилсалициловой кислоты (Аспирин), который часто используют для профилактики образования тромбов. 4. Отягощенный семейный анамнез. Если другие члены семью страдали подагрой, то вероятность этой болезни возрастает многократно. 5. Возраст и пол. Подагра чаще возникает у мужчин, чем у женщин. Но, как уже говорилось, после менопаузы у женщин риск значительно возрастает. Мужчины заболевают подагрой преимущественно в возрасте 40–50 лет, а женщины после 50 лет. Факторы, повышающие содержание мочевой кислоты, включают:
8
Содержание пуринов в продуктах питания (в мг/100г) Наименование продукта Содержание пуринов Наименование продукта Содержание пуринов Чай2800 Телятина48 Какао1900 Горох45 Кофе1200 Бобы44 Шоколад620 Говядина40 Сардины120 Кура40 Печень животных95 Кролик38 Шпроты92 Гусь33 Сельдь79 Крупа овсяная30 Свинина тощая70 Шпинат23 Чечевица70 Рис18 Язык животных55 Спаржа14 Рыба речная48-54 Хлеб пшеничный8 Свинина жирная48 Редис6
9
Симптомы и течение заболевания I II III бессимптомная гиперурикемия острый подагрический артрит межкритический период Полная естественная эволюция подагры проходит четыре стадии: IV хронические подагрические отложения в суставах
10
Симптомы и течение заболевания В любой стадии, кроме первой, может развиться нефролитиаз. Наблюдается постоянно повышенная концентрация мочевой кислоты в плазме крови и в моче; воспаление суставов по типу моноартритов, что сопровождается сильной болью и лихорадкой; уролитиаз и рецидивирующие пиелонефриты, завершающиеся нефросклерозом и почечной недостаточностью
11
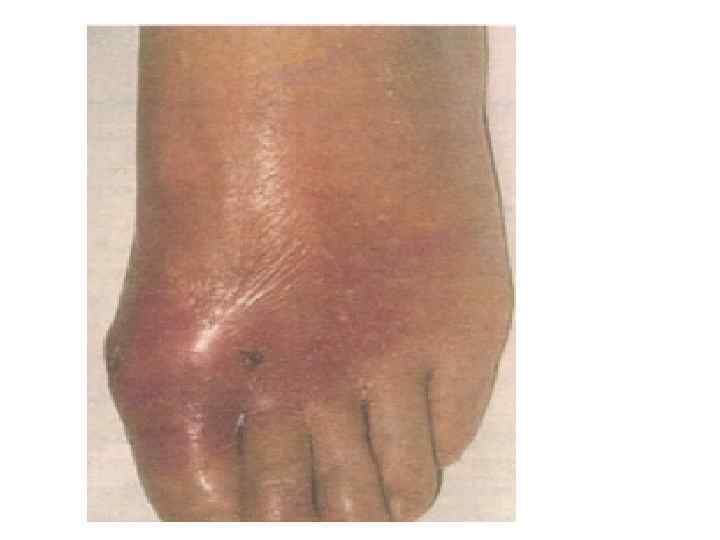
Типичный острый приступ (классический) наблюдается в 50-80% случаев. Возникает чаще всего среди полного здоровья, внезапно, нередко среди ночи. У части больных возможны продромальные явления в виде слабости, повышенной утомляемости, субфебрилитета, головных болей, артралгии. Провоцируют приступ жирная пища, алкоголь, переохлаждение, травма. Приступ начинается внезапно, чаще ночью, появляются резчайшие боли в I плюснефаланговом суставе (большом пальце стопы), сустав быстро припухает, кожа над ним краснеет, затем становится синевато-багровой, горячей, температура тела повышается до 38-39°, кожа над суставом блестит, напряжена, функция сустава нарушена, больной обездвижен.
12
Подагра
13
Варианты течения подагры
14
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ ПОДАГРЫ (ВОЗ 2000 г) (ВОЗ 2000 г) I II Наличие тофусов (доказанных), содержащих кристаллические ураты, подтвержденные химически или поляризационной микроскопией Наличие характерных кристаллических уратов в суставной жидкости I II
15
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ ПОДАГРЫ (ВОЗ 2000 г) (ВОЗ 2000 г) III Наличие как минимум 6 из 12 ниже представленных признаков: более чем одна острая атака артрита в анамнезе; максимум воспаления сустава уже в первые сутки; моноартикулярный характер артрита; гиперемия кожи над пораженным суставом; припухание или боль, локализованные в I плюсне-фаланговом суставе; одностороннее поражение суставов свода стопы; узелковые образования, напоминающие тофусы;тофусы гиперурикемия; одностороннее поражение I плюснефалангового сустава; асимметричное припухание пораженного сустава; обнаружение на рентгенограммах субкортикальных кист без эрозий; отсутствие флоры в суставной жидкости.
16
Основные задачи терапии подагрического артрита: купирование острых приступов болезни; снижение содержания уратов в организме; лечение хронического полиартрита; воздействие на внесуставную патологию.
17
ФАРМАКОЛОГИЧЕСКОЕ ЛЕЧЕНИЕ ОСТРЫХ ПРИСТУПОВ ПОДАГРЫ Препарат Режимы, исследовавшиеся в клинических исследованиях Альтернативные режимы на весь период обострения* Меры предосторожности НПВП** Избегать назначения у пациентов с почечной или печеночной недостаточностью, склонностью к кровотечениям, застойной сердечной недостаточностью, аллергическими реакциями на НПВП. Среди побочных эффектов НПВП – повышение риска тромбообразования, гастроинтестинальные события (в последнем случае риск может быть снижен одновременным назначением ингибиторов протонной помпы) – Напроксен Внутрь по 500 мг 2 раза в день на протяжении 5 дней Внутрь по мг 2 раза в день на протяжении 3 дней, затем по мг 2 раза в день на протяжении 4-7 дней или до окончания обострения – Индометацин Внутрь по 50 мг 3 раза в день на протяжении 2 дней, затем по 25 мг 3 раза в день на протяжении 3 дней Внутрь по 50 мг 3 раза в день на протяжении 3 дней, затем по 25 мг 3 раза в день на протяжении 4-7 дней или до окончания обострения
18
Колхицин Внутрь 1,2 мг при первых симптомах обострения, а через 1 час дополнительно 0.6 мг Рассмотреть вариант назначения другого режима через часа после приема второй дозы колхицина (напр., колхицин внутрь по 0,6 мг 2 раза в день, или НВПВ, или глюкокортикоид – до окончания обострения) Избегать применения у пожилых пациентов, пациентов с почечной недостаточностью, нарушением функций печени, гастроинтестинальными симптомами. Уменьшить дозу, если одновременно пациент получает средства, угнетающие CYP3A4 (напр., циклоспорин, кларитромицин, некотроые противовирусные, противогрибковы препараты, некоторые блокаторы кальциевых каналов, грейпфрутовый сок). Отслеживать состояние желудочно- кишечного тракта, мышечной системы, кроветворных органов. Пероральные глюкокортикоиды (преднизон или преднизолон)*** Преднизолон мг в день на протяжении 5 дней. Преднизон мг в день на протяжении 2 дней (доза зависит от тяжести обострения), затем снижать на 5-10 мг (в зависимости о первоначальной дозы) каждые 2 дня в течение 10 дней Назначать осторожно пациентам с гипергликемией и застойной сердечной недостаточностью; могут назначаться пациентам со средней тяжести и тяжелой почечной недостаточностью ФАРМАКОЛОГИЧЕСКОЕ ЛЕЧЕНИЕ ОСТРЫХ ПРИСТУПОВ ПОДАГРЫ
19
Гипоурикемические средства показаны при: 1.частых приступах артрита, 2.поражении почек, 3.значительном повышении концентрации мочевой кислоты в крови и моче. За 5–7 дней до начала гипоурикемической терапии назначают колхицин (0,5 мг внутрь 2 раза в сутки) для профилактики обострения артрита.За 5–7 дней до начала гипоурикемической терапии назначают колхицин (0,5 мг внутрь 2 раза в сутки) для профилактики обострения артрита. Если при нормальном уровне мочевой кислоты приступы не возникают в течение 6–8 нед, колхицин отменяют.Если при нормальном уровне мочевой кислоты приступы не возникают в течение 6–8 нед, колхицин отменяют.
20
Аллопуринол ингибирует ксантиноксидазу, снижая выработку мочевой кислоты. 50 мг на 50 мг Начинают терапию с дозы 50 мг, далее под контролем уровня мочевой кислоты каждые 2 нед. увеличивают дозу на 50 мг до достижения нормоурикемии. Отражением правильного подбора дозы является: скорость снижения уровня гиперурикемии – не более 10% от исходных цифр в течение первого месяца: «чем медленнее, тем лучше»
21
Поддерживающая доза аллопуринола Для больных с хронической почечной недостаточностью рекомендуется поддерживающая доза 50 мг/сут Для больных с хронической почечной недостаточностью рекомендуется поддерживающая доза 50 мг/сут. Дозу уменьшают при нарушении функции печени. не более 100 мг/сут, максимум200 мг/сут максимум 200 мг/сут.
22
Для уменьшения камнеобразования показаны диакарб по 250 мг/сут, который увеличивает pH мочи, и особенно цитрат натрия по6–8 мг/сут и особенно цитрат натрия по 6–8 мг/сут дробно, ощелачивающий мочу и способствующий растворению уратных и оксалатных камней. При подагре необходимо дополнительное введение витаминов группы С и В
23
ДИЕТА При остром приступе подагры – полный физический и психоэмоциональный покой, голодная диета в течение 1-2 дней, обильное щелочное питье и применение противовоспалительных препаратов. При хроническом течении подагры необходимо строго соблюдать антиподагрическую диету.
24
ИСКЛЮЧИТЬ Из питания больных подагрой должны быть исключены мясные бульоны и супы, а также жареные мясо и рыба, поскольку при жарении все пурины остаются в продуктах.
25
РЕКОМЕНДУЕТСЯ
Источник
