Наиболее глубокие ожоги пищевода вызываются
Дата публикации:
Дата обновления: 2020-02-17
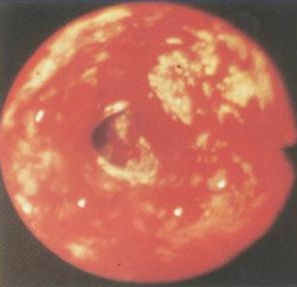
Чаще всего к ожогу пищевода приводит попадание в него растворов кислот или едких щелочей. Различают три степени ожогов пищевода. Сначала пациенты испытывают жжение в глотке и во рту. Затем возникают болевые ощущения, усиливающиеся при глотании. Затем отмечается расстройство глотательной функции. Больных с ожогами пищевода нужно срочно госпитализировать и лечить стационарно.
Причины возникновения и течение болезни
Очень часто причиной ожога пищевода становятся растворы кислот или едких щелочей. В зависимости от объёма выпитой жидкости, её концентрации и вязкости глубина повреждений может быть различной и соответствует следующим степеням ожогов:
- I степень – происходит повреждение поверхностного слоя эпителия;
- II степень – возникает сначала поражение, а потом и омертвение глубоких слоев слизистой оболочки и подслизистого слоя;
- III степень – некроз практически всех слоев стенки пищевода.
Патологические изменения, которые развиваются при ожоге пищевода, делят на четыре стадии.
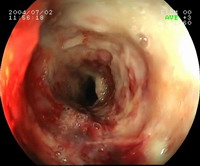
На первой стадии слизистая оболочка в месте ожога выглядит отёчной и разрыхленной, наблюдается резкая гиперемия (покраснение).
На второй стадии возникает некроз стенки пищевода, которая на некоторых участках отторгается. В результате образуются язвы различной глубины: поверхностные достаточно быстро эпителизируются, а глубокие затягиваются с образованием грануляций.
На третьей стадии появившаяся соединительная ткань постепенно образует рубцы и сморщивается. Рубцы в зависимости от степени ожога бывают поверхностными, глубокими и склерозированными (очень плотной консистенции). Весь процесс сопровождается сужением просвета пищевода.
На последней, четвертой стадии, в нескольких местах могут образоваться глубокие рубцы, которые потом сморщиваются, достаточно часто вовлекая в процесс окружающую клетчатку. Наблюдается сращение и деформация пищевода. Продолжительность стадий рубцевания и сужения может составлять от 2-х недель до нескольких лет.
Клиническая картина
Сначала лор пациенты испытывают жжение в глотке, во рту и пищеводе. Потом возникают умеренные боли, которые усиливаются при глотании. Боли могут возникать за грудиной, в спине и эпигастральной области. Через некоторое время возникает дисфагия (расстройство глотательной функции), усиливается слюноотделение (гиперсаливация), рвота с примесью крови. У пациентов наблюдается сильная жажда, охриплость, повышение артериального давления и температуры тела.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Также в организме возникают такие серьезные нарушения, как:
- Шок;
- Коллапс (острая сосудистая недостаточность);
- Внутрисосудистый гемолиз (массивное кровотечение и свёртывание крови);
- Структурные и функциональные поражения почек и печени;
- Нарушение обмена веществ;
- Повреждаются центральные и периферические звенья нервной регуляции пищевода, что способствует возникновению спазма и сужению просвета пищевода.
У больного падает давление, он бледнеет, наблюдается урежение частоты пульса. Как следствие острой сосудистой недостаточности и шокового состояния может наступить смерть. Возможна перфорация пищевода или желудка, которые могут быть осложнены другими заболеваниями. Также может развиться отёк гортани, который потребует трахеотомии (рассечения передней стенки трахеи), а также выраженная интоксикация (почечная недостаточность).
При благоприятном течении заболевания, спустя 10-15 дней после получения ожога боль при глотании значительно уменьшается или совсем исчезает. Наблюдается восстановление проходимости пищевода, температура нормализуется и как следствие значительно улучшается общее состояние больного. Но если не проводить лечение, то уже через 1-2 месяца дадут о себе знать признаки сужения пищевода.

Диагностика
Ставя диагноз ожог пищевода, необходимо учитывать данные анамнеза, из которых упорная дисфагия будет стоять на первом месте. Если травма свежая, то следует обратить внимание на ожоги лица, глотки и ротовой полости. Рентгеновское исследование проводят с использованием контрастного вещества, что позволяет обнаружить отёчность слизистой оболочки в начальной стадии, локальные спазмы в пищеводе и атонию (вялость), а гораздо позднее – сужение пищевода.
Лечение
Больные с ожогом пищевода должны быть срочно госпитализированы в лор отделение, либо в отделение абдоминальной хирургии. В случае угрозы жизни больного, проводятся все необходимые лечебные мероприятия. Назначают лечение, которое предупредит образование рубцов, а значит и стеноз пищевода.
Прогноз
В целом благоприятный, но все зависит от тяжести и времени оказания ургентной (неотложной) медицинской помощи.
Источник
301) Операции, направленные на разрыв связи вен желудка и пищевода при кровотечении при портальной гипертензии:
1. Операция Крайля – эзофаготомия с непосредственным прошиванием вен пищевода
2. Операция М.Д.Пациоры – гастротомия с прошиванием расширенных вен желудка и пищевода со стороны слизистой
3. Операция Таннера – поперечное пересечение желудка в кардиальном отделе с последующим его сшиванием
4. Все изложенное
5. Операция Уиппла-Блекмора – спленопортальное шунтирование
302) Операции для отведения асцитической жидкости из брюшной полости при портальной гипертензии:
1. Все изложенное
2. Операция Кальба (иссечение брюшины и мышц до подкожной клетчатки кнаружи от восходящей и нисходящей толстой кишки)
3. Перитонеовенозное шунтирование (операция Рюотта) – отведение асцитической жидкости в большую подкожную вену бедра
4. Торакализация декапсулированной печени
5. Формирование лимфовенозных анастомозов
303) Операции для усиления регенерации печени и улучшения внутрипеченочного артериального кровообращения при портальной гипертензии:
1. Все изложенное
2. Артериопортальные анастомозы: аортопортальный, спленопортальный, спленоумбиликальный
3. Периартериальная неврэктомия общей печеночной артерии (операция Малле-Ги)
4. Резекция печени (10-15% массы)
5. Электрокоагуляция печени
304) Противопоказания к хирургическому лечению портальной гипертензии:
1. Все изложенное
2. Активный процесс в печении в сочетании с асцитом, желтухой, резко сниженными функциональными пробами, общий белок ниже 60
3. Альбумино-глобулиновый коэффициент ниже 0,8
4. Пожилой возраст
5. Портального давления до 200-250 мм вод.ст.
305) Какое суждение не верно в отношении операций при синдроме Бадда-Киари?
1. Производят перикардэктомию
2. Операция противопоказана при активном тромбофлебитическом процессе
3. Применяют обходное шунтирование нижней полой вены
4. Применяют расширение атрезированного участка вены
5. Применяют частичное «перемещение» печени и селезенки в плевральную полость
306) Отрицательные проявления после спленэктомии по поводу портальной гипертензии:
1. Все изложенное может иметь место
2. Нарушение естественных коллатералей
3. Развитие аспленической геморрагической тромбоцитопении
4. Снижение оксигенации портальной крови при отсутствии увеличения портального кровообращения
5. Ухудшение портального кровообращения в результате тромбоза послеоперационного
307) Больная лечилась по поводу заболевания печени, поступила возникшей у нее обильной рвоты кровью со сгустками. Язвенную болезнь отрицает. Печень у края реберной дуги, селезенка незначительно увеличена, расширение вен на животе. Диагноз? Обследование? Лечение?
1. Гемостатическая терапия, введение зонда Блекмора, гемотрансфузия
2. Портальная гипертензия, кровотечение из варикозно расширенных вен пищевода
3. Эзофаго-, гастроскопия, общий анализ крови, определение величины кровопотери, УЗИ печени
4. Обзорная рентгеноскопия органов брюшной полости
5. Рак желудка, кровотечение
6. Экстренная операция, спленэктомия
308) Больной из Средней азии, жалуется на боли в области правого подреберья. Перенес амебную дизентерию. Состояние тяжелое, температура 39о, печень увеличена, болезненная. При УЗИ в правой доле печени определяется образование диаметром до 9 см. Диагноз? Лечение?
1. Паразитарный абсцесс печени
2. Пункция и дренирование абсцесса под контролем УЗИ или вскрытие с наружным дренированием, антибиотики эметин
3. Гемангиома печени
4. Рак печени
5. Электрокоагуляция абсцесса
309) У больной тупые боли в правой половине живота, печень увеличена, пальпируется округлой формы, образование диаметром около 14 см, определяется флюктуация. В крови – выраженная эозинофиллия. Диагноз? Методы диагностики? Лечение?
1. УЗИ, реакция Кацони, реакция агглютинации с латексом
2. Эхинококкоз печени
3. Эхинококкэктомия
4. Вторичный рак печени
5. Лапароскопия, пункционная биопсия
6. Пункция кисты и дренирование под контролем УЗИ
310) Какие суждения не верны:
1. Непосредственно перед прободением диафрагмы пищевод не ложится налево от срединной линии.
2. Анатомически пищевод делят на: а) шейный отдел (от уровня перстневидного хряща до яремной вырезки грудины, 5-8 см); б) грудной отдел (от яремной вырезки грудины до пищеводного отверстия диафрагмы, 15-18 см), в котором различают: верхнюю часть (по дуге аорты), среднюю часть (соответствует дуге аорты и бифуркации трахеи), нижнюю часть (от бифуркации трахеи до пищеводного отверстия диафрагмы); в) брюшной отдел длиной 2,5-3 см, покрыт брюшиной, переход в желудок, как правило на уровне XI грудного позвонка, на расстоянии 37-40 см от резцов.
3. Вход в пищевод расположен на уровне перстневидного хряща и отстоит от переднего края резцов на 14-16 см
4. На шее пищевод отклоняется от срединной линии влево и доступен для манипуляций
5. После перекрещивания с левым бронхом (Т5) пищевод отклоняется вправо и лежит справа от аорты
311) Какие суждения не верны:
1. Во всех случаях применяется продольная стернотомия
2. К брюшному отделу – абдоминальный доступ
3. К нижней части грудного отдела – левосторонний трансплевральный
4. К средней части грудного отдела – правосторонний трансплевральный
5. К шейному отделу и верхней части пищевода – левосторонний шейный доступ для операции
312) Какие суждения верны:
1. Второе физиологическое сужение (среднее) при перекресте с левым бронхом (Т4-Т5)
2. Левая стенка пищевода и дно желудка образуют угол гиса
3. Место перехода пищевода в желудок называют кардией
4. Первое физиологическое сужение у места перехода глотки в пищевод, здесь расположен верхний сфинктер пищевода, мышца расслабляющаяся при глотании
5. Третье (нижнее) физиологическое сужение в месте прохожденя пищевода через диафрагму
313) Какое суждение в отношении строения пищевода вы считаете ложным:
1. Адвентициальная оболочка образует продольные складки, которые придают просвету пищевода форму звездочки на поперечном срезе
2. Мышечная оболочка состоит из внутреннего циркулярного и наружного продольного слоев, в нижней трети пищевода из гладкомышечных клеток
3. Подслизистая оболочка (слой содержит сосудистые сплетения и слизистые железы, построена из рыхлой соединительной ткани
4. Слизистая оболочка образована многослойным плоским эпителием, который переходит в цилиндрический желудочный на уровне зубчатой линии, расположенной несколько выше анатомической кардии
5. Снаружи пищевод окружен рыхлой соединительной тканью
314) В отношении кровообращения пищевода все верно, кроме:
1. Анастомозы между системами воротной и верхней полой венами, развиваются только при портальной гипертензии
2. В абдоминальном отделе кровоснабжение за счет диафрагмальных и левой желудочной артерий
3. В грудном отделе – из собственно пищеводных артерий (от аорты) ветвей бронхиальных артерий, из 5-7 верхних межреберных артерий
4. В шейном отделе кровоснабжение из ветвей нижних щитовидных артерий
5. Венозный отток осуществляется на шее в нижние щитовидные вены (система верхней полой вены ), в грудной полости – непарную и полунепарную вены (система верхней полой вены), в брюшной полости – в левую желудочную вену (часть воротной системы вен)
315) Какое суждение в отношении лимфооттока ложное:
1. Невозможно появление Вирховского метастаза, раньше, чем метастазы в регионарные лимфатические узлы
2. Из брюшного отдела – в желудочные лимфоузлы
3. Из грудного отдела – в трахеальные, бронхиальные и задние медиасттинальные лимфоузлы
4. Лимфоотток осуществляется из шейного отдела – в глубокие шейные лимфоузлы
5. Часть лимфососудов открывается непосредственно в грудной проток
316) Какие суждения в отношении физиологии пищевода верны:
1. Верхний сфинктер пищевода расслабляется в момент глотания
2. Нижний сфинктер пищевода (кардия) расслабляется через 1-2,5 секунд после глотка
3. Перистальтика усиливается к нижним отделам пищевода, перистальтическое давление колеблется от 25 до 80 мм рт.ст.
4. Проведение пищи из глотки в желудок осуществляется глотательным рефлексом
5. Сфинктера не восстанавливается и закрытие кардии не происходит по завершению переваривания пищи в желудке
317) Методы исследования пищевода:
1. Компьютерная томография и ЯМР
2. Певмомедиастинография, париетография (контрастирование пищевода на фоне введения воздуха в средостение)
3. Рентгеноскопия и рентгенография
4. Фиброэзофагоскопия
5. Колоноскопия
318) Для диагностики заболеваний пищевода применяют:
1. РН-метрию
2. Радиоизотопную диагностику
3. Фармакодиагностические пробы с нитроглицерином, ацетилхолином, карбохолином
4. Эзофаготонокимографию
5. Доплерографию
319) К врожденным аномалиям и порокам пищевода относится:
1. Аплазия (отсутствие пищевода) и атрезия (отсутствие проходимости пищевода)
2. Врожденный короткий пищевод, врожденная халазия (недостаточность кардии) пищевода
3. Стенозы, трахеопищеводные и бронхопищеводные свищи
4. Удвоение пищевода
5. Ахалазия пищевода
320) Осложнения пороков развития пищевода:
1. Аспирационная пневмония
2. Застойный эзофагит
3. Рефлюкс-эзофагит
4. Стриктура пищевода как результат эзофагита
5. Варикозное расширение вен
321) Причиной перфорации пищевода может быть:
1. Проглоченное инородное тело
2. Сильная рвота
3. Эзофагоскопия
4. Эрозия опухоли
5. Пневмомедиастинография
322) В диагностике инородных тел пищевода не используют:
1. Зондирование пищевода
2. Контрастную рентгенографию
3. Ларингоскопию
4. Сбор жалоб и анамнез
5. Эзофагоскопию
323) При рентгенологическом обследовании перфорации пищевода выявляют:
1. Выхождение контраста за пределеы пищевода
2. Газ в средостении и мягких тканях шеи
3. Расширение тени средостения
4. Газ в плевральных полостях
5. Чащи Клойбера в кишечнике
324) Стадии химического ожога пищевода:
1. Мнимого благополучия
2. Образование стриктуры пищевода
3. Острая
4. Хроническая
325) Сильные боли в верхнем отделе живота при химическом ожоге пищевода могут быть обусловлены:
1. Всем перечисленным
2. Поражением печени и поджелудочной железы
3. Появлением химического ожога пищевода
4. Рефлекторными причинами
5. Спазмом желудка
326) Наиболее часто ожоги пищевода вызываются:
1. Кислотами
2. Алкоголем
3. Горячей водой
4. Фосфороорганическими веществами
5. Щелочами
327) Наиболее обширные повреждения пищевода при приеме:
1. Щелочей
2. Лаков
3. Неоргаических кислот
4. Органических кислот
5. Суррогатов алкоголя
328) При химической травме пищевода наиболее выраженные поражения наблюдаются
1. В местах физиологических сужений
2. В абдоминальном отделе пищевода
3. В области глотки
4. В области кардии
5. На всем протяжении пищевода
329) Ценкеровский дивериткул пищевода локализуется:
1. В глоточно-пищеводном переходе
2. В области бифуркации трахеи
3. Над диафрагмой
4. Над кардией
330) Основными методами диагностики дивертикула пищевода является:
1. Контрастное рентгеновское исследование КТ
2. УЗИ
3. Эзофагоскопия
331) Основной причиной рефлюкс-эзофагита являются:
1. Недостаточность кардиального сфинктера
2. Алкоголизм
3. Грыжа пищеводного отверстия диафрагмы
4. Прием горячей пищи
5. Язвенная болезнь
332) среди злокачественных опухолей пищевода чаще встречается:
1. Рак
2. Лейомиосаркома
3. Меланома
4. Рабдомиосаркома
5. Саркома
333) Наиболее частой причиной дисфагии является:
1. Рак пищевода
2. Кардиоспазм
3. Лейомиома
4. Послеожоговый рубцовый стеноз
5. Ценкеровский дивертикул (доброкачественные опухоли)
334) Наиболее доступный и часто применяемый метод в лечении ахалазии кардии (кардиоспазма):
1. Кардиодилатация
2. Бужирование
3. Поддиафрагмальная стволовая ваготомия
4. Создание искусственного пищевода
5. Фундопликация по Ниссену
335) Основной клинический симптом при ожоговой стриктуре пищевода:
1. Дисфагия
2. Изжога
3. Кровотечение
4. Отрыжка
5. Удушье
336) Что характерно для 2 стадии ахалазии кардии:
1. Стабильный спазм с нерезким расширением пищевода
2. Ограниченное выпячивание стенки пищевода
3. Полная непроходимость пищевода и регургитация при приеме пищи
4. Циркулярные дефекты слизистой пищевода
337) Триада симптомов, характерная для ахалазии кардии:
1. Дисфагия, регургитация, боль
2. Боль при глотании
3. Изжога, извращение вкуса, диарея
4. Подкожная эмфизема, периэзофагит
5. Чувство першения, повышенная саливация, булькающий шум при глотании
338) Для какого заболевания характерно кровотечение из трещины слизистой кардии:
1. Синдром Мелори-Вейса
2. Дивертикул пищевода
3. Ожог пищевода
4. Рефлюкс-эзофагит
5. Стриктура пищевода
339) Остановка кровотечения из вен пищевода включает применение:
1. Гемостатические препараты
2. Зонда Блекмора в пищевод
3. Раствор питуитрина в/мышечно
4. Антибиотики
340) Ведущий симптом недостаточности кардии пищевода:
1. Изжога
2. Дисфагия
3. Рвота
4. Тошнота
341) Симптомы перфорации пищевода:
1. Симптомы медиастинита
2. Эмфизема шеи
3. Рвота с кровью
4. Симптомы перикардита
5. Слюнотечение
342) При каком заболевании имеется слепое выпячивание стенки пищевода выстланное изнутри нормальной слизистой:
1. Дивериткул
2. Доброкачественная опухоль
3. Кардиоспазм
4. Недостаточность кардии
5. Рубцовое сужение пищевода
343) Дивертикулы пищевода бывают (по Б.В.Петровскому):
1. Бифуркационные
2. Множественные: а) спаечные б) релаксационные
3. Фарингоэзофагеальные (ценкеровские)
4. Эпифренальные
344) При грыже пищеводного отверстия диафрагмы могут иметь место:
1. Все верно
2. Дисфагия
3. Нарушения ритма сердца
4. Псевдостенокардия
345) У больной 25 лет в течение двух лет интермитирующая дисфагия после нервного напряжения, переутомления. В период дисфагии умеренная боль в эпигастрии. Рвоты нет, аппетит сохранен. Состояние удовлетворительное. Ваш диагноз, действия:
1. Кардиоспазм 1 стадии
2. Консервативное лечение (пища механически и термически щадящая, дробное питание, применение нитроглицерина, седативные препараты)
3. Рентгенологическое и эзофагоманометрическое исследование
4. Рак пищевода 1 ст.
5. Резекция пищевода с пластикой
346) Наиболее частой причиной разрыва пищевода является:
1. Инородные тела
2. Интубация трахеи при наркозе
3. Спонтанный разрыв
4. Трахеостомия
5. Эндоскопия
347) Для разрыва грудного отдела пищевода характерно:
1. Все перечисленно
2. Высокая температура
3. Наличие крепитации на шее, гнусавость голоса
4. Общее тяжелое состояние больного
5. Острая боль в грудной клетке
348) При химическом ожоге пищевода оптимальный метод оказания первой помощи:
1. Промывание пищевода и желудка с помощью зонда
2. Внутривенное введение лекарств
3. Очистительные клизмы
4. Промывание пищевода и желудка, вызывая рвоту
349) При химическом ожоге пищевода в острой стадии показано:
1. Все верно
2. Инфузионная терапия
3. Назначение препаратов морфина и седативных средств
4. Питье молока
5. Промывание рта, пищевода, желудка водой
350) Сужение пищевода в дистальной части, легко преодолимое при гастроскопии, характерно для:
1. Кардиоспазма
2. Пептической стриктуры
3. Послеожоговой стриктуры
4. Рака пищевода
5. Рефлюкс эзофагита
Источник
