На месте ожога появляется дерматит

1472 просмотра
17 сентября 2019
Здравствуйте, дочь 1.8 простыла чихала потом температура пару дней потом нам выявили что в горле типа герпангины.В июле она вылила горячий чай натовцев был ожог все прошло остался белый след (новая кожа) а сейчас на ней что то высыпало . Фото приложу. По всему телу кое где мало заметная сыпушка но пьём от горла тонзингод списал врач на него . Но вот на месте ожога прям ощутимо видно . Что это может быть?
На сервисе СпросиВрача доступна консультация дерматолога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Венеролог, Дерматолог, Детский
Здравствуйте Анастасия. Как давно появились высыпания? Есть ли зуд в обл высыпаний?
Анастасия, 17 сентября 2019
Клиент
Михаил, на 4 день как заболели , ну дня 3 как . Не знаю связано ли это как то
Анастасия, 17 сентября 2019
Клиент
Венеролог, Дерматолог, Детский
Судя по фото, похоже на проявления аллергического дерматита.
Анастасия, 17 сентября 2019
Клиент
Михаил, врач сказала пить от аллергии, а можно ли помазать чем то. И почему только на этом месте
Венеролог, Дерматолог, Детский
Почему высыпало именно в этом месте, объяснить не смогу. Для лечения посоветовал бы наружно крем Комфодерм К 1 раз в день на 5-7 дней.
Анастасия, 17 сентября 2019
Клиент
Михаил, как думаете это связано как то с тем что в горле герп ангина
Венеролог, Дерматолог, Детский
С самой герпангиной вряд ли связано. С применяемым препаратом, может быть.
Педиатр
Здравствуйте сдайте Кал на дисбактериоз кишечника с чувствительностью к антибиотикам или фагам Кал на антигены к лямблиям описторхам токсокарам астрицам аскаридам
местно Левомеколь три раза в день 10 дней
Анастасия, 17 сентября 2019
Клиент
Елена, а как это связано объясните пожалуйста
Педиатр
При нарушении микрофлоры кишечника Что является вторичным иммунитета в организм человека проявляется как сыпь на коже тем более в пораженных местах а пораженных местах по типу ожога присоединения вторичной бактериальной инфекции
Педиатр
Здравствуйте! Местно Бепантен , Фенистил гель( чередовать)
Мнюестотодога стало более чувствиельным, после ожога – со временем все восмтановится
Внутрь антигистаминное неделю- 10 дн.
Венеролог, Дерматолог
Здравствуйте! Вам лучше повторно показать ребенка педиатру. Возможно сыпь идет на препарат, которым лечите ребенка. Антигистаминные продолжайте. Сыпь скорее по всему телу, просто в месте после ожога кожа более тонкая, более близко расположены сосуды – и высыпания более ярко представлены.
Венеролог, Дерматолог, Детский
Здравствуйте, по фотографии проявления аллергического процесса . Наружно крем Момат 1 раз в день тонким слоем
Дерматолог, Венеролог, Трихолог
Анастасия, добрый день. Скорее всего, сыпь аллергического характера.
Оцените, насколько были полезны ответы врачей
Проголосовал 1 человек,
средняя оценка 5
Анализ мочи
16 июня 2020
Катерина, Москва
Вопрос закрыт
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою онлайн консультацию врача.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Термические ожоги кожи сопровождаются разрушением клеточных структур и их гибелью. При этом тяжесть клинической картины зависит от высоты температуры и общей площади поражения кожных покровов. Скорость процессов регенерации после ожогов тоже зависит от степени поражения, но при правильно выбранной врачебной тактике и корректно назначенном лечении есть возможность полностью или частично восстановить функции поражённых частей тела.
Степени ожогов и поражение кожных покровов
Степень термического повреждения принято оценивать таким образом:
- первая степень — её называют эпидермальным ожогом. Проявляется покраснением кожных покровов и отёком окружающих тканей. Такая рана может зажить самопроизвольно, время регенерации составляет от 5 до 12 дней, рубцы не остаются.
- вторая степень — термический ожог захватывает более глубокий слой кожи, дерму. Несмотря на то, что речь идёт о поверхностном повреждении, при отсутствии должного лечения ожог второй степени может перейти в третью – по причине того, что в местах поражения не восстановлена микроциркуляция. Клинически он проявляется в виде пузырей, на месте которых потом появляется струп. Он может быть светло-жёлтым, коричневым или серым, в зависимости от степени некротического поражения и характера повреждения.
- третья степень. Глубокий ожог дермы с отслоением поверхностных слоёв кожи. Пузыри сливаются, на поверхности видны обрывки обожжённой кожи. Дерма обнажена, может быть мраморного, серого или багрового оттенка. В месте ожога нарастает отёк, ткани поражены до поверхностного фасциального слоя.
- четвёртая степень. Речь идёт уже о субфасциальном ожоге, когда поражаются ткани, находящиеся глубже собственных фасций. При этом в тканях быстро развиваются вторичные процессы, причиной которых является субфасциальный отёк. В тяжёлых случаях бывает сосудистый тромбоз, а если человек получил сильный электрический ожог, могут быть повреждены и внутренние органы.
Таким образом, практически любой ожог опасен и нуждается в серьёзном лечении. В зависимости от клинической картины терапию проводят дома либо в условиях стационара, с использованием комплекса эффективных препаратов.
Способы регенерации кожи после ожогов
Ожоги первой степени обычно лечат в домашних условиях. Такие симптомы как покраснение кожи, небольшой отёк и неприятные болевые ощущения можно снять дома, применяя местное лечение в виде спреев.
При ожогах второй степени обязательно использование антисептических средств, так как пузыри, образующиеся при них, склонны к нагноению и присоединению вторичной инфекции. Для того, чтобы избежать появления шрама или рубца, пациентам выписывают антисептические или антибактериальные мази. Кроме того, необходимо регулярно накладывать на место ожога асептическую повязку и ежедневно её менять. Если необходимо, можно пить обезболивающие таблетки.
Ожоги третьей степени несут угрозу не только здоровью, но и жизни человека. На месте ожога образуется чёрный или коричневый струп, а кожа полностью уничтожена. Необходима срочная госпитализация пациента с целью устранения болевого шока и инфекции раны. Госпитализация в стационар нужна и при ожогах четвёртой степени, когда в патологический процесс вовлечены мышечная и костная ткани. Противошоковая терапия в данном случае должна стоять на первом месте.
Что касается лекарственных препаратов, применяемых при лечении ожогов, их выпускают в форме:
- спреев;
- аэрозолей;
- кремов;
- мазей;
- гелей;
- лечебных и антисептических повязок.
Спреи применяют обычно при ожогах первой степени, при сильных болях, вызываемых контактом с раневой поверхностью. Распыление спрея происходит безболезненно и легко. Для лечения ожогов второй степени используют более широкий спектр препаратов.
Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!
Первая степень
Главная задача при лечении ожогов первой степени состоит в скорейшем заживлении и регенерации кожных покровов. Чаще всего речь идёт о незначительном поражении кожи, но пациенты испытывают неприятные и тянущие ощущения, иногда боль малой или средней интенсивности. Один из лучших препаратов в данном случае — спрей декспантенол. Оказываясь на поверхности кожи, он становится пантотеновой кислотой. В свою очередь, она представляет собой часть одного из кофакторов, обеспечивающих продуцирование энергии. Такая форма обеспечивает активное участие декспантенола:
- в регенеративных процессах кожи и слизистых оболочек;
- в нормализации клеточного обмена;
- в ускорении клеточного деления;
- в повышении прочности волокон коллагена.
Декспантенол является основой для подавляющего большинства противоожоговых спреев, каждый из которых имеет свою специфику.
Из них особенно популярным является немецкий препарат «Пантенол спрей». Кроме основного действующего компонента декспантенола, в его составе есть жидкий воск, минеральное масло и несколько пропеллентов в виде бутана, изобутана и пропана. Состав оптимально сбалансирован, благодаря чему каждый компонент несёт свою полезную лечебную функцию, устраняя все негативные симптомы и жалобы, предъявляемый пациентами с ожогами первой степени.
В целом, «Пантенол спрей» и другие лекарственные формы на основе декспантенола обладают следующими действиями:
- защищают клеточные мембраны от разрушения;
- снимают боли и воспаление;
- обладают антиоксидантным эффектом.
Что касается болевого синдрома, его устраняют пропелленты, охлаждая и успокаивая воспалённую и отёчную кожу.
Жидкий воск, входящий в состав «Пантенола спрей» и других подобных препаратов, способствует сохранению влаги в повреждённых участках кожи, а минеральное масло, сохраняя её эластичность, ускоряет процессы заживления. Кожа становится гладкой, а неприятное ощущение стянутости проходит. При регулярном применении спрея после заживления на месте ожога не остаётся шрамов и следов.
Перед распылением спрея нужно держать ёмкость в вертикальном положении – так, чтобы клапан был расположен кверху. Для получения пышной пены ёмкость надо энергично встряхнуть перед применением, после чего равномерно распылить лекарство по всем поражённым кожным участкам. Частота нанесения — от одного до нескольких раз ежесуточно.
Вторая степень
При лечении ожогов второй степени важна правильная и своевременная обработка волдырей, чтобы под ними как можно скорее начала образовываться новая кожа. Если лечение верное, регенеративные процессы длятся не больше одной или двух недель, после чего на месте пузыря появляется бледно-розовая, новая кожа.
При неблагоприятных обстоятельствах может присоединиться вторичная инфекция: пузыри нагнаиваются и воспаляются. Безусловно, восстановление в таких случаях проходит тяжело, мучительно и медленно, а рубцы и шрамы, к сожалению, остаются почти всегда. Для того, чтобы избежать инфицирования, рубцовых контрактур, кожной деформации и других серьёзных осложнений, важно вовремя проводить местное консервативное лечение. Именно по этой причине терапия должна носить, прежде всего, антисептический характер: подавлять развитие патогенных микробов и предотвращать появление рубцовых образований.
В первые несколько суток после ожога следует использовать антимикробные мази. Оптимальный вариант, если в их состав будет входить серебро — например, крем «Агросульфан». Его активным компонентом является сульфатиазол серебра, обладающий эффективным и широким антимикробным действием. Безусловно, при ожогах второй степени болевые ощущения, испытываемые пациентами, бывают гораздо сильнее. Одно из ценных свойств ионов серебра заключается в обезболивании: обычно боль уходит почти сразу после нанесения средства или спустя полчаса. Также сульфатизол способствует улучшению кровообращения, регенеративным процессам и предотвращает пересыхание кожи. При регулярном применении «Агросульфана» можно избежать появления рубцов и справиться с неприятными симптомами в максимально короткие сроки. К тому же, крем допускается использовать не только взрослым, но и детям начиная с трёх месяцев.
Третья степень
При ожогах третьей степени лечение проводят только в условиях стационара. К сожалению, без хирургического вмешательства не обойтись:
- проведение декомпрессионных операций или некротомии с иссечением некротизированных тканей. Показания: глубокий ожоги конечностей, тела;
- проведение некрэктомии или иссечения струпа. Сюда же включают полную или частичную ампутацию конечностей;
- проведение дерматопластики с целью компенсировать косметический дефект.
Декомпрессионные хирургические вмешательства обычно находятся на первом месте. Их проводят в экстренном порядке, ещё на стадиях ожогового шока, чтобы уменьшить тяжесть его проявления и предотвратить субфасциальные отёки, приводящие к нарушению кровотока в нервных стволах и мышцах. Некрэктомию проводят после того, как состояние пациента удаётся стабилизировать. Отмершие ткани опасны тем, что могут стать источником генерализованного сепсиса, так как в них содержится большое количество токсинов. Только после некрэктомии и её благополучного исхода врачи приступают к кожной пластике, чтобы минимализировать или устранить возникший косметический дефект.
Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!
Комментарии к статье
Источник
Что такое дерматит
Как можно понять уже из названия (греч. derma – кожа, itis – воспаление), дерматит — это воспаление кожных покровов. Факторы, провоцирующие развитие этого процесса, делятся на внешние и внутренние. К первой группе можно отнести любой внешний раздражитель (например, химическое вещество), а ко второй – вещества, которые вызывают дерматит при попадании в организм человека.
Как это выглядит на практике? Предположим, что человек испачкал руки в мазуте, попробовал отмыть их обычным мылом, и, разумеется, не добился желаемого результата. Тогда человек оттер руки при помощи тряпочки, смоченной в растворителе, а спустя некоторое время у него возникло воспаление кожи ладоней и пальцев. В данном случае внешними раздражителями могли стать как мазут, так и растворитель (а, возможно, даже мыло). Это типичная картина для контактного дерматита.
Другой пример — если человек страдает от аллергии на яичный белок и случайно съедает пирожное с кремом. Вскоре у него развиваются проявления атопического дерматита, которые в медицине называют токсидермией (поскольку явление возникло в результате употребления аллергена внутрь).
Дерматиты также могут быть острыми и хроническими. Для острой формы характерно быстрое начало и стремительное развитие клинической картины, при этом такая форма достаточно легко поддается лечению. С хроническим дерматитом все наоборот: течение заболевания длительное, сопровождается регулярными рецидивами (например, сезонным обострением аллергического дерматита). Большую часть времени симптомы могут быть выражены слабо, но обостряться при появлении провоцирующего фактора.
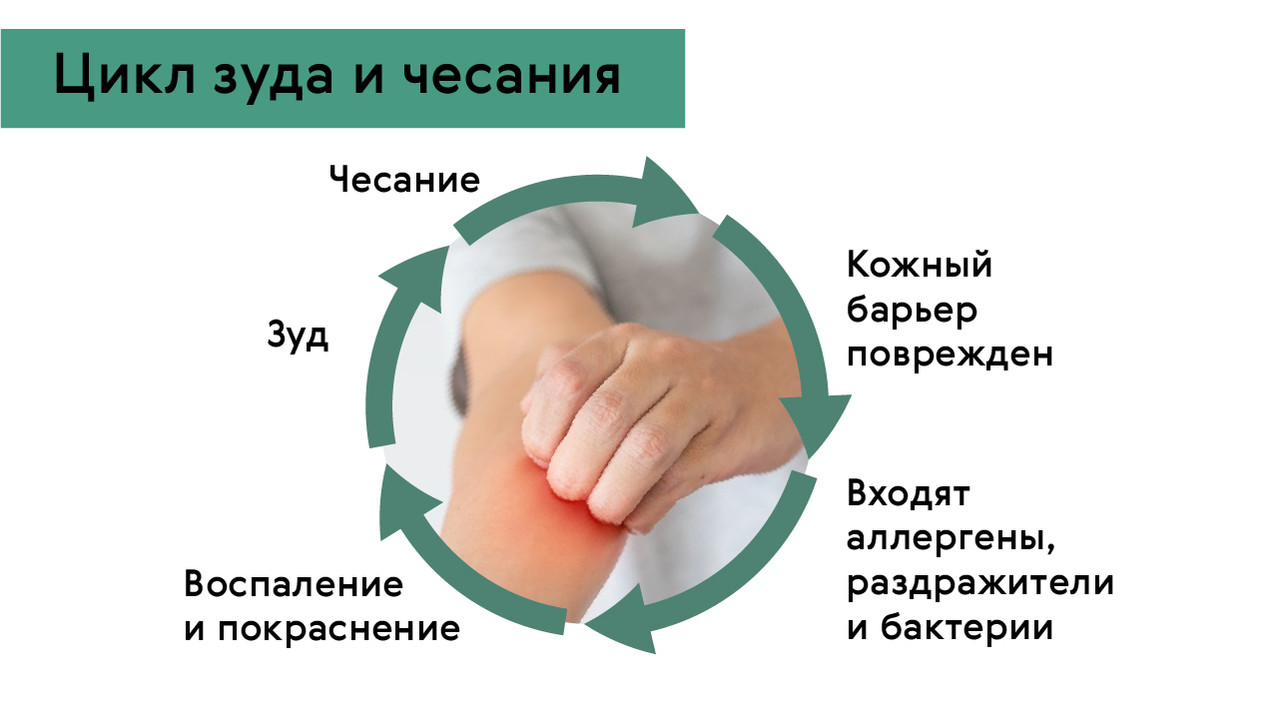 Рисунок 1. Почему всё время чешется и не перестает. Источник: Medportal
Рисунок 1. Почему всё время чешется и не перестает. Источник: Medportal
Проявления дерматитов
Нюансы клинической картины (например, четкость границ поражения или выраженность покраснения) могут варьироваться в зависимости от формы дерматита. Однако для большинства разновидностей воспаления кожи характерны следующие симптомы:
- появление волдырей, пузырьковой сыпи, трещин и корочек на коже;
- чувство жара в месте наибольшего поражения кожных покровов;
- боль и зуд;
- ощущение жжения разной степени выраженности;
- отечность;
- эритема (покраснение).
Даже при появлении 1-2 симптомов из этого списка следует обратиться к врачу, поскольку чем быстрее будет выявлена причина дерматита, тем эффективнее будет лечение.
Сильный зуд и боль, а также обширная область поражения и возникновение участков некроза (омертвения ткани) являются показаниями для срочной госпитализации пациента.
Отдельно следует упомянуть необходимость консультации со специалистом для беременных женщин. В период вынашивания ребенка у женщины существенно меняется гормональный фон, из-за чего возникает множество неприятных осложнений, к числу которых относится и дерматит. При этом подбирать лекарства должен врач, поскольку беременность является противопоказанием для приема большинства фармакологических препаратов.
Причины возникновения дерматитов
Спровоцировать дерматит могут различные факторы: склонность к аллергическим реакциям, воздействие химических веществ, высокой или низкой температуры, механические повреждения. Этиология дерматитов тесно взаимосвязана с их классификацией, поскольку разделение на виды осуществляется именно с учетом причины воспаления кожи.
Контактный
Этот вид дерматита также называют ирритантным. Он развивается в результате воздействия раздражителя (например, химического или температурного), при этом поражается именно та часть кожи, которая подверглась его воздействию. Еще в конце прошлого века считалось, что контактный дерматит не имеет ничего общего с иммунитетом организма, но как оказалось в дальнейшем, ирритантные реакции обусловлены ответом иммунной системы.
Аллергический
Этот вид дерматита развивается у людей, чей организм обладает повышенной чувствительностью к тому или иному аллергену. При этом область поражения может распространяться далеко за пределы того участка кожи, где произошел контакт с аллергеном, а реакция может возникать даже спустя две недели после такого контакта. Концентрация аллергена не имеет принципиального значения. Иными словами, если у человека есть аллергия на йод, то даже одна его капля может вызвать поражение больших участков кожи (вплоть до распространения по всему телу).
Атопический
Отличительной чертой является хроническое течение, сопровождающееся периодами обострения. Как правило, этот вид дерматита развивается в детском возрасте и плохо поддается лечению. Главной причиной считается наследственная предрасположенность.
Себорейный
Проявляется зудом, покраснением и шелушением кожи. Воспалительные процессы чаще всего затрагивают кожу головы (в этом случае пациент жалуется на излишки перхоти), носогубный треугольник и заушные области. Причина воспаления – дрожжеподобные грибы Malassezia, которые являются частью микрофлоры кожных покровов и используют выделения сальных желез как питательную среду, а потому обитают именно на тех участках кожи, где эти железы функционируют наиболее активно. В процессе своей жизнедеятельности грибы Malassezia выделяют вещества, которые вызывают воспаление кожи. Для себорейного дерматита также характерно хроническое течение.
Сухой
Развивается чаще всего в холодное время года у людей с чувствительной сухой кожей. Воздействие низких температур способствует пересушиванию и обезвоживанию кожу. К тому же с началом отопительного сезона воздух в квартирах тоже становится излишне сухим. Процесс может развиваться на любом участке тела.
Инфекционный
Как уже понятно из названия, причиной развития становится инфекция, которая обычно попадает в плохо заживающие раневые поверхности, ссадины или расчесы. Проявляется в виде гнойничковых высыпаний.
Красный плоский лишай
Это заболевание также известно как красный дерматит. Имеет хроническое течение и характеризуется появлением на коже красных или розовых бляшек, а также чувством зуда. Может проявляться в виде эрозий или папулезных высыпаний. Иногда красный дерматит может поражать ногти. Причины его возникновения на сегодняшний день вызывают разногласия среди специалистов, поэтому можно выделить несколько теорий:
- Неврогенная. Согласно этой теории, заболевание возникает в результате перенесенного стресса.
- Интоксикационная. Считается, что причина в побочном действии антибиотиков и лекарственных препаратов, содержащих йод, алюминий, хинин и т.д.
- Наследственная. Согласно этой теории, заболевание обусловлено генетически. Считается, что существует ген, провоцирующий развитие красного дерматита под воздействием различных провоцирующих факторов.
- Вирусная. Основана на предположении, что причиной является вирус, который может долгое время находиться в наружном слое кожи, никак себя не проявляя. Однако при воздействии неблагоприятных факторов (например, при ослаблении иммунитета) вирус может вызвать воспалительные процессы.
- Аутоиммунная. Это достаточно популярная теория — многие специалисты склоняются к мнению, что всему виной скопление клеток, увеличивающих иммунный ответ организма. В этом случае организм принимает клетки собственной кожи за чужеродные белки и начинает их уничтожать. Отсюда и воспалительные процессы со всеми вытекающими последствиями.
Диагностика дерматитов
Главным методом диагностики при подозрении на дерматит является сбор истории болезни и осмотр пациента. Врач ставит предварительный диагноз, основываясь на клинических проявлениях заболевания и данных о контакта пациента с раздражителем. Для подтверждения могут быть назначены следующие исследования:
- кожные пробы (нанесение предполагаемого аллергена на кожу с целью определения реакции);
- иммунологический анализ крови (выявление иммуноглобулинов G, вырабатывающихся при контакте с аллергенами);
- общий анализ крови (если заболевание обусловлено аллергическими реакциями, отмечается рост эозинофилов).
Основные принципы лечения дерматитов
При лечении дерматита ключевая роль отводится медикаментозным препаратам. Оперативные вмешательства не применяются, а эффективность физиотерапевтических процедур у большинства современных специалистов вызывает сомнения.
Медикаментозное лечение
При местном лечении высыпаний применяют глюкокортикостероидные препараты в форме кремов и мазей:
- флутиказона пропионат;
- бетаметазона валерат;
- триамцинолона ацетонид;
- мометазона фуроат.
Мази и кремы рекомендуется наносить тонким слоем на пораженные участки кожи несколько раз в день. Курс лечения составляет 2-3 недели.
При тяжелом течении болезни, сопровождаемом сильным зудом и обширными участками поражения (более 20% кожи всего тела) рекомендуется прием преднизолона в таблетках. Курс лечения составляет в среднем одну неделю.
В подобных ситуациях медикаментозная терапия может быть дополнена иммуносупрессивными препаратами (азатиоприн, циклоспорин).
Чтобы уменьшить общую чувствительность организма к раздражителям (сенсибилизацию), а также снять отечность, покраснение и уменьшить зуд, назначаются антигистаминные препараты (например, лоратадин или фексофенадин).
Немедикаментозная терапия
Одна из главных задач врача – выявить раздражитель и сделать так, чтобы пациент перестал с ним контактировать. Разумеется, если дерматит вызван контактом с агрессивным химическим веществом, эта задача упрощается. Но если виной всему аллергия или аутоиммунные реакции, то предстоит более сложная работа.
Пациенту также необходимо наладить режим дня и обеспечить полноценный отдых (спать не менее 8 часов в день). Очень важно придерживаться здоровой схемы питания, не перегружать рацион жареными, острыми и консервированными блюдами.
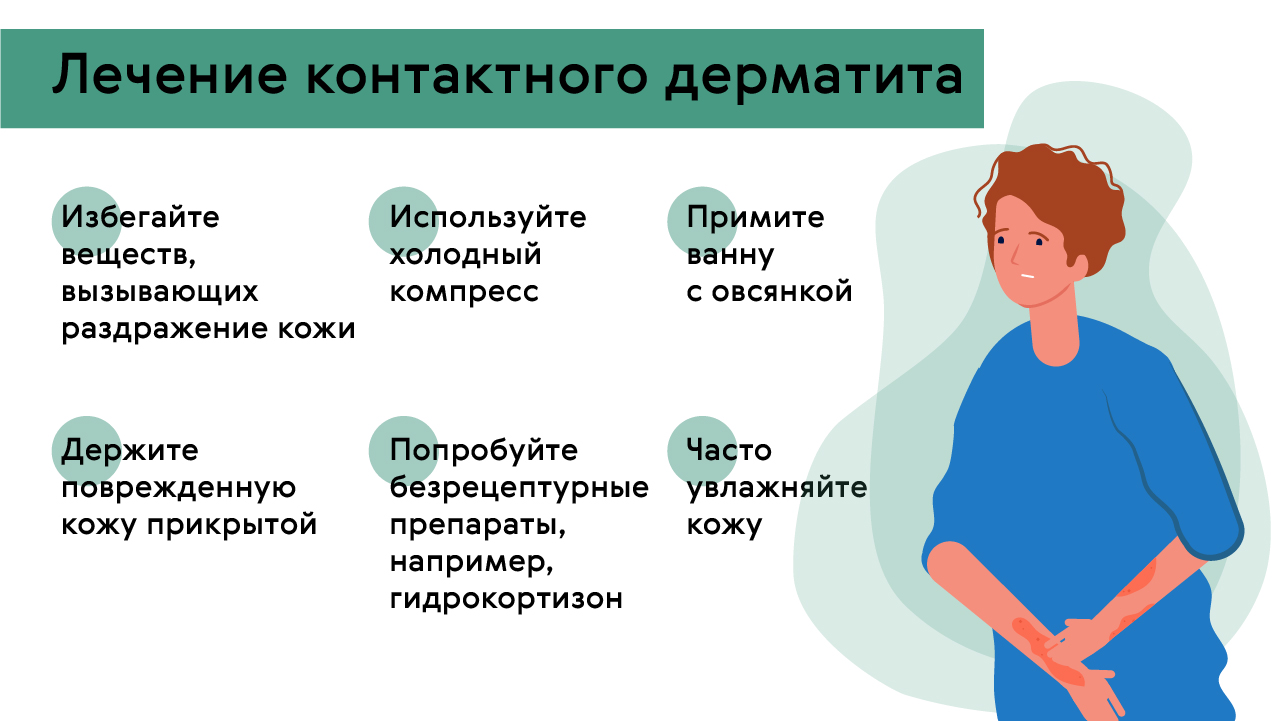 Рисунок 2. Памятка — как обычно контактный лечат дерматит. Источник: Medportal
Рисунок 2. Памятка — как обычно контактный лечат дерматит. Источник: Medportal
Профилактика дерматита
Профилактические меры во многом зависят от типа дерматита. Например, при атопическом дерматите высыпания и раздражения на коже нередко возникают из-за проблем с желудочно-кишечным трактом или эндокринной системой. В этом случае необходимо воздействовать не первопричину, то есть лечить основное заболевание.
При аллергическом дерматите следует выявить раздражитель и исключить контакты с ним. Нередко пациентам приходится отказываться от любимых блюд (чаще всего аллергические кожные реакции возникают на цитрусовые, шоколад, яйца и морепродукты), однако без этого не обойтись – даже самые дорогие лекарства не дадут ожидаемого эффекта, если не исключить аллерген из меню.
Мыться лучше всего в теплой воде (примерно 34 С), поскольку горячая вода вызывает микротравматизацию кожи. Важно избегать стрессов, а в период повышенных нервных нагрузок, можно узнать у врача, как принимать легкие седативные препараты.
Заключение
Несмотря на то, что клинические проявления дерматита во многом зависят от его разновидности, профилактика и лечение этого заболевания основываются в первую очередь на устранении контакта с раздражителем и коррекции образа жизни. В комплексе с правильно подобранной медикаментозной терапией такой подход значительно улучшает прогноз выздоровления.
Источник
