Можно ли родить при пневмонии

При І и ІІ стадии заболевания роды при пневмонии проходят естественным путем, но с применением непрерывных ингаляций кислорода и раствора эуфиллина (10 мл 2,5 % раствора) при ІІ стадии болезни. Если хроническая пневмония находится на ІІІ стадии, то используются акушерские щипцы или производится кесарево сечение. В противном случае увеличивается объем циркулирующей крови, что может спровоцировать правожелудочковую недостаточность сердца, которое ослаблено миокардиосклерозом вследствие работы в условиях гипоксии, обусловленной притоком крови из матки.
Причины пневмонии у беременных
Часто причиной хронической формы заболевания и его последствий является именно забота беременной женщины о здоровье будущего ребенка. В этом и состоит парадокс: женщина, обнаружившая у себя легкую простуду, предпочитает прибегнуть к средствам народной медицины, чтобы лекарственными препаратами не навредить малышу. Но даже самые незначительные симптомы, если их проигнорировать, могут стать причиной осложнений, самым опасным из которых считается пневмония, которая может прогрессировать и после родов и стать причиной серьезных проблем со здоровьем у новорожденного.
Читайте также:
Вода в легких: причины и последствия состояния.
Легочная ткань воспаляется вследствие поражения различными инфекциями, поэтому именно вирусы, бактерии, грибки являются главной причиной пневмонии. Стафилококки и стрептококки попадают в организм значительно реже, чем респираторные вирусы и вирусы гриппа, использующие для распространения воздушно-капельный путь.
В некоторых случаях пневмония возникает как осложнение бронхита, ринита, фарингита.
Если женщина ведет здоровый способ жизни, не имеет хронических заболеваний легких, эндокринных болезней, иммунодефицитных состояний, сердечной недостаточности, то вполне вероятно, что организм справиться с инфекцией и воспаления легких удастся избежать. Но если беременная не бросила курить, употреблять наркотики или алкоголь, большую часть времени проводит в душном помещении в горизонтальном положении, то вероятность заболеть возрастает во много раз. Кроме того, болезни подвергаются беременные, которые имели операции на грудной клетке или в брюшной полости.

Симптомы общие и специальные
Как и при пневмонии у обычных больных, симптомы заболевания у беременных женщин зависят от возбудителя пневмонии и объема поражения легочной ткани.
Общие симптомы при постепенном развитии заболевания:
- насморк;
- кашель;
- повышение температуры до 38°С (при такой форме пневмонии температура может периодически снижаться, но потом снова поднимается);
- общая слабость;
- потеря аппетита.
Если беременную женщину поразила острая форма заболевания, то к выше перечисленным симптомам добавляются озноб и лихорадка (причина – температура останавливается на отметке 40°С и трудно сбивается или совсем не сбивается на протяжении длительного времени), одышка. Сухой кашель сопровождается болью в груди, отдающей в живот. Приступ кашля может начаться и при глубоком вдохе в том случае, когда поражается большая часть легкого (крупозная пневмония).
Характер кашля в большой степени зависит от того, в каком климате находится больная. Сухой и загрязненный воздух провоцирует сухой кашель, который не заканчивается отхождением слизи. Поэтому нужно следить, чтобы воздух в помещении был чистым и прохладным, не использовать обогреватели и почаще проводить влажную уборку. Слизь вяжется и от высокой температуры тела, но применение жаропонижающих уменьшается количество интерферона, который нейтрализует вирусы. Единственный выход – обильное теплое питье.
Особенности лечения
Пневмония у беременных проходит тяжелее вследствие уменьшения дыхательной поверхности, перемещением диафрагмы, которая поднимается увеличенной маткой. Дыхательные движения легких ограничиваются, нагрузка на сердечно-сосудистую систему увеличивается. При этом высокая температура и патологические изменения в формуле крови могут отсутствовать. Очень важно не тянуть с визитом к врачу, поскольку осложнения не заставят себя ждать. К легочным осложнениям относятся экссудативный плеврит, абсцесс и гангрена легкого, дыхательная недостаточность. Среди внелегочных осложнений особенно опасны миокардит, сердечная недостаточность, психозы, токсический шок, менингит, которые негативно сказываются и на состоянии плода.
Диагностика включает в себя микроскопическое исследование мокроты, посев мокроты на питательную среду, биохимический и общий анализ крови и исследование ее газового состава. В некоторых случаях прибегают и к рентгенографии, но при этом используется специальный металлический экран, защищающий плод от облучения.

Легкая форма пневмонии лечится дома под контролем врача, тяжелая – в условиях терапевтического стационара до 22 недели беременности и акушерского – после этого срока. Антибиотики назначаются с учетом особенностей течения беременности и заболевания в каждом конкретном случае. Очень важно соблюдать дозировки и интервалы между приемами. Нельзя думать, что большие дозы и частое применение препарата усилит эффект, этим можно только навредить и малышу и себе.
Беременные женщины, болеющие пневмонией, подвергаются оценке состояния через каждые 2 суток, чтобы определить эффективность антибиотикотерапии. Если состояние не улучшается, антибиотик меняется или применяется комплексная терапия.
Препараты принимаются перорально, но при тяжелой форме заболевания могут вводиться внутривенно 3-4 дня, после чего придерживаются предыдущей схемы. Эффект от антибиотиков усиливается применением иммуностимуляторов, антигистаминных веществ, стероидов и нестероидов.
При родах обязательно должен присутствовать, кроме гинеколога, врач-пульмонолог.
Источник
Развитие пневмонии во время беременности опасно не только ухудшением состояния здоровья женщины, высок риск осложнений и пороков развития плода.
По этой причине при первых же признаках развития заболевание необходимо обратиться к врачу и начать лечение безотлагательно.
Причины и факторы развития
В процессе развития пневмонии высок риск поражения всех структурных элементов легочной ткани. В наибольшей опасности оказываются интерстициальные ткани и альвеолы, они подвержены воспалительному процессу в первую очередь.
Пневмония является патологией инфекционно-воспалительного характера, а заражение происходит преимущественно воздушно-капельным путем. Основные причины ее развития заключаются в поражении нижних дыхательных путей патогенными микроорганизмами следующих типов:
- Бактерии – бактериальная пневмония занимает лидирующие позиции по частоте заболеваемости. Согласно статистике, в 40-60% случаях возбудителем являются пневмококки. В остальных случаях бактериального поражения, возбудителем выступают микоплазмы, золотистый стафилококк, стрептококк, палочка Фридлендера, гемофильная палочка и другие бактерии.
- Вирусы – среди вирусных возбудителей основными считаются вирус гриппа и парагриппа, герпеса, аденовирусная инфекция. Сюда также относят инфекционные патологии из семейства риновирусов, которые в первую очередь поражают слизистую верхних дыхательных путей.
- Грибки – встречаются довольно редко, но причиной возникновения пневмонии может стать грибковое поражение. Основную опасность представляют дрожжеподобные грибки из рода Candida, плесневые Aspergillus и пневмоцисты Pneumocystis.
- Простейшие – в медицинской практике зарегистрированы случаи, когда пневмония при беременности развивалась под влиянием поражения организма паразитарными формами жизни – глистными инвазиями.
Описанные причины развития воспаления легких объединяет один основополагающий фактор – бактериальные, вирусные и прочие поражения легких становятся возможными, когда организм женщины ослаблен. Другими словами, к основным причинам возникновения болезни можно отнести снижение иммунитета.
Для развития пневмонии, необязательно «подхватить» болезнь воздушно-капельным путем. Если организм ослаблен, заражение может произойти при условии повышения популяции бактерий, живущих в организме. Значительно повышается вероятность такого заражения, если в организме женщины протекают хронические патологические процессы, например, тонзиллит.
Если говорить о факторах, предрасполагающих к развитию пневмонии, они могут быть следующими:

- переохлаждения,
- травмы грудной клетки,
- подверженность аллергии,
- загрязненный воздух,
- хронические заболевания верхних дыхательных путей,
- неполноценное или несбалансированное питание.
Важно также понимать, что снижение иммунитета обусловлено самим фактом беременности, это явление называется физиологической иммуносупрессией.
Суть этого феномена в том, что защитные силы организма женщины на время снижаются, чтобы избежать иммунологического отторжения эмбриона. Теоретически, в этот момент женщина находится в большей опасности перед разного рода заболеваниями, то есть шанс развития пневмонии, при наличии сопутствующих факторов, несколько выше.
Виды
В медицинской практике существуют определенная классификация пневмоний, патологию разделяют по характеру течения, виду возбудителя, особенностям поражения легочной ткани, времени протекания болезни и другим факторам и типам.
Если классифицировать воспаление легких по степени поражения легочной ткани, градация будет следующей:
- Односторонняя пневмония – поражение альвеол в одном из легких (левом или правом).
- Двусторонняя – поражение легочной ткани и образование очагов воспаления отмечается в обоих легких.
- Долевая – воспалительный процесс локализуется в одной или нескольких долях дыхательного органа.
- Сегментарная – поражению подлежат легочные сегменты (один или сразу несколько).
- Тотальная – воспалительный процесс полностью охватывает одну или обе доли легкого.
- Субтотальная – отличается от предыдущего типа тем, что в поражении тканей присутствует островок (небольшой участок), где воспаление отсутствует.
Говоря о характере и временных рамках течения патологии, классификация будет следующей:

- Острая пневмония – сроки течения болезни не превышают 30 дней.
- Затяжная – воспаление легких не проходит дольше месяца, причины могут быть разными.
- Застойная – развивается данная форма у больных с отягощенным анамнезом, например, когда речь идет о предрасположенности к заболеваниям дыхательной системы или конкретных осложнениях.
Пневмонию можно делить в зависимости от времени тяжести течения болезни, но тут все просто. Выделяют легкую, среднюю, тяжелую, а также атипичную форму воспаления легких. Но существует и более сложная градация – по типу возбудителя, рассмотрим несколько примеров:
- Риккетсиозная – возбудителем выступает род бактерий Rickettsia, поражение легких происходит при лихорадке Ку. Помимо типичного развития пневмонии, присутствуют признаки трахеобронхита, патологический процесс изначально протекает в острой форме, симптомы появляются резко, имеют повышенную интенсивность.
- Клебсиелла – развивается при поражении организма бактериями Klebsiella pneumoniae, средой обитания которых является желудочно-кишечный тракт, кожные покровы и слизистая легких. Пневмония этого вида сопровождается лихорадкой, сильным кашлем, одышкой, ухудшением общего состояния.
- Гельминтозная – причиной развития воспаления легких выступает поражение организма гельминтами, паразитами, среди которых наиболее распространенными являются аскариды и круглые черви.
Симптоматика
 Клиническая картина на начальных стадиях развития пневмонии у беременных смазанная, болезнь можно легко спутать с обычной простудой. Важно также понимать, что патологии характерна легочная и внелегочная симптоматика.
Клиническая картина на начальных стадиях развития пневмонии у беременных смазанная, болезнь можно легко спутать с обычной простудой. Важно также понимать, что патологии характерна легочная и внелегочная симптоматика.
Тем не менее, рассмотрим общую клиническую картину развития пневмонии у женщин «в положении», начиная с начальной формы болезни и заканчивая более поздними признаками:
- Кашель – изначально слабый, но постоянный, затем глубокий, сильный, но непродуктивный. Приступы кашля усиливаются в ночное время суток, когда женщина принимает горизонтальное положение.
- Одышка даже при незначительных нагрузках.
- С развитием болезни снижается объем вдыхаемого воздуха. При односторонней пневмонии можно заметить, как одна часть грудной клетки при вдохе вздувается меньше (со стороны пораженного легкого).
- Изначально температура субфебрильная, но по мере прогрессирования пневмонии поднимается до фебрильных значений (38,0-39,0).
- При дыхании, попытках глубокого вдоха, зевках и кашле отмечаются болезненные ощущения в груди.
- При аускультации грудной клетки прослушиваются шумы в легких (хрипы, характерный свист). На поздних стадиях развития болезни можно услышать шумы даже находясь рядом с больной.
- Из-за снижения рабочего объема легких повышается дыхательный ритм.
Подробнее о симптомах >,>,
Диагностика
В первую очередь для диагностики пневмонии врач проводит прослушивание грудной клетки и спины с использованием фонендоскопа. Признаком развития болезни будут шумы, хрипы и крепитация в процессе дыхания.
 Также внимание уделяется жалобам пациентки, наличию кашля, который не прекращается длительное время и прочих симптомов из числа описанных ранее.
Также внимание уделяется жалобам пациентки, наличию кашля, который не прекращается длительное время и прочих симптомов из числа описанных ранее.
Для подтверждения диагноза, определения степени развития болезни, требуются следующие диагностические мероприятия:
- Рентгенография грудной клетки.
- Бактериологическое исследование мокроты.
- Общий анализ мочи.
- Биохимия и общий анализ крови, а также анализ на определения газового состава крови.
Важно! Перед проведением рентгена, предупредите рентгенолога о беременности. Женщине в положении выдается специальный экран, который защищает плод от облучения томографа.
Методы лечения беременных
Методы лечения воспаления легких у беременных назначает врач после получения диагностических данных. Сложность лечения беременных заключается в том, что не все лекарства можно принимать женщине в положении, некоторые препараты могут нанести вред плоду и негативно отразиться на течении беременности. По этим причинам лечением занимается только врач, учитывая индивидуальные особенности организма пациентки, сроки беременности, характер течения болезни и другие факторы.
В целом схема лечения такова:
- Антибиотикотерапия – изначально назначаются антибиотики широкого спектра, а после получения результатов бактериологического исследования мокроты антибактериальные средства подбираются индивидуально.
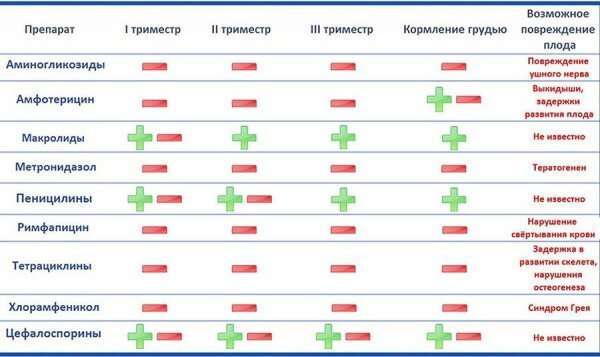
- Врач назначает бронхорасширяющие и отхаркивающие средства.
- Также целесообразно проводить витаминотерапию с назначением комплексов витаминов для поддержания организма и повышения иммунитета.
Если речь идет об осложнениях, тяжелых формах пневмонии или есть риск угрозы плоду, срыва беременности, то показано помещение беременной в стационар. В первой половине беременности женщину определяют в стационар терапевтического отделения, а после 22 недели показана госпитализация в акушерское отделение.
Подробнее о лечении >,>,
Осложнения и последствия
При неблагоприятном течении болезни или отсутствии своевременного лечения пневмония во время беременности может привести к развитию ряда осложнений. Последствия в первую очередь касаются матери, они могут быть легочными и внелегочными.
К внелегочным осложнениям относятся:
- миокардит,
- эндокардит,
- сердечно-легочная недостаточность в легкой форме,
- различные формы психозов,
- менингит,
- менингоэнцефалит,
- сепсис,
- инфекционно-токсический шок.
Среди легочных осложнений выделяют:
- легочный абсцесс,
- обструктивный синдром,
- острая дыхательная недостаточность,
- экссудативный плеврит,
- гангрена легкого.
Помимо влияния на здоровье и состояние матери, есть ряд осложнений, которые могут повлиять на развитие плода. Развиваются они ввиду недостаточного обеспечения эмбриона кислородом, а также при распространении инфекции, ведь есть риск внутриутробного инфицирования малыша. Последствия эти варьируются в зависимости от срока вынашивания плода:
- Наибольшая опасность касается первого триместра беременности, на этих сроках высок риск замирания беременности и выкидыша. Кроме того, высока вероятность патологий развития малыша.
- На втором триместре угроза малышу меньше, но она все еще сохраняется. Если стадия формирования внутренних органов плода пройдена, существует невысокая вероятность замирания беременности. В противном же случае речь идет о пороках развития определенных органов.
- Третий триместр является наименее опасным, основное внимание уделяется лечению матери. Но все же необходимо находиться под постоянным наблюдением врача, так как из-за пневмонии существует риск начала преждевременных родов.
Важно знать, что серьезную угрозу представляет кашель. Когда пневмония при беременности сопровождается сильным кашлем, матка постоянно пребывает в тонусе, что неблагоприятно отражается на развитии малыша, обеспечении его кислородом. Также гипертонус может вызвать выкидыш или спровоцировать преждевременные роды.
Роды во время воспаления легких
В большинстве случаев у женщин с пневмонией на поздних сроках беременности родовая деятельность проводится естественным путем. При этом обязательно наблюдение не только акушера-гинеколога, в процессе родов участвует также пульмонолог. Необходимость проводить кесарево сечение возникает только при тяжелых формах пневмонии или заболевании в острой форме, а также при наличии ряда осложнений.
В ходе проведения родов могут потребоваться следующие действия со стороны медперсонала:
- Введение обезболивающих препаратов.
- Оксигенотерапия – кислородные ингаляции.
- В случае необходимости применяют акушерские щипцы или технологию вакуума для облегчения родовой деятельности.
После родов женщине, болеющей воспалением легких, противопоказано вскармливание грудью. Это может привести к инфицированию новорожденного, однако данное ограничение также касается пиковой формы болезни.
Если отмечаются заметные улучшения, даже при условии продолжения терапии, кормление возможно. Однако об этом необходимо консультироваться с врачом и важно, чтобы принимаемые препараты никак не влияли на состояние малыша.
Важно! Воспаление легких не является показанием для прерывания беременности, напротив, такие меры могут даже ухудшить состояние пациентки ввиду сильнейшего стресса для организма. Однако, если пневмония находится в пиковой стадии развития и позволяет ситуация, роды стараются откладывать до тех пор, пока не появятся отчетливые признаки улучшение состояния женщины.
Профилактика
Профилактика заболеваемости пневмонией – несложный, но очень важный процесс, который подразумевает следование таким рекомендациям:
- Старайтесь питаться здоровой пищей, ешьте меньше жаренного, соленого, копченого и т.д. Отдавайте предпочтение блюдам, приготовленным на пару, запеченным или сваренным. В то же время питаться нужно полноценно, организм должен получать все необходимые витамины и микроэлементы.
- Употребляйте побольше свежих овощей и фруктов, свежевыжатых соков.
- Важно обеспечить естественную вентиляцию легких, для этого ежедневно выходите на прогулки и проветривайте помещение, в котором находитесь даже зимой.
- Разумеется, исключены любые вредные привычки, минимизируйте употребление алкоголя и полностью откажитесь от курения, в том числе пассивного.
- Полезно в период беременности заниматься спортом, запишитесь на специальные занятия плаванием или гимнастикой для беременных.
- Занимайтесь дыхательной гимнастикой. Простейшее упражнение – делаем глубокий вдох, приподнимаясь при этом на носочки. Задерживаем дыхание и остаемся в такой позе на 3-4 секунды, после чего плавно выдыхаем, одновременно становясь на всю стопу.

Важно также проводить профилактику респираторно-вирусных заболеваний, исключать контактирование с больными, принимать витаминные комплексы в период авитаминоза. Если будущая мама все же заболела ОРВИ или ОРЗ, лечение должно быть своевременным и полноценным, очень важно долечиться до конца.
Полезное видео
Предлагаем вам посмотреть видеоролик, в котором доктор объясняет, чем опасна пневмония для новорожденных и беременных и какие может повлечь за собой осложнения, а также описывает способы профилактики этого заболевания.
Заключение
Беременная женщина должна очень бережно относиться к своему здоровью постоянно поддерживать иммунитет, ведь она в ответе не только за свою жизнь. В случае развития пневмонии, лечение необходимо начать как можно раньше. Это не только позволит справиться с болезнью в максимально сжатые сроки (до 2 недель), но также снизит риск развития осложнений. Также помните, что о самолечении в подобных ситуациях не может быть и речи, сразу же обращайтесь к врачу и выполняйте все инструкции специалиста.
Загрузка…
Источник
