Можно ли поставить диагноз пневмония без рентгена

По статистике, каждую минуту в мире от пневмонии умирает два ребенка в возрасте до пяти лет, а каждый год от пневмонии и инфекций нижних дыхательных путей умирает 4 миллиона человек 25 сентября — Всемирный день легких. Мы решили развенчать главные мифы об этом опасном заболевании вместе с врачом пульмонологом Василием Штабницким.
1. Правда ли, что пневмония – это всегда высокая температура?
В.Ш.: Нет, конечно это неправда. В большинстве случаев пневмонии действительно наблюдается высокая температура, но есть определенное количество пневмоний, так называемые атипичные, для которых как раз высокая температура не характерна. Она может быть субфебрильной и не подниматься выше 38 градусов.
2. Правда ли, что пневмония чаще всего бывает последствием, осложнением ОРВИ?
В.Ш.: Скорее миф. Большинство случаев пневмонии развиваются на фоне абсолютного здоровья. Хотя, конечно, какой-то предрасполагающий фактор всегда есть. Но ОРВИ отнюдь не на первом месте. Длительное ОРВИ не приводит к пневмонии. То есть можно сказать, что между ОРВИ и пневмонией как таковой связи нет.
3. Правда ли, что сиропы от кашля и антибиотики «на всякий пожарный» во время ОРВИ защитят от пневмонии?
В.Ш.: Не защитят. Антибиотики профилактически, к сожалению, не работают. А работают только по факту. Сиропы, конечно, есть разные. Но в целом это все симптоматические средства, которые меняют свойства мокроты и от пневмонии никак защитить не могут. За исключением редких случаев, когда, допустим, пациент с муковисцидозом пьет муколитики, поскольку ему показана мокроторазжижжающая терапия, и вот она да, может снижать риск пневмонии. Но это исключительный и очень редкий случай.
4. Правда ли, что пневмонию можно не услышать?
В.Ш.: К сожалению, это действительно так. Это несовершенство метода аускультации (лат. auscultatio — «выслушивание» — физический метод медицинской диагностики, заключающийся в выслушивании звуков, образующихся в процессе функционирования внутренних органов — прим. ред.). Некоторые небольшие пневмонии, особенно те, что располагаются не со стороны поверхности легких, а внутри, ближе к сердцу, действительно очень сложно услышать даже хорошему опытному врачу.
5. Правда ли, что пневмонию обязательно нужно лечить антибиотиками?
В.Ш.: Тут сложно. Согласно российским рекомендациям, бактериальную классическую пневмонию мы должны лечить антибиотиками. На Западе потихонечку набирает популярность такой взгляд, что самые легкие пневмонии, которые не сопровождаются повышением белка, отвечающего за воспаление, можно не лечить антибиотиками. И исследования подтверждают, что время выздоровления у таких пациентов сокращается, поскольку они не получают антибиотики, и уменьшается вред от побочных эффектов употребления антибиотиков. То есть это не ухудшает прогноз, а, напротив, ускоряет выздоровление, и пациент быстрее покидает госпиталь. Но это справедливо только для самых легких пневмоний!
Показанием к парентеральному введению антибиотиков, и это кстати не уколы, а только внутривенное введение, является только невозможность проглотить суспензию.
6. Правда ли, что антибиотики при пневмонии необходимы исключительно в уколах?
В.Ш.: Биодоступность антибиотиков не отличается между пероральной (сиропы, суспензии, таблетки) формой и парентеральной (инъекции). И соответственно показанием к парентеральному введению антибиотиков, и это кстати не уколы, а только внутривенное введение, является только невозможность проглотить суспензию, таблетку или еще что-то или отсутствие пероральной формы антибиотика. И действительно такие антибиотики есть, но их очень мало. А так, многие антибиотики представлены во всех формах для приема.
Если пациенту показан условный цефтриаксон, который повсеместно используют в больницах, это значит, что пациент госпитализирован в больницу с тяжелой или среднетяжелой пневмонией. При таком течении болезни один из вариантов терапии — цефалоспоринами, и они действительно в большинстве своем вводятся только внутривенно. Но не внутримышечно! То есть ни о каких уколах речь идти не может.
Легкую пневмонию совершенно спокойно можно лечить амбулаторно.
7. Правда ли, что пневмонию лечат только в условиях стационара?
В.Ш.: Нет. Опять же, зависит от ее формы. Легкую пневмонию совершенно спокойно можно лечить амбулаторно, и в свою очередь именно легкая форма пневмонии пока что доминирует в распространенности заболевания. Если нет выраженной интоксикации, пневмония протекает без каких-то тяжелых признаков, сохраняется хорошее самочувствие, то госпитализация не требуется.
Целесообразность госпитализации при пневмонии:
- уровень кислорода в крови ниже 90%
- обезвоживание
- выраженная интоксикация
- умеренная или тяжелая дыхательная недостаточность
- нет эффекта от проводимой терапии в течение 48-72 часов
- сопутствующие заболевания
- Осложнения пневмонии
- Подозрение на вирулентный штамм инфекции (например золотистый стафилококк)
8. Правда ли, что тяжесть протекания пневмонии зависит от того, каким возбудителем она вызвана?
В.Ш.: Это правда. Бактериальный агент, вызвавший пневмонию, действительно имеет значение, хотя и не решающее. Микоплазменная и хламидийная пневмония чаще протекают в легкой форме. А вот легионеллезная – в тяжелой. Стрептококковая – 50 на 50. Бывает что обходится легкой формой, а бывает, что перерастает и в тяжелую.
9. Правда ли, что не существует прививки от пневмонии?
В.Ш.: Прививка от пневмонии существует. Вернее даже несколько. Пневмокококковая вакцинация, либо 13-валентная, либо 23 валентная, которые входят в Национальный календарь прививок. Прививка от гриппа косвенно защищает от пневмонии, поскольку пневмония может быть осложнением этого заболевания. И гемофильная вакцинация защищает от гемофильной инфекции, которая тоже может давать пневмонию.
5 советов родителям, как обезопасить ребенка от пневмонии:
Вакцинация Превенар всем детям, согласно Национальному Календарю прививок, до года. И после года тоже можно.
Лечение сопутствующих заболеваний, которые кажутся какой-нибудь ерундой, типа дефицита витамина D, или дефицита железа.
Частое мытье рук, особенно в сезон вирусных инфекций.
Спорт, прогулки и хорошее питание.
Гигиена полости рта.
10. Правда ли, что при пневмонии не обязательно выявлять возбудителя инфекции?
В.Ш.: Это так. Есть экспресс-диагностика, которая позволяет у постели больного выделить бактерию, но это нужно только для среднетяжелых и тяжелых пневмоний. Легкие пневмонии не требуют определения возбудителя. Диагностику проводить можно, но целесообразно лишь в некоторых случаях.
Хороший врач может назначить лечение просто после осмотра и выявления всей клинической картины заболевания. То есть для лечения пневмонии нам, по сути, не нужно ничего кроме подтверждения самого факта наличия пневмонии. В случае тяжелой и среднетяжелой пневмонии мы можем озаботиться выбором антибиотика более прицельно. Провести стрептококковый тест, на определение стрептококкового антигена в моче, и аналогичный тест на определение легионеллы в моче. Эти два теста позволяют подтвердить или исключить две серьезные инфекции и, соответственно, понять, в каком направлении двигаться.
Рентгенологическое выздоровление запаздывает от клинического.
11. Правда ли, что обязательно нужен контрольный рентген?
В.Ш.: В классической форме пневмонии при амбулаторном лечении рентген не нужен. Тем более, как правило, рентгенологическое выздоровление запаздывает от клинического. Порой рентгенологическая инфильтрация может держаться месяц. Поэтому повторный рентген, выполненный через неделю, или через две, через три, может выявить инфильтрат, который, скорее всего, заставит врача назначить еще один антибиотик. И таким образом, пациент получит лишний курс антибиотиков, который в свою очередь, может пагубно сказаться на его здоровье.
Контрольный рентген нужен, только если у нас что-то идет не так. Если пациент не выздоравливает, мы не видим положительной динамики или нам не нравится течение болезни, тогда мы делаем рентген снимок.
Красные флаги, указывающие на возможность пневмонии:
- второй эпизод подъема температуры, выше 38 за короткое время
- длительный подъем фебрильной температуры, больше одной недели
- чрезмерная слабость
- очень плохое самочувствие
- чрезмерная потливость
- боль в грудной клетке
- откашливание мокроты с кровью
- Одышка и признаки затрудненного дыхания
Родители самостоятельно не должны подозревать пневмонию у ребенка Для этого есть врач. Пневмония – врачебный диагноз. И только врач может его поставить, подтвердить и назначить соответствующее лечение.
***
Людмила Чиркова
Источник
Как правило, постановка диагноза начинается с того, что больной приходит к врачу с общим списком жалоб, характерных для многих недугов, – кашель, головные боли, слабость, возможно, повышенная температура.
Такие симптомы могут свидетельствовать о различных заболеваниях – от банальной простуды до туберкулеза – и только дифференциальная диагностика пневмонии при использовании современных методов исследования поможет выявить пневмонию и установить, какова ее причина.
Общий план диагностики
Когда к врачу приходит пациент с жалобами на проблемы с органами дыхания, следует определить общее направление диагностики. Для этого существует простой тест.
 В нем четыре признака – наличие двух из них одновременно помогает сразу заподозрить пневмонию:
В нем четыре признака – наличие двух из них одновременно помогает сразу заподозрить пневмонию:
- кашель с выделением гнойной мокроты;
- повышенная температура с первого дня течения заболевания – от 38 градусов;
- одышка и затрудненное дыхание;
- повышенная концентрация лейкоцитов.
В целом же диагностика воспаления легких происходит последовательно:
- Беседа с врачом. На этом этапе происходит сбор анамнеза – врач спрашивает о жалобах, о том, были ли перенесены недавно заболевания дыхательных путей, не было ли переохлаждений.
-
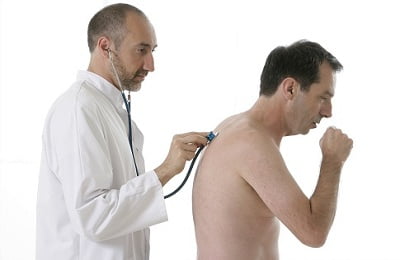 Осмотр грудной клетки. На этом этапе пациент должен раздеться по пояс, и врач проведет простой тест – посмотрит, не западают ли межреберные промежутки, не отстает ли одна сторона в дыхании от другой.
Осмотр грудной клетки. На этом этапе пациент должен раздеться по пояс, и врач проведет простой тест – посмотрит, не западают ли межреберные промежутки, не отстает ли одна сторона в дыхании от другой. - Перкуссия. На этом этапе врач кончиками пальцев простукивает грудную клетку, на основе полученного звука делая вывод о состоянии легких. Если звук звонкий, как при постукивании по стенке пустой коробочки, – это свидетельствует о здоровье. Если звук глухой и спертый, – это значит, что внутри легкого растет соединительная ткань, не позволяя воздуху свободно циркулировать.
- Аускультация. На этом этапе, пользуясь стетофонендоскопом, врач прослушивает легкие. Если звук чистый, дыхание спокойное и размеренное, это свидетельствует о здоровье. Если же дыхание затрудненное, со всхлипами, хрипами и бульканьем – это признак того, что в легких скопился экссудат, мешающий их нормальной работе.
Лабораторные исследования. На этом этапе врач выписывает пациенту направления на показанные при подозрении на пневмонию анализы. Среди них:
-
 общий анализ крови, который при воспалении легких покажет завышенный уровень лейкоцитов – то есть, защитных белых телец;
общий анализ крови, который при воспалении легких покажет завышенный уровень лейкоцитов – то есть, защитных белых телец; - общий анализ мочи, который при наличии недуга покажет, если воспаление распространяется на почки;
- анализ мокроты, который выявит, какой из патогенных микроорганизмов спровоцировал начало болезни – от этого зависит способ лечения;
-
Инструментальные исследования. На этом этапе врач отправляет пациента на определенные обследования, которые помогут точно установить, что за процесс идет в легких. Это может быть:
- рентгенодиагностика, которая покажет расположение очагов заболевания, их распространенность и сопутствующие осложнения;
-
 томография выявит наличие опухолей или деформаций – назначается при осложнениях;
томография выявит наличие опухолей или деформаций – назначается при осложнениях; - УЗИ покажет наличие экссудата внутри легких и его расположение – также назначается при осложнениях;
- бронхоскопия, при которой пациенту в легкие введут специальный длинный шланг с лампочкой на конце – этот тест позволяет фактически заглянуть в легкие и применяется только при осложненном лечении заболевания.
По итогам всех основных исследований (а при необходимости и дополнительных, таких, как УЗИ и томография), врач сможет точно поставить диагноз и назначить адекватное лечение.
к оглавлению ↑
Перкуссия и аускультация
Эти два способа – простукивание и прослушивание – основные методы при диагностике пневмонии у детей. Рентгенодиагностика – основной метод для взрослых, из-за опасности малышам назначается только в критических случаях, когда никакой другой тест нужный результат не даст.
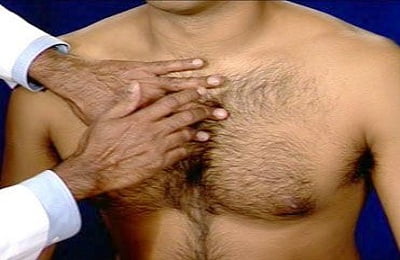 С помощью перкуссии определяют:
С помощью перкуссии определяют:
- Где расположены очаги заражения – в этих местах грудная клетка отзывается другим звуком, по сравнению со здоровыми участками органа;
- Насколько легкие наполнены воздухом – звук при пневмонии отличается от такового у человека со здоровыми легкими.
По-настоящему поставить диагноз таким способом могут только опытные врачи, которые точно уверены в особенностях патогенных звуков.
С помощью аускультации и у взрослых, и у детей определяют:
- Наличие разрастающейся соединительной ткани – если присутствует данное явление, некоторые участки легких не будут прослушиваться.
Наличие бронхита – если он есть, в легких будут слышны сухие, распространенные хрипы;
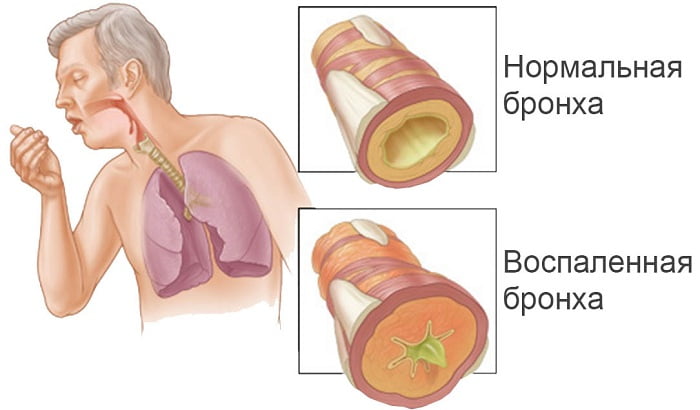
Бронхит
- Наличие в легких экссудата – если он в них есть, звук будет «хлюпающим» и таким, как будто в легких надуваются и лопаются маленькие пузырьки (чтобы уточнить его количество и расположение впоследствии нужно использовать УЗИ);
Если у человека классическая пневмония, захватывающая легкие полностью и хорошо видная как на УЗИ, так и при томографии, симптомы будут четко выраженными и очевидными. Однако если у больного очаговая пневмония и поражены только отдельные участки, всегда есть шанс их пропустить, особенно если они неудачно расположены.
к оглавлению ↑
Лабораторные исследования
Основным исследованием при пневмонии является бактериологический тест. Суть этого метода заключается в следующем:
-
 стерильной палочкой из верхних дыхательных путей у пациента берут мазок;
стерильной палочкой из верхних дыхательных путей у пациента берут мазок; - на анализ также берется небольшое количество мокроты;
- полученные объекты исследования помещают в разные питательные среды;
- бактерия-возбудитель начинает размножаться в наилучшей для нее питательной среде.
В результате данного теста моно выявить, какой именно микроорганизм стал причиной пневмонии. При этом если:
- у пациента классическая пневмония, тест используется только для определения возбудителя – заболевание протекает слишком быстро, чтобы из теста можно было извлечь иную пользу;
- у пациента длительная атипичная пневмония, посев проверяют на чувствительность к антибиотикам, чтобы подобрать лекарство направленного действия.
ВАЖНО! Несмотря на обилие диагностических мероприятий для детей и взрослых – и УЗИ, и рентген, и томография — ни одно из них не является второстепенным. Диагностируют пневмонию только на основе комплексного подхода.
к оглавлению ↑
Инструментальные исследования
В случае, когда речь идет о взрослых, рентгенодиагностика является одним из основных методов выявления пневмонии.
 Она позволяет увидеть:
Она позволяет увидеть:
- воспаления, которые на снимке кажутся темнее, чем остальное легкое;
- изменение легочного рисунка, которое на снимке кажется более темным и искаженным по сравнению с нормой;
- разрастание соединительной ткани и рубцы.
На основании рентгена диагноз ставится окончательно, и если у взрослых он проводится в любом случае, то у детей – только если есть показания.
- Томография дает примерно тот же эффект, что и рентгенодиагностика, но при этом оказывает большую лучевую нагрузку на организм, потому применяют ее редко, для определения атипичных пневмоний.
- УЗИ в случае подозрения на пневмонию применяется редко – только если в легких есть экссудат, который остальные методы исследования показывают не так хорошо. Другие проявления пневмонии увидеть на УЗИ практически невозможно.
- Бронхоскопию применяют у взрослых при атипичных пневмониях, которые на рентгене практически не видны – сам по себе этот метод используется для получения более точных результатов. В случае классической пневмонии его применение неоправданно.
ВАЖНО! И рентген, и томография, и УЗИ не требуют специальной подготовки – только бронхоскопию делают натощак.
к оглавлению ↑
Как отличить воспаление легких от других легочных заболеваний?
У пневмонии существует большое количество разновидностей, при том, что симптомы ее для самого больного мало отличаются от симптомов гриппа или тяжелой простуды. Даже для взрослых пациентов практически невозможно отличить ее от чего-то более безобидного.
Только дифференциальная диагностика пневмонии (рентген, посев, при необходимости – УЗИ) позволяет отличить ее от других легочных заболеваний.
При недуге возникает такая клиническая картина:
- кашель – или с постоянным отхаркиванием мокроты, или длительный сухой;
-
 слабость и общее ощущение недомогания;
слабость и общее ощущение недомогания; - головные боли, головокружение, замедленность реакций;
- повышенное содержание в крови лейкоцитов;
- определенные виды бактерий, выявляемые с помощью бактериологического посева;
- характерная картина на рентгене – участки затемнения, искаженный легочный рисунок, распространение соединительной ткани;
- характерная картина при прощупывании и простукивании – хрипы, бульканье, затрудненное дыхание.
Только на основе диагностических результатов УЗИ, рентгена, томографии, свидетельствующих о пневмонии, врач может поставить диагноз и начать лечение, которое у детей и взрослых будет разниться.

Бондаренко Татьяна
Эксперт проекта OPnevmonii.ru
Статья помогла вам?
Дайте нам об этом знать – поставьте оценку
Загрузка…
Adblock
detector
Источник
Источник

