Можно ли планировать беременность если у мужа подагра
Перечень заболеваний, влияющих самым негативным образом на способность мужчины к зачатию, является довольно обширным.
Вне зависимости от этиологии, все эти болезни так или иначе отрицательно влияют на мужскую фертильность.
Чаще всего зачатие ребенка невозможно из-за того, что нарушается проходимость семявыводящих протоков либо качество спермы мужчины является неудовлетворительным.
Наиболее частыми причинами проблем с зачатием у мужчин становятся:
- Различные лихорадочные состояния, при которых неизбежно поднимается температура тела – это пневмония, грипп и прочие. Подобные заболевания отрицательным образом сказываются на качестве семенной жидкости мужчины, но обычно эти нарушения лишь временны, так как после излечения оплодотворяющая способность спермы восстанавливается. Исключения возникают лишь тогда, когда вышеперечисленные заболевания вызывают тяжелые осложнения в мужской мочеполовой системе.
- Эпидемический паротит или «свинка» – вирусное заболевание, способное вызвать орхит – воспаление яичка. Если заболевание не вылечить своевременно и запустить, впоследствии оно может крайне негативно сказаться на детородной функции.
- Особого внимания требуют половые инфекции – гонорея, хламидиоз, сифилис, трихомониаз, герпес, цитомегаловирус и аналогичные, ведь все они могут привести к проблемам с зачатием. Избежать этого можно, придерживаясь всего одного простого правила: всегда пользоваться средствами барьерной контрацепции при половом акте с новым партнером.
- Врожденные аномалии и заболевания половых органов и некоторые генетические особенности организма также нередко становятся причиной мужского бесплодия;
- Детородная функция нарушается при онкологических заболеваниях эндокринной и мочеполовой систем, так как лечение рака всегда затрагивает человеческий организм целиком, касаясь, в том числе, и репродуктивной системы.
- Хронические заболевания, не связанные с мочеполовой сферой мужчины, могут также препятствовать нормальному зачатию. Если вы страдаете сахарным диабетом, гипертонией, неврологическими расстройствами, ишемической болезнью сердца, будьте готовы к тому, что могут возникать некоторые проблемы с эрекцией.
Непроходимость семявыводящих протоков
Одним из распространенных обструктивных заболеваний, вызывающих у мужчин проблемы с зачатием, является непроходимость семявыводящих протоков. Данное патологическое состояние может быть врожденным, но чаще оно вызывается травмой половых органов либо перенесенными инфекционными заболеваниями. К примеру, при гонорее в семявыводящих протоках появляются рубцы и спайки, которые впоследствии и вызывают непроходимость.
Если при анализе спермы в эякуляте не обнаружено сперматозоидов, то необходимо выяснить причину – это может быть не проходимость семявыносящих протоков или сперматозоиды не вырабатываются вообще. После осмотра пациента и пальпации яичек пациенту проводят биопсию или пункцию яичек и их придатков. При получении сперматозоидов их криоконсервируют, при отсутствии сперматозоидов в биоптате или пунктате рождение своего генетического ребенка не возможно. Андролог нашей клиники проводит данные хирургические манипуляции в условиях операционной. И более комфортно проводить данные манипуляции под наркозом.
Нарушения сперматогенеза
Иногда бывает так, что проходимость семявыводящих протоков у мужчины в порядке, нет никаких инфекционных и хронических заболеваний, партнерша здорова, но забеременеть все равно не получается. Возможно, имеет место нарушение в строении сперматозоидов. Среди распространенных заболеваний, отрицательно влияющих на качество спермы, а значит, и фертильность мужчины, выделяют:
- олигозооспермию – снижение в эякуляте количества сперматозоидов;
- тетратозооспермию – нарушенная морфология сперматозоидов, неправильное их строение;
- астенозооспермию – сниженная подвижность сперматозоидов;
- азооспермию – отсутствие зрелых, готовых к оплодотворению, сперматозоидов в эякуляте.
Какое лечение может быть назначено
В нашей клинике вы сможете пройти полное диагностическое обследование, которое позволит выявить любые хронические, острые, инфекционные заболевания, препятствующие нормальному зачатию. В зависимости от выявленного заболевания вам могут быть предложены медикаментозные или хирургические методы лечения. Последние применяются в основном тогда, когда имеет место непроходимость семявыводящих протоков.
При нарушениях сперматогенеза будет проведена адекватная медикаментозная терапия, направленная на улучшение качества спермы. Иногда единственным выходом для семейных пар, столкнувшихся с тяжелым фактором мужского бесплодия, являются вспомогательные репродуктивные технологии. Мы предлагаем проведение ЭКО, ИКСИ, ИМСИ даже в самых тяжелых случаях мужского обструктивного и необструктивного бесплодия.
Следует помнить, что применение стероидных препаратов, анаболиков, тестостерона пролонгированного действия может привести к временному нарушению сперматогенеза, Вам следует рассказать врачу о приеме данных препаратов.
Уникальные методы микроманипуляций, выбор наиболее качественных сперматозоидов методом ИМСИ, ПИКСИ, позволят получить наиболее качественные эмбрионы а, следовательно родить здорового малыша.
Бывают разные жизненные обстоятельства, и если в первом браке вы сделали себе стерилизацию (перевязка семявыносящих протоков), то при желании возобновить репродуктивную функцию можно сделать микрохирургическую операцию по восстановлению проходимости семявыносящих протоков.
Однако на сегодняшний день наиболее эффективным методом является метод ЭКО+ИКСИ сперматозоидами, полученными при пункции придатков яичек. К сожалению, если в ткани яичек наступили фиброзные изменения мы не сможем возобновить ваш сперматогенез. Такие случаи не редки в нашей практике и прежде чем выбрать метод контрацепции – стерилизация, следует учесть и негативные стороны.
Источник
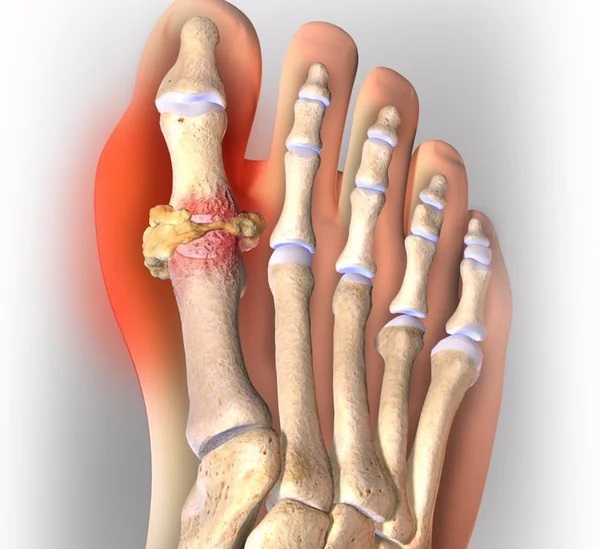
Подагра или подагрический артрит – это ревматическое заболевание системного характера, причиной которого является повышенное содержание мочевой кислоты в крови (больше 6,8 мг/дл). Состояние артрита развивается из-за кристаллизации моноурата натрия в синовиальной жидкости с последующим фагоцитозом и образованием инфламмасом. Именно последние являются главным механизмом системного воспаления. Подагра, что это за болезнь и как с ней бороться – нужно знать, особенно если на ноге стала беспокоить косточка. Она появляется в области сустава большого пальца. Среди ревматических патологий подагра занимает второе место после остеопороза. Заболевание возникает чаще у мужчин, чем у женщин. Официальная статистика свидетельствует, что 0,3% населения в РФ живут с диагнозом подагра.
Вся важная информация о подагре
Заболевание подагра характеризуется наличием аутовоспалительных особенностей и регулярными острыми приступами. Чаще всего патология развивается в суставах стоп и в области большого пальца, но подагра на руках, в локтях, коленях также может дать о себе знать.
У мужчин заболевание диагностируется после 40 лет, а у женщин – после менопаузы. Приступ подагры сложно спрогнозировать. Он наступает внезапно. Какой именно фактор влияет на кристаллизацию моноурата натрия с последующим образованием тофусных очагов – неизвестно. Нарушение концентрации мочевой кислоты в крови может быть генетически обусловленным или приобретенным.
Какие причины развития патологического состояния суставов
Причины подагры кроются в нарушении пуринового обмена. И большую роль в этом играет питание человека. В списке причин находятся:
- чрезмерное употребление пива и алкоголя;
- прием ряда лекарств (аспирин, тиазидовые диуретики, циклоспорин);
- употребление продуктов с повышенным содержанием пуриновых оснований;
- регулярное переедание;
- хирургические вмешательства и трансплантация органов;
- отравление свинцом;
- диабет, псориаз, гипертония, почечная недостаточность, ишемическая болезнь сердца.
Симптомы при подагрическом артрите
p>
Симптому подагры проявляются внезапно. Приступы появляются преимущественно в ночное время. Спровоцировать может стресс, эмоциональное перенапряжение, переутомление, незначительная травма или избыточное употребление белковой пищи. Диета при подагре имеет большое значение. С ее помощью можно корректировать состояние и течение болезни.

Признаки подагры:
- сильный болевой синдром;
- наростание боли в течение 8-12 часов;
- покраснение и отечность в области пораженного сустава;
- гипертермия кожи и повышение температуры тела;
- ограниченная подвижность суставов;
- могут быть тофусы с извержением содержимого.
Классификация и виды подагры
По классификации подагра подразделяется две категории. Первичная и вторичная форма обусловлены разными факторами. Клиническая картина имеет отличия. Острая или первичная подагра симптомы проявляет внезапно. Общее самочувствие ухудшается, может быть лейкоцитоз и тахикардия. Приступ подагры может затягиваться до 3 недель. Без терапии и при наличии воспалительного процесса больше 3 месяцев заболевание переходит в хроническую стадию. В системе классификации различают следующие виды подагры:
- идиопатическая;
- тофусная;
- свинцовая;
- молибденовая;
- известковая;
- ревматоидная;
- неуточненной этиологии.
Гендерные различия течения заболевания
Соотношение случаев патологии между мужчинами и женщинами составляет в среднем 7:1. Признаки подагры у женщин проявляются меньше по причине низкого содержания мочевой кислоты в крови и более высокого показателя эстрогена в крови. После менопаузы показатель приближается к уровню мужчин.
Если раньше средний возраст для патологии составлял 40 лет, то сейчас начинается от 30. С каждым годом количество пациентов с подагрическим артритом увеличивается. Исследования в этой области показали один из факторов, почему у женщин стала чаще диагностироваться подагра. Причина кроется в приеме диуретиков. В 1/3 случаев это необоснованное решение. Для подагры признаки и лечение у женщин имеют свои особенности в зависимости от возраста. Например, может повыситься риск развития заболевания при ранней менопаузе.
Какие группы людей подвержены ревматической патологии
Подагра, что это за болезнь – основной вопрос, когда начинает ухудшаться самочувствие на фоне характерных симптомов. В группе риска находятся люди, которые:
- имеют генетическую предрасположенность;
- часто употребляют алкоголь;
- в анамнезе имеют частые инфекционные болезни;
- впадают в крайности питания (голодание и переедание);
- часто посещают сауны и бани.
В чем опасность подагры
Симптомы подагры у женщин и мужчин нельзя игнорировать и терпеть в надежде, что боль утихнет сама. Без должного внимания к купированию приступов большая вероятность разрушения пораженных суставов. Особенно, когда кристаллизация становится ощутимее, боль интенсивнее и патология переходит в хроническую стадию. Диагностика подагры позволяет установить стадию болезни и принять меры. В противном случае возможно развитие осложнений в виде распространения подагрического артрита на другие суставы и мочекаменной болезни.
Подагрический артрит: диагностика и терапия
Проявление признаков подагры и лечение заболевания зависит от интенсивности развития патологии. Диагностические мероприятия начинаются со сбора анамнеза. Врач устанавливает наличие хронических заболеваний, генетической предрасположенности, провоцирующих факторов, образ жизни и привычки питания. Признаки и лечение подагры у мужчин и женщин схожи. Лабораторные и инструментальные исследования состоят из:
- анализов крови (общий и биохимический);
- общего анализа мочи;
- исследования синовиальной жидкости;
- исследования уровня мочевой кислоты;
- определения уровня уратов в сыворотке;
- бактериологии синовиальной жидкости;
- пункции сустава (по назначению врача);
- МРТ суставов;
- УЗИ суставов;
- МРТ почек;
- УЗИ почек.
Назначение лечения
Для заболевания подагра лечение назначается в зависимости от полученных результатов анализов. Терапия назначается врачом-ревматологом. Полностью вылечить подагру нельзя. С помощью поддерживающей терапии и соблюдения медицинских рекомендаций, контроля питания можно купировать болезненные приступы, их интенсивность и регулярность возникновения. Для подагры клинические рекомендации заключаются в применении фармакологических и немедикаментозных методик. Главная задача – стабилизация показателей уровня мочевой кислоты в крови и уменьшение количества кристаллических отложений. Условно можно разделить лечение подагры на три этапа:
- купирование острого приступа и уменьшение болевого синдрома;
- предупреждение развития заболевания;
- профилактика патологии.
Лекарство от подагры прописывает ревматолог в зависимости от тяжести приступа, количества пораженных суставов, наличия почечной недостаточности. В медикаментозной терапии в разной комбинации и концентрации применяют: колхицин, преднизолон, НПВП, ГКС внутрисуставно, ингибиторы ксантиноксидазы и др. Лечение подагры на ногах у мужчин и женщин во многом зависит и от соблюдения специальной диеты.
Лечение подагры в домашних условиях предполагает выполнение медицинских рекомендаций: прием лекарств по назначенной схеме и соблюдение диеты на постоянной основе.
Специфика составления рациона
Особый контроль требует питание при подагре с целью понижения до допустимого уровня мочевой кислоты в крови. Ревматолог проводит детальную консультацию каждому пациенту, ведь от самоконтроля зависит результат терапии. Рекомендуется придерживаться диетического питания – стол №6 и №8.
Запрещенные продукты при подагре:
- жирные разновидности рыбы, мяса, субпродукты;
- алкоголь в любом виде и количестве;
- консервы, сало, мясные бульоны;
- бобовые (фасоль, соя и горох) и грибы;
- шоколад, какао, крепкий чай, кофе;
- щавель, шпинат, баклажаны, редис, салат;
- копчености и колбасные изделия;
- малина и кондитерские изделия с жирными кремами.
Вопрос-ответ
На частые вопросы отвечает:

Шишкина
Ирина Александровна
Стаж 9 лет
Врач-ревматолог 1 категории. Кандидат медицинских наук.
Остались вопросы? Оставьте завявку и запишитесь на консультацию
Задать вопрос
Полностью вылечиться от заболевания нельзя. Но и отчаиваться не стоит. Доказано, что для подагры медикаментозное лечение и диета являются основными составляющими хорошего самочувствия, несмотря на диагноз. Избавиться от патологии невозможно, но предотврат
Шишкина Ирина Александровна
Врач-ревматолог 1 категории. Кандидат медицинских наук. Награждена Почетной грамотой администрации г. Кирова за высокий профессионализм и многолетний труд по оказанию помощи населению, 2018 г. Победитель регионального этапа Всероссийского конкурса врачей в номинации «Лучший терапевт», 2018 г.
Можно ли вылечить подагру навсегда?
Симптомы подагры на ногах у мужчин и женщин, на руках, локтях и в области других суставов (полиартрит) нивелируются с помощью медикаментозной терапии. Необходимо пить не меньше 2 литров жидкости (щелочные минеральные воды, морсы, овощные соки) в день и пр
Шишкина Ирина Александровна
Врач-ревматолог 1 категории. Кандидат медицинских наук. Награждена Почетной грамотой администрации г. Кирова за высокий профессионализм и многолетний труд по оказанию помощи населению, 2018 г. Победитель регионального этапа Всероссийского конкурса врачей в номинации «Лучший терапевт», 2018 г.
Как лечить подагру в период обострения?
Меню при подагре разрабатывается с учетом исключения запрещенных продуктов. Диета №6 позволяет снизить уровень мочевой кислоты в крови, нормализовать обмен пуринов и сдвинуть реакцию мочи в щелочную сторону. Для улучшения самочувствия рекомендуется также
Шишкина Ирина Александровна
Врач-ревматолог 1 категории. Кандидат медицинских наук. Награждена Почетной грамотой администрации г. Кирова за высокий профессионализм и многолетний труд по оказанию помощи населению, 2018 г. Победитель регионального этапа Всероссийского конкурса врачей в номинации «Лучший терапевт», 2018 г.
Что можно есть при подагре?
Источник
Планирование беременности начинается с осознанного желания пары иметь ребенка. Как только это решение принято, будущим родителям можно приступать к подготовке к зачатию и вынашиванию малыша. Беременность без подготовки не обязательно приведет к патологиям. Но ответственный подход к рождению ребенка снизит вероятность осложнений и настроит родителей на новый этап в жизни семьи.
Врачи «Университетской клиники» дают несколько важных советов по планированию беременности.
Совет №1 – Чем раньше начать подготовку, тем лучше
На планирование беременности следует выделить не менее 3 месяцев. За это время можно провести очищение организма от токсинов и скорректировать образ жизни обоих родителей. Три месяца также достаточно для вакцинации женщины от инфекций, вызывающих патологии плода. Если родители здоровы, привиты и ведут правильный образ жизни, допускается протокол планирования, рассчитанный на 1 месяц. Этот срок необходим для проведения медицинских обследований и насыщения организма будущей мамы витаминами.
Совет №2 – Обратитесь к профессионалам
Экспертами разработан клинический протокол прегравидарной подготовки. Термин «прегравидарная» происходит от латинского слова «gravida» (переводится как «беременность»). Классический протокол состоит из нескольких этапов и общих рекомендаций. Специалисты помогут правильно организовать планирование беременности.
Совет №3 – Запишитесь к опытному гинекологу
Именно гинеколог составляет схему подготовки к беременности. Врач опрашивает женщину, собирает анамнез, изучает ее медкарту. Далее переходят к осмотру:
- Обследование груди — уплотнения в груди, изменения тканей и увеличение лимфоузлов указывают на опухолевые процессы. При их выявлении женщину направляют к маммологу или онкологу.
- Осмотр на кресле — врач оценивает состояние половых органов, проводит внутренний осмотр. При внутреннем осмотре определяют эрозии, кисты, воспаления и другие патологии половых путей. На этом этапе гинеколог берет мазок для микроскопического исследования.
- Бимануальное исследование — правую руку гинеколог вводит во влагалище, а левой прощупывает живот пациентки. Это позволяет пальпировать яичники, матку и фаллопиевы трубы. Врач оценивает расположение и размеры органов. При воспалениях женщина чувствует боль при пальпации. Во время бимануального исследования гинеколог может заподозрить опухоли внутренних органов.
- Кольпоскопия — специальный прибор вводят в просвет влагалища, не травмируя его стенки. Инструмент позволяет оценить цвет и рельеф слизистой оболочки шейки матки. С помощью кольпоскопии устанавливают опухоли, эрозии, кондиломы и другие патологические изменения тканей.
- УЗИ органов малого таза — исследование безопасно и безболезненно. Проводится УЗИ через переднюю брюшную стенку или при помощи внутривлагалищного датчика. На экране врач видит расположение органов малого таза. Во время УЗИ определяют воспаления, опухоли и анатомические аномалии матки и ее придатков.
Если гинеколог обнаружит заболевания – их нужно вылечить до беременности.
Совет №4 – Посетите других врачей
В первую очередь следует посетить терапевта. Специалист диагностирует такие патологии:
- простудные болезни – респираторные заболевания и их осложнения;
- сердечно сосудистые патологии – гипертоническая болезнь, атеросклероз;
- нарушения пищеварения – гастриты, язвы, диспепсия;
- болезни дыхательной системы – бронхиты, пневмонии;
- нарушения психической сферы.
Если у женщины есть хронические заболевания, терапевт поможет скорректировать схему лечения с учетом подготовки к беременности. Иногда требуется замена препарата и доз.
Также нужно посетить ЛОР-врача. Этот специалист определяет инфекционные воспаления уха, носа и горла. Инфекции ослабляют иммунитет женщины. Это повышает риск респираторных заболеваний во время беременности. Чтобы избежать этого, лечение инфекций необходимо провести во время подготовки организма к желанной беременности.
Существует миф, что ребенок в утробе забирает весь кальций из организма матери. Это якобы вызывает разрушение зубной эмали. Научно этот факт не подтвержден. Однако во время беременности меняется гормональный фон женщины и ослабляется иммунная защита. Это может вызывать обострение кариеса и гингивита. Чтобы не допустить тяжелых поражений ротовой полости, необходимо избавиться от очагов кариеса до беременности. Для этого стоматолог проводит лечение и санацию полости рта.
Иногда дополнительно стоит пройти консультацию генетика. Консультацию проходят оба супруга. Это особенно важно в таких случаях:
- один из супругов имеет наследственные заболевания;
- у членов семьи одного или обоих супругов были врожденные пороки развития или генетические патологии;
- будущие родители подвергались радиации или контактировали с химическими веществами, которые могут вызвать мутации генов;
- в семье есть ребенок с генетическими патологиями;
- возраст родителей старше 40 лет.
Пациентам с высоким риском генетических патологий назначается исследование генотипа. Этот тест устанавливает скрытое носительство мутаций генов.
Совет №5 – Сдать анализы
Анализы нужно сдать обоим родителям. Женщине назначают:
- общий и биохимический анализ крови;
- общий анализ мочи;
- исследование на инфекции;
- анализ на половые гормоны;
- коагулограмма;
- определение группы крови и резус-фактора.
Мужчине следует пройти такие лабораторные тесты:
- кровь на группу и резус-фактор;
- анализ на ИППП;
- спермограмма.
По результатам анализов выявляют патологии внутренних органов.
Совет №6 – Принимайте витамины по назначению врача
Витамины для подготовки к беременности и их дозы должен подбирать врач. Доктор учитывает результаты анализов. Самостоятельно принимать витаминные препараты во время планирования нельзя.
Женщинам обычно назначают такие витамины:
- Фолиевая кислота (витамин B9). Во время беременности фолиевая кислота необходима для формирования плаценты. Дефицит этого вещества приводит к порокам развития нервной трубки плода. Острый недостаток витамина B9 может стать причиной выкидыша. Дозировка фолиевой кислоты перед беременностью подбирается с учетом питания. Ее поступление не должно превышать 400 мкг в сутки.
- Витамины группы B. При подготовке к беременности назначают витамины В6 и В12. Они принимают участие в формировании обменных процессов между организмом матери и ребенка. Это важно для полноценного усвоения питательных веществ. Витамины группы B важны для развития нервной и иммунной системы малыша. При дефиците витамина В12 ухудшается усвоение фолиевой кислоты. Недостаток В6 вызывает тяжелый токсикоз, рвоту, раздражительность у беременной женщины.
- Витамин E (токоферол). Это вещество необходимо для поддержания нормального уровня гемоглобина в крови будущей мамы. При недостатке витамина E нарушается тканевое дыхание плода. Женщина при этом ощущает слабость, боль в мышцах.
- Витамин A (ретинол). Этот витамин необходим для нормализации процессов питания плода. Дефицит витамина А во время беременности приводит к рождению детей с низким весом и анемией.
- Витамин D3. Необходим будущей маме для усвоения кальция и фосфора. Эти вещества важны для правильного формирования опорно-двигательного аппарата и нервной системы малыша. Витамин D3 вырабатывается в организме под действием солнечных лучей и поступает с питанием. Дозировку витамина при подготовке к беременности определяют с учетом этих факторов.
- Витамин Р (рутин). Принимает участие в формировании коры головного мозга малыша. Также это вещество защищает организм женщины от проникновения болезнетворных вирусов. Еще одно действие рутина – профилактика варикоза беременных.
Кроме витаминов при подготовке к зачатию, назначают прием важных микроэлементов. Для нормального физического и умственного развития ребенка в утробе необходимы такие микроэлементы:
- цинк;
- йод;
- магний;
- железо;
- кальций.
Эти элементы включают в комплексные витаминные препараты для подготовки к беременности.
Совет №7 – Нормализуйте вес
Прямой зависимости фертильности от веса женщины не установлено. Но доказано, что избыток жировой ткани вырабатывает белки адипокины. Эти вещества влияют на гормональный фон, усиливая секрецию эстрогенов. Слишком низкий вес женщины напротив, снижает уровень эстрогенов в организме. Избыток или дефицит эстрогенов нарушают нормальный процесс овуляции. Это одна из возможных причин не наступления беременности.
У мужчин работает тот же механизм. Лишний вес повышает уровень эстрогенов и снижает синтез андрогенов. Это негативно влияет на состав семенной жидкости и активность сперматозоидов.
Во время планирования следует нормализовать вес обоих родителей. Норма определяется по индексу массы тела (ИМТ). Для его подсчета необходимо вес в килограммах разделить на квадрат роста в метрах. Нормальным считается ИМТ в диапазоне от 20 до 25.
Совет №8 – Правильно питайтесь
Не существует продуктов и диет, способствующих зачатию ребенка. Цели правильного питания при подготовке к беременности:
- нормализация веса;
- насыщение организма витаминами и минералами;
- улучшение работы ЖКТ;
- общее укрепление организма.
Советы по правильному питанию во время планирования беременности:
- Никаких жестких диет. Строгие ограничения в питании вызывают стресс. Это негативный фактор во время подготовки к беременности. Не обязательно отказываться от любимых продуктов. Достаточно ограничить их количество и сбалансировать рацион по жирам, белкам и углеводам.
- Снизить потребление «вредных продуктов». Вредными для здоровья диетологи считают продукты с высоким содержанием жира, консервантов и ароматизаторов. В период планирования следует потреблять меньше фаст-фуда, жареной пищи, газированных напитков. Вредна для организма и пища с высоким содержанием сахара. Чрезмерное употребление углеводов приводит к быстрому повышению уровня глюкозы и инсулина в крови. Это повышает аппетит, нарушает работу иммунитета.
- Насытить рацион натуральными продуктами. Основу питания будущих родителей должны составлять овощи, фрукты и натуральные крупы. Белковая часть рациона состоит из свежей рыбы, мяса, птицы, яиц и молочных продуктов. Необходимость в жирах покрывается за счет сыров, красной рыбы, орехов. Клетчатка, необходимая для нормальной работы ЖКТ, содержится в зерновых и бобовых культурах, овощах.
- Витаминизация организма. Важно получать витамины и микроэлементы не только в таблетках, но и с питанием. Большое количество фолиевой кислоты содержит шпинат, орехи, красная рыба, гречка. Витамином Е богаты растительные масла, зерновые культуры, яйца. Получить витамин В12 можно из печени и морепродуктов. Рацион должен также содержать продукты, богатые йодом (морская рыба), железом (бобовые, орехи), кальцием (творог).
- Соблюдение водного баланса. Готовясь к зачатию, женщине рекомендуется выпивать 2-2,5 литра чистой воды в сутки. Это помогает очистить организм от токсинов и улучшить циркуляцию крови и лимфы в организме. Поддержание водного баланса помогает подготовить эндометрий (внутренний слой матки) к беременности. Вопреки распространенному мифу, большое потребление воды помогает избежать отеков в тканях.
Совет №9 – Откажитесь от курения
От курения и употребления алкоголя желательно отказаться минимум за 3 месяца до зачатия. К вредным привычкам можно отнести также бесконтрольный прием лекарственных препаратов.
В табаке содержится около 4 тысяч токсичных веществ. Опасность курения перед зачатием и во время беременности заключается в таких воздействиях табака на организм:
- Нарушения дыхания. Смолы накапливаются на альвеолах легких. Оксид азота вызывает сужение бронхов. Это уменьшает площадь газообмена. Организм недополучает кислорода, что негативно влияет на все ткани. Этот эффект усиливается за счет действия никотина, который сужает сосуды. Гипоксия тканей у курящей женщины может вызвать пороки развития плода во время беременности.
- Патологии репродуктивной системы. Токсические компоненты табака накапливаются в тканях желез внутренней секреции. Иногда это нарушает выработку гормонов, в том числе и половой системы. У курящих женщин гормональный сбой может препятствовать нормальной овуляции. У мужчин с никотиновой зависимостью часто отмечается сужение сосудов. Это нарушает кровообращение в малом тазу. Длительное курение может ослаблять эрекцию, снижать количество жизнеспособных сперматозоидов.
- Ослабление иммунитета. Отравление организма токсинами табака снижает иммунную защиту. Курение увеличивает частоту заболеваемости ОРЗ и гриппом.
Совет №10 – Откажитесь от алкоголя
Алкоголь – это яд, отравляющий организм. Этанол разрушает связи между нейронами, вызывает мутации ДНК. Родители, употребляющие алкоголь, повышают риск рождения ребенка с физическими и психическими пороками развития. Во время подготовки к беременности отказаться от алкогольных напитков следует обоим родителям.
Влияние спиртных напитков на репродуктивную систему:
- Мужчины. Будущему отцу следует отказаться от алкоголя минимум за 72 дня до зачатия. Это срок сперматогенеза – обновления половых клеток. Этанол, попадая в мужской организм, ослабляет потенцию. Вероятны структурные нарушения половых клеток, снижение подвижности сперматозоидов. Очень опасно для мужчин употребление большого количества пива. Этот напиток содержит фитоэстрогены, угнетающие выработку тестостерона.
- Женщины. Алкоголь, проникая в организм, разрушает структуру яичников. Это может повредить фолликулы, которые находятся в яичниках с рождения. Отказ от алкоголя во время планирования снижает риск внематочной беременности на 70 %.
Совет № 11 – Подготовьтесь физически
Хорошая физическая форма будущей мамы облегчает будущую беременность. В период планирования ни в коем случае не рекомендуются тяжелые силовые нагрузки. Однако регулярное выполнение гимнастики поможет подготовить организм к предстоящим нагрузкам.
Физические упражнения при подготовке к беременности выполняются для:
- укрепления мышц живота;
- подготовки мышц спины;
- тренировки мышц тазового дна;
- разработки суставов нижних конечностей.
Во время планирования беременности полезно плавать, гулять на свежем воздухе, выбирать активные развлечения. Все это обеспечивает умеренные физические нагрузки, укрепляет организм будущей мамы.
Совет №12 – Настройтесь психологически
Будущие родители всегда испытывают беспокойство перед желанной беременностью. Это нормально, ведь после рождения малыша жизнь семьи меняется. На фоне сильного волнения в период планирования беременности у женщины может возникнуть психогенное бесплодие. Избежать этого помогут такие меры психологической подготовки:
- Чтение специальной литературы о зачатии, беременности и уходе за ребенком;
- Укрепление отношений в паре, внимательное отношение супругов друг к другу;
- Полноценный отдых, снижение уровня стресса;
- Занятия йогой для подготовки к беременности;
- Посещение специальных курсов для будущих родителей.
Психологи рекомендуют будущим родителям расслабиться и не торопить события. У совершенно здоровых пар зачатие может не наступать в течение года активных попыток. Это совершенно нормально.
Соблюдая советы врачей «Университетской клиники», будущие родители могут полноценно подготовиться к зачатию и рождению здорового малыша.
Источник
