Левосторонняя верхнедолевая пневмонии у детей
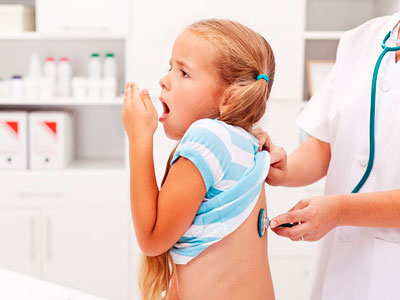
Воспаление легких или пневмония является довольно опасным заболеванием. Лечение в обязательном порядке включает антибактериальную терапию, муколитические средства и иммуномодуляторы.
Самолечение или пренебрежение медикаментами в пользу народных методов терапии или гомеопатии грозит серьезными последствиями. Заболевание имеет несколько видов и классификаций.
Статья посвящена описанию левосторонней верхнедолевой пневмонии, которая в сравнении с остальными видами воспалений встречается не так часто и имеет свои особенности. Основным отличием является то, что недуг может иметь вялотекущий характер, из-за чего затрудняется его диагностика. Затягивание лечения чревато усугублением состояния больного и развитием вторичных заболеваний на фоне основного.
Доли легкого
Что нужно знать о болезни
Воспаление легких – это патология инфекционной природы, которая возникает при ослаблении иммунитета по различным причинам. Левосторонняя верхнедолевая пневмония появляется из-за развития патогенной микрофлоры в ткани легкого, нередко является осложнением при простуде или бронхите, когда инфекция попадает в нижние отделы дыхательных путей и там начинает обильно размножаться.
Инфекционными агентами всегда являются бактерии, например, кокки (пневмо-, стафило- или стрептококки), палочковидные бактерии (кишечная, Фридлендера) и другие. При очень слабом иммунитете или иммунодефиците в легких могут развиваться микроскопические грибы, например, аспергиллы, дрожжевые грибки. В таком случае причиной пневмонии становятся микозы.
Обратите внимание. Вирусы не являются причиной левосторонней верхнедолевой пневмонии.
Факторами риска выступают вредные привычки, частые простуды, отсутствие витаминов в ежедневном рационе, занятость на вредных производствах и контакт с больным человеком. Рекомендуется в профилактических целях в периоды эпидемий избегать людных мест, усиливать иммунитет и своевременно лечить легкие заболевания респираторного характера, такие как насморк или простуда.
Симптоматика
Кашель при высокой температуре может указывать на воспаление легких
Коварность левостороннего верхнедолевого воспаления легких, как уже упоминалось выше, заключается в медленном развитии, поэтому первые признаки могут быть приняты за простуду или ОРВИ. Пациент обращается за помощью, когда его состояние существенно ухудшается.
Вначале человек испытывает легкое недомогание, но через некоторое время его состояние резко изменяется, появляются тяжелые признаки, и становится понятна серьезность недуга.
Симптоматика верхнедолевой левосторонней пневмонии детей отлична от взрослых и имеет некоторые отличия:
- Признаки у взрослых. Как правило, наличие воспалительного процесса в левой верхней доле легкого у взрослых опытному пульмонологу диагностировать не составляет труда уже при физикальном осмотре и после беседы с больным. Человек жалуется на высокую температуру, которая нередко доходит до 40 градусов, наличие сухого кашля (Больные говорят: «Постоянно давит и хочется кашлять.»), наличие болевого синдрома в зоне воспаления и отдышки. Глазные склеры приобретают слегка желтоватый оттенок, вокруг носогубных складок возможна сыпь, лицо может быть синюшного оттенка.
- Признаки у детей. Главная отличительная черта у детей в том, что симптоматика стерта, воспаление нередко протекает в латентной форме, и первые симптомы проявляются, когда инфекционный очаг уже сформирован и растет. Сначала начинает болеть горло, появляется синюшность на лице и пальцах, ребенок жалуется на головные боли. Как правило, пропадает аппетит, малыш становится раздражительным. У заболевших детей в первые три года часто появляется выраженная отдышка. Все остальные признаки такие же, как и у взрослых.
Важно. Наличие тошноты и рвоты в результате сильной интоксикации организма можно расценивать в качестве симптоматического признака верхнедолевого воспаления левого легкого.
Диагностика пневмонии
Пневмония на рентгенографии
Кроме физикальной оценки состояния больного в обязательном порядке назначаются лабораторные анализы крови и мочи, а также рентгенография, которая является отличным способом диагностики. В отдельных случаях могут понадобиться дополнительные анализы.
Ниже дана краткая инструкция по основным диагностическим методам определения левосторонней верхнедолевой пневмонии:
- Первичный осмотр. Врач (терапевт или пульмонолог) должен получить от пациента полную информацию о начале болезни и негативных симптомах, беспокоящих больного. Проводится физикальная диагностика, обращается внимание на окрас кожных покровов (при пневмонии не редко носогубной треугольник имеет синий оттенок), частоту дыхания, положение больного сидя, характер кашля. Аускультивно выслушивают легкие на предмет мелкопузырчатых хрипов, бронхиального жесткого дыхания. При верхнедолевом воспалении легких выслушивается крепитация на вершине легкого.
- Общий анализ крови при недуге показывает изменение состава. Увеличивается количество лейкоцитов и скорость оседания эритроцитов (СОЭ).
- Бак посев мокроты проводится с целью определения вида бактерий и исключения туберкулеза. По цвету выделений можно определить вид пневмонии.
- Рентген в подавляющем большинстве случаев является достоверным диагностическим методом, позволяющим диагностировать воспаление легких, определить его вид, размер и локацию инфекционного очага. На снимке в апикальной части доли левого легкого заметен диффузный усиленный легочный рисунок.
- КТ (компьютерная томография) – особый вид более мощного рентгена. В результате получается четкое и очень точное изображение легких. Минусы исследования — высокая цена и в 5 раз более сильное облучение, которое не представляет опасности. КТ назначают по особым показаниям в том случае, если обычного рентгена недостаточно.
Обратите внимание. При установлении диагноза врач должен исключить бронхит, астму, туберкулез и рак легких, поскольку симптоматика перечисленных заболеваний схожа.
Лечение
Отвар листьев мать-и-мачехи — натуральное отхаркивающее средство, полезное при пневмонии
Чем раньше начато лечение – тем лучше. Затягивать с этим нельзя, поскольку можно спровоцировать развитие сильнейших осложнений, например, абсцесса или некроза легкого, развитие сердечной и легочной недостаточности, сепсиса и других.
Заболевание может быть внебольничным и больничным, во втором случае характерно развитие пневмонии после того, как больной попал в стационар, но не ранее 48 часов после госпитализации. Внебольничная левосторонняя верхнедолевая пневмония имеет несколько категорий.
При первых двух состояние больного оценивается как несложное, поэтому лечение проводится амбулаторно, при третьем – требуется госпитализация. Четвертый тип пневмонии самый сложный – возможно, лечение будет проходить в отделении интенсивной терапии или даже реанимации. Из написанного выше понятно, что затягивать с обращением к доктору не стоит.
Несмотря на категории воспаления легких, больного нужно поместить в стационар, если:
- больной – пенсионер или ребенок до трех лет;
- при сердечной или легочной недостаточности, также при наличии других серьезных заболеваний;
- больной тяжело себя чувствует или есть риск развития осложнений.
Терапия при воспалении легких, как правило, носит комплексный характер и состоит из медикаментозного и других видов лечения.
Обратите внимание. При воспалении легких больному показан постельный режим, особая диета и обильное питье.
Лекарственная терапия
Аугментин – полусинтетический антибиотик широкого спектра действия
Главенствующее звено в лечении левосторонней верхнедолевой пневмонии занимает антибактериальная терапия. Существуют антибиотики нескольких поколений, поэтому наиболее действенными будут более новые препараты, поскольку бактерии к некоторым препаратам приобрели резистентность.
На данный момент наиболее действенны; цефтриаксон (внутримышечно), клацид или аугментин – перорально. Крайне важно, чтобы антибиотикотерапию назначал доктор, самолечение в данном случае может иметь самые негативные последствия.
Для улучшения отхождения мокроты назначают муколитики и отхаркивающие средства как синтетического (лазолван, АЦЦ, амброксол, флуимуцил) так и природного (корень солодки, проспан (на основе плюща), гербион (вытяжка подорожника) и др.) происхождения. Не менее важно назначение витаминно-минеральных комплексов и иммуномодуляторов для усиления защитных сил организма.
Другие виды лечения
При болезни нужно пить больше жидкости, липовый чай с медом понижает жар и имеет противовоспалительные свойства.
В дополнение к медикаментозной терапии хорошие результаты дают народные средства. Грудной сбор с мать-и-мачехой, алтеем лекарственным, чабрецом и корнем солодки обладает отхаркивающим и облегчающим кашель эффектами.
Не менее полезны ингаляции со смесью экстрактов прополиса, эвкалипта и календулы. Хорошо зарекомендовали себя средства на основе плюща, корня солодки, подорожника.
Особое место занимают продукты пчеловодства. Гомеопатические препараты также помогают улучшить результат при комплексном лечении.
Важно. При наличии аллергии и бронхиальной астмы использование трав и меда запрещено.
К дополнительной терапии следует отнести методы физиотерапии, указанные в нижерасположенной таблице.
Таблица. Физиотерапия при лечении воспаления легких:
| Метод | Комментарий |
Физиопроцедуры | К физиопроцедурам назначаемым при воспалении легких относятся УВЧ, электрофорез, ингаляции, облучение ультрафиолетовыми лучами, дыхание разряженным воздухом, магнитотерапия, индуктотермия. Процедуры вполне безопасны и показаны даже детям и беременным женщинам. Физиопроцедуры ускоряют лечение благодаря противовоспалительному и бактериостатическому действию, при этом в зоне воспаления усиливается кровообращение, повышается проницаемость тканей, что облегчает работу иммунной системы и ускоряет отхождение экссудата. |
ЛФК | Лечебная физкультура показана не сразу. Приступать к занятиям можно только через несколько дней после того, как прекратится лихорадка. Гимнастика улучшает кровоснабжение, усиливает дыхание и уменьшает застойные процессы. |
Дыхательная гимнастика | Может быть как самостоятельным методом, так и составляющей ЛФК. При этом ускоряется рассасывание воспалительного очага благодаря усилению дыхания и дренажа в легких. Упражнения, которые показаны на видео в этой статье можно делать дома и даже на работе после окончания больничного, что важно в первый месяц реабилитации. Дыхательная гимнастика помогает «растянуть легкие» и увеличить подвижность грудной клетки. |
Массаж | При левосторонней верхнедолевой пневмонии нельзя делать обычный массаж. Показаны дренажный, точечный, вибрационный, сегментный и вакуумный виды массажа. В данном случае выполнять процедуру должен только опытный специалист по направлению лечащего врача. Цель – улучшить крово- и лимфоток в легких, усилить выделение и отхождение экссудата, устранить застойные явления в органах дыхания. |
Диетическое питание
Для ускорения выздоровления и улучшения самочувствия рекомендуется соблюдать определенный пищевой режим, что важно с точки зрения стимуляции защитных сил организма благодаря полноценному поступлению природных витаминов, минералов и органических кислот.
Во время болезни показано:
- пить много воды, соков, киселей и компотов для разжижения мокроты;
- наличие в рационе молочнокислой продукции для нивелирования негативного влияния антибиотиков на кишечную микрофлору;
- кушать нежирные виды мяса, пить молоко, есть яйца – протеины очень важны для иммунной системы поскольку все ее компоненты состоят преимущественно из белка;
- морепродукты, в особенности морская рыба, которая богата витамином А и ценным белком, ретинол очень важен для регенерации внутреннего эпителия;
- свежие овощи, фрукты и особенно ягоды – ценнейшие источники витаминов, микроэлементов и фитонцидов – природных антибиотиков.
Важно отказаться от употребления тяжелых для желудка блюд, консервов, острой и копченой пищи, как можно меньше употреблять соленых продуктов.
Морская рыба — источник жирных кислот и витамина А, что важно для клеток легких и бронхов
Заключение
Левосторонняя верхнедолевая пневмония — это довольно серьезное и опасное заболевание, которое в случае отсутствия лечения грозит тяжелыми последствиями. При своевременном диагностировании и адекватной терапии срок лечения зависит от тяжести воспаления и может длиться от одной до трех недель включительно, при этом прогноз в подавляющем большинстве случаев благоприятный.
Многое зависит от индивидуальной реакции организма на назначенное лечение и соблюдения больным всех инструкций врача. После окончания лечения важна правильная реабилитация и профилактика, которая подразумевает отказ от вредных привычек, качественное питание, здоровой способ жизни. Повысить иммунитет и снизить частоту простудных заболеваний можно закаливанием и регулярными спортивными занятиями.
Источник
Какими симптомами проявляется левосторонняя пневмония у детей разного возраста, когда ребенка необходимо госпитализировать и какую терапию применять.
Одним из наиболее тяжелых заболеваний в педиатрической практике является левосторонняя нижнедолевая пневмония у ребенка. Это обусловлено тем, что при массивном поражении легочной ткани, отсутствии своевременной диагностики и позднем начале терапии возможно развитие дыхательной недостаточности и осложнений заболевания, которые могут приводить к инвалидизации и смерти ребенка.

Ведущими симптомами при заболевании левосторонняя пневмония у ребенка, как и при бронхопневмонии, очаговой пневмонии, являются:
- клиника интоксикации за счет реакции организма на возбудителя данной патологии;
- проявления дыхательной недостаточности, поскольку часть легкого не участвует в газообмене.
Симптомы левосторонней пневмонии у детей разного возраста
Симптомы пневмонии не являются специфичными и характерны и для других заболеваний трахеобронхиального дерева.
При пневмонии пациенты жалуются на лихорадку до 39°C и выше. Однако не стоит считать подъем температуры специфичным симптомом. Для многих вирусных инфекций – гриппа, парагриппа, – также характерно повышение температуры
Левосторонняя пневмония у ребенка в 2 года и более старшем возрасте может протекать с субфебрильной температурой.
При пневмонии значительно ухудшается общее состояние, нарастает слабость, вялость, ребенок начинает отказываться от еды.
За счет поражения не только дыхательной, но и сосудистой системы левосторонняя пневмония у ребенка в 4 года сопровождается бледностью кожи, цианозом носогубного треугольника. При массивных поражениях, например, участии в воспалении целой доли, может отмечаться яркий румянец, преимущественно на стороне поражения.
Используйте интерактивный конструктор, чтобы получить готовый протокол ведения пациента на основе последних клинических рекомендаций Минздрава РФ.
Неотъемлемым симптомом пневмонии является кашель. Он может носить разный характер: сухой, влажный, с отхождением слизисто-гнойной или ржавой мокроты.
Пациентов беспокоит боль при дыхании в пораженной стороне. За счет того, что пациент щадит поврежденное легкое, часть грудной клетки не участвует в акте дыхания.
Симптомом дыхательной недостаточности является одышка. Если частота дыхания больше возрастной нормы, то даже при отсутствии остальных признаков воспаления необходимо тщательное диагностическое обследование для установления причины.
Для новорожденных и детей первых 2-х месяцев жизни кашель при пневмонии развивается не всегда. Из-за незрелости нервной системы, дыхательных мышц, ткани легких и центров головного мозга у новорожденных детей преобладают общие симптомы.
Эквивалентом кашля является выделение пенистой мокроты изо рта. Для младенцев не характерна высокая лихорадка и может, наоборот, отмечаться пониженная температура.
Опасность нижнедолевой формы
За счет определенных анатомических особенностей (правый главный бронх шире и короче) чаще развивается правосторонняя пневмония. Узкий левый бронх приводит к затяжному течению левосторонних пневмоний.
В отличие от бронхопневмонии или очаговой пневмонии, которые разрешаются за 10-14 дней, нижнедолевые формы пневмонии чаще протекают с осложнениями и требуют лечения в стационаре.
Чтобы определить нуждается ли пациент в госпитализации, выделяют большие и малые критерии.
К большим критериям относятся:
- быстрое ухудшение рентгенологической картины – более 50% в течение 48 часов;
- развитие септического шока и необходимость использования вазопрессоров более 4-х часов;
- развитие острой почечной недостаточности;
- необходимость использования ИВЛ.
Лечение пациентов с ВП предполагает комплекс мероприятий, включающих назначение АМП, адекватную респираторную поддержку, применение по показаниям неантибактериальных ЛС и профилактику осложнений. Полный текст клинических рекомендаций смотрите в Системе Консилиум.
К малым критериям относятся:
- одышка более возрастной нормы;
- SaO2 менее 90%;
- двустороннее или многоочаговое поражение легких;
- наличие плеврального выпота или очагов деструкции в легких с формированием абсцесса;
- снижение систолического АД ниже 90 мм рт. ст.
При выявлении у пациента двух малых или одного большого признака необходима экстренная госпитализация в стационар, поскольку высок риск развития осложнений.
К ним относятся:
- абсцесс легкого;
- плеврит и эмпиема плевры;
- гнойные процессы в средостении: медиастинит, перикардит и другие;
- развитие сердечной недостаточности и сепсиса, которые могут приводить к летальному исходу.
Наиболее тяжело нижнедолевая пневмония протекает на фоне сопутствующей легочной патологии: бронхиальной астмы, муковисцидоза и др.
График работы в эпидсезон, который поможет своевременно раздать поручения и проконтролировать исполнение, смотрите в журнале «Заместитель главного врача». В статье — чек-лист «Что спросить с руководителей подразделений» и готовые образцы документов по противоэпидемическим мероприятиям, которые инспекторы одобрили при проверке ваших коллег.
Диагностика
При развитии долевых форм, когда из процесса дыхания выключается большой участок легкого, и определяются симптомы дыхательной недостаточности, диагностика несложна. На основании клиники врач легко может заподозрить воспаление и направить пациента на рентгенографию органов грудной клетки для подтверждения диагноза.
Случаи бронхопневмонии или очаговой пневмонии, которые не имеют выраженной клинической картины, а также зачастую и аускультативных феноменов за счет малых очагов поражения, в диагностике трудны.
Помогут заподозрить пневмонию:
- повторный подъем температуры;
- ухудшение общего состояния после нескольких дней улучшения;
- изменение аускультативной картины;
- появление локальных хрипов;
- притупление перкуторного звука.
Проводится лабораторная диагностика: общий анализ крови, биохимический анализ крови.
В большинстве случаев в ОАК определяется лейкоцитоз с нейтрофильным сдвигом влево, ускоренная СОЭ. При развитии воспаления легких на фоне лейкопении зачастую речь идет о вирусных пневмониях, одним из возбудителей которых может быть коронавирус.
Для идентификации возбудителя берутся мазки из носа на вирусологическое исследование и посев на флору с определением чувствительности к антибиотикам.
Диагностированная левосторонняя верхнедолевая пневмония у ребенка должна насторожить врача в плане туберкулезного процесса. При этой форме обязательна консультация фтизиатра.
Обратите внимание
Минздрав продолжает менять порядок повышения квалификации медицинских и фармработников. Как медработникам предстоит повышать квалификацию с 2021 года, разъяснили замминистра здравоохранения Татьяна Семенова и проректор РНИМУ Ольга Природова в журнале «Заместитель главного врача».
Особенности лечения
До открытия пенициллина в начале 20 века 70% пациентов с пневмонией были обречены на гибель, поскольку основным средством в лечении пневмонии является антибактериальная терапия.
При правильно подобранном антибиотике с учетом чувствительности микроорганизма, возраста пациента, сопутствующей патологии исход в лечении пневмонии в большинстве случаев благоприятный.
Препаратом выбора при лечении пневмонии является амоксициллин. Однако среди пациентов и даже врачей существует мнение о неэффективности препарата.
Тем не менее, на классического возбудителя пневмонии – пневмококка – он действует, поскольку пневмококк не вырабатывает бета-лактамаз, а резистентность преодолевается увеличением дозы до 90 мг/кг сутки (в три приема).
При развитии среднетяжелого или тяжелого течения воспалительного процесса при госпитализации пациента используется ступенчатая терапия. Назначаются комбинации:
- амоксициллин/клавулановая кислота внутривенно в сочетании с антибиотиками макролидной группы: азитромицином или кларитромицином;
- цефалоспорины 3-го поколения парентерально в сочетании с макролидами.
Антибиотики резерва: карбапенемы, цефоперазон/сульбактам, респираторные фторхинолоны.
В качестве дополнительной терапии назначают отхаркивающие препараты, муколитики, ингаляции бронходилататорами и ФТЛ.
Также важны при лечении левосторонней пневмонии у ребенка полноценное питание, гигиенический уход, при благоприятном самочувствии ребенка – прогулки на свежем воздухе.
Алгоритмы лечения, протоколы первичного приема, новые формы ИДС, памятки для пациентов и врачей — читайте и скачивайте материалы на www.provrach.ru
Источник
