Лечение внебольничной пневмонии по чучалину

Описание презентации Пневмония Практические рекомендации А. Г. Чучалин и соавт. по слайдам
 Пневмония Практические рекомендации А. Г. Чучалин и соавт. Внебольничная пневмония у взрослых: диагностика, лечение, профилактика Клин микробиол антимикроб химиотер 2010, Том 12, №
Пневмония Практические рекомендации А. Г. Чучалин и соавт. Внебольничная пневмония у взрослых: диагностика, лечение, профилактика Клин микробиол антимикроб химиотер 2010, Том 12, №
 Пневмонии – группа различных по этиологии, патогенезу, морфологической характеристике острых инфекционных (преимущественно бактериальных) заболеваний, характеризующихся очаговым поражением респираторных отделов легких с обязательным наличием внутриальвеолярной экссудации
Пневмонии – группа различных по этиологии, патогенезу, морфологической характеристике острых инфекционных (преимущественно бактериальных) заболеваний, характеризующихся очаговым поражением респираторных отделов легких с обязательным наличием внутриальвеолярной экссудации
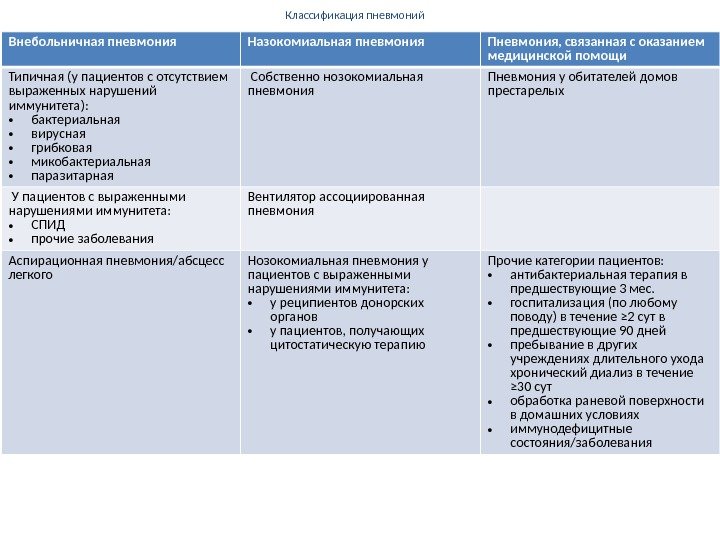 Классификация пневмоний Внебольничная пневмония Назокомиальная пневмония Пневмония, связанная с оказанием медицинской помощи Типичная (у пациентов с отсутствием выраженных нарушений иммунитета): • бактериальная • вирусная • грибковая • микобактериальная • паразитарная Собственно нозокомиальная пневмония Пневмония у обитателей домов престарелых У пациентов с выраженными нарушениями иммунитета: • СПИД • прочие заболевания Вентилятор ассоциированная пневмония Аспирационная пневмония/абсцесс легкого Нозокомиальная пневмония у пациентов с выраженными нарушениями иммунитета: • у реципиентов донорских органов • у пациентов, получающих цитостатическую терапию Прочие категории пациентов: • антибактериальная терапия в предшествующие 3 мес. • госпитализация (по любому поводу) в течение ≥ 2 сут в предшествующие 90 дней • пребывание в других учреждениях длительного ухода хронический диализ в течение ≥ 30 сут • обработка раневой поверхности в домашних условиях • иммунодефицитные состояния/заболевания
Классификация пневмоний Внебольничная пневмония Назокомиальная пневмония Пневмония, связанная с оказанием медицинской помощи Типичная (у пациентов с отсутствием выраженных нарушений иммунитета): • бактериальная • вирусная • грибковая • микобактериальная • паразитарная Собственно нозокомиальная пневмония Пневмония у обитателей домов престарелых У пациентов с выраженными нарушениями иммунитета: • СПИД • прочие заболевания Вентилятор ассоциированная пневмония Аспирационная пневмония/абсцесс легкого Нозокомиальная пневмония у пациентов с выраженными нарушениями иммунитета: • у реципиентов донорских органов • у пациентов, получающих цитостатическую терапию Прочие категории пациентов: • антибактериальная терапия в предшествующие 3 мес. • госпитализация (по любому поводу) в течение ≥ 2 сут в предшествующие 90 дней • пребывание в других учреждениях длительного ухода хронический диализ в течение ≥ 30 сут • обработка раневой поверхности в домашних условиях • иммунодефицитные состояния/заболевания
 Внебольничная пневмония острое заболевание, возникшее во внебольничных условиях, т. е. вне стационара или позднее 4 недель после выписки из него, или диагностированное в первые 48 ч от момента госпитализации, или развившееся у пациента, не находившегося в домах сестринского ухода/отделениях длительного медицинского наблюдения ≥ 14 суток; сопровождающееся симптомами инфекции нижних отделов дыхательных путей (лихорадка, кашель, выделение мокроты, возможно гнойной, боль в грудной клетке, одышка) и рентгенологическими признаками свежих очагово-инфильтративных изменений в легких при отсутствии очевидной диагностической альтернативы.
Внебольничная пневмония острое заболевание, возникшее во внебольничных условиях, т. е. вне стационара или позднее 4 недель после выписки из него, или диагностированное в первые 48 ч от момента госпитализации, или развившееся у пациента, не находившегося в домах сестринского ухода/отделениях длительного медицинского наблюдения ≥ 14 суток; сопровождающееся симптомами инфекции нижних отделов дыхательных путей (лихорадка, кашель, выделение мокроты, возможно гнойной, боль в грудной клетке, одышка) и рентгенологическими признаками свежих очагово-инфильтративных изменений в легких при отсутствии очевидной диагностической альтернативы.
 Патогенез 1. аспирация секрета ротоглотки; 2. вдыхание аэрозоля, содержащего микроорганизмы; 3. гематогенное распространение микроорганизмов из внелегочного очага инфекции (эндокардит с поражением трикуспидального клапана, септический тромбофлебит); 4. непосредственное распространение инфекции из соседних пораженных органов (например, при абсцессе печени) или в результате инфицирования при проникающих ранениях грудной клетки.
Патогенез 1. аспирация секрета ротоглотки; 2. вдыхание аэрозоля, содержащего микроорганизмы; 3. гематогенное распространение микроорганизмов из внелегочного очага инфекции (эндокардит с поражением трикуспидального клапана, септический тромбофлебит); 4. непосредственное распространение инфекции из соседних пораженных органов (например, при абсцессе печени) или в результате инфицирования при проникающих ранениях грудной клетки.
 Этиология ВП 1. в 30– 50% случаев заболевания — пневмококк (Streptococcus pneumoniae) 2. от 8 до 30% случаев заболевания: Chlamydophila pneumoniae, Mycoplasma pneumoniae, Legionella pneumophila. 3. Редко — 3– 5%: Haemophilus influenzae, Staphylococcus aureus, Klebsiella pneumoniae, еще реже – другие энтеробактерии. 4. В очень редких случаях ВП может вызывать Pseudomonas aeruginosa (у больных муковисцидозом, при наличии бронхоэктазов).
Этиология ВП 1. в 30– 50% случаев заболевания — пневмококк (Streptococcus pneumoniae) 2. от 8 до 30% случаев заболевания: Chlamydophila pneumoniae, Mycoplasma pneumoniae, Legionella pneumophila. 3. Редко — 3– 5%: Haemophilus influenzae, Staphylococcus aureus, Klebsiella pneumoniae, еще реже – другие энтеробактерии. 4. В очень редких случаях ВП может вызывать Pseudomonas aeruginosa (у больных муковисцидозом, при наличии бронхоэктазов).
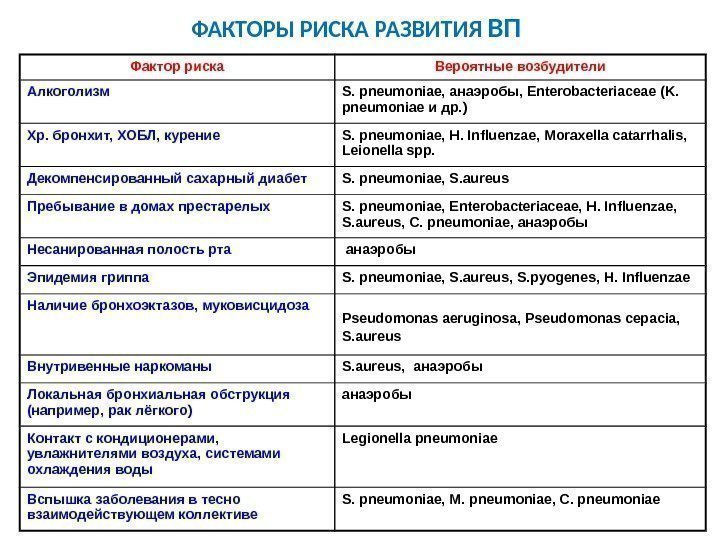 ФАКТОРЫ РИСКА РАЗВИТИЯ ВП Фактор риска Вероятные возбудители Алкоголизм S. pneumoniae, анаэробы, Enterobacteriaceae (K. pneumoniae и др. ) Хр. бронхит, ХОБЛ, курение S. pneumoniae, H. Influenzae, Moraxella catarrhalis, Leionella spp. Декомпенсированный сахарный диабет S. pneumoniae, S. aureus Пребывание в домах престарелых S. pneumoniae, Enterobacteriaceae, H. Influenzae, S. aureus, C. pneumoniae, анаэробы Несанированная полость рта анаэробы Эпидемия гриппа S. pneumoniae, S. aureus, S. pyogenes, H. Influenzae Наличие бронхоэктазов, муковисцидоза Pseudomonas aeruginosa, Pseudomonas cepacia, S. aureus Внутривенные наркоманы S. aureus, анаэробы Локальная бронхиальная обструкция (например, рак лёгкого) анаэробы Контакт с кондиционерами, увлажнителями воздуха, системами охлаждения воды Legionella pneumoniae Вспышка заболевания в тесно взаимодействующем коллективе S. pneumoniae, M. pneumoniae, C. pneumoniae
ФАКТОРЫ РИСКА РАЗВИТИЯ ВП Фактор риска Вероятные возбудители Алкоголизм S. pneumoniae, анаэробы, Enterobacteriaceae (K. pneumoniae и др. ) Хр. бронхит, ХОБЛ, курение S. pneumoniae, H. Influenzae, Moraxella catarrhalis, Leionella spp. Декомпенсированный сахарный диабет S. pneumoniae, S. aureus Пребывание в домах престарелых S. pneumoniae, Enterobacteriaceae, H. Influenzae, S. aureus, C. pneumoniae, анаэробы Несанированная полость рта анаэробы Эпидемия гриппа S. pneumoniae, S. aureus, S. pyogenes, H. Influenzae Наличие бронхоэктазов, муковисцидоза Pseudomonas aeruginosa, Pseudomonas cepacia, S. aureus Внутривенные наркоманы S. aureus, анаэробы Локальная бронхиальная обструкция (например, рак лёгкого) анаэробы Контакт с кондиционерами, увлажнителями воздуха, системами охлаждения воды Legionella pneumoniae Вспышка заболевания в тесно взаимодействующем коллективе S. pneumoniae, M. pneumoniae, C. pneumoniae
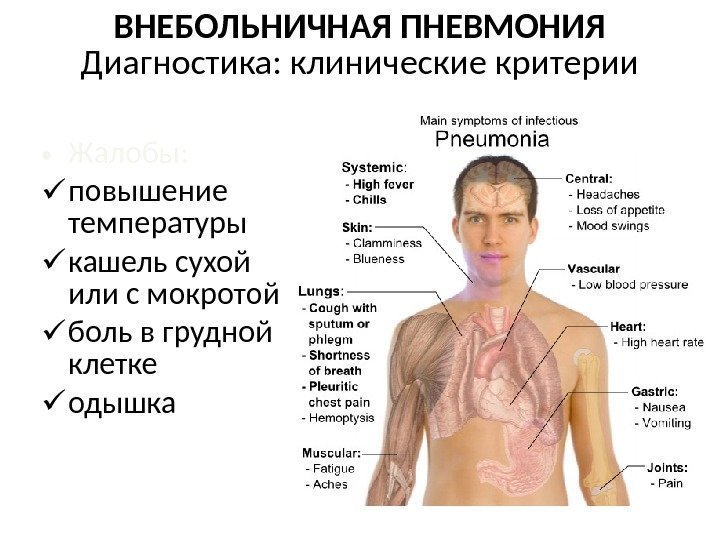 ВНЕБОЛЬНИЧНАЯ ПНЕВМОНИЯ Диагностика: клинические критерии • Жалобы: повышение температуры кашель сухой или с мокротой боль в грудной клетке одышка
ВНЕБОЛЬНИЧНАЯ ПНЕВМОНИЯ Диагностика: клинические критерии • Жалобы: повышение температуры кашель сухой или с мокротой боль в грудной клетке одышка
 Диагноз ВП является определенным при наличии у больного рентгенологически подтвержденной очаговой инфильтрации легочной ткани и, по крайней мере, двух клинических признаков из числа следующих: • острая лихорадка в начале заболевания (температура >38, 0 °С); • кашель с мокротой; • физические признаки (фокус крепитации и/или мелкопузырчатые хрипы, жесткое бронхиальное дыхание, укорочение перкуторного звука); • лейкоцитоз >10 9 /л и/или палочкоядерный сдвиг (>10%)
Диагноз ВП является определенным при наличии у больного рентгенологически подтвержденной очаговой инфильтрации легочной ткани и, по крайней мере, двух клинических признаков из числа следующих: • острая лихорадка в начале заболевания (температура >38, 0 °С); • кашель с мокротой; • физические признаки (фокус крепитации и/или мелкопузырчатые хрипы, жесткое бронхиальное дыхание, укорочение перкуторного звука); • лейкоцитоз >10 9 /л и/или палочкоядерный сдвиг (>10%)
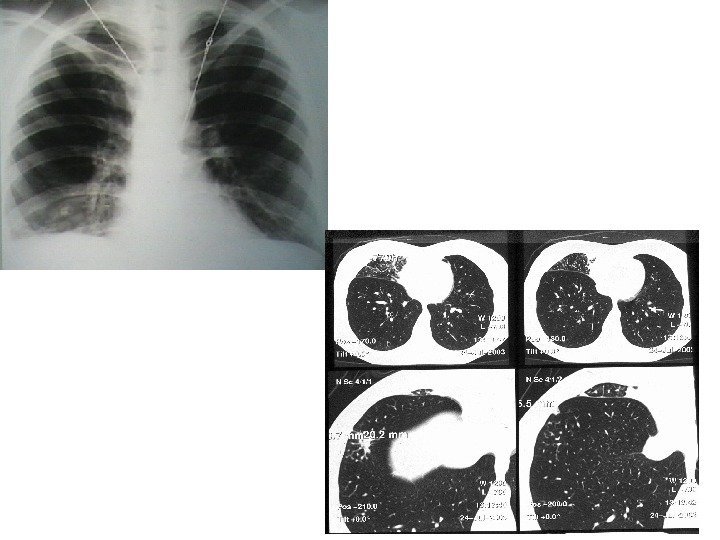
 Осложнения ВП • плевральный выпот • эмпиема плевры • деструкция/абсцедирование легочной ткани; • острый респираторный дистресс-синдром; • острая дыхательная недостаточность; • септический шок; • вторичная бактериемия, сепсис, гематогенные очаги отсева; • перикардит, миокардит; • нефрит и др
Осложнения ВП • плевральный выпот • эмпиема плевры • деструкция/абсцедирование легочной ткани; • острый респираторный дистресс-синдром; • острая дыхательная недостаточность; • септический шок; • вторичная бактериемия, сепсис, гематогенные очаги отсева; • перикардит, миокардит; • нефрит и др
 ОПРЕДЕЛЕНИЕ СТЕПЕНИ ТЯЖЕСТИ ПНЕВМОНИИ 1. Нарушение сознания ( C onfusion) 2. Частота дыхания ≥ 30/мин ( R espiratory rate) 3. Систолическое АД <90 или диастолическое АД 65 лет ( 65 )Прогностическая шкала Британского торакального общества (CRB-65) 0 баллов 1 группа — летальность 1, 2% амбулаторное лечение 1 -2 балла 2 группа — летальность 8, 15% наблюдение и оценка в стационаре 3 -4 балла 3 группа — летальность 31% неотложная госпитализация
ОПРЕДЕЛЕНИЕ СТЕПЕНИ ТЯЖЕСТИ ПНЕВМОНИИ 1. Нарушение сознания ( C onfusion) 2. Частота дыхания ≥ 30/мин ( R espiratory rate) 3. Систолическое АД <90 или диастолическое АД 65 лет ( 65 )Прогностическая шкала Британского торакального общества (CRB-65) 0 баллов 1 группа — летальность 1, 2% амбулаторное лечение 1 -2 балла 2 группа — летальность 8, 15% наблюдение и оценка в стационаре 3 -4 балла 3 группа — летальность 31% неотложная госпитализация
 Госпитализация при подтвержденном диагнозе ВП показана при наличии как минимум одного из нижеследующих признаков.
Госпитализация при подтвержденном диагнозе ВП показана при наличии как минимум одного из нижеследующих признаков.
 Госпитализация Данные физикального обследования : частота дыхания ≥ 30/мин; САД <90 мм рт. ст. ; ДАД ≤ 60 мм рт. ст. ; частота сердечных сокращений ≥ 125/мин; температура <35, 5 °С или ≥ 39, 9 °С; нарушение сознания
Госпитализация Данные физикального обследования : частота дыхания ≥ 30/мин; САД <90 мм рт. ст. ; ДАД ≤ 60 мм рт. ст. ; частота сердечных сокращений ≥ 125/мин; температура <35, 5 °С или ≥ 39, 9 °С; нарушение сознания
 Госпитализация Лабораторные данные: количество лейкоцитов периферической крови 20, 0× 109/л; Sa. O 2 <92% (по данным пульсоксиметрии), Ра. О 2 50 мм рт. ст. при дыхании комнатным воздухом; гематокрит <30% или гемоглобин 176, 7 мкмоль/л или азот мочевины >7, 0 ммоль/л метаболическим ацидозом (р. Н <7, 35), коагулопатия
Госпитализация Лабораторные данные: количество лейкоцитов периферической крови 20, 0× 109/л; Sa. O 2 <92% (по данным пульсоксиметрии), Ра. О 2 50 мм рт. ст. при дыхании комнатным воздухом; гематокрит <30% или гемоглобин 176, 7 мкмоль/л или азот мочевины >7, 0 ммоль/л метаболическим ацидозом (р. Н <7, 35), коагулопатия
 Госпитализация Рентгенологические данные: пневмоническая инфильтрация, локализующаяся более чем в одной доле; наличие полости (полостей) распада; плевральный выпот; быстрое прогрессирование очагово-инфильтративных изменений в легких (увеличение размеров инфильтрации >50% в течение ближайших 2 суток); внелегочные очаги инфекции (менингит, септический артрит и др. ); сепсис или полиорганная недостаточность
Госпитализация Рентгенологические данные: пневмоническая инфильтрация, локализующаяся более чем в одной доле; наличие полости (полостей) распада; плевральный выпот; быстрое прогрессирование очагово-инфильтративных изменений в легких (увеличение размеров инфильтрации >50% в течение ближайших 2 суток); внелегочные очаги инфекции (менингит, септический артрит и др. ); сепсис или полиорганная недостаточность
 Госпитализация 1. Невозможность адекватного ухода и выполнения всех врачебных предписаний в домашних условиях. 2. Вопрос о предпочтительности стационарного лечения ВП может быть рассмотрен в следующих случаях: . возраст старше 60 лет; . наличие сопутствующих заболеваний (хронический бронхит/ХОБЛ, бронхоэктазы, злокачественные новообразования, сахарный диабет, хроническая почечная недостаточность, застойная сердечная недостаточность, хронический алкоголизм, наркомания, выраженный дефицит массы тела, цереброваскулярные заболевания); . неэффективность стартовой антибактериальной терапии; . беременность; . желание пациента и/или членов его семьи
Госпитализация 1. Невозможность адекватного ухода и выполнения всех врачебных предписаний в домашних условиях. 2. Вопрос о предпочтительности стационарного лечения ВП может быть рассмотрен в следующих случаях: . возраст старше 60 лет; . наличие сопутствующих заболеваний (хронический бронхит/ХОБЛ, бронхоэктазы, злокачественные новообразования, сахарный диабет, хроническая почечная недостаточность, застойная сердечная недостаточность, хронический алкоголизм, наркомания, выраженный дефицит массы тела, цереброваскулярные заболевания); . неэффективность стартовой антибактериальной терапии; . беременность; . желание пациента и/или членов его семьи
 Неотложная госпитализация в ОИТ. 1. тахипноэ ≥ 30/мин; 2. систолическое артериальное давление 4 ч; 6. острая почечная недостаточность
Неотложная госпитализация в ОИТ. 1. тахипноэ ≥ 30/мин; 2. систолическое артериальное давление 4 ч; 6. острая почечная недостаточность
 НОЗОКОМИАЛЬНАЯ ПНЕВМОНИЯ Нозокомиальная (госпитальная, внутрибольничная) пневмония развивается через 48 и более часов после госпитализации при отсутствии инкубационного периода на момент поступления больного в стационар. НП, связанная с ИВЛ (НП ивл ), развивается не ранее, чем через 48 часов от момента интубации и начала проведения ИВЛ при отсутствии признаков легочной инфильтрации на момент интубации
НОЗОКОМИАЛЬНАЯ ПНЕВМОНИЯ Нозокомиальная (госпитальная, внутрибольничная) пневмония развивается через 48 и более часов после госпитализации при отсутствии инкубационного периода на момент поступления больного в стационар. НП, связанная с ИВЛ (НП ивл ), развивается не ранее, чем через 48 часов от момента интубации и начала проведения ИВЛ при отсутствии признаков легочной инфильтрации на момент интубации
 НОЗОКОМИАЛЬНАЯ ПНЕВМОНИЯ этиология Основные возбудители • Enterobacteriaceae (25 -35% случаев) • Proteus aerugenosa (25 -35% случаев) • Staphylococcus aureus (15 -35% случаев) • Анаэробы (обычно в сочетании с грамотрицательными бактериями) (10 -30% случаев) • Haemophilus influenzae (10 -20% случаев) • Streptococcus pneumoniae (10 -20% случаев) • В 50% случаев – микст-инфекция
НОЗОКОМИАЛЬНАЯ ПНЕВМОНИЯ этиология Основные возбудители • Enterobacteriaceae (25 -35% случаев) • Proteus aerugenosa (25 -35% случаев) • Staphylococcus aureus (15 -35% случаев) • Анаэробы (обычно в сочетании с грамотрицательными бактериями) (10 -30% случаев) • Haemophilus influenzae (10 -20% случаев) • Streptococcus pneumoniae (10 -20% случаев) • В 50% случаев – микст-инфекция
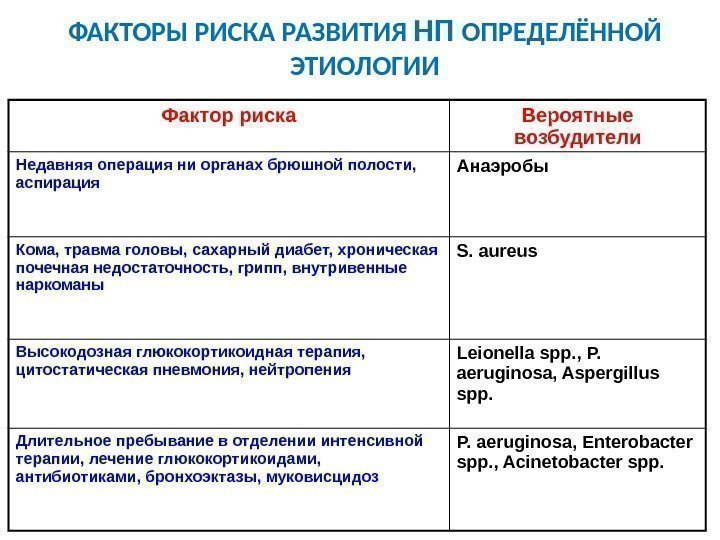 ФАКТОРЫ РИСКА РАЗВИТИЯ НП ОПРЕДЕЛЁННОЙ ЭТИОЛОГИИ Фактор риска Вероятные возбудители Недавняя операция ни органах брюшной полости, аспирация Анаэробы Кома, травма головы, сахарный диабет, хроническая почечная недостаточность, грипп, внутривенные наркоманы S. aureus Высокодозная глюкокортикоидная терапия, цитостатическая пневмония, нейтропения Leionella spp. , P. aeruginosa, Aspergillus spp. Длительное пребывание в отделении интенсивной терапии, лечение глюкокортикоидами, антибиотиками, бронхоэктазы, муковисцидоз P. aeruginosa, Enterobacter spp. , Acinetobacter spp.
ФАКТОРЫ РИСКА РАЗВИТИЯ НП ОПРЕДЕЛЁННОЙ ЭТИОЛОГИИ Фактор риска Вероятные возбудители Недавняя операция ни органах брюшной полости, аспирация Анаэробы Кома, травма головы, сахарный диабет, хроническая почечная недостаточность, грипп, внутривенные наркоманы S. aureus Высокодозная глюкокортикоидная терапия, цитостатическая пневмония, нейтропения Leionella spp. , P. aeruginosa, Aspergillus spp. Длительное пребывание в отделении интенсивной терапии, лечение глюкокортикоидами, антибиотиками, бронхоэктазы, муковисцидоз P. aeruginosa, Enterobacter spp. , Acinetobacter spp.
 ОСНОВНЫЕ ВОЗБУДИТЕЛИ АСПИРАЦИОННОЙ ПНЕВМОНИИ Внебольничная АП • Streptococcus pneumoniae • Haemophilus influenzae • Staphylococcus aureus Больничная АП • Грамотрицательная микрофлора
ОСНОВНЫЕ ВОЗБУДИТЕЛИ АСПИРАЦИОННОЙ ПНЕВМОНИИ Внебольничная АП • Streptococcus pneumoniae • Haemophilus influenzae • Staphylococcus aureus Больничная АП • Грамотрицательная микрофлора
 ФАКТОРЫ, ПРЕДРАСПОЛАГАЮЩИЕ К АСПИРАЦИИ • Угнетение сознания (алкогольное или наркотическое опьянение, эпилептические припадки, ОНМК, ЧМТ, наркоз, передозировка лекарств) • Дисфагия (стриктуры, опухоли или дивертикулы пищевода, пищеводно-трахеальные свищи, недостаточность кардии, ГЭРБ) • Неврологические заболевания (рассеянный склероз, болезнь Паркинсона, миастения, псевдобульбарный паралич) • Механические нарушения защитных барьеров (назогастральный зонд, эндотрахеальная интубация, трахеостомия, ЭГДС) • Повторная рвота • Анестезия глотки
ФАКТОРЫ, ПРЕДРАСПОЛАГАЮЩИЕ К АСПИРАЦИИ • Угнетение сознания (алкогольное или наркотическое опьянение, эпилептические припадки, ОНМК, ЧМТ, наркоз, передозировка лекарств) • Дисфагия (стриктуры, опухоли или дивертикулы пищевода, пищеводно-трахеальные свищи, недостаточность кардии, ГЭРБ) • Неврологические заболевания (рассеянный склероз, болезнь Паркинсона, миастения, псевдобульбарный паралич) • Механические нарушения защитных барьеров (назогастральный зонд, эндотрахеальная интубация, трахеостомия, ЭГДС) • Повторная рвота • Анестезия глотки
 ОСНОВНЫЕ ВОЗБУДИТЕЛИ ПНЕВМОНИИ У БОЛЬНЫХ С ИММУНОДЕФИЦИТОМ У больных со СПИДом • При CD 4+>200/мм³ Streptococcus pneumoniae, Haemophilus influenzae • При CD 4+<200/мм³ Pneumocystus carinii, P. aeruginosa/ Cryptococcus spp. , Aspergillus spp. , Mycobacterium kansasii У наркоманов • S. aureus У реципиентов донорских органов и костного мозга • Cytomegalovirus
ОСНОВНЫЕ ВОЗБУДИТЕЛИ ПНЕВМОНИИ У БОЛЬНЫХ С ИММУНОДЕФИЦИТОМ У больных со СПИДом • При CD 4+>200/мм³ Streptococcus pneumoniae, Haemophilus influenzae • При CD 4+<200/мм³ Pneumocystus carinii, P. aeruginosa/ Cryptococcus spp. , Aspergillus spp. , Mycobacterium kansasii У наркоманов • S. aureus У реципиентов донорских органов и костного мозга • Cytomegalovirus
 Антибактериальная терапия внебольничной пневмонии у амбулаторных пациентов Группа Наиболее частые возбудители Препараты выбора Нетяжелая ВП у пациентов без сопутствующих заболеваний, не принимавших за последние 3 мес. АМП ≥ 2 дней S. Pneumoniae M. pneumoniae C. pneumoniae H. influenzae Амоксициллин внутрь или Макролид внутрь* Нетяжелая ВП у пациентов с сопутствующими заболеваниями и/или принимавшими за последние 3 мес. АМП ≥ 2 дней S. pneumoniae H. influenzae C. pneumoniae S. aureus Enterobacteriaceae Амоксициллин/клавуланат Амоксициллин/сульбактам внутрь ± макролид внутрь или Респираторный фторхинолон (левофлоксацин, моксифлоксацин, гемифлоксацин) внутрь
Антибактериальная терапия внебольничной пневмонии у амбулаторных пациентов Группа Наиболее частые возбудители Препараты выбора Нетяжелая ВП у пациентов без сопутствующих заболеваний, не принимавших за последние 3 мес. АМП ≥ 2 дней S. Pneumoniae M. pneumoniae C. pneumoniae H. influenzae Амоксициллин внутрь или Макролид внутрь* Нетяжелая ВП у пациентов с сопутствующими заболеваниями и/или принимавшими за последние 3 мес. АМП ≥ 2 дней S. pneumoniae H. influenzae C. pneumoniae S. aureus Enterobacteriaceae Амоксициллин/клавуланат Амоксициллин/сульбактам внутрь ± макролид внутрь или Респираторный фторхинолон (левофлоксацин, моксифлоксацин, гемифлоксацин) внутрь
 Антибактериальная терапия внебольничной пневмонии у госпитализированных пациентов Пневмония нетяжелого течения S. pneumoniae H. Influenzae C. Pneumoniae S. aureus Enterobacteriaceae Бензилпенициллин в/в, в/м ± макролид внутрь Ампициллин в/в, в/м ± макролид внутрь Амоксициллин/клавуланат в/в ± макролид внутрь Амоксициллин/сульбактам в/в, в/м ± макролид Цефотаксим в/в, в/м ± макролид внутрь Цефтриаксон в/в, в/м ± макролид внутрь Эртапенем в/в, в/м ± макролид внутрь Респираторный фторхинолон (левофлоксацин, моксифлоксацин) в/в Пневмония тяжелого течения S. pneumoniae Legionella spp. S. aureus Enterobacteriaceae Амоксициллин/клавуланат в/в + макролид в/в Цефотаксим в/в+ макролид в/в Цефтриаксон в/в+ макролид в/в Эртапенем в/в + макролид в/в или Респираторный фторхинолон (левофлоксацин, моксифлоксацин) в/в + цефотаксим, цефтриаксон в/в
Антибактериальная терапия внебольничной пневмонии у госпитализированных пациентов Пневмония нетяжелого течения S. pneumoniae H. Influenzae C. Pneumoniae S. aureus Enterobacteriaceae Бензилпенициллин в/в, в/м ± макролид внутрь Ампициллин в/в, в/м ± макролид внутрь Амоксициллин/клавуланат в/в ± макролид внутрь Амоксициллин/сульбактам в/в, в/м ± макролид Цефотаксим в/в, в/м ± макролид внутрь Цефтриаксон в/в, в/м ± макролид внутрь Эртапенем в/в, в/м ± макролид внутрь Респираторный фторхинолон (левофлоксацин, моксифлоксацин) в/в Пневмония тяжелого течения S. pneumoniae Legionella spp. S. aureus Enterobacteriaceae Амоксициллин/клавуланат в/в + макролид в/в Цефотаксим в/в+ макролид в/в Цефтриаксон в/в+ макролид в/в Эртапенем в/в + макролид в/в или Респираторный фторхинолон (левофлоксацин, моксифлоксацин) в/в + цефотаксим, цефтриаксон в/в
 ОТХАРКИВАЮЩИЕ СРЕДСТВА • Амброксол внутрь по 30 мг 3 р/сут. в течение 2 сут. , далее по 30 мг 2 р/сут. ; в ингаляциях по 2 -3 мл раствора на одну ингаляцию 1 -2 р/сут. 7 -10 сут. или • Ацетилцистеин внутрь по 200 мг 3 р/сут. 7 -10 сут. ; в ингаляциях по 2 мл 20% раствора на одну ингаляцию 2 -4 р/сут. 7 -10 сут. или • Бромгексин внутрь по 8 -16 мг 3 р/сут. 7 -10 сут. ; в/м или в/в по 16 мг 2 -3 р/сут. 7 -10 сут. или • Карбоцистеин внутрь по 750 мг 3 р/сут. 7 -10 сут.
ОТХАРКИВАЮЩИЕ СРЕДСТВА • Амброксол внутрь по 30 мг 3 р/сут. в течение 2 сут. , далее по 30 мг 2 р/сут. ; в ингаляциях по 2 -3 мл раствора на одну ингаляцию 1 -2 р/сут. 7 -10 сут. или • Ацетилцистеин внутрь по 200 мг 3 р/сут. 7 -10 сут. ; в ингаляциях по 2 мл 20% раствора на одну ингаляцию 2 -4 р/сут. 7 -10 сут. или • Бромгексин внутрь по 8 -16 мг 3 р/сут. 7 -10 сут. ; в/м или в/в по 16 мг 2 -3 р/сут. 7 -10 сут. или • Карбоцистеин внутрь по 750 мг 3 р/сут. 7 -10 сут.
 Критерии адекватности антибактериальной терапии ВП • температура <37, 5 °С; • отсутствие интоксикации; • отсутствие дыхательной недостаточности (частота дыхания менее 20 в минуту); • отсутствие гнойной мокроты; • количество лейкоцитов в крови <10× 109/л, нейтрофилов <80%, юных форм <6%; • отсутствие отрицательной динамики на рентгенограмме.
Критерии адекватности антибактериальной терапии ВП • температура <37, 5 °С; • отсутствие интоксикации; • отсутствие дыхательной недостаточности (частота дыхания менее 20 в минуту); • отсутствие гнойной мокроты; • количество лейкоцитов в крови <10× 109/л, нейтрофилов <80%, юных форм <6%; • отсутствие отрицательной динамики на рентгенограмме.
Источник
Внебольничная пневмония – инфекционное заболевание, которое характеризуется воспалительным процессом в лёгких. Заболевание чаще всего развивается во время эпидемий гриппа и острых респираторно-вирусных инфекций. Пациентов с лёгким течением воспаления лёгких можно лечить амбулаторно. При средней и тяжёлой степени пневмонии их госпитализируют в клинику терапии.
В Юсуповской больнице работают профессора и врачи высшей категории, являющиеся ведущими специалистами в области пульмонологии. Для диагностики заболевания используют инновационные методы обследования, позволяющие идентифицировать возбудителя, локализацию и распространённость патологического процесса, степень тяжести заболевания. Врачи индивидуально подходят к лечению каждого пациента, назначают наиболее эффективные современные препараты, обладающие минимальной выраженностью побочных эффектов.

Причины внебольничной пневмонии
Внебольничные пневмонии условно разделяют на 3 группы:
- воспаление лёгких, не требующее госпитализации;
- пневмонии, требующие госпитализации больных в стационар;
- пневмонии, требующие госпитализации пациентов в отделения интенсивной терапии.
В клинике терапии работают опытные врачи и медицинские сёстры. Они внимательно относятся к каждому пациенту. Палаты оснащены кондиционерами, позволяющими обеспечить комфортные температурный режим. Пациенты получают полноценное, богатое белками и углеводами питание и обеспечены индивидуальными средствами гиены.
Пациентов с тяжёлой пневмонией госпитализируют в отделение реанимации и интенсивной терапии. Врачи-реаниматологи круглосуточно наблюдают за функционированием дыхательной и сердечно-сосудистой системы, определяют уровень насыщения крови кислородом. При наличии показаний проводят искусственную вентиляцию лёгких, используя стационарные и переносные аппараты экспертного класса.
Различают следующие виды внебольничной пневмонии: пневмония у пациентов без нарушения иммунитета и воспаление лёгких у пациентов с нарушением иммунитета на фоне развёрнутой стадии СПИДа или других заболеваний, связанных с нарушением иммунной системы.
Аспирационная пневмония развивается у пациентов с нарушением глотания. Рвотные массы могут попасть в дыхательные пути при нарушении сознания, инсульте, острой черепно-мозговой травме, во время эпилептического приступа.
Внебольничная пневмония развивается при попадании микроорганизмов в дыхательные пути. Различают следующие пути инфицирования при пневмонии:
- микроаспирация содержимого ротоглотки;
- вдыхание аэрозоля, содержащего микроорганизмы;
- гематогенное распространение микроорганизмов из очагов инфекции, расположенных вне лёгких;
- распространение инфекции из соседних органов.
Воспаление лёгких развивается в случае ослабления специфической или неспецифической защиты, большого количества бактерий, проникших в альвеолярную часть лёгких или проникновение микроорганизмов, обладающих повышенной агрессивностью.
Наиболее частым возбудителем внебольничной пневмонии с лёгким течением является пневмококк. В настоящее время большое значение возникновения воспаления лёгких придаётся наличию и лечению микоплазме и хламидиям, гемофильной палочке и грамнегативным энтеробактериям, вирусам и легионелле. У больных с аспирационной пневмонией более характерными возбудителями являются грамотрицательные энтеробактерии и анаэробная микрофлора.
Симптомы и диагностика внебольничной пневмонии
Воспаление лёгких (внебольничная пневмония) проявляется такими клиническими симптомами, как слабость, утомляемость, тошнота, отсутствие аппетита, нарушение сознания. Пациентов беспокоит кашель с выделением мокроты, боль в грудной клетке.
При осмотре пациента врач может выявить цианоз, отставание одной половины грудной клетки во время дыхания. Во время перкуссии определяется укорочение звука над очагом поражения. При аускультации выслушивается ослабленное или бронхиальное дыхание, крепитация, сухие или влажные хрипы.
Диагноз «пневмония» без рентгенологических признаков воспаления лёгких неправомерный. Врачи Юсуповской больницы делают рентгенографию лёгких в двух проекциях или крупнокадровую флюорографию. Если клиническая картина не соответствует рентгенологическим данным, проводят компьютерную томографию.
Целью микробиологического исследования при внебольничной пневмонии является выделение возбудителя из очага инфекции. В общем анализе крови повышается количество лейкоцитов и скорость оседания эритроцитов.
Диагноз пневмонии считается установленным, если у пациента на фоне выявления на рентгенограмме инфильтрата в легочной ткани имеется не менее двух клинических признаков:
- острое начало заболевания с высокой температурой тела;
- кашель с отделением мокроты;
- физикальные признаки уплотнения легочной ткани;
- лейкоцитоз.
Лечение и профилактика внебольничной пневмонии
Большая часть пациентов имеющих признаки внебольничной пневмонии может лечиться в амбулаторных условиях. Антибиотик выбирают эмпирически, до получения результатов микробиологического исследования, поскольку любая задержка антибактериальной терапии пневмоний сопровождается повышенным риском развития осложнений.
Выбор стартовой терапии зависит от тяжести заболевания и клинических признаков воспаления лёгких. Для лечения лёгкой формы пневмонии в амбулаторных условиях врачи назначают пероральный амоксициллин и амоксициллина клавуланат. При подозрении на пневмонию, вызванную атипичными возбудителями, используют пероральные макролиды или респираторные фторхинолоны (левофлоксацин, моксифлоксацин).
В клинике терапии пульмонологи назначают комплексное лечение внебольничной пневмонии. Показаниями к парентеральной антибактериальной терапии являются:
- нарушение сознания;
- тяжёлая пневмония;
- нарушение глотательного рефлекса;
- функциональные или анатомические причины нарушенного всасывания.
При нетяжёлой пневмонии врачи используют амоксициллина клавуланат, ампициллин, парентеральные цефалоспорины II и III поколений. Альтернативными препаратами являются внутривенные макролиды или респираторные фторхинолоны. При подозрении на аспирационную пневмонию назначают амоксициллина клавуланат или комбинацию b-лактамов с клиндамицином или метронидазолом.
При тяжёлой пневмонии применяют комбинацию цефалоспоринов III поколения и макролидов. Альтернативным режимом является сочетание фторхинолонов с цефалоспоринами III поколения. После получения адекватного ответа на парентеральное введение антибактериальных препаратов переходят на пероральные антибиотики.
Профилактика пневмонии включает в себя комплекс специфических и неспецифических мер. Для предотвращения воспаления лёгких, необходимо соблюдать режим труда и отдыха, проветривать рабочие и жилые помещения несколько раз в день в течение 30 минут, регулярно делать влажную уборку, полноценно питаться. Рекомендуется заниматься спортом, делать дыхательную гимнастику, отказаться от курения и злоупотребления алкоголем, своевременно проводить санацию очагов хронической инфекции. Вакцинация от пневмококковой инфекции проводится пожилым людям с сопутствующей патологией, повышающей риск возникновения заболевания. Для этого используется вакцина «Пневмо 23» (производство Франция).
Внебольничная пневмония у детей
Внебольничные пневмонии часто встречаются в педиатрической практике. Воспаление лёгких у детей вызывают бактерии, вирусы, грибы, паразиты. Довольно часто в мокроте встречается смешанная микрофлора. По распространённости патологического процесса различают очаговую, очагово-сливную, сегментарную, полисегментарную, долевую и интерстициальную пневмонию.
Наиболее частыми симптомами пневмонии у детей является повышение температуры тела, озноб, потеря аппетита, кашель, учащение или нарушение дыхания. Иногда детей беспокоит боль в грудной клетке, возникает рвота. При перкуссии определяется локальное укорочение перкуторного звука, во время аускультации выслушивается ослабленное или бронхиальное дыхание, мелкопузырчатые влажные хрипы или крепитация.
В анализе крови определяется выраженный лейкоцитоз и высокая скорость оседания эритроцитов. На рентгенограмме видна однородная инфильтрация. Для пневмококковой пневмонии характерна гомогенная тень, имеющая чёткие границы, а при воспалении лёгких, вызванном микоплазмой, тень неоднородная, без чётких границ.
Лечение внебольничной пневмонии у большинства детей может быть организовано дома. Показаниями для госпитализации являются:
- возраст до 6 месяцев;
- тяжёлое течение внебольничной пневмонии;
- наличие тяжёлых фоновых заболеваний;
- отсутствие условий для лечения на дому;
- отсутствие положительной динамики в течение 48 часов антибактериальной терапии.
Выбор антибактериальной терапии проводится индивидуально. После установки диагноза врачи назначают наиболее эффективные и безопасные антибиотики в возрастных дозах. Детям интраназально или лицевой маской подают кислород, проводят инфузионную терапию, назначают препараты, снижающие температуру тела, муколитики, бронхолитики, антигистаминные средства, пробиотики. Эффективными являются физиотерапевтические процедуры, лечебная физкультура.
Запишитесь на приём к пульмонологу, позвонив по телефону. В Юсуповской больнице работают профессора и врачи высшей категории. Они лечат пациентов с внебольничной пневмонией как на дому, так и в клинике. Индивидуальный подход к лечению каждого пациента, использование инновационных методов терапии позволяет уменьшить длительность пребывания пациентов в стационаре ускорить процесс выздоровления.
Источник
