Лечение пролежней при рассеянном склерозе


К сожалению, больным рассеянным склерозом и людям, которые за ними ухаживают, иногда приходится сталкиваться с таким неприятным явлением как пролежни и опрелости.
Пролежень — это участок некроза (омертвения) кожи, мягких тканей, который образуется вследствие нарушений кровообращения в местах, подвергающихся постоянному механическому давлению.
Тяжелобольные рассеянным склерозом вынуждены продолжительное время находится в одной позе (лежать или сидеть). В результате в местах, в которых костные выступы соприкасаются с сидением инвалидной коляски либо с постелью, возникает ишемия (недостаточное кровоснабжение вследствие сдавления сосудов), нарушается питание кожи и, как следствие, образуются участки некроза.
Среди причин, которые могут привести к образованию пролежней можно назвать и трение. При перемещении (например, смене позы, соскальзывании со слишком высоко поднятого изголовья) возникает трение о поверхность, к примеру простыни. Трение ,особенно в том случае, если кожа влажная, может привести к ее повреждению.
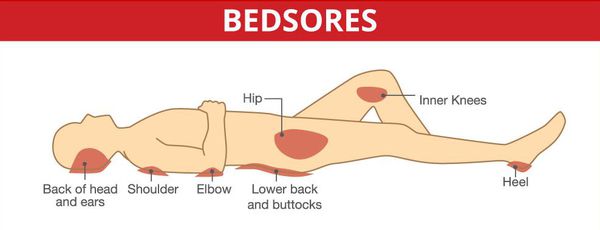
Чаще всего пролежни локализуются в области ягодиц, крестца, лопаток, пяток, локтей, ребер, иногда затылка.
Существует несколько факторов, которые могут увеличить риск образования пролежней. Среди них:
- Нарушения чувствительности;
- Недержание мочи или кала;
- Плохое питание;
- Ожирение либо, напротив, истощение;
- Сухость кожи и/или обезвоживание;
- Влажная кожа;
- Курение;
- Диабет, анемия, сердечно-сосудистые заболевания;
- Когнитивные расстройства.
Различают четыре степени пролежней:
I степень — площадь поражения небольшая, кожа теплая на ощупь, покрасневшая, после нажатия кожа не приобретает свой естественный оттенок;
II степень — отмечается нарушение целостности наружных кожных покровов, пролежень выглядит, как красно-розовая, отечная рана; иногда на этой стадии пролежень может выглядеть, как пузырь с жидкостью;
III степень — некроз распространяется на глубокие слои кожи и жировой клетчатки, язва выглядит как кратер и может иметь неприятный запах;
IV степень — поражаются все мягкие ткани, обнажаются сухожилия и надкостница
Профилактика пролежней
В отношении пролежней, принцип «лучше предупредить, чем лечить», весьма актуален. Поэтому постарайтесь придерживаться целого ряда правил, которые во многих случаях помогут избежать образования пролежней:
Положение больного
Если больной может самостоятельно менять позу, то это необходимо делать как можно чаще (не реже одного раза в 15 минут). Приподнимайтесь на руках или локтях в коляске, просто наклоняйтесь вперед и в стороны, — все что угодно, но не сидите в одном положении.
Если вы вынуждены пользоваться инвалидной коляской и для смены положения вам необходима помощь, то менять позу в сидячем положении необходимо не реже одного раза в час. При постельном режиме положение тела должно меняться каждые два часа (в том числе и ночью). С тем, чтобы уменьшить давление на область крестца, и избежать соскальзывания, головной конец кровати не должен быть поднят больше, чем на 45 градусов.
Следите за тем, чтобы на постельном белье (простынях) не было складок, швов, заплаток и т.п. Белье должно быть мягким, ни в коем случае не накрахмаленным (в таком случае, даже предпочтительнее пользоваться стареньким, застиранным бельем). При смене белья (которую необходимо проводить каждые два дня) не выдергивайте и не тащите белье из-под больного, особенно, если оно мокрое.
Постарайтесь по возможности применять специальные противопролежневые матрацы и круги. Смысл их использования заключается в увеличении площади соприкосновения поверхности, на которой сидит или лежит человек с поверхностью тела, и, следовательно уменьшении давления.
Если вы ухаживаете за больным, не оставляйте его в неудобном положении, а слабого пациента не пытайтесь усадить или придать ему полусидящее положение, т.к. его мышечной силы не хватает на удержание в этом положении, и он начнет сползать.
Уход за кожей
Необходимо ежедневно проверять состояние кожных покровов у тяжело больных рассеянным склерозом с целью выявления ранних признаков образования пролежней.
Общее правило гласит: сухую кожу нужно увлажнять , а влажную –подсушивать. Помните, что спиртосодержащие средства и камфорный спирт, можно использовать только у пациентов с жирной кожей. При уходе используйте мягкие губки с тем, чтобы не травмировать кожу.
Как можно чаще проводите туалет промежности: частички кала, моча — сильные раздражители. Помните, что при недостатке жидкости (ограничениях в питье), моча становится более концентрированной, следовательно сильнее раздражает кожу. При недержании мочи и/или кала кожа подвергается дополнительному воздействию влаги и бактерий. Используйте специальные средства (памперсы, специальные прокладки), в некоторых случаях, может потребоваться их более частая смена.
Лечение пролежней
Пролежни — достаточно серьезное осложнение рассеянного склероза, чреватое, порой, весьма тревожными последствиями. Поэтому при первых признаках образования пролежня не занимайтесь самолечением, а обратитесь к специалисту, который назначит адекватное лечение.
Опрелости
Еще одна проблема, которая, как правило, возникает при недостаточном или плохом уходе за больными рассеянным склерозом — опрелости. Опрелость — это воспаление, которое возникает в местах соприкосновения кожных покровов (в кожных складках) в результате длительного увлажняющего влияния продуктов кожной секреции (кожного сала, пота), при недостаточной вентиляции воздуха в области кожных складок, недостаточном просушивании кожного покрова после купания или обтирания. Места образования опрелостей:
- Складки между пальцами рук и стоп;
- Складки между ягодицами;
- Пахово-бедренные складки;
- Область подмышечных впадин;
- Под молочной железой у женщин;
- В складках шеи и живота у людей с ожирением;
Профилактика опрелостей
Опрелости, как правило, появляются в жаркое время года, при повышенном потоотделении.
Поэтому меры профилактики опрелостей направлены на устранение причин, их вызывающих:
- Ежедневно промывайте естественные складки кожи и тщательно их высушивайте;
- Ежедневно устраивайте воздушные ванны для складок кожи: лежите с отведенными в сторону руками, прокладывайте между пальцами ноги/ или рук небольшие валики так, чтобы пальцы были раздвинуты;
- Устраните причины повышенного потоотделения. Например, используйте одежду и постельное белье из натуральных тканей, не вызывающих потения, рационально одевайтесь. Если вы ухаживаете за больным рассеянным склерозом соблюдайте комфортную температуру в помещении, где находится больной, не перекутывайте его ;
- При недержании мочи/кала чаще меняйте памперсы или специальные прокладки.
Источник

Рассеянный склероз (РС) – тяжелое хроническое аутоиммунное заболевание, характеризующееся появлением очагов демиелинизации – повреждений миелиновой оболочки нервных волокон. Это поражение объясняет симптомы рассеянного склероза и их постепенное развитие, что влияет на качество жизни, приводит к серьезным осложнениям болезни.
Возможные осложнения
Лечение рассеянного склероза затруднено, ведь нужно учесть множество аспектов болезни. Поэтому вероятность осложнения высока. Многое зависит от локализации очага поражения: в головном или спинном мозге. Тем не менее есть ряд осложнений, характерных для больных.
Ограничение физических возможностей
Ранние признаки рассеянного склероза могут быть стерты, но иногда пациенты замечают изменения физической активности. Объяснить это можно нарушением прохождения импульса от мышц к мозгу. В первую очередь, это повышенная утомляемость. Если раньше было легко преодолеть подъем по лестнице или дорогу от дома до работы, то постепенно эта задача становится трудновыполнимой. Развиваются парезы, ограничивающие движения, со временем теряется возможность тренировать мышцы, что необходимо для сохранения двигательной активности. Прогрессирование пареза и параличей – причина, приводящая к необходимости использования вспомогательных средств передвижения. Нарушения двигательной активности приводят к раннему изнашиванию суставов позвоночника, что только ухудшает ситуацию. Для того чтобы двигаться, людям с РС приходится прилагать больше усилий даже для элементарных движений. Общую ситуацию осложняют побочные эффекты, связанные с приемом препаратов от рассеянного склероза.
Изменения психики
В этом вопросе не все так однозначно. Лишь у четверти пациентов изменения в психике напрямую связаны с РС. В остальных случаях депрессия, частые перепады настроения связаны лишь с осознанием болезни и возможными прогнозами, ее сложным течением и лечением. Несмотря на все усилия по лечению, вылечить РС невозможно, удается лишь сдерживать его прогрессию. За несколько дней до обострения пациенты отмечают повышенную раздражительность, смену настроения. На поздних стадиях развития болезни возможны нарушения концентрации внимания, трудности с письмом и счетом. В редких случаях может изменяться личность и проявляться слабоумие.
Инфекционные осложнения
Ограничения подвижности – предрасполагающий фактор для инфекционных осложнений. К числу типичных осложнений относят:
- инфекции мочевыводящих путей, что можно объяснить неполным опорожнением мочевого пузыря;
- пневмонии, из-за застойных явлений и нарушений вентиляции легких скопившаяся слизь может стать питательной средой для развития бактерий;
- образование пролежней – язв на коже, которые инфицируются, и в тяжелых случаях могут стать причиной сепсиса.
Дает ли РС инвалидность
РС часто приводит к инвалидности, однако при установлении группы могут возникнуть сложности, что объясняется большим количеством и разнообразием симптомов. Даже одна и та же клиническая форма может протекать по-разному. Поэтому группа устанавливается на основании нарушений двигательной активности:
- I группа выставляется при ярко выраженных двигательных расстройствах;
- II группа дается при выраженных расстройствах двигательной системы;
- III группа дается, когда у человека сохраняется трудоспособность, присутствуют двигательные расстройства в легкой или умеренной форме.
Сроки перехода к инвалидности варьируются: у одних пациентов двигательные нарушения проявляются в первые годы после начала заболевания, у других – гораздо позже. Известны случаи, когда инвалидность была присвоена спустя десятилетия и больше.
Профилактика
До сих пор нет единого мнения, что именно приводит к развитию рассеянного склероза, но определены предрасполагающие факторы. И как раз их устранение – средство профилактики при имеющейся предрасположенности. Этих рекомендаций нужно придерживаться и при появлении первых признаков рассеянного склероза:
- Образ жизни
Это ключевой фактор, помогающий предотвратить развитие РС. В первую очередь, это обеспечение достаточной физической нагрузки, главное – чтобы она была постоянной, но злоупотреблять тренировками не стоит. Важно отказаться от вредных привычек, избегать стресса, эмоционального перенапряжения.
- Питание
В рационе должно присутствовать большое разнообразие фруктов, овощей, зелени. Нужно ограничить потребление животных жиров, их лучше заменить на блюда с высоким содержанием Омега-3 кислот, то есть растительными маслами, жирной рыбой. Из рациона необходимо исключить сладости, острое, копченое, жирные сыры, а также красное мясо.
- Профилактика инфекционных заболеваний
Инфекции любого типа, даже обычные ОРВИ – сигнал, активизирующий иммунную систему, а ведь ее чрезмерная активность поражает миелиновую оболочку нервов. В соответствии с этим профилактика инфекций поможет избежать осложнений и быстрого прогрессирования болезни. Прогноз РС – заболевание, которое постоянно прогрессирует, но скорость его развития сильно варьируется.
Прогноз
заболевания зависит от множества факторов: образа жизни, своевременной диагностики и начатого лечения. Однако острая форма РС, которая регистрируется у одного из четырех пациентов, может сократить продолжительность жизни на 4-6 лет. Однако это скорее исключение, чем правило. И при соблюдении рекомендаций врача, правильно подобранной терапии, продолжительность жизни не уменьшается. И если диагноз был выставлен человеку в возрасте 35-40 лет, есть все шансы прожить полноценно и активно до 70 лет, а то и больше.
Текст: Юлия Лапушкина.
Читайте также

БРУКСИЗМ (ПАРАФУНКЦИЯ ЖЕВАТЕЛЬНЫХ МЫШЦ)
Сокращение или спазм жевательных или височных…
Источник
Инфекции и моторные нарушения — частые осложнения рассеянного склероза.
Рассеянный склероз проявляется широким спектром симптомов, которые поражают разные органы и системы. К примеру, при этом заболевании часто поражается мышечная система, что приводит к нарушениям координации, спазмам мышц и слабости. Кроме того, поражение мышц приводит к затруднению глотания и жевания, и даже может отразиться на функции кишечника и мочевого пузыря.
Но эти симптомы — только начало. При отсутствии адекватного лечения рассеянный склероз может быть чреват опасными для жизни осложнениями.
Инфекционные осложнения рассеянного склероза
Казалось бы, удивительно, но у пациентов с рассеянным склерозом риск инфекций гораздо выше. При рассеянном склерозе почти у 80% пациентов отмечаются нарушения функции мочевого пузыря. У некоторых из них имеет место недержание мочи, а у других, наоборот — затруднение опорожнения мочевого пузыря.
При неполном опорожнении мочевого пузыря в застоявшейся моче могут развиваться бактерии и грибки, что приводит к серьезным заболеваниям почек и мочевыводящих путей — пиелонефриту и его осложнениям (сморщенной почке, артериальной гипертензии, абсцессу почки и др.). В худшем случае может возникнуть сепсис — проникновение инфекции в кровоток. Фактически, сепсис — самое грозное осложнение рассеянного склероза, согласно статистике.
Иногда у пациентов с рассеянным склерозом отмечаются затруднения глотания и жевания. В результате этого пища и жидкость может попадать в дыхательные пути, а также затрудняется отхаркивание легочного секрета. Осложнением этого может стать так называемая аспирационная пневмония, которая развивается при попадании инородного тела в дыхательные пути или легкие.
При рассеянном склерозе может также отмечаться слабость дыхательной мускулатуры, что снижает способность самоочищения дыхательных путей, и повышает риск застоя в легких и возникновения инфекционных осложнений (аспирационной пневмонии).
Другие осложнения рассеянного склероза
Несмотря на мышечную патологию, пациенты с рассеянным склерозом не всегда несколько беспомощны и могут самостоятельно ходить. Однако, большинство таких пациентов нуждается в костылях, ходунках, трости и т. д. Кроме того, перечисленные выше осложнения встречаются также у тех пациентов, которые не потеряли трудоспособность.
Например, мышечная слабость и нарушение координации могут повышать риск физической травмы в результате падений. У пациентов, которые не могут передвигаться, и которые вынуждены постоянно лежать в постели или сидеть в кресле, имеется риск образования пролежней. Поэтому в таких случаях важно регулярно проводить осмотр всего тела на предмет поражения кожных покровов, которые могут быть первыми признаками пролежней. Пролежни — опасное осложнение рассеянного склероза у обездвиженных пациентов, так как зачастую трудно поддаются лечению и несут риск сепсиса.
Кроме того, малоподвижность у таких пациентов также ведет к мышечной слабости и атрофии мышц. Помимо прочего, пониженная подвижность и снижение моторики пациента ведет к риску остеопороза, что увеличивает вероятность переломов, особенно в связи с тем, что такие пациенты часто подвержены падениям.
Применение кортикостероидов, которые назначаются в лечении рассеянного склероза, также приводит к развитию остеопороза.
Рассеянный склероз и депрессия
Исследователи не совсем понимают, какова связь между рассеянным склерозом и депрессией. С одной стороны, депрессия может быть прямым последствием проявлений рассеянного склероза. Так как при рассеянном склерозе страдает миелиновая оболочка нервных волокон, это может иметь последствия при поражении определенных отделов мозга, отвечающих за поведенческие изменения у человека.
При рассеянном склерозе также могут отмечаться изменения в нейроэндокринной системе, что отражается на секреции гормона серотонина, а это в свою очередь может проявляться в виде депрессии.
С другой стороны, депрессия может быть результатом тех изменений, которые происходят с пациентом при рассеянном склерозе.
Помимо прочего, препарат интерферон, который может применяться в лечении этого заболевания, также способен депрессию.
Депрессия встречается часто у пациентов с рассеянным склерозом, примерно в 40-60% случаев. Она встречается в два раза чаще у пациентов этой категории в сравнении с пациентами, страдающими другими хроническими заболеваниями. Кроме того, у пациентов с рассеянным склерозом депрессия имеет более выраженную интенсивность, чем у пациентов с другими хроническими неврологическими заболеваниями.
Записаться в Центр неврологии:
- по телефону: +7 925 191 50 55
- заполнить форму: ЗАЯВКА НА ЛЕЧЕНИЕ
- получить консультацию по электронной почте surgery@rusmedserv.com
- адрес клиники: Москва, Нагорная ул., 17 к 6
+7 (495) 506 61 01 –
ЗАПРОС в КЛИНИКУ
Источник
Дата публикации 5 сентября 2018Обновлено 23 июля 2019
Определение болезни. Причины заболевания
Рассеянный склероз (РС) является одним из частых хронических аутоиммунных заболеваний центральной нервной системы (ЦНС).
Распространенность РС высока и делится на зоны с высокой, умеренной и низкой встречаемости заболевания. Высокая распространённость отмечена в Северной Америке и Северо-Западной Европе.
В мире выявлено около 2 млн больных РС. В нашей стране в различных областях количество заболвших РС колеблется от 2 до 70 больных на 100 000 человек, причём значительно реже болезнь встречается в Средней Азии и Закавказье. В крупных промышленных районах и городах заболеваемость выше, чем в сельской местности, у лиц мужского и женского пола она одинакова.
Характерные черты:
- начало болезни в молодом возрасте, обычно между 20 и 35 годами (в отдельных случаях заболевают люди и более молодого, и более старшего возраста);
- многосимтомность;
- полиморфизм (многообразность) проявлений;
- прогрессирующее течение с весьма типичной наклонностью к ремиссиям и новым обострениям.[1][2]
Причина возникновения РС точно не установлена. Высказывалось мнение об инфекционной природе этого заболевания. Такое предположение основывается на случае острого развития заболевания с повышением температуры и свойственными инфекционным заболеваниям изменениям ликвора и крови, а также патоморфологических данных.
В настоящее время известно, что возбудителем РС может являться нейтропный фильтрующийся вирус, идентичный вирусу рассеянного энцефаломиелита.
В основе демиелинизации (избирательного поражения головного мозга) лежит аутоиммунный процесс. Пути передачи инфекции не выяснены. Заражения непосредственно от больного не происходит. Возможность контактного пути распространения болезни следует считать маловероятным.[3][4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы рассеянного склероза
При всём многообразии и изменчивости расстройств, свойственных РС, можно выделить основную, наиболее частую, типичную его форму—цереброспинальную.
Обычно заболевание цереброспинальной формой РС начинается в молодом возрасте. Эта форма характеризуется:
- сочетанием пирамидных и мозжечковых расстройств;
- нередким поражением зрительных нервов;
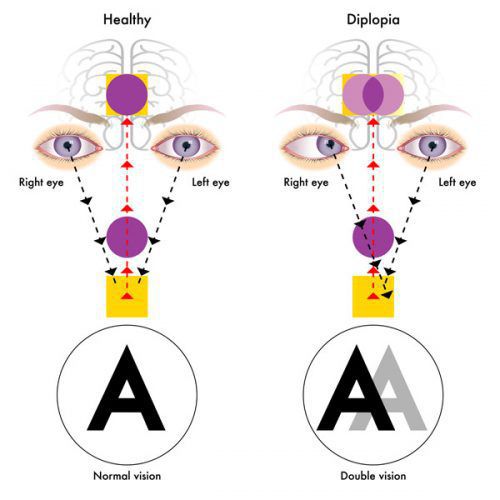
- иногда преходящей диплопией (раздвоение видимых объектов);
- ремиттирующим течением (повторные ремиссии).
Развитие пирамидных и мозжечковых расстройств обусловлено частым образованием очагов воспаления в боковых столбах спинного мозга, мозговом стволе и ножках мозжечка.
Наиболее ранними симптомами являются:
- утрата брюшных рефлексов;
- утомляемость и слабость ног;
- лёгкое интенционное дрожание в руках;
- нистагм (неконтролируемое ритмичное движение глаз).
Офтальмологические проявления
Нередко начальным изолированным расстройством является поражение зрения, развивающееся по типу так называемого ретробульбарного неврита (острое воспаление зрительного нерва). При этом возникает слепота или скотома (слепой участок в поле зрения) того или иного глаза.

Поскольку процесс локализуется не в соске зрительного нерва, а в его стволе (ретробульбарно), то на глазном дне в течение иногда довольно длительного срока изменений не обнаруживается.
При значительном поражении поперечника зрительного нерва утрачивается прямая реакция зрачка слепого глаза на свет при сохранённой реакции сужения его в случае освещения другого глаза (содружественная реакция зрачка).
Для ретробульбарного неврита при РС характерно выпадение центральных полей зрения (центральная скотома), так как бляшки развиваются обычно внутри ствола зрительного нерва. В отличие от этого при ретробульбарном неврите сифилитической этиологии или при воспалении придаточных полостей носа чаще наблюдается концентрическое сужение полей зрения, так как воспалительный процесс развивается с наружной поверхности зрительного нерва — с его оболочек.
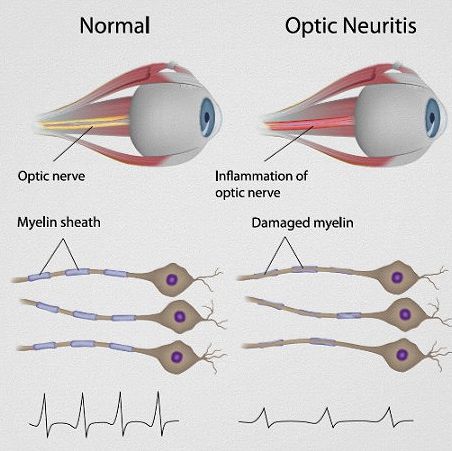
Через известный срок при РС обнаруживаются изменения глазного дна — побледнение соска зрительного нерва (атрофия). Типичным для РС является преимущественное побледнение височных половин сосков зрительных нервов. Утрата зрения может быть полной или частичной, одно- или двусторонней. Через некоторое время обычно наступает улучшение, но процесс может и нарастать. Двусторонняя слепота отмечается редко.
Мозжечковые и пирамидные расстройства
Наиболее ранними мозжечковыми расстройствами является:
- интенционное дрожание в руках, обнаруживаемое при пальце-носовой пробе;
- расстройство почерка;
- нистагм глазных яблок при отведении в стороны.
Резко выраженный нистагм (иногда не только горизонтальный, но и вертикальный или ротаторный), зависящий от пораженпя мозжечка, расстройства речи (скандированная речь) и дрожание головы или туловища являются уже признаком далеко зашедшего процесса.
Развиваются и другие мозжечковые симптомы — адиадохокинез (невозможность быстрой смены противоположных движений — сгибания или вращения), шаткая походка и др.
Иногда, наряду с выраженными симптомами пирамидного поражения, отмечаются и симптомы поражения периферического двигательного неврона: утрата сухожильных рефлексов конечностей, атрофии мышц.
Нарушения чувствительности не столь выражены, как двигательные расстройства. Своеобразной парестезией (ощущение жжения, мурашек, покалывания) при РС является возникающее при резком сгибании головы к груди ощущение электрического тока, как бы пробегающего по позвоночнику вниз, с иррадиацией в ноги, иногда в руки. В некоторых случаях наблюдаются нарушения суставно-мышечного и вибрационного чувства в нижних конечностях. Значительно реже расстраивается поверхностная чувствительность.
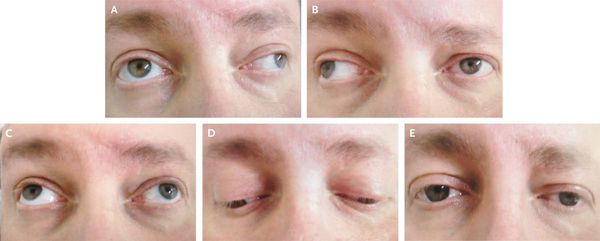
Из черепномозговых нервов, кроме зрительных, чаще поражаются отводящий и глазодвигательный нервы. Паралич глазных мышц обычно имеет преходящий характер и выражается лишь диплопией, которая может быть начальным симптомом заболевания.
Нередки поражения тройничного, лицевого и подъязычного нервов. Развитие склеротических бляшек в надъядерных отделах кортико-нуклеарного пути может стать причиной возникновения псевдобульбарного синдрома, а в мозговом стволе — развития бульбарных симптомов (симптомы поражения черепных нервов).
Нарушения функций тазовых органов являются нередкими симптомами РС. Встречаются следующие нарушения:
- императивные (внезапные и неподавляемые) позывы, учащения, задержки мочи и стула;
- недержание, неполное опорожнение мочевого пузыря, приводящее к уросепсису — характерны для боле поздних стадий.
Нередки нарушения функции половой системы. Эти проблемы могут одновременно являться функциональными нарушениями тазовых органов, а также могут быть самостоятельными симптомами.
Психические нарушения редки. Деменция и выраженные формы психического расстройства свойственны лишь поздним периодам заболевания и обусловлены множественными и распространенными очагами в коре и подкорковых образованиях больших полушарий.
Патогенез рассеянного склероза
Для того, чтобы понять механизм развития РС, необходимо ознакомиться с патологической анатомией данного заболевания.
При микроскопическом исследовании обнаруживаются заметные и достаточно характерные изменения, выявляемые с наибольшим постоянством в спинном мозгу, мозговом стволе и полушариях головного мозга. Видны множественные бляшки различной величины (от точечных до весьма массивных, которые, к примеру, занимают весь поперечник спинного мозга), рассеянные преимущественно в белом веществе. Такая множественность и разбросанность очаговых изменений и определяет название болезни.
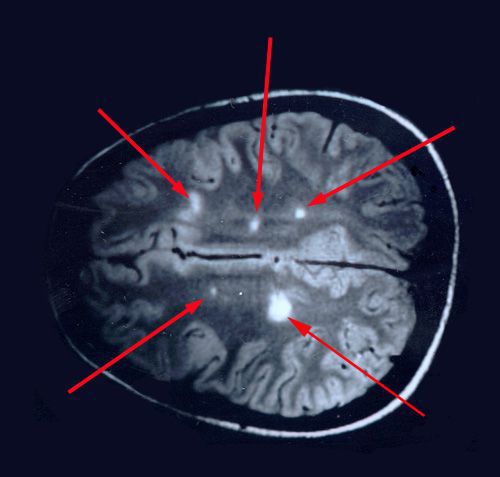
Отдельные бляшки имеют округлую форму, они нередко сливаются и создают изменения сложных очертаний. Цвет бляшек на разрезе розовато-серый (недавно образовавшиеся очаги) или серый, желтоватый (старые очаги).
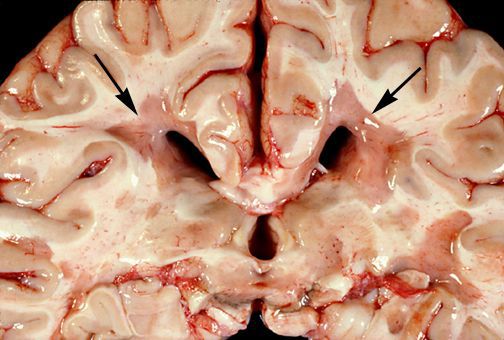
При разрезе бляшки определяется их большая плотность по сравлению с нормальной мозговой тканью. Эти уплотнения, склерозирование бляшек дало возможность охарактеризовать заболевание как склероз.
При микроскопии на первый план выступают изменения миелиновых волокон. В области очага, бляшки, в белом веществе наблюдаются в той или иной степени распад миелиновой оболочки, покрывающей нервные волокна центральных проводников, причём осевой цилиндр нередко остаётся неповреждённым.
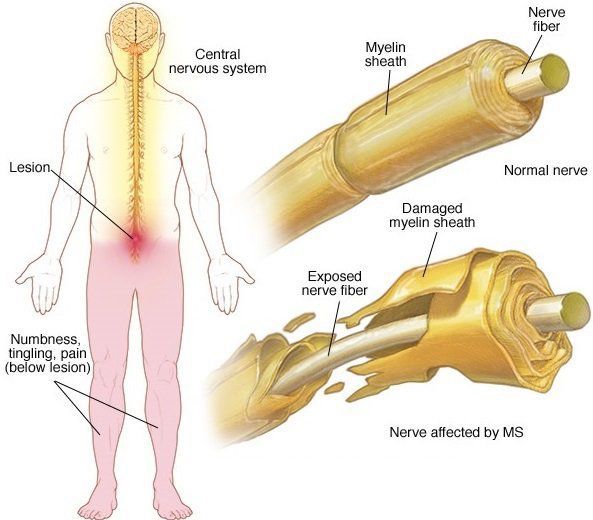
В остром периоде, при наличии отёка и инфильтрации, в очаге поражения нарушается проводимость по нервным волокнам. В дальнейшем, при условии гибели осевых цилиндров, возникают необратимые, стойкие выпадения.
После периода острого воспаления оказывается, что осевые цилиндры частично сохраняют свою целостность и проводимость, иногда даже наблюдается ремиелинизация нервных волокон. В результате наблюдается не только ремиссия, но даже и вполне удовлетворительное восстановление отдельных утраченных ранее функций, что очень характерно для РС.
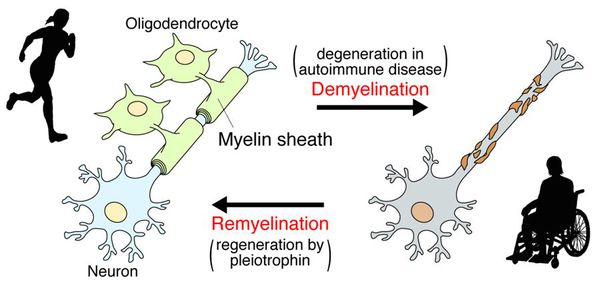
Образование новых воспалительных очагов определяет ухудшение и возникновение новых симптомов.[2][5]
Классификация и стадии развития рассеянного склероза
Строгой и общепринятой классификации РС нет. Некоторые авторы предлагают подразделять РС по клиническому течению, другие по локализации процесса.[9]
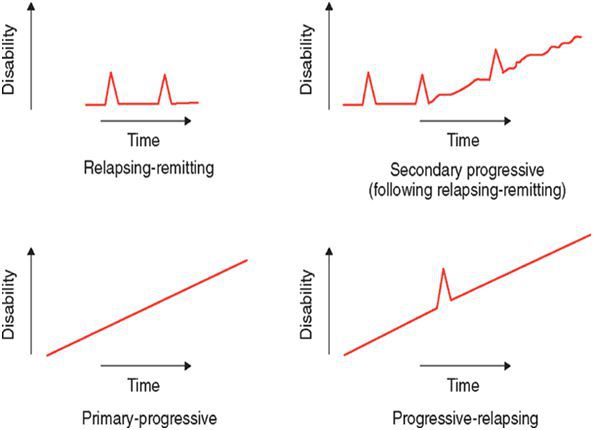
По характеру течения выделяют:
- ремитирующую форму — характеризуется редкими обострениями, чередующимися с ремиссиями, иногда длящимися годами, причём поражённые участки мозга восстанавливаются как частично, так и полностью;
- первично прогрессирующую — незаметное начало и медленное, но необратимое нарастание симптоматики;
- вторично-прогрессирующую — сначала напоминает ремитирующую, но на поздних стадиях характерен переход в прогрессирующую форму;
- прогрессирующе-ремитирующую — редкая форма, когда заболевание, начинаясь с ремитирующего течения, переходит в первично-прогрессирующее.
По локализации поражения мозга:
- церебральная — страдает пирамидная система;
- стволовая — наиболее тяжёлая форма РС, быстро приводящая больного к инвалидности;
- мозжечковая — церебеллярные нарушения, часто сочетается с поражением ствола мозга;
- оптическая — страдает зрительная система;
- спинальная — поражается спинной мозг, возникают тазовые расстройства и спастический нижний парапарез;
- цереброспинальная форма — наиболее распространённая, характеризуется большим количеством склеротических бляшек в головном и спинном мозге, клинически выявляются мозжечковые и церебральные нарушения, патология зрительной, вестибулярной и глазодвигательной систем.
По стадиям РС делят на:
- острую стадию, которая длиться первые две недели обострения;
- подострую, длящуюся два месяца от начала обострения и является переходной стадией к хроническому прогрессированию заболевания;
- стадию стабилизации, при которой в течение трёх месяцев не наблюдается обострений.
Осложнения рассеянного склероза
Серьёзными осложнениями, особенно при спинальных формах, являются пролежни и глубокие нарушения тазовых органов.
Неблагоприятно могут протекать также острые и подострые случаи с поражением жизненно важных отделов мозгового ствола.
Неврологический статус пациента напрямую зависит от его иммунитета. Зачастую появляется повышенная утомляемость, развивается мышечная слабость, головокружение. В стадии прогрессирования отмечается атаксия (нарушение координации и произвольных движений), значительное уменьшение физических и особенно двигательных возможностей конечностей с развитием спастики (двигательные нарушения в связи с повышенным тонусом мышц).
Весьма часто резко снижается острота зрения, теряется чёткость изображения, уменьшаются поля зрения, происходит искажение цветов, диплопия, развивается амблиопия и стабизм (косоглазие).
У пациентов зачастую возникает раздражительность, неустойчивость настроения, в некоторых случаях эйфория, неадекватное отношение к своему состоянию.
При РС нередки когнитивные нарушения — снижение памяти, концентрации внимания, нарушение пространственной ориентации.
Также при РС появляются тазовые нарушения — задержка мочеиспускания и длительные запоры, впоследствии больной теряет возможность контролировать процессы опорожнения кишечника и мочевого пузыря. В результате неполного опорожнения мочевого пузыря возникают урологические заболевания, вплоть до уросепсиса.
Вышеперечисленные осложнения требуют особого внимания, так как именно они могут стать причиной смертельного исхода для больного.[15][16]
Диагностика рассеянного склероза
При вероятном РС, наряду с полным неврологическим осмотром, необходимо проводить исследование головного и спинного мозга при помощи МРТ. Этот способ исследования является наиболее информативным дополнительным методом диагностики. С его помощью можно обнаружить участки изменённой плотности в белом веществе головного мозга (очаги демиелинизации и глиоз).[10]
Исследование зрительных вызванных потенциалов, применяемое для определения степени сохранности некоторых проводящих путей, может также являться одним ранних диагностических критериев.
При изучении ликвора информативным считается метод изоэлектрического фокусирования спинномозговой жидкости, позволяющий выделить олигоклональные группы IgG.
Для диагностики РС широко используются критерии, предложенные Международной экспертной группой.[11]
| Клиническая картина (проявления РС) | Необходимые данные дополнительных исследований |
|---|---|
| Случаи обострения (≥ 2), проявления клинических признаков двух и более очагов | Дополнительные исследования не требуются (при проведении МРТ данные не должны исключать РС) |
| Случаи обострения (≥ 2), наличие одного очага (согласно объективным данным) | Подтверждение данных диссеминации «в месте» (выявление очаговых признаков) при помощи критериев: − обнаружение очага с сигналом в Т2 (≥ 1) при МРТ в двух из четырёх областей, которые обычно поражаются при РС (перивентрикулярной, юкстакортикальной, инфратенториальной или в спинном мозге); или − возникновение нового обострения с вовлечением другой области ЦНС. |
| Единождый случай обострения, наличие двух и более очагов | Подтверждение данных диссеминации «во времени» при помощи критериев: − одновременное обнаружение бессимптомных очагов при помощи МРТ с усилением гадолиниевого контраста и присутствие неконтрастируемых очагов вне зависимости от времени; или − возникновение новых очагов с сигналом в Т2 |
