Лечение пневмонии у детей двух лет
Как определить, что у ребенка воспаление легких? Как правильно лечить пневмонию у детей?Воспаление лёгких – опасная болезнь, поэтому ее нужно уметь правильно лечить. Особенно это актуально по отношению к малышам, так как согласно статистике, каждый год во всем мире от пневмонии умирают 1,4 миллиона детей в возрасте до 5 лет. Несмотря на достижения современной медицины, воспаление легких по частоте смертельных исходов занимает первое место среди всех инфекционных заболеваний. Пневмония или воспаление легких – это инфекционное заболевание, при котором поражаются самые нижние отделы дыхательной системы и нарушается функция легкого. Именно поэтому основным показателем пневмонии является не кашель и насморк, а одышка, потому что альвео-лярные мешочки при воспалении легких наполняются жидкостью или гноем, что затрудняет газообмен и вентиляцию в легких. Частое и кряхтящее дыхание ребенка – серьезный повод для обращения к врачу, даже если насморка и кашля при этом у него нет. В норме частота дыхания у детей в спокойном расслабленном состоянии должно быть следующим: При воспалении легких эти показатели намного больше. Заболеть пневмонией ребенок может в любое время года, а не только зимой. Особенно опасна пневмония для малышей до 5 лет, иммунитет которых еще неокрепший, а организм их еще не умеет справляться с инфекцией.
Пневмония редко бывает самостоятельной болезнью, чаще всего она развивается на фоне бронхита, сильной простуды и заболеваний горла из-за загустевания и плохого отхождения мокроты, препятствующей вентиляции легких. Причиной развития воспаления в легких могут быть вирусы, бактерии и грибки. Встречаются и смешанные воспаления, например, вирусно-бактериальные. По степени развития болезни пневмония может быть односторонней и двусторонней. Двусторонняя пневмония наиболее опасная, именно она является основной причиной детской смертности. К сожалению, многие родители ошибочно принимают пневмонию ребенка за обычную простуду и ждут, когда вот-вот ему станет лучше. И только тогда, когда ребенок уже становится сосвсем слабым, а его температура не падает даже после приема жаропонижающих средств, вызывают скорую помощь. Важно: если у ребенка высокая температура, он жалуется на боль в груди при кашле и дыхании, у него одышка, то обязательно надо вызвать врача, чтобы исключить воспаление лёгких. Специфические симптомы, по которым можно заподозрить пневмонию у ребенка, следующие: Для диагностики пневмонии врач прослушивает дыхание ребенка стетоскопом, дает направление на сдачу анализа крови и прохождение рентгента грудной клетки. При пневмонии прослушиваются хрипы влажные и мелкопузырчатые, а при бронхите они сухие и свистящие. В последнее время для точной постановки диагноза “пневмония” терапевты используют результаты анализа крови на С реактивный белок. По результатам такого исследования можно определить, насколько сильно воспаление в легких. Если уровень С реактивного белка меньше 20 мг/л, то, скорее всего, у ребенка – бронхит, а воспаления в легких нет. Если же этот показатель приближается к 100 мг/л, то надо срочно сделать рентгеновский снимок, чтобы окончательно подтвердить диагноз “пневмония”.
Лечение пневмонии зависит от типа микроорганизма, который способствовал ее развитию. Вирусная пневмония, которая развивается на фоне ОРВИ, считается более легкой формы. Она не требует длительного лечения и обычно проходит вместе с вирусной инфекцией. Чего нельзя сказать о бактериальной пневмонии. Ее обязательно следует лечить антибиотиками. Они помогают не только бороться с инфекцией, но и снижают температуру. Поэтому в данном случае жаропонижающие средства врач может и не назначить. Многие родители спрашивают врачей: “А можно ли лечить пневмонию ребенка дома?”, так как не желают оставлять его одного в больнице. Биодоступность современных антибиотиков высокая, поэтому при легких формах пневмонии врач может разрешить лечить ребенка и дома, но отказываться от госпитализации, пренебрегая врачебных рекомендаций, при воспалении легких нельзя. Особенно если родители несвоевременно вызвали терапевта и пытались лечить ребенка сами, успев дать ему попробовать 2-3 вида антибиотика. В этом случае понятно, что таблетки ребенку уже не помогут, надо делать инъекции. Начатое на ранней стадии лечение воспаления легких помогает избежать тяжелых осложнений. Очень распространённая ошибка многих родителей – самостоятельно прекращать давать ребенку антибиотики. Полечились 3- 5 дней, температуры больше нет, и перестают давать лекарства, назначенные врачом. Этого делать ни в коем случае нельзя. Если врач назначил курс антибиотиков на 10 дней, значит, принимать их нужно именно столько времени, и ни днём меньше, даже если ребенок чувствует себя уже здоровым. Во время болезни ребенок отказывается от еды и не хочет пить. Это нормальное явление, указывающее на то, что организм “экономит” силы, чтобы бороться с недугом. Заставлять ребенка насильно кушать не нужно, а вот поить его водой надо часто и небольшими порциями. Она разжижает слизь в легких и выводит токсины из организма. Вместо воды можно ребенку дать настой шиповника, компот из сухофруктов и ягод, а также свежевыжатые соки, разбавленные водой 1:1. В период лечения пневмонии не нужно давать ребенку аптечные общеукрепляющие витаминные или иммуномодулирующие препараты. Они только увеличивают нагрузку на печень, которая во время болезни и так страдает. После окончания приема антибиотиков врач может назначить пробиотики, восстанавливающие микрофлору кишечника, сорбенты, чтобы ускорить очищение организма от токсинов и витаминное питание. В комнате, где лежит больной ребенок, должно быть чисто и свежо. Полезно там поставить увлажнитель воздуха, чтобы мокроты не пересыхали и не застаивались в легких, а ребенку было легче дышать. При правильном лечении пневмонии ребенок быстро восстанавливается. К нему возвращаются прежний аппетит, отличное самочувствие и хорошее настроение. Видео уроки техники аускультации легкихРекомендуем посмотреть другие видео ролики по пропедевтике Предлагаем ознакомиться со звуками аускультации легких:1. Везикулярное дыхание: 2. Бронхиальное дыхание: 3. Влажные хрипы: 3. Сухие хрипы: 4. Шум трения плевры: 5. Крепитация: 6. Жесткое дыхание: 7. Амфорическое дыхание: 8. Побочные дыхательные шумы: 9. Аускультация легких: – Вернуться в оглавление раздела “Пульмонология” Автор: Искандер Милевски Рекомендуем ознакомиться с тематичными статьями на нашем сайте:
|
Источник
Статьи
Опубликовано в журнале:
Детский доктор »» № 6, 2000
КОНСПЕКТ ВРАЧАЛ.С. Страчунский, Л.П. Жаркова
Пневмония – одно из наиболее серьезных заболеваний у детей, особенно первых лет жизни. Как и у взрослых, в настоящее время пневмонию у детей разделяют на развившуюся во внебольничных условиях (внебольничная пневмония) и развившуюся в стационаре (нозокомиальная, госпитальная пневмония). Внебольничная пневмония (ВП) в зависимости от степени тяжести, возраста ребенка, фоновых заболеваний может лечиться как на дому, так и в стационаре. Особую категорию составляют случаи ВП, требующие терапии в отделениях реанимации и интенсивной терапии. В настоящей публикации рассматривается ВП, развившаяся у ранее здоровых детей.
Этиология и выбор антибактериальных препаратов
Во многих возрастных группах лидирующей причиной ВП являются вирусы, однако, несмотря на это, всем детям с пневмонией назначают антибиотики, так как доступные практикующему врачу методы исследования не позволяют достаточно быстро и точно дифференцировать этиологию заболевания. К тому же во многих случаях вирусная пневмония переходит в вирусно-бактериальную.
Основу терапии ВП составляют β-лактамы (амоксициллин, амоксициллин/клавуланат, цефалоспорины II – Ш поколений) и макролиды. Неэффективность начальной терапии β-лактамами может говорить как о резистентности микрофлоры, так и об «атипичной» этиологии ВП (Mycoplasma pneumoniae, Clamydophila pneumoniae). Дозы антибиотиков приведены в таблице.
| Возраст | Наиболее частые возбудители | Препарат выбора | Альтернативный препарат |
| Новорожденные | Стрептококк группы В, Enterobacteriaceae (E.coli и др.) | АМП+АГ (в т.ч. при листериозе), АМО/КК или АМП/СУЛ±АГ | Цефотаксим±АГ±АМП |
| 1 – 3 мес. | Вирусы, Enterobacteriaceae (E.coli и др.), H.influenzae, C.trachomatis, S.aureus | АМО/КК, АМП/СУЛ, АМП+Макролид | ЦС II – III |
| 3 мес. – 5 лет | Вирусы, S.pneumoniae, H.influenzae | Внутрь: АМО, АМО/КК, Макролид | Внутрь: ЦС-П, Эритромицин Парентерально: АМП, ЦС II-III |
| >5 лет | S.pneumoniae M.pneumonie, C.pneumoni | Внутрь: АМО, Макролид | Внутрь: АМО/КК, ЦС-II Парентерально: Пеницилин, ЦС II – III, Линкосамид |
| Осложнения ВП (плеврит, деструкция) | S.pneumaniae, H.influenzae, Enterobacteriaceae, S.aureus | Парентерально: АМО/КК, АМП/СУЛ | Парентерально: ЦС II – IV, Цефазолин+АГ, Линкосамид+АГ, Карбапенем |
АГ – аминогликозиды, АМП – ампициллин, АМО – амоксициллин, КК – клавулановая кислота, СУЛ – сульбактам, ЦС II – IV – цефалоспорины II – IV поколений: II – цефуроксим, III – цефотаксим, цефтриаксон, цефоперазон, IV — цефепим
Чувствительность возбудителей к антибиотикам
S.pneumoniae: в России большинство штаммов чувствительны к пенициллину, что позволяет использовать при лечении ВП амоксициллин и цефалоспорины. К ко-тримоксазолу более 1/3 штаммов пневмококка устойчивы. Пневмококки полностью устойчивы к гентамицину и другим аминогликозидам, поэтому терапия ВП антибиотиками данной группы в амбулаторных условиях недопустима.
S.pyogenes: стрептококк группы В (S.agalactiae) всегда чувствительны к пенициллинам и цефалоспоринам.
H.influenzae: большинство штаммов чувствительны к аминопенициллинам (АМО, АМП), азитромицину, ЦС II – IV. Резистентность к амино-пенициллинам обусловлена продукцией β-лактамаз, но при этом сохраняется высокая чувствительность к АМО/КК и ЦС II – IV.
Стафилококки: сохраняется чувствительность внебольничных штаммов к оксациллину, ингибиторозащищенным пенициллинам, линкоса-мидам, цефалоспоринам.
Грамотрицательные бактерии из семейства Enterobacteriaceae (E.coli и др.) чаще всего резистентны к аминопенициллинам, при подозрении на эти возбудители следует отдавать предпочтение ингибиторозащищенным аминопенициллинам (АМО/КК, АМП/СУЛ) или ЦС-III.
Атипичные возбудители – хламидии (C.trachomatis, C.pneumoniae) и микоплазмы (M.pneumoniae) – всегда чувствительны к макролидам и тетрациклинам.
Путь введения антибиотиков
Неосложненные пневмонии, особенно в амбулаторных условиях: предпочтительно введение внутрь. При парентеральном введении препа-ратов по достижении эффекта следует перейти на пероральное введение антибиотика (ступенчатая терапия).
Длительность терапии
При адекватном выборе антибиотика и быстром наступлении эффекта бывает достаточно 7 – 10 дней.
При ВП, вызванных атипичными возбудителями, макролиды применяют в течение 14 дней.
Типичные ошибки при лечении внебольничной пневмонии
Типичные ошибки | Комментарии |
| Выбор препарата | |
| Гентамицин | Аминогликозиды неактивны в отношении пневмококка |
| Ампициллин внутрь | Низкая биодоступность при приеме внутрь |
| Ко-тримоксазол | Высокая резистентность S.pneumoniae и H.influenzae, частые кожные аллергические реакции, наличие более безопасных препаратов |
| Фторхинолоны | Детям противопоказаны |
| Сочетание антибиотиков с нистатином И/или антигистаминными препаратами | Отсутствие доказательств профилактической эффективности, необоснованные затраты |
Длительность терапии | |
Частая смена антибиотиков в лечении, из-за «опасности» развития резистентности | Показания для замены антибиотиков: |
Антибиотикотерапия до полного исчезновения рентгенологических и/или лабораторных изменений | Основным критерием отмены антибиотиков является регресс клинических симптомов. Сохранение отдельных лабораторных и/или рентгенологических изменений не является основанием к продолжению антибиотикотерапии |
Л.С. Страчунский, Л.П. Жаркова. Антибиотикотерапия внебольничной пневмонии
Таблица.
Дозы антибиотиков для лечения внебольничной пневмонии у детей
Препарат | Суточная доза при приеме внутрь | Кратность приема | Суточная доза при парентеральном введении | Кратность, путь введения | ||
| 1 мес. – 12 лет | >12лет | 1 мес. – 12 лет | >12 лет | |||
ПЕНИЦИЛЛИНЫ | ||||||
| Бензилпенициллин | – | 50 – 100 тыс. ЕД/кг/сут | 4 – 12 млн. ЕД/сут | в 4 введения в/в, в/м | ||
| Ампициллин | 30 – 50 мг/кг/сут* | 2 – 4 г/сут* | в 4 приема за 1 ч до еды | 50 – 100 мг/кг/сут | 2 – 8 г/сут | в 4 введения в/в, в/м |
| Амоксициллин | 30 – 60 мг/кг/сут | 1,5 г/сут | в 3 приема | |||
| Оксациллин | 40 – 60 мг/кг/сут** (не более 1,5 г/ сут) | 2 г/сут** | в 3 – 4 приема | 200 – 300 мг/кг/сут | 4 – 12 г/сут | в 4 – 6 введений в/в, в/м |
ИНГИБИТОРОЗАЩИЩЕННЫЕ ПЕНИЦИЛЛИНЫ | ||||||
| Амоксициллин/ клавуланат | 20 – 40 мг/кг/сут (по амоксициллину) | 1,5 г/сут (по амоксициллину) | в 3 приема, во время еды | разовая доза 30 мг/кг | 3,6-4,8 г/сут | только в/в, до 3 мес. в 3 введения, более старшим в 3 – 4 введения |
| Ампициллин/ сульбактам | 50 мг/кг/сут | 1,5 г/сут | в 2 приема | 150 мг/кг/сут | 6 -12 г/сут | в 3 – 4 введения в/в, в/м |
| ЦЕФАЛОСПОРИНЫ | ||||||
| Цефазолин | – | 50 – 100 мг/кг/сут | 3 – 6 г/сут | В 2 – 3 введения в/в, в/м | ||
| Цефуроксим | 30 – 40 мг/кг/сут | 0,5 – 1,0 г/сут | в 2 приема, во время еды | 50 – 100 мг/кг/сут | 2,25 – 4,5 г/сут | в 3 введения в/в, в/м |
| Цефотаксим | – | 50 – 100 мг/кг/сут | 3 – 6 г/сут | в 2 – 3 введения в/в, в/м | ||
| Цефоперазон | – | 50 – 100 мг/кг/сут | 4 – 6 г/сут | в 2 введения в/в, в/м | ||
| Цефтриаксон | – | 50 – 75 мг/кг/сут | 1 – 2 г/сут | в 1 введение в/в, в/м | ||
| Цефепим | – | 50 – 100 мг/кг/сут | 2 – 4 г/сут | в 2 введения в/в, в/м | ||
КАРБАПЕНЕМЫ | ||||||
| Имипенем | – | 60 – 100 мг/кг/сут | 2 г/сут | в 3 – 4 введения в/в | ||
| Меропенем | – | 60 мг/кг/сут | 2 г/сут | в 3 – 4 введения в/в, в/м | ||
АМИНОГЛИКОЗИДЫ | ||||||
| Гентамицин | – | 6 мг/кг/сут | 6 мг/кг/сут | в 1 введение в/в, в/м | ||
| Нетилмицин | – | 6 мг/кг/сут | 6 мг/кг/сут | в 1 введение в/в, в/м | ||
| Амикацин | – | 15 – 20 мг/кг/сут | 15 – 20 мг/кг/сут | в 1 введение в/в, в/м | ||
МАКРОЛИДЫ | ||||||
| Эритромицин | 40 – 50 мг/кг/сут | 1 – 2 г/сут | в 3 – 4 приема натощак | 40 – 50 мг/кг/сут | 2 – 4 г/сут | в 3 – 4 введения в/в |
| Мидекамицин | 30 – 50 мг/кг/сут | 1,2 г/сут | в 3 приема | – | ||
| Спирамицин | 150 000 ЕД/кг/сут | 1,5 – 3,0 млн ЕД/сут | в 2 – 3 приема | – | 4,5 – 9 млн ЕД/сут | в 2 введения в/в |
| Рокситромицин | 8 мг/кг/сут | 0,3 г/сут | в 2 приема | – | ||
| Азитромицин | 3-дневный курс: 10 мг/кг/сут или 5-дневный курс: 10 мг/кг в 1-й день, затем по 5 мг/кг | 0,5 г/сут, 0,5 г/сут в 1-й день, затем по 0,25 г/сут | в 1 прием | – | ||
| Кларитромицин | 15 мг/кг/сут | 0,5 – 1,0 г/сут | в 2 приема | – | 1,0 г/сут | в 2 введения в/в |
ЛИНКОСАМИДЫ** | ||||||
| Линкомицин | 30 – 60 мг/кг/сут | 1,0 – 2,0 г/сут | в 3 – 4 приема | 10 – 20 мг/кг/сут | 1,2 г/сут | в 2 – 3 введения в/в, в/м |
| Клиндамицин | 10 – 25 мг/кг/сут | 0,6 – 1,8 г/сут | в 3 – 4 приема | 10 – 40 мг/кг/сут | 1,8 – 2,4 г/сут | в 3 – 4 введения в/в, в/м |
ТЕТРАЦИКЛИНЫ | ||||||
| Доксициклин | – | 0,2 г/сут | в 1 – 2 приема | – | 0,2 г/сут | в 1 – 2 введения в/в |
* – внутрь можно применять только при отсутствии амоксициллина.
** – низкая биодоступность, внутрь лучше не применять.
Литература
1. Антибактериальная терапия. – Практическое руководство./ Под редакцией Л.С. Страчунского, Ю.Б. Белоусова, С.Н. Козлова. – М., 2000.
2. Антибактериальная терапия пневмонии у детей. – Пособие для врачей. // Клиническая микробиология и антимикробная химиотерапия. – 2000. Т.2(1).- с. 77 – 87.
3. Medicines for children. Royal College of Paediatrics and Child Health. London, 1999.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник
Многие родители слышали о таком коварном заболевании, как пневмония, но далеко не все способны точно распознать ее у своего ребенка, ведь болезнь часто «маскируется» различными симптомами простуды.
Далее в статье мы расскажем о том, что такое пневмония у ребенка, как она проявляется и как ее эффективно лечить. В частности, мы рассмотрим бактериальную причину заболевания, что это такое, а также его стрептококковые и стафилококковые формы.
Бактериальные причины возникновения
Пневмония — это инфекционное заболевание, которое может быть вызвано бактериями, инфекциями и даже грибками.
Бактериальная пневмония возникает отдельно или в связи с другими заболеваниями. В первом случае заболевание обычно возникает после тяжелого и длительного переохлаждения, но это бывает редко.
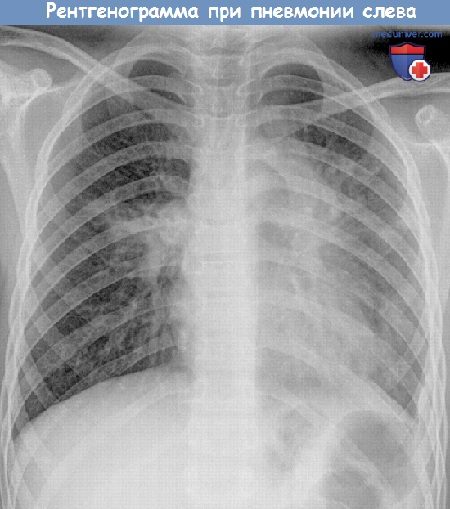
Как известно, дети более подвержены бактериальной пневмонии, чем взрослые. Особенно левосторонняя пневмония, потому что легкие асимметричны, а дыхательные пути в левой части легких очень узкие.
Стафилококковая пневмония — один из самых распространенных видов бактериальной пневмонии. Возбудитель — золотистый стафилококк, он появляется в организме при ослабленном иммунитете, что чаще всего наблюдается у детей, особенно в возрасте до 3 лет.
В течении этого заболевания часто возникают осложнения в виде абсцессов легких. Течение болезни обычно очень тяжелое. Риск рецидива очень высок.
Стрептококковая пневмония возникает при попадании в организм возбудителя — стрептококка.
Это вторичное заболевание, так как чаще всего активируется у детей со сниженным иммунитетом из-за вирусного респираторного заболевания.
Стоит отметить, что процент детей с этим видом пневмонии составляет всего около 20% всех случаев. Стрептококковая пневмония в большинстве случаев протекает тяжело, поскольку вызывающие ее бактерии активно разрушают клетки сердца, печени, кровеносных сосудов и разрушают эритроциты.
К сожалению, болезнь проявляется очень медленно из-за структуры стрептококка, который содержит гиалуроновую кислоту, идентичную вырабатываемой человеческим организмом.
Чтобы понять, действительно ли ребенок страдает стафилококковой или стрептококковой пневмонией, а не каким-либо вирусным заболеванием, например ОРВИ, необходимо понять, какие симптомы обычно наблюдаются у таких детей. Потому что, если начать лечить ребенка с пневмонией самостоятельно, можно только ухудшить его состояние, болезнь требует профессионального подхода.
Схема развития
Стрептококковая инфекция
При попадании возбудителя стрептококка в лимфу происходит инфицирование внутренних органов. В зависимости от локализации заболевания выделяют несколько видов стрептококковой пневмонии.
В нос
В результате возникает воспаление в носу, и многие люди ошибочно полагают, что вне носа инфекция не пройдет, но что стрептококк попадает в уши и может даже поразить мозг. Вначале начинают появляться зеленые липкие выделения из носа.
В горле.
По мере прогрессирования инфекции слизь из носоглотки просачивается в горло и раздражает его. В результате возникает ощущение острого, сухого кашля в горле. Желтоватая слизь часто видна на небе и языке. В некоторых случаях боль в горле становится стойкой, и на увеличенных миндалинах появляется гнойный налет (серый).
Итак, изначально в носу был Streptococcus pneumoniae, который попадает в горло, а затем может попасть и в легкие.
В дыхательных путях.
После того, как у ребенка отчетливо выражена одышка и отхаркивается липкая мокрота с примесью крови, можно с уверенностью сказать, что бактериальная инфекция распространилась на дыхательные пути и переросла в пневмонию.
Стафилококковая инфекция
Стафилококковая пневмония обычно развивается на фоне других ОРЗ, поэтому схематично ее «движение» в организме можно разделить на несколько этапов.
Насморк
Глаза ребенка начинают слезиться, а из носа выходит прозрачная мокрота. На коже иногда начинаетсяпоявляется сыпь.
Фарингит
Слезотечение сменяется охриплостью и сухим кашлем. Глотание становится затруднительным.
Пневмония
Кашель постепенно переходит от сухого к влажному, при отхаркивании выделяется желтовато-зеленая слизисто-гнойная мокрота. Отчетливо слышна одышка. На этом этапе могут поражаться даже легкие: в них начинаются гнойные процессы.
Симптомы
У грудничков
В случае с младенцами шанс поставить правильный диагноз болезни в домашних условиях невелик, особенно с учетом того, что ребенок не может рассказать о своей болезни. благополучие.
Однако существует ряд симптомов, которые в совокупности указывают на то, что ребенок серьезно болен. Это характерно не только для стафилококковой и стрептококковой природы пневмонии, но и для других форм.
Изменения в поведении. Поначалу болезнь может не проявляться. На этом этапе у ребенка меняется только поведение: он может быть вялым, вялым, отказываться от еды и плакать. Иногда бывает насморк, периодическая рвота, понос и т. Д.
Свойства температуры тела. Один из основных симптомов бактериальной пневмонии — высокая и практически невыносимая температура. Это не касается детей до 1 года: у них она может быть всего 37,5 и, в отличие от взрослых, эта температура не является показателем степени тяжести заболевания.
Проблемы с дыханием. Это специфический симптом, который необходимо правильно идентифицировать. Ребенок может периодически кашлять и часто выделяет мокроту (желтую или зеленую). Одышка — частый симптом пневмонии. Кивок может сопровождаться дыханием. Ребенок очерчивает губы и надувает щеки. В некоторых случаях возникают пенистые выделения из носа и рта. Чтобы определить качество дыхания, достаточно раздеть малыша и осмотреть его ребра. При пневмонии кожа между ребрами отходит со стороны пораженного легкого.
Цианоз носогубного треугольника. Один из важнейших симптомов бактериальной и других форм пневмонии. Кожа между носом и губами приобретает голубоватый оттенок. Особенно это заметно при кормлении грудью. Если респираторный дистресс слишком сильный, на теле могут появиться синеватые участки.
Важный! Чтобы определить нарушение детского дыхания, следует иметь представление о нормах количества вдохов и выдохов у маленьких детей. Например, у грудничков до 2-х месячного возраста количество вдохов в 60 (и более) вдохов в минуту считается превышением нормы. Младенцы от 2 месяцев до 1 года имеют частоту 50 вдохов в минуту, что считается чрезмерным. У младенцев старше 1 года одышкой считается более 40 вдохов в минуту.
У детей старше 2-3 лет
У детей старше 2–3 лет изначально не проявляются симптомы пневмонии, в отличие от грудничков, поэтому при любых простудных заболеваниях необходимо тщательно контролировать состояние ребенка и вовремя диагностировать «чужие» симптомы, не характерные для ОРВИ и других простудных заболеваний.
Итак, заподозрить у ребенка пневмонию следует, если:
- Ребенок простужен и через 3-5 дней после начала болезни температура и кашель не только не исчезли, но даже усилились.
- Апатическая летаргия, недомогание, недосыпание, плохой аппетит — эти симптомы сохраняются в течение недели от начала болезни.
- Температура тела не очень высокая, но по мере прогрессирования болезни кашель остается сильным.
- У ребенка одышка. У ребенка 1-3 лет одышка возникает, когда количество вдохов в минуту превышает 30. У ребенка 4-6 лет одышка возникает, когда количество вдохов в минуту превышает 25.
- На фоне всех вышеперечисленных симптомов появляется сильная бледность кожи малыша.
- Температура тела повышается и не понижается более 4 дней, несмотря на прием традиционных препаратов от ринита (Парацетамол, Панадол и другие).
Оптимальное лечение
После назначения курса лечения врач принимает решение о необходимости госпитализации: учитывается состояние больного ребенка, социальные условия, в которых он живет, его возраст. даТак, если ребенку не исполнилось 1 года и заболевание обострилось осложнениями, либо бытовые условия не позволяют ему проходить лечение в домашних условиях, назначается госпитализация.
Курс лечения ребенка с бактериальной пневмонией (стафилококковой, стрептококковой или другой формой) включает следующие этапы:
Прием антибиотиков. Антибиотики нужно давать ребенку по строго определенному графику. Например, если назначен курс антибиотиков с приемом препарата 2 раза в сутки, то интервал между приемами должен быть не менее 12 часов. Если антибиотик следует принимать 3 раза в день, интервал между дозами должен составлять примерно 8 часов. Ваш врач может назначить пенициллины, цефалоспорины и многое другое. Положительный ответ на антибиотик обычно наблюдается в течение первых трех дней.
Симптоматическое лечение направлено на удаление оставшихся в носу и горле образований с помощью полосканий и ингаляций.
Прием жаропонижающих препаратов. На первом этапе лечения жаропонижающие препараты не назначают, так как это может затруднить правильное лечение заболевания. Если ребенок способен самостоятельно бороться с инфекцией, температура его тела не поднимется выше 39 (у грудничков этот показатель останавливается на 38).
Особый способ питания. Отсутствие аппетита у ребенка (даже полное) при пневмонии считается нормой, так как в борьбе с инфекцией организм значительно перегружает печень. По возможности кормить малыша желательно легкой пищей: отварными овощами, некрепкими бульонами, жидкими кашами.
Оральное увлажнение. Водно-электролитный раствор (например, Регидрон) следует добавлять в любой напиток, который дают вашему ребенку (будь то сок, вода, чай и т. Д.).
Регулярная уборка дома. Ежедневная уборка комнаты, в которой лежит ребенок, проветривание и увлажнение воздуха будут способствовать более быстрому выздоровлению.
Источник

