Лечение пневмонии аллергия на антибиотик

688 просмотров
13 апреля 2020
У меня аллергия на все виды антибиотиков, а подозрения на пневмания. Что делать??…..,…………………………………………….
………,…,……,……………………………
Возраст: 48
Хронические болезни: Аллергия на антибиотики
На сервисе СпросиВрача доступна бесплатная консультация терапевта онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно. Задайте свой вопрос и получите ответ сразу же!

Терапевт
Здравствуйте, если пневмония диагностирована точно,тогда принимается решение о назначении антибиотиков,проводится проба на аллергию,при необходимости,антибиотики заменяются и параллельно вводятся антигистаминные препараты, лечение назначается в стационаре
Викторина, 13 апреля
Клиент
Викторина, 13 апреля
Клиент
Мария, у меня аллергия на все группы антибиотиков ( всё давно уже проверено и выявлено). Чем заменить?

Терапевт
Значит вводят с антигистаминным препаратом внутривенно в стационаре

Терапевт
Здравствуйте, вместе с антибиотиками добавьте супрастин 1 т 3 раза в день.обзятельно под контролем врачей
Викторина, 13 апреля
Клиент
Введение антибиотиков вместе с антигистаминными – мне это к сожалению не помогает и приходится прерывать лечение после 1-2 раза

Терапевт
Здравствуйте, а пневмония подтверждена рентгенологически? Что Вас беспокоит из симптомов? Какая температура тела?

Рентгенолог, Терапевт
Здравствуйте! Если аллергия подтверждена вооьще на все виды-то, соглашусь с коллегой выше, неоьходимо вводить антибиотики под прикрытием антигистаминных и гормональных препаратов. В домашних условиях этим заниматься крайне опасно, тк можно довести до отёка квинке. Если Пневмония бактериального генеза(но может вызываться вирусом гриппа, например) лечится антибиотиками только.

Терапевт
Здравствуйте, применяйте антибиотики под прикрытием антигистаминных препаратов в стационарных условиях под контролем врача

Педиатр, Терапевт, Массажист
По жизненным показаниям в реанимации вводят внутривенно, Под прикрытием гормонов. Других вариантов любом случае Нет. антибиотики можно заменить только другими антибиотиками.

Фармацевт, Врач КДЛ
Добрый день. Если действительно нужна антибиотикотерапия, то делают посев на чувствительность микрофлоры к антибактериальным препаратам. Помимо антибиотиков есть сульфаниламиды, химиотерапевтические антибактериальные препараты, антисептики, бактериофаги, их пьют, ингалируют и вводят в инъекциях внутримышечно, в плевральную полость и т.д.. Есть антисептики растительного и синтетического происхождения и препараты на их основе: мирамистин, фурациллин, ротокан, настойка календулы, эвкалипта, которые применяют для ингаляций, полосканий. Внутрь пьют: миртабиотик, хлорофиллипт (это эвкалипт) и другие. Но поскольку вы аллергик что-либо конкретное порекомендовать достаточно сложно, не имея перед глазами результат аллергопанели. В те времена, когда еще не было антибиотиков, применяли глюкокортикоиды для лечения пневмонии и других инфекционных заболеваний. В любом случае в вашей ситуации надо проходить лечение в стационаре, ввиду возможного обострения аллергической реакции. И тогда да, под прикрытием антигистаминных препаратов и гормональных.
Оцените, насколько были полезны ответы врачей
Проголосовало 4 человека,
средняя оценка 3.8
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою онлайн консультацию врача.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Главная » Аллергены » Лекарства
Аллергия на антибиотики развивается при неправильном применении противомикробных препаратов. Превышение суточной дозировки или рекомендуемой частоты приема медикаментов приводит к увеличению токсичности активного вещества, входящего в состав продукта. В результате из-за повышения концентрации антибиотика в организме иммунная система распознает лекарство как угрозу и начинает вырабатывать антитела.

Какие антибиотики вызывают аллергию?
В большинстве случаев неадекватная иммунная реакция возникает на противомикробные препараты из следующих групп:
- пенициллинового ряда (в т.ч. ампициллин);
- тетрациклинового ряда;
- макролидного ряда;
- фторхинолонового ряда;
- ряда цефалоспоринов.
Пенициллин является основным активным соединением, входящим в состав наиболее распространенных препаратов. Вещество, полученное из грибков, считается высокоаллергенным. При длительном и частом использовании препаратов на его основе повышается риск развития аллергии. Макролиды, наоборот, редко вызывают негативную реакцию иммунитета. Вероятность развития патологии зависит от состава препарата и способа его введения в организм.
Причины возникновения реакции
Аллергическая реакция на антибактериальные средства развивается в таких случаях:
- у людей с индивидуальной непереносимостью структурных компонентов лекарства, с наследственной предрасположенностью к развитию патологии;
- отравление организма: аллергия возникает как проявление передозировки;
- ферментативные и метаболические нарушения в организме.
Клиническая картина при сборе анамнеза и внешнего осмотра во всех случаях одинакова. Интоксикация на фоне передозировки и расстройство обмена веществ являются псевдоаллергиями, которые прогрессируют не из-за выброса гистамина. Для определения точного диагноза требуется проведение лабораторных тестов.
Индивидуальная непереносимость средств может быть вызвана следующими факторами:
- генетической предрасположенностью;
- длительной лекарственной терапией;
- желудочно-кишечными патологиями или бронхиальной астмой;
- наличием дерматита или хронического ринита;
- поражением грибковыми заболеваниями;
- приемом высокой дозы противомикробных препаратов, одновременным применением нескольких видов антибиотиков.

При развитии аллергии вырабатывается специфический иммуноглобулин E. Его также можно определить в плазме крови в результате биохимического анализа крови. Если это вещество отсутствует, значит развивается псевдоаллергия.
Как проявляется аллергия на антибиотики?
Негативная реакция иммунитета проходит системно, поэтому может затронуть любые мягкие ткани и внутренние органы. В результате исследований было выведено 2 типа аллергии:
- Внезапная. Признаки патологического процесса наблюдаются в течение 15-120 минут после выпитого лекарства.
- Медленная. Симптомы проявляются в течение суток после антибиотиков. Редко клиническая картина возникает по прошествии 2-3 недель с момента начала лечения.
В последнем случае происходит накопительный эффект – потенциальные аллергены скапливаются в крови. По мере увеличения их концентрации в плазме повышается токсичность активных веществ и сила неадекватного иммунного ответа. В результате развивается крапивница, ангионевротический отек глотки и кишечника, который прогрессирует в анафилактический шок. Развивается дыхательная недостаточность, связанная с бронхоспазмом, нарушения работы сердечно-сосудистой системы.
Дерматологические проявления
Наиболее распространенным симптомом в ответ на прием антибиотиков являются кожные высыпания. При этом внешне они выглядят по-разному:
- плотные узелки;
- красные точки;
- волдыри;
- папулы.
Сыпь сопровождается сильным жжением и зудом. Пузырчатые образования окрашены в бледно-серый цвет, на границе – покраснения. При развитии высыпаний в редких случаях повышается температура тела до +38…+39°C. Возможно проявление слабовыраженного отека Квинке: наблюдается воспаление лица, губ, шеи.
Респираторные расстройства
Нарушение работы дыхательной системы обусловлено развитием бронхоспазма и отеком гортани.
Помимо этих симптомов, наблюдается следующая клиническая картина:
- аллергический ринит, характеризующийся заложенностью или насморком с выделением прозрачной жидкости;
- частое чихание;
- чувство тревожности;
- повышение потоотделения;
- удушье;
- головокружения, головные боли;
- приступы кашля с хрипом и свистом, першение в горле;
- одышка.
При бронхоспазме и отеке глотки наблюдается осиплость голоса. Такой эффект обусловлен воспалением мягких тканей горла и сужением просвета дыхательных путей. На фоне респираторной недостаточности появляется цианоз кожи носогубного треугольника.
Синдром Стивенса-Джонсона
Характеризуется размытой клинической картиной, симптомы напоминают поражение инфекцией:
- появляется мышечная слабость;
- начинают болеть суставы;
- проявляется лихорадка;
- человек отказывается от приема пищи;
- после непродолжительной физической активности или сна возникает боль в мышцах;
- насморк.
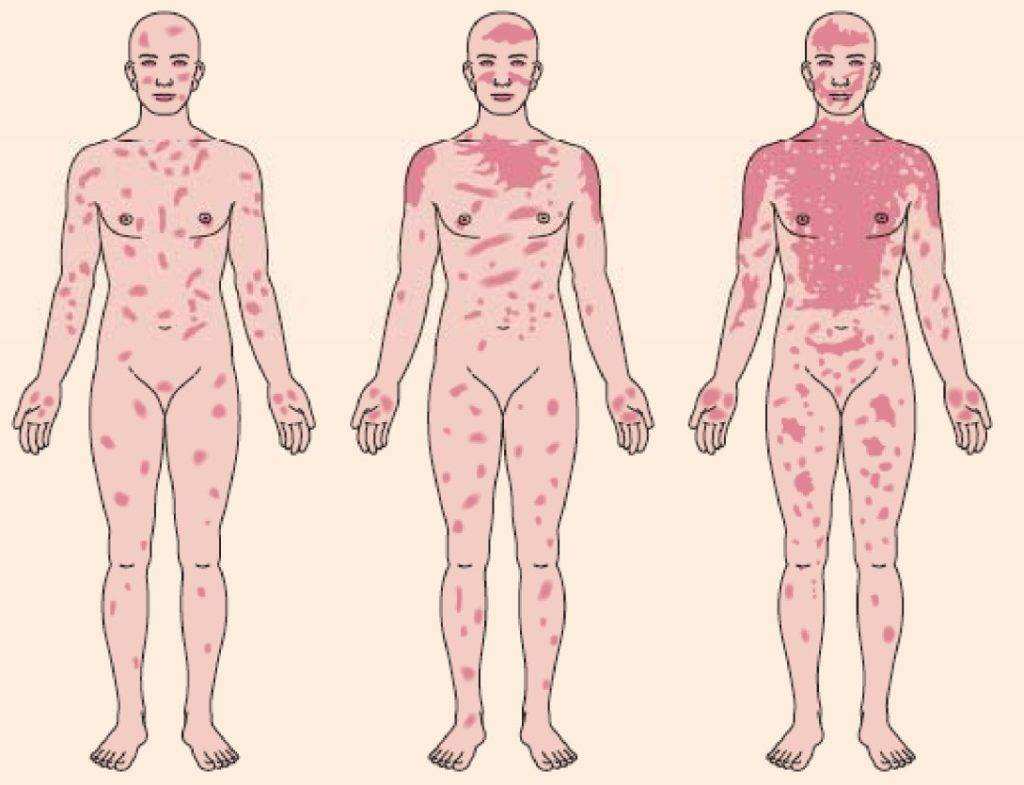
По прошествии 2-4 часов появляется сыпь – преимущественно на слизистых оболочках. Ее форма может быть разной: от мелких гнойников до пятен и волдырей. На коже возникают геморрагии – сосудистые звездочки из-за небольших кровоизлияний в подкожно-жировой клетчатке. Через некоторое время на месте сыпи формируются пузыри до 1-2 см в диаметре, которые могут сливаться. Внутри них скапливается жидкость.
При разрыве сосудов или появлении гноя сыпь меняет свой цвет на розовый или желтый соответственно. Пузыри легко повредить, поэтому часто их содержимое вытекает наружу. На месте высыпаний возникают эрозии, покрытые бледной коркой. Помимо них, на коже появляются кольцевидные образования синего или красного цвета.
Синдром Стивенса-Джонсона сопровождается общей интоксикацией организма. Токсины присутствуют в крови около месяца. При отравлении наблюдается воспаление миокарда, развитие плеврита.
Синдром Лайелла
Альтернативное название – аллергический ожог, распространяющийся от поверхностных к глубоким слоям эпителиальной ткани. Из-за этого кожа отслаивается, наблюдаются следующие симптомы:
- сонливость;
- повышение температуры;
- резкое увеличение чувствительности кожного покрова, иногда сопровождающееся болезненностью и чувством жжения;
- в области очага поражения наблюдается покалывание, мурашки;
- обезвоживание;
- мышечная слабость.
На месте сыпи в виде пятен постепенно формируются пузыри. В первую очередь они появляются в ротовой полости, сливаются друг с другом, после чего на их месте возникают болезненные эрозии с отслаивающейся кожей насыщенного красного цвета. Пузыри легко лопаются, обнажая открытые раны. Они начинают кровоточить, поэтому в них легко попадает инфекция, начинается абсцесс, сепсис.
Другие симптомы
Возможны и другие клинические проявления:
| Внутренние органы и системы | Симптомы аллергии |
| Мочевыделительная система | Возникает нефрит, появляется мышечная слабость и боли в пояснице. Во время анализов наблюдается наличие белка, небольшого количества эритроцитов. |
| Клетки печени | Повышается билирубин, развивается желтуха, зуд кожи и слизистых. Увеличивается активность ферментов АЛТ и АСТ. |
| Желудочно-кишечный тракт | Пропадает аппетит из-за сильной рвоты и чувства тошноты. Возникает боль в эпигастральной области и расстройство стула. |
| Опорно-двигательный аппарат | Артралгия в симметрично расположенных суставах. |
| Сердечно-сосудистая система | Боль в грудной клетке, повышение температуры и дыхательная недостаточность. |
| Нервная система | Головные боли, головокружение, обмороки. |
Как подтвердить диагноз?
Чтобы определить наличие аллергии на антибиотик, используется комплексная диагностика. Провести ее в домашних условиях невозможно.
Оценка анамнестических данных
Методика представляет собой сбор анамнеза. Пациента опрашивают на предмет жалоб, когда и где появились первые симптомы. Больной должен сообщить врачу обо всех периодах возникновения аллергии на антибактериальные средства у себя или близких родственников. Можно составить список препаратов, которые применялись в течение 2-3 недель до обращения к аллергологу. Специалисту дополнительно сообщают о наличии аллергии на другие вещи:
- шерсть;
- пыль;
- продукты;
- средства бытовой химии.
Кожные и провокационные пробы
Пробы проводят 2 способами:
- Провокационный тест. 1-2 капли антибиотика наносят в виде раствора на язык, слизистые носа или глаз. После этого наблюдают за реакцией в течение 1 часа.
- Кожные аллергопробы. Врач осуществляет прокол или надрез на здоровом, предварительно дезинфицированном участке кожи. После наносит 2-3 капли антибиотика. Покраснения, высыпания и зуд свидетельствуют о наличии аллергии на препарат.
Тесты используются, чтобы определить, на какой препарат возникла аллергия. Пробы запрещено проводить людям с высоким риском развития анафилактического шока, синдрома Лайелла и в период лечения тяжелых инфекционных заболеваний.
Лабораторные тесты
Это безопасная методика, позволяющая установить вид аллергена без контакта больного с антибиотиком. Врач осуществляет забор крови, после чего отправляет ее на следующие анализы:
- уровень высвобождения интерлейкина-альфа;
- иммуноферментный;
- степень активации базофилов;
- РАСТ.

Тесты позволяют определить содержание эозинофилов в крови, которые являются первым признаком наличия аллергии.
Первая помощь при анафилактическом шоке
При дыхательной и сердечно-сосудистой недостаточности на фоне возможного развития анафилактического шока осуществляют следующие действия для помощи пострадавшему:
- Вызывают бригаду скорой помощи.
- Кладут человека так, чтобы ноги находились выше уровня туловища. Для предупреждения закупорки дыхательных путей рвотными массами голову поворачивают на бок.
- При возможности дают принять антигистаминный препарат.
- Каждые 3 минуты подсчитывают пульс, измеряют кровяное давление.
- Если рядом есть аптечка с адреналином, необходимо сделать внутримышечные инъекции. Дозировка определяется из расчета 0,01 мл активного вещества на 1 кг тела. Максимально допустимая норма составляет 0,5 мл.
- После прибытия медиков врачу сообщают о развившихся симптомах, препаратах, которые давались пострадавшему.
Как лечить аллергию на антибиотики?
При наличии аллергии на антибиотики необходимо прекратить прием любых противомикробных препаратов до обращения к врачу. После больному назначается лекарственная терапия и специфическая иммунотерапия.
Медикаментозные препараты
При аллергической реакции принимают следующие виды лекарств:
- Антигистамины: «Зодак», «Зиртек», «Супрастин» и «Тавегил». Они подавляют активность гистамина I, снимая воспаление, зуд, помогают избавиться от высыпаний.
- Глюкокортикостероиды: «Гидрокортизон», «Преднизолон». Назначаются при тяжелом отеке гортани, глотки, языка.
- Негормональные средства для наружного применения: «Фенистил гель». Устраняют сыпь, ускоряют заживление ран.
- Гормональные мази: «Тридерм», «Адвантан».
Если у ребенка возникает нарушение работы желудочно-кишечного тракта, необходим прием противорвотных и седативных средств.
Десенсибилизация организма
Специфическая иммунотерапия представляет собой ряд процедур, при которых больному вкалывают безопасное количество антибиотика. По мере привыкания организма к введению препарата дозировку постепенно увеличивают. В результате можно на длительное время обеспечить невосприимчивость иммунитета к потенциальным аллергенам. Иммунотерапия показана только взрослым.
Диета при аллергии
Диетотерапия позволяет восстановить естественную кишечную микрофлору, которая является частью иммунной системы. Во время приема антибиотиков часть микроорганизмов погибает, развивается дисбактериоз, который может спровоцировать развитие аллергии.
При неадекватной реакции иммунитета рекомендуется соблюдать следующие правила:
- Выпивать до 2 л жидкости в день. Это должна быть минеральная вода, которая позволит быстрее вывести аллергены из организма и поддержит водно-электролитный баланс.
- Введение в рацион кисломолочных продуктов.
- По прошествии недели следует включить в меню нежирные сорта рыбы и мяса. Яйца можно есть вареными 2 раза в неделю.
- Полностью исключить употребление жирной, копченой, соленой пищи. Запрещено использовать специи, пищевые добавки, соль, консервированные и маринованные продукты.
Профилактические меры
Чтобы предупредить развитие аллергии, необходимо придерживаться следующих принципов:
- соблюдать строгую дозировку препарата;
- не использовать альтернативные методы лечения и высокоаллергенные народные средства в период антибактериальной терапии;
- колоть и принимать противомикробные препараты строго по показаниям;
- комбинировать лекарства после врачебной консультации;
- применять новый препарат только после того, как врач скажет, каким антибиотиком заменить используемое средство.
При наличии аллергии на какой-либо вид антибиотиков потребуется тщательно изучать состав покупаемых препаратов, особенно из пенициллиновой группы.
Источник
Простуда всегда некстати. Работа, домашние хлопоты, долгожданные выходные…Порой не всегда сразу обращаешь внимание на покрасневшее горло, заложенность носа или тяжесть в висках. А начинается кашель, гоним прочь все грустные мысли и просто пьем горячий чай. И только когда кашель становится сильным, поднимается температура, насморк не дает дышать – обращаемся к врачу. Диагноз звучит неутешительно – бронхит. Как уберечься, что делать, если заболели, как лечиться и вылечить своих детей, какие препараты применять, от чего отказаться – об этом, отвечая на вопросы наших читателей, рассказывает врач-пульманолог высшей категории МЦ «Сана», д.м.н., профессор Жанна Анатольевна Светышева.
Э.З.: Как не специалисту отличить бронхит от пневмонии?
Выраженные симптомы одышки, повышенной температуры и боли в грудной клетке – это 3 основных признака, которые характерны, прежде всего, для пневмонии. Бронхит проявляется кашлем при менее высокой температуре.
Э.З.: Для того чтобы поставить диагноз пневмония, обязательно ли проходить рентгеновское обследование?
При бронхите, в случае подозрения на пневмонию, – рентгеновское обследование обязательно.
Э.З.: Чем отличается острый бронхит от хронического? Может ли острый бронхит перейти в хронический бронхит?
Такого понятия, как переход острого бронхита в хронический, не существует. В основе этих двух заболеваний лежат разные механизмы возникновения. Острый бронхит – это, как правило, единичные случаи, которые могут, конечно, и повторяться неоднократно. Причина возникновения острого бронхита – это или вирусная, или бактериальная инфекция. Хронический бронхит изначально имеет другую природу и его вызывают различные полютанты (раздражители). В первую очередь, он может быть следствием курения или других каких-то вредных для здоровья условий: химическое или запыленное производство, шахты и прочее.
Э.З.: Чем отличается вирусный бронхит от бактериального? И что такое вторичная инфекция?
Вирусный бронхит проявляется сухим, надсадным кашлем без мокроты на фоне выраженной интоксикации организма: головная боль, ломота во всем теле, высокая температура. Температура при бактериальном бронхите может быть различной: от нормальной до высокой. Кашель при этом всегда с большим количеством мокроты, иногда гнойного характера.
Вторичная инфекция (как правило, это «своя» – сапрофитная – инфекция, изменяющая свойства при ОРВИ) присоединяется к другим патологическим состояниям. Как, например, при сердечной недостаточности – застой в легких сопровождается вторичной пневмонией.
Э.З.: Если речь идет о пневмонии, кто входит в группу риска?
Это, прежде всего, курильщики, а также люди, которые работают на вредном производстве, в холодных или сырых условиях. К их числу можно и отнести пожилых людей. Старческий возраст, ВИЧ-инфекция, наркомания, хронические заболевания – все это подрывает иммунитет и способствует возникновению пневмонии.
Э.З.: Бывает ли бронхит без температуры?
Как правило, бронхита без температуры не бывает. Если есть кашель без температуры, то это могут быть симптомы бронхиальной астмы. Если это часто повторяющиеся эпизоды, то такая картина еще больше склоняет в пользу постановки диагноза бронхиальная астма, а не просто бронхита. Симптомы кашля без температуры могут быть у людей, страдающих заболеваниями легких, таких как бронхоэктатическая болезнь, врожденные пороки легких.
Э.З.: Что делать, если симптомы бронхита или пневмонии проявляются у беременных? Какие ограничения в лечении накладываются в этом случае?
Необходимость лечения неоспорима, вне зависимости от того – есть ли риск использования лекарственных препаратов для ребенка или его нет. Дело в том, что риск самого заболевания и для беременной, и для плода превышает все остальные риски. Известно, что пневмония при определенных обстоятельствах может закончиться и летальным исходом.
Э.З.: Как быстро можно вылечить пневмонию?
Среднестатистический курс лечения, с учетом появления хороших антибиотиков нового поколения и современных способов лечения, сок
ратился сегодня с 21 дня до 10 дней.
Э.З.: Как лечить пневмонию в случае, если у больного аллергия на антибиотики или есть склонность к дисбактериозу. Можно ли вылечить пневмонию без антибиотиков?
Если диагноз пневмония уже поставлен, то вылечить заболевание можно только подбором лекарственных препаратов, строго индивидуально в каждом случае. Без антибиотиков лечить очень сложно.
Пневмония – это инфекционное заболевание, и бактерии можно уничтожить только антибактериальными препаратами, то есть – антибиотиками. Прежде всего, необходимо провести пробу на лекарство. При аллергии добавляют соответствующие лекарства. Просто надо учитывать риск: без лечения пневмония может закончиться летальным исходом.
Для профилактики повторных пневмоний, особенно у аллергиков, необходимо проводить вакцинации. Специальные вакцины способны защитить человека от пневмонии в течение пяти лет, они рекомендуются маленьким детям, пожилым людям или тем, кто страдает аллергическими или какими-то другими хроническими заболеваниями.
Э.З.: Что означает продолжительный сухой кашель, скажем, в течение 3-х месяцев? Чем это чревато?
Все зависит от возраста. Если это ребенок, то в первую очередь необходимо исключить вероятность туберкулезного бронхоаденита либо бронхиальной астмы. Если речь идет о подростке, то в первую очередь надо исключать туберкулез. Если это больной в возрасте после 40 лет, то необходимо проверить – нет ли опухоли.
Читать дальше
Источник – www.zoj.kz
Источник
