Курсовая работа на тему подагра

Подагра (греч. poclos—нога, agra—захват, дословно «нога в капкане») известна с древнейших времен, но классическое ее описание связывают с именем английского клинициста XVII века Т. Сиденгамма. Это третья по частоте (после РА и ДОА) артропатия, встречающаяся как в острой (подострой), так и в хронической форме. Частота ее в Европе и США составляет 0,01—0,3 % случаев всех заболеваний, а среди болезней ревматической природы— 1,5— I. Обычно заболевают мужчины (80—98 %) 35—50 лет.
Этиология и патогенез.
Подагра относится к болезням «ошибок метаболизма» и микрокристаллическим артропатиям, связана с почти постоянной гиперурикемией — повышением содержания в сыворотке крови мочевой кислоты (более 0,25—0,32 м моль/л) и выпадением микрокристаллов мочевой кислоты в ткани сустава, почки, сосудистую стенку, реже — сердце, глаза и т. д. Без выпадения микрокристаллов мочевой кислоты в ткани организма подагры как заболевания нет, а есть лишь существенный фактор риска ее развития — гиперурикемия.
Различают первичную (наследственную) подагру, связанную с наследуемыми дефектами в определенных ферментных системах, в результате чего наблюдается либо гиперпродукция мочевой кислоты в организме (метаболическая форма), либо нарушение ее экскреции почками (почечная форма), либо имеет место и то и другое (смешанная форма). Подагра нередко входит в состав наследуемого так называемого метаболического синдрома, включающего также ожирение, сахарный диабет, гиперлипидемию и повышение артериального давления. Значительно реже встречаются так называемая вторичная подагра, связанная с приобретенной, значительной и длительной гиперурикемией (лейкозы в период их лечения цитостатиками, что приводит к массивному распаду клеток крови с высвобождением из них ядерных пуриновых оснований; поражение почек с нарушением их азотовыделительной функции; хроническая свинцовая интоксикация, некоторые синюшные врожденные пороки сердца). Очень существенным моментом патогенеза подагры является то, что выпадение микрокристаллов мочевой кислоты в ткани сопровождается реактивным воспалением с деструкцией (синовит в суставах, интерстициальный нефрит в почках). Хронический подагрический синовит весьма сходен по своей агрессивности с синовитом при РА, поэтому следствием его и является инвалидизирующий, деформирующий, обезображивающий полиартрит в поздних стадиях, малоотличимый от РА. Общепризнанными факторами риска для развития подагры считаются повышенное употребление с пищей продуктов, содержащих избыточное количество пуринов (мясо, особенно мозги, печень, язык, почки, рыба, грибы, бобовые, арахис, шпинат, шоколад), жиров, углеводов, употребление алкоголя, чая, кофе, переедание вообще и малая физическая активность.
Клиническая картина.
Классическим проявлением подагры считается острейший моно(олиго)-артрит, развивающийся за несколько часов, обычно ночью, в первом плюснефаланговом суставе стопы. Артрит этот сопровождается острейшей болью («нога в капкане»), быстро развивается багровая, а затем синюшная, горячая на ощупь опухоль мягких тканей; температура тела повышается до 38—40 °С. В клиническом анализе крови обнаруживают лейкоцитоз (10—20 . ЮУл); СОЭ 30—50 мм/ч.
Нередко все эти клинические проявления врачи принимают за флегмону’ стопы или рожу и назначают неадекватное лечение.
Волна острого артрита длится 6—7 дней и постепенно стихает. Первые годы подагра протекает приступообразно: 2—3 раза в год без видимых причин;
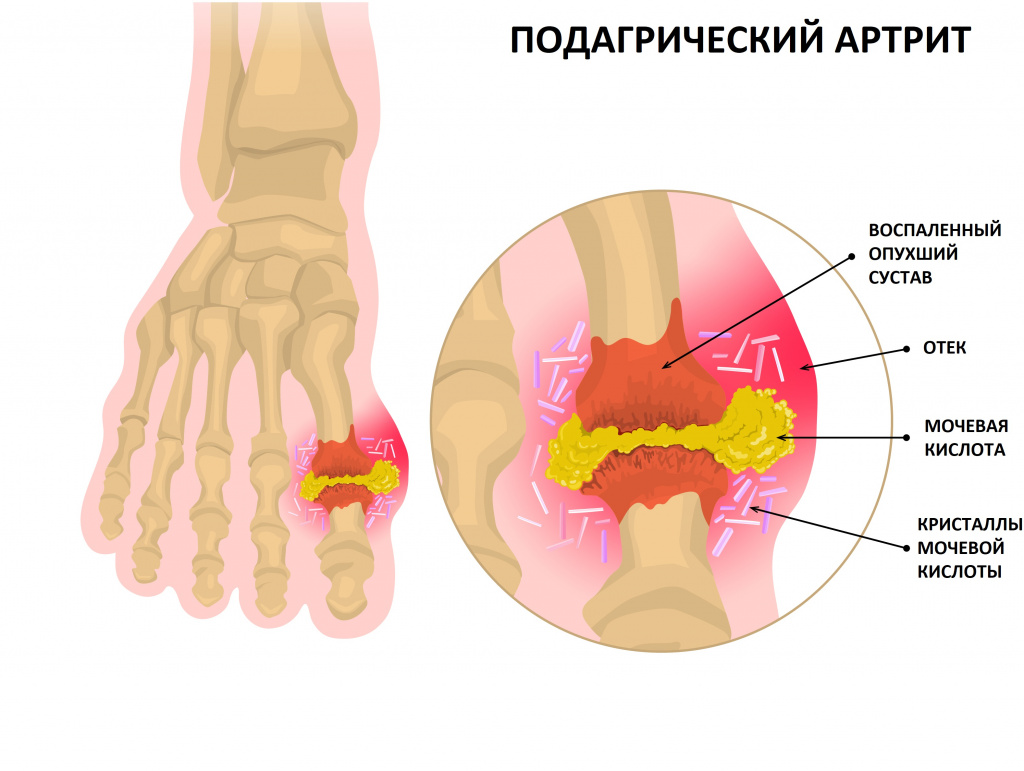
возникает описанный выше острый артрит, при этом в патологический процесс могут вовлекаться все новые и новые суставы, обычно конечностей. На 4—8-й год течения подагры в области пораженных суставов или регионарных сухожилий, а также в области ушных раковин, апоневрозов черепных мышц образуются безболезненные, средней плотности подкожные бугристые образования. Кожа над ними не изменена, слегка желтовато просвечивает. Это так называемые подагрические узлы, или тофусы (греч. tophus — пористый камень, туф), которые есть не что иное, как отложение микрокристаллов мочевой кислоты в плотной соединительной ткани. Тофусы имеют тенденцию вскрываться, и тогда из них выделяется крошковатая масса белесого цвета. Именно в этой тофуснон стадии заболевание уже начинает расцениваться как подагра, т. е. нередко на 4—8—12-й год течения подагры. Но бывают случаи, когда даже выделения из тофусов врачи принимают за гной и не диагностируют подагру даже в этот период, хотя мурексидная проба с крошковатыми массами из тофусов дает пато-гномоничную для кристаллов мочевой кислоты пурпурную окраску (мурек-сид—смесь азотной кислоты и аммиака).
Очень часто параллельно с подагрической артропатией исподволь развивается подагрическая почка (протеинурия, цилиндрурия, микрогематурия, изостенурия, повышение артериального давления с периодическими почечными коликами). Развитие почечнокаменной уратной болезни — один из характерных признаков подагры. Гистологически подагрическая почка включает в себя тофусы в паренхиме почек, уратные камни, интерстициальный нефрит, гломерулосклероз, артерио- и артериолосклероз с развитием нефроцирроза. Уремический финал нередок при подагре. В качестве раритета описаны случаи острой почечной недостаточности, развивающейся вследствие острой блокады почечных канальцев уратами при так называемых подагрических кризах. Поражение подагрой других органов (клапаны сердца, перикард) встречается очень редко. Подагрическая артропатия агрессивна и приводит к деформирующему полиартриту, весьма сходному с РА. Часто она годами протекает под диагнозом РА, поэтому адекватное лечение отсутствует. Агрессивность подагрической артропатии находит отражение в рентгенологических изменениях — в возникновении круглых, «штампованных» дефектов эпифизов костей, окруженных склеротической каймой, а также кистевидных (круглой и овальной формы) дефектах, нередко разрушающих кортикальный слой кости (костные тофусы?). Возможны костные эрозии как интраартикулярные, так и периарти-кулярные центральной и краевой локализации.
Диагноз и дифференциальная диагностика.
Диагноз подагры обосновывается наличием соответствующих факторов риска, включающих и наследственность, характерным развитием артропатии, ранним присоединением нефро-патии, наличием гиперурикемии (концентрированной мочевой кислоты в крови более 9 мг после трех дней беспуриновой диеты — с исключением мяса, рыбы, ливера, бобовых, шпината, шоколада) и гиперурикурии (в суточной моче содержание мочевой кислоты более 700 мг), характерными рентгенологическими изменениями, наконец, проведением мурексидной пробы с содержимым тофу- сов на предметном стекле. В синовиальной жидкости под микроскопом обнаруживают характерные кристаллы мочевой кислоты.
Дифференциальная диагностика подагры и РА нетрудна, сложнее дифференцировать подагру и хондрокальциноз (псевдоподагра). Хондрокальциноз возникает обычно у пожилых людей (чаще у мужчин), характеризуется, так же как и подагра, периодической острой артропатией с поражением обычно коленных (в общем любых) суставов и симфиза. Часто провоцируется другими острыми заболеваниями (в том числе и подагрой). Суть этой также микрокристаллической артропатии заключается в отложении в хряще суставов микрокристаллов, чаще всего пирофосфата кальция. Патогенетически заболевание связывают с гиперфункцией паращитовидных желез. Патогномоничным считают обнаружение в синовиальной жидкости микрокристаллов пирофосфата кальция и рентгенологическое выявление кальцификации гиалинового или фиброзного хряща, характерно поражение менисков коленного сустава. Изредка хондрокальциноз сочетается с подагрой.
Лечение.
Всем больным подагрой показаны диетические ограничения, снижение общей калорийности пищи, резкое ограничение продуктов, богатых пуринами (см. выше), обильное питье (до 2 л в день), исключение алкоголя, молочно-растительная пища. При остром приступе подагры применяют НПВП:
бутадион по 0,15 г 4 раза в сутки в первые три дня, затем по 0,15 г 3 раза в течение недели. Вместо бутадиона может быть назначен реопирин, индометацин, а при отсутствии эффекта — преднизолон (25—30 мг/сут). Ацетилсалицило-вую кислоту давать не следует, так как она эффективна лишь в больших, часто токсических дозах (не менее 4 г/сут). При прогредиентном течении подагры необходимо длительное лечение противоподагрическими базисными препаратами либо уменьшающими синтез мочевой кислоты в организме [урикоста-тики — аллопуринол (милурит) в суточной дозе 0,3—0,4 г в течение не менее 12 мес], либо увеличивающими выделение мочевой кислоты с мочой (урико-зурики — антуран, бенемид, этамид; антуран по 0,1 г 3—4 раза в день). Одновременно с последними препаратами назначают обильное питье и гидрокарбонат натрия до 3 г в день.
При поражении почек урикозурики не назначают. Противопоказаниями к назначению аллопуринола являются поражение печени, язвенная болезнь желудка и двенадцатиперстной кишки, кожные заболевания.
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Подагра: причины возникновения, симптомы, диагностика и способы лечения.
Определение
Подагра – системное заболевание, характеризующееся отложением в различных тканях кристаллов моноурата натрия и развивающимся в связи с этим воспалением.
Подагрой страдают преимущественно мужчины в возрасте 40 лет и старше. Женщины болеют реже. Однако если раньше пик подагры у женщин приходился на возраст 60 лет и более, то в настоящее время он сместился в сторону омоложения и наблюдается у женщин с ранним климаксом и гинекологическими расстройствами. Именно поэтому у отдельных женщин заболевание диагностируется в возрасте 27-29 лет. Нельзя не отметить, что у молодых пациенток подагра отличается более тяжелым течением, что проявляется частыми и длительными обострениями.
Для роста распространенности подагры к началу XXI века имеются предпосылки: увеличение продолжительности жизни, особенно в развитых странах, повышение уровня жизни и связанное с этим нарушение питания.
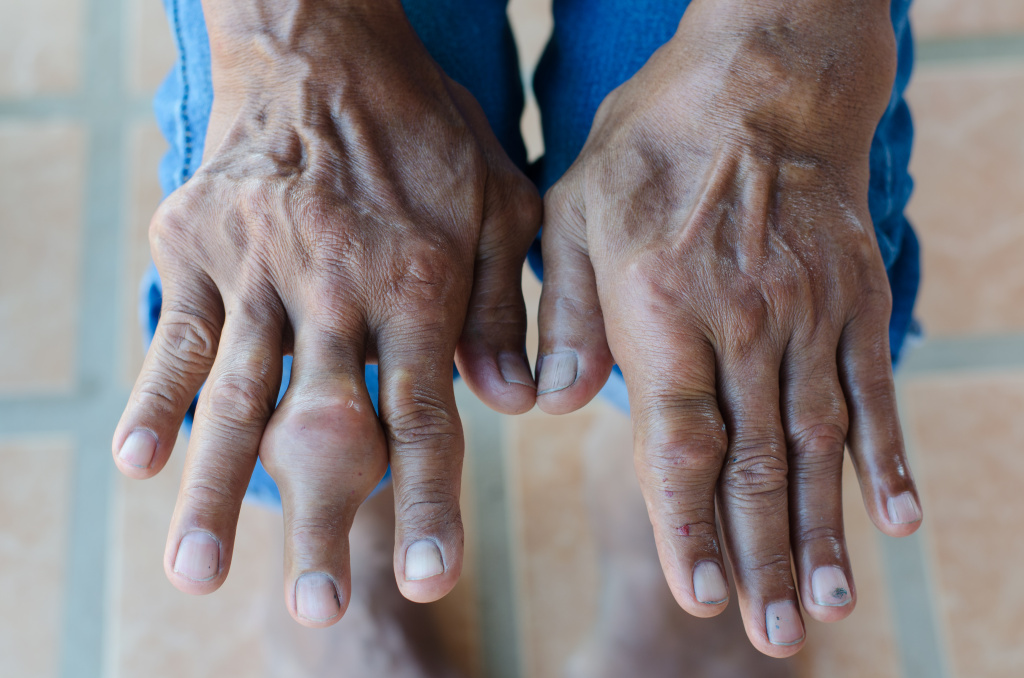 Причины появления подагры
Причины появления подагры
Причинами появления подагры принято считать факторы, которые приводят либо к снижению выделения мочевой кислоты с мочой, либо к ее повышенной продукции в организме, либо сочетание тех и других. В результате повышения концентрации мочевой кислоты в крови происходит отложение ее кристаллов в суставных и/или околосуставных тканях, почках и других органах в виде своеобразных гранулем – тофусов (лат. tofus — пористый камень). Отложение кристаллов вызывает воспалительные явления. Чаще всего болезнь поражает большие пальцы ног, стопы, лодыжки, колени, пальцы рук, запястья и локти, однако может затрагивать любой сустав.
Избыточная масса тела, повышение артериального давления, пристрастие к алкоголю, потребление большого количества животного белка, прием мочегонных препаратов, резистентность к инсулину могут повышать уровень мочевой кислоты и способствовать манифестации заболевания.
К факторам риска развития подагры также относят генетическую предрасположенность, заболевания крови, псориаз.
Классификация заболевания
По этиологии (причинам возникновения болезни):
- первичная (генетически обусловленная);
- вторичная (возникшая на фоне болезней с избыточным образованием мочевой кислоты (гемобластозов, гемолитической анемии, псориаза и др.) или нарушающих ее выведение (болезней почек, саркоидоза и др.)).
По патогенезу (механизму развития заболевания):
- метаболическая;
- почечная;
- смешанная.
По периодам болезни:
- преморбидный период (предболезненный);
- интермиттирующий период (перемежающийся);
- хроническая подагра.
По клиническим формам:
- суставная;
- висцеральная (относящаяся к внутренним органам);
- висцеро-суставная.
По типу поражения суставов:
- моноартрит (поражение одного сустава);
- олигоартрит (поражение двух или трех суставов одновременно);
- полиартрит (поражение нескольких суставов).
По тяжести течения:
- легкое;
- средней тяжести;
- тяжелое.
Симптомы подагры
Основными клиническими проявлениями подагры являются рецидивирующие атаки острого артрита, очаговое накопление кристаллов уратов с образованием тофусов в тканях и органах, поражение почек.
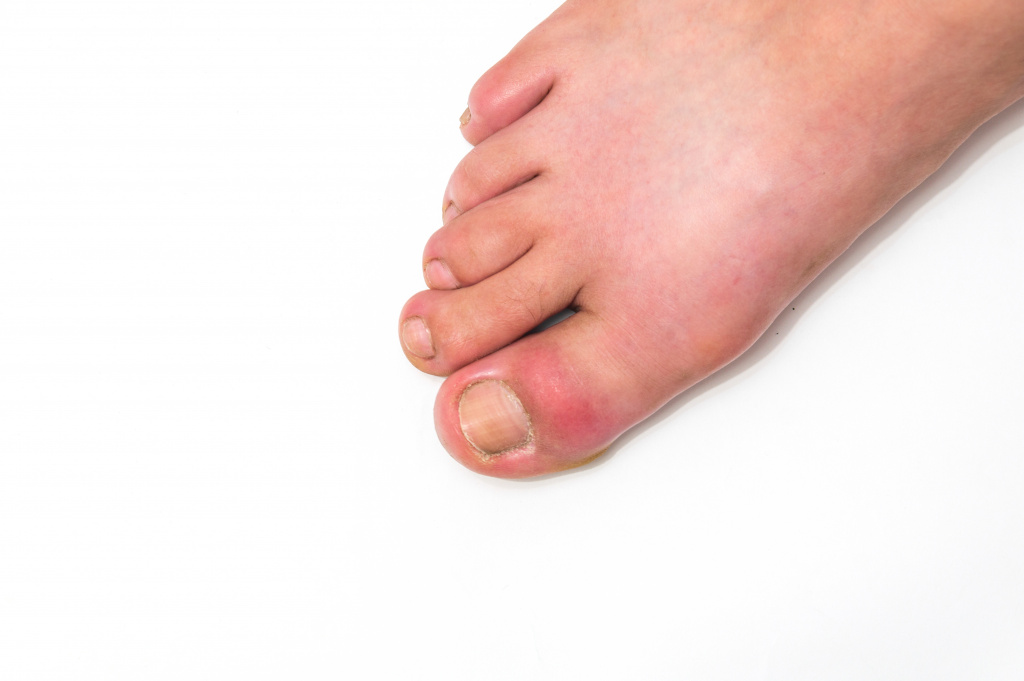
Наиболее распространенным проявлением подагры является острый моноартрит, характеризующийся внезапной сильной болью и отеком. Однако могут поражаться сразу несколько суставов – обычно первый плюснефаланговый, предплюсне-плюсневый, голеностопный и коленный суставы. Они становятся теплыми на ощупь, опухшими, кожа над ними гиперемированная (покрасневшая). Значительная боль в суставах ограничивает диапазон движения. Могут определяться жесткие подкожные узелки (тофусы) над разгибательной поверхностью сустава, на дорзальных (задних) поверхностях рук и ног, в ушной раковине. При тяжелом течении повышается температура тела. Приступ обычно длится несколько дней, реже – нескольких недель. После приступа деформации сустава не возникает.
Межприступный период продолжается до следующей острой атаки. Обычно в это время пациенты не предъявляют жалоб, но если больной не получает лечения, то каждая последующая атака протекает тяжелее, а межприступный период укорачивается. У некоторых пациентов быстро, практически без ремиссий (период ослабления или исчезновения симптомов болезни) развивается хронический подагрический артрит с образованием тофусов, который считается финальной стадией заболевания.
На любом этапе заболевания существует риск развития поражения почек, проявляющегося нефролитиазом (образованием камней в почках) и тубулоинтерстициальным нефритом (воспалением почечных канальцев и соединительной ткани почек).
Диагностика заболевания
Для диагностики подагры достаточно выявления кристаллов моноурата натрия в синовиальной жидкости или тофусах.
Кристаллы в мазке синовиальной жидкости (Synovial fluid smear, crystals)
Нарушение обмена пуриновых оснований в организме при подагре приводит к повышению содержания мочевой кислоты в крови и синовиальной жидкости. Острый приступ подагрического артрита сопровождается кристаллизацией солей с образованием кристаллов моноурата натрия. Прямое обнаружение кристаллов возможн…
1 590 руб
В общем анализе крови во время острых приступов обнаруживается лейкоцитоз со сдвигом влево, увеличение СОЭ.
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов)
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count.
Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ
Кровь – это жидкая ткань, выполняющая различные функции, в том числе, транспорта …
720 руб
Определение мочевой кислоты в сыворотке крови становится более надежным, если он сделан не менее, чем через 2 недели после приступа подагры.
Мочевая кислота (в крови) (Uric acid)
Синонимы: Пурин-2,6,8-трион, тригидроксипурин, 2,6,8-триоксипурин, гетероциклический уреид мочевины. Uric acid, UA, Uric A.
Краткая характеристика определяемого вещества Мочевая кислота
Конечный продукт метаболизма пуриновых оснований, входящих в состав нуклеотидов.
Б…
310 руб
Исследование мочи проводится для диагностики и дифференциальной диагностики заболеваний почек и мочевыводящих путей.
Анализ мочи общий (Анализ мочи с микроскопией осадка)
Исследование разовой утренней порции мочи, включающее в себя определение физических (цвет, прозрачность, удельный вес), химических (pH, содержание белка, глюкозы, кетонов, уробилиногена, билирубина, гемоглобина, нитритов и лейкоцитарной эстеразы), а также оценку качественного и количественного со…
360 руб
Оценку суточного выделения мочевой кислоты с мочой используют для оценки риска образования почечных камней (уратов).
Мочевая кислота (суточная моча) (Uric acid)
Мочевая кислота — конечный продукт распада пуриновых оснований.
Содержание мочевой кислоты в моче тесно связано с диетой (соотношение в пище пуринов, углеводов и жиров), функционированием почек, характером обмена нуклеотидов, лекарственной терапии и др.
310 руб
Рентгенологическое исследование суставов помогает в проведении дифференциального диагноза с травмами и другими заболеваниями костно-мышечной системы.
Рентген костей стопы
Рентгенологическое исследование стопы в двух проекциях позволяет диагностировать травмы и другие патологические изменения, в том числе и плоскостопие.
Рентген костей кисти
Рентгенологическое исследование костей кисти предназначено для диагностики травматических повреждений, патологических изменений, а также оценки развития костей соответственно возрасту пациента.
При ультразвуковом исследовании можно обнаружить эрозии, тофусы и специфический двойной контур, характерные для подагры. Этот метод применяют для ранней диагностики подагры, так как у части пациентов с гиперурикемией типичные ультразвуковые признаки подагры могут выявляться раньше, чем болезнь проявляется острым приступом артрита.
УЗИ почек помогает диагностировать воспалительные, опухолевые процессы, а также исключить или выявить наличие камней.
К каким врачам обращаться
Первичный осмотр пациента обычно выполняет
врач-терапевт
, он же оценивает состояние пациента, дает направления на лабораторные и инструментальные обследования.
Если анализ крови указывает на повышенное содержание мочевой кислоты, это можно расценивать как повод для направления пациента к ревматологу.
Больным с подагрой для подбора диеты, назначения медикаментозного лечения для защиты органов желудочно-кишечного тракта в условиях применения противоподагрических препаратов показана консультация
врача-гастроэнтеролога
.
Лечение подагры
Оптимальное лечение подагры должно учитывать уровень мочевой кислоты, количество предшествующих обострений, данные рентгенологического исследования, стадию заболевания, возраст, пол пациента, наличие ожирения и другие факторы.
Консервативная терапия подагры направлена:
- на быстрое и безопасное купирование острого подагрического артрита;
- предотвращение рецидивов артрита;
- снижение риска прогрессирования заболевания, предупреждение образования и растворение имеющихся кристаллов моноурата натрия;
- уменьшение имеющихся проявлений хронической подагры;
- профилактику и лечение заболеваний, ассоциированных с подагрой.
В качестве медикаментозной терапии подагры могут быть назначены:
- препараты, применяемые при остром приступе (нестероидные противовоспалительные препараты, глюкокортикостероиды, алкалоиды);
- препараты, подавляющие синтез мочевой кислоты;
- препараты, усиливающие выведение мочевой кислоты из организма;
- препараты, усиливающие выведение азотистых шлаков из организма при мочекаменной болезни.
Хирургическое лечение подагры направлено на удаление тофусов в тех случаях, когда они приводят к развитию тяжелых осложнений.
Осложнения
К основным осложнениям заболевания относятся поражения суставов (подагрический артрит с развитием деформации суставов и ограничением их функциональности), поражение почек (почечно-каменная болезнь, хроническая болезнь почек и т.д.), переход воспаления с суставов на близлежащие ткани (воспаление сухожилия, воспаление внутренней синовиальной оболочки сухожилия мышцы, миозит (воспаление мышц)).
Среди более редких, но не менее грозных осложнений называют артериальную гипертензию, ишемическую болезнь сердца, поражение глаз (воспаление радужки, конъюнктивит), нервных окончаний, нагноения мягких тканей в области вскрывшихся подкожных тофусов и др.
Профилактика подагры
Пациентам рекомендовано вести здоровый образ жизни, снизить избыточную массу тела, регулярно выполнять физические упражнения, отказаться от курения, излишнего приема алкоголя и сладких напитков, соблюдать диету, ограничивающую прием продуктов, богатых пуринами.
Профилактика подагры уратснижающими препаратами проводится пациентам по строгим медицинским показаниям.
Источники:
- Насонова В.А., Барскова В.Г. Ранние диагностика и лечение подагры – научно обоснованное требование улучшения трудового и жизненного прогноза больных. Науч.-прак. ревматология. 2004; (1):5-7.
- Подагра. Клинические рекомендации. Ассоциация ревматологов России. 2018.
- Федеральные клинические рекомендации по ревматологии 2013 г. с дополнениями от 2016 г.
- Селицкая О.В., Борисенко Н.А. Современные представления о подагре. Сибирское медицинское обозрение. Т. 50. № 2. 2009.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Коксартроз
Коксартроз: причины появления, симптомы, диагностика и способы лечения.
Хламидиоз
Хламидиоз: причины появления, симптомы, диагностика и способы лечения.
Ревматоидный артрит
Ревматоидный артрит: причины появления, симптомы, диагностика и способы лечения.
Источник
