Критерии прекращения антибиотикотерапии при пневмонии


Внебольничная пневмония — это заболевание инфекционного происхождения, нижних отделов дыхательных путей (ещё её принято называть внебольничная нижнедолевая пневмония), которое диагностируют и у взрослых, и у детей. При неправильном или несвоевременном лечении может наступить смерть. Это тип пневмонии, не связан с пребыванием больного в лечебном учреждении.
Диагностический минимум обследования больного при внебольничной пневмонии
Помимо сбора жалоб, анамнеза и физикального обследования, диагностический минимум при подозрении на пневмонию должен включать исследования, позволяющие установить точный диагноз и решить вопрос о тяжести течения и месте лечения пациента (терапевтическое отделение или реанимация). К ним относятся:
- рентгенография органов грудной клетки в двух проекциях (передней и боковой);
- общий анализ крови (ОАК);
- биохимический анализ крови – мочевина, креатинин, ионный состав (K, Na), печеночные показатели (АСТ, АЛТ, билирубин);
- микробиологическая диагностика мокроты:
– микроскопия мокроты окрашенного по Граму препарата;
– бактериологический посев мокроты для выделения возбудителя и оценки его чувствительности к антибиотикам (антибиотикограмма);
– исследование гемокультуры (оптимально проводить забор двух проб венозной крови из разных вен с интервалом 30-60 минут.
При тяжелой пневмонии целесообразно исследовать газы артериальной крови (PO2, pCO2) для уточнения потребности в проведении ИВЛ, исключения метаболического, респираторного ацидоза/алкалоза. При наличии плеврального выпота следует произвести плевральную пункцию (плевроцентез, торакоцентез) и исследовать плевральную жидкость (цитологическое, биохимическое и микробиологическое исследование). Наличие 100 мл выпота в плевральной полости не является показанием для пункции.
Критерии тяжелого течения пневмонии и необходимость проведения интенсивной терапии в условиях реанимации/реанимационного отделения
При поступлении больного с внебольничной пневмонией в стационар необходимо прежде всего оценить тяжесть состояния пациента и решить вопрос о госпитализации в профильное отделение терапевтическое или реанимационное.
К тяжелой внебольничной пневмонии обычно относят случаи заболевания, требующие лечения в отделениях реанимации и интенсивной терапии (ОРИТ). Данное определение не совсем точно характеризует данное состояние, так как в разных странах обычно имеются различия в критериях госпитализации больных с бронхо-легочной патологией в ОРИТ. Более точным будет следующее определение тяжелой внебольничной пневмонии:
Тяжелая внебольничная пневмония – это особая форма заболевания различной этиологии, проявляющаяся выраженной дыхательной недостаточностью и/или признаками тяжелого сепсиса или септического шока, характеризующаяся плохим прогнозом и требующая проведение интенсивной терапии.
Выделение больных с тяжелой внебольничной пневмонией в отдельную группу представляется крайне важно, учитывая высокий уровень летальности, наличие, как правило, у пациентов тяжелой фоновой патологии, особенности этиологии заболевания и особые требования к антибактериальной терапии. При внебольничной пневмонии крайне важным является проведение быстрой оценки тяжести состояния больных с целью выделения пациентов, требующих проведения неотложной интенсивной терапии.
Критерии тяжелого течения пневмонии – для оценки пневмонии как тяжелой необходимо наличие хотя бы одного критерия из таблицы:
| Клинические критерии тяжелой пневмонии | Лабораторные критерии тяжелой пневмонии |
|---|---|
|
|
При наличии клинических или лабораторных признаков тяжелой пневмонии или симптомов тяжелого сепсиса целесообразно проводить лечения пациента в отделении реанимации.
Выбор стартовой антибактериальной терапии при пневмонии
Бактериальный или вирусный рост в дистальных отделах дыхательных путей и связанный с ним воспалительный ответ приводят к повреждению клеток, что ухудшает газообмен, изменяет кровообращение в легких и препятствует нормальной механике дыхания.
В случае бактериальной пневмонии первичное повреждение клеток происходит из-за прямого воздействия токсинов, секретируемых бактериями, и токсинов, находящихся на поверхности бактерии. Иногда пневмония с поздним началом, вызванная вирусной инфекцией, не отличима от бактериального заболевания. Для специфического вирусного тестирования существует несколько высокочувствительных, высокоспецифичных анализов на основе полимеразной цепной реакции и иммуноферментного анализа, и во многих клиниках теперь проводится комплексное экспресс-тестирование одного образца аспирированной мокроты, полученной из глотки.
Независимо от возраста начала заболевания при подозрении на бактериальную пневмонию лечение необходимо начинать немедленно с эмпирического антибактериального режима, при этом антибиотик должен иметь достаточно широкий спектр действия, чтобы воздействовать на наиболее вероятные этиологические микроорганизмы, в том числе те, которые могут быть резистентными к лекарственным средствам.
То есть при бактериальной пневмонии выбор антибиотика проводят эмпирически, а замену на альтернативный препарат проводят по результатам бактериологического исследования или эмпирически при первых признаках неэффективности — в течение 24-36 ч.
У госпитализированных больных подразумевается более тяжелое течение пневмонии, поэтому целесообразно начинать терапию с парентеральных антибиотиков. Через 3-4 дня лечения при достижении клинического эффекта (нормализация температуры, уменьшение выраженности интоксикации и других симптомов заболевания), возможен переход с парентерального на пероральный способ применения антибиотика до завершения полного курса антибактериальной терапии. При легком течении пневмонии у госпитализированных больных допускается сразу назначение антибиотиков внутрь.
Рекомендации по эмпирической терапии пневмонии у госпитализированных больных представлены в таблице ниже. Режим дозирования антибактериальных препаратов необходимо подбирать индивидуально в соответствии с рекомендованной дозой, указанной в инструкции к препарату от производителя.
Антибактериальная терапия пневмоний у госпитализированных больных
| Особенности нозологической формы | Наиболее актуальные возбудители | Рекомендованные режимы терапии | Комментарии |
|---|---|---|---|
| Пневмония не тяжелого течения | Streptococcus pneumoniae Haemophilus influenzae Chlamydia pneumonia Staphylococcus aureus Enterobacteriaceae | Ампициллин в/в Амоксициллин/клавуланат в/в Цефуроксим в/в Цефотаксим в/в Цефтриаксон в/в | Возможна ступенчатая терапия. При стабильном состоянии пациента допускается сразу назначение препаратов внутрь в таблетированной форме или суспензии. |
| Пневмония тяжелого течения | Streptococcus pneumoniae Legionella spp. Staphylococcus aureus Enterobacteriaceae | Препараты выбора: Амоксициллин/клавуланатв/в+макролид в/в Цефотаксим+макролидв/в Цефтриаксон+макролид в/в Альтернативные средства: Ранние фторхинолоны (ципрофлоксацин, офлоксацин) + цефалоспорины III поколения Новые фторхинолоны (левофлоксацин, моксифлоксацин) |
У госпитализированных больных с не тяжелой внебольничной пневмонией рекомендуется применение парентеральных аминопенициллинов или защищенных аминопенициллинов, парентеральных цефалоспоринов II-III поколения. Клинических данных о преимуществе какого-либо из указанных антибактериальных препаратов или о присоединении на первом этапе лечения макролидных антибиотиков нет.
При тяжелой внебольничной пневмонии средствами выбора являются парентерально вводимые защищенные пенициллины или цефалоспорины III поколения в комбинации с макролидами для парентерального введения (эритромицин, кларитромицин, спирамицин). Указанные комбинации перекрывают практически весь спектр потенциальных возбудителей (как типичных, так и атипичных) тяжелой пневмонии.
Имеются данные о высокой клинической эффективности парентеральных фторхинолонов (ципрофлоксацин, офлоксацин) при тяжелых внебольничных пневмониях. Однако эти препараты характеризуются слабой антипневмококковой активностью по сравнению с бета-лактамами, описаны случаи неуспеха терапии ранними фторхинолонами пневмококковой пневмонии. Вопрос о месте ранних фторхинолонов в лечении тяжелой внебольничной пневмонии окончательно не решен, более надежной является их комбинация с бета-лактамами. Потенциально перспективными являются новые фторхинолоны (левофлоксацин, моксифлоксацин) для парентерального применения, обладающие повышенной антипневмококковой активностью и перекрывающие практически весь спектр возможных возбудителей. Имеются данные контролируемых клинических исследований о возможности применения новых фторхинолонов при тяжелой внебольничной пневмонии в режиме монотерапии.
Критерии эффективности антибактериальной терапии внебольничной пневмонии
Первоначальная оценка эффективности антибактериальной терапии должна проводится через 48-72 часа после начала лечения. Основными критериями эффективности в эти сроки являются снижение интоксикации и температуры, отсутствие дыхательной недостаточности. Если у пациента сохраняется высокая лихорадка и интоксикация, или симптоматика прогрессирует, то лечение следует признать неэффективным и произвести замену режима антибактериальной терапии. Рекомендации по смене режима антибактериальной терапии приведены ниже в таблице.
Выбор антибактериального препарата при неэффективности стартового режима терапии у госпитализированных больных
| Препараты на первом этапе лечения | Препараты на втором этапе лечения | Комментарии |
|---|---|---|
| Ампициллин | Заменить на или присоединить макролидный антибиотик При тяжелой пневмонии заменить на цефалоспорин III поколения + макролид | Возможны атипичные микроорганизмы – микоплазма, хламидия, легионелла |
| Амоксициллин/клавуланат Цефуроксим | Присоединить макролидный антибиотик | Возможны атипичные микроорганизмы – микоплазма, хламидия, легионелла |
| Цефалоспорины III поколения | Присоединить макролидный антибиотик | Возможны атипичные микроорганизмы – микоплазма, хламидия, легионелла |
При неэффективности антибактериальной терапии на втором этапе необходимо провести обследование больного для уточнения диагноза или выявления возможных осложнений пневмонии. При тяжелой пневмонии оптимальным будет проведение МСКТ органов грудной клетки с целью исключения хирургической патологии.
В процессе лечения с целью оценки состояния пациента и эффективности терапии целесообразно осуществлять следующие исследования:
- Общий анализ крови – на 2-3-й день и после окончания антибактериальной терапии;
- Биохимический анализ крови – контроль через 1 неделю при наличии изменений в первом исследовании;
- Исследование газов крови (при тяжелом течении) – ежедневно до нормализации показателей;
- Рентгенография грудной клетки – через 2-3 недели после начала лечения (перед выпиской); при ухудшении состояния пациента – в более ранние сроки.
Продолжительность антибактериальной терапии
При нетяжелой внебольничной пневмонии антибактериальная терапия может быть завершена по достижении стойкой нормализации температуры тела (в течение 3-4 дней). При таком подходе длительность лечения обычно составляет 7-10 дней. При этом курс антибиотикотерапии должен быть не менее 7 дней. В эти же сроки обычно наблюдается исчезновение лейкоцитоза по анализу крови. В случае наличия клинических и/или эпидемиологических данных о микоплазменной или хламидийной этиологии пневмонии продолжительность терапии должна составлять 14 дней, хотя имеются клинические данные об эффективности и более коротких курсов антибактериальной терапии при атипичной пневмонии. Более длительные курсы антибактериальной терапии показаны при пневмонии стафилококковой этиологии или вызванной грамотрицательными энтеробактериями – от 14 до 21 дня. При указании на легионеллезную пневмонию длительность антибактериальной терапии составляет 21 день.
Критерии эффективности (достаточности) антибактериальной терапии пневмонии:
- Температура ниже 37,5°С
- Отсутствие интоксикации
- Отсутствие дыхательной недостаточности (частота дыхания менее 20 вдохов в минуту)
- Отсутствие гнойной мокроты
- Количество лейкоцитов в крови меньше 10·109/Л, нейтрофилов меньше 80%, юных форм меньше 6%
- Отсутствие отрицательной динамики на рентгенограмме органов грудной клетки.
Сохранение отдельных клинических, лабораторных или рентгенологических признаков пневмонии не является абсолютным показанием к продолжению антибактериальной терапии или ее модификации. В подавляющем большинстве случаев их разрешение происходит самостоятельно или под влиянием симптоматической терапии. Длительно сохраняющийся субфебрилитет не является признаком бактериальной инфекции, а, скорее всего, является проявлением постинфекционной астении.
Рентгенологическая динамика отмечается медленнее по сравнению с клинической картиной, поэтому контрольная рентгенография грудной клетки не может служить критерием для определения длительности антибактериальной терапии.
Вместе с тем при длительно сохраняющейся клинической, лабораторной и рентгенологической симптоматики пневмонии необходимо провести дифференциальную диагностику с такими заболеваниями, как рак легкого, туберкулез, застойная сердечная недостаточность и др.
Ступенчатая антибактериальная терапия пневмонии
Ступенчатая антибактериальная терапия предполагает двухэтапное применение антибактериальных препаратов: переход с парентерального на пероральный путь введения в возможно более короткие сроки с учетом клинического состояния пациента. Основная идея ступенчатой терапии заключается в уменьшении длительности парентерального введения антибиотика, что обеспечивает значительное уменьшение стоимости лечения и сокращение срока пребывания больного в стационаре при сохранении высокой клинической эффективности терапии.
Оптимальным вариантом ступенчатой терапии является последовательное использование двух лекарственных форм (для парентерального введения и приема внутрь) одного и того же антибактериального препарата, что обеспечивает преемственность лечения. Возможно последовательное применение антибактериальных препаратов, близких по своим антимикробным свойствам и одинаковым уровнем приобретенной устойчивости. Антибиотик для перорального введения должен удовлетворять следующим требованиям: высокая биодоступность при приеме внутрь, отсутствие лекарственных взаимодействий, хорошая переносимость, длительный интервал между приемом, приемлемая стоимость.
Переход с парентерального на пероральный способ применения антибиотика следует осуществлять при стабилизации состояния пациента и улучшении клинической картины пневмонии. При этом целесообразно использовать следующие критерии:
- нормальная температура тела (<37,5°C) при двух последовательных измерениях с интервалом 8ч;
- уменьшение одышки;
- отсутствие нарушения сознания;
- положительная динамика других симптомов заболевания;
- отсутствие нарушений гастроинтестинальной абсорбции;
- согласие (настроенность) пациентов на пероральное лечение.
На практике возможность перехода на пероральный способ введения антибиотика появляется в среднем через 2-3 дня после начала лечения.
Перечень антибиотиков, выпускаемых в лекарственных формах, предназначенных для парентерального и перорального применения и используемых для ступенчатой терапии достаточно широк:
- амоксициллин/клавуланат,
- кларитромицин,
- левофлоксацин,
- моксифлоксацин,
- офлоксацин,
- спирамицин,
- цефуроксим натрия – цефуроксим аксетил,
- ципрофлоксацин,
- эритромицин.
Для некоторых антибиотиков, не имеющих лекарственной формы для перорального применения, возможна замена на близкие по антимикробному спектру препараты с учетом чувствительности выявленного возбудителя пневмонии.
В сложившихся современных условиях особую важность приобретают своевременная микробиологическая верификация заболевания, оценка чувствительности возбудителя к антимикробным препаратам, а также разработка программ профилактики.
ПРОГНОЗ
При несвоевременном и неправильном лечении пневмония может закончиться развитием сегментарного или долевого пневмосклероза и деформаций бронхов в зоне поражения, однако такие исходы в настоящее время сейчас наблюдают крайне редко, обычно у людей с хроническими болезнями лёгких (муковисцидоз, пороки развития и др.). Большинство пневмоний рассасывается бесследно, усиление и деформация лёгочного рисунка, которые могут сохраняться в течение нескольких месяцев, не требует ни уточняющих исследований (например, КТ), ни лечения.
Статистика
- В среднем пациенты госпитализируются в стационар в сроки от трех до десяти дней.
- Обнаружено преимущественно правостороннее поражение легких.
- Чаще внебольничная пневмония имеет cреднюю степень тяжести.
- Пневмония вирусной этиологии имеет тяжелое, осложненное течение и заканчивается летальным исходом.
- В России для лечения внебольничной пневмонии чаще всего применяют комбинацию цефалоспоринов и аминогликозидов и сочетание цефалоспоринов и макролидов.
Данные проверены и актуальны на декабрь 2019 года
Литература:
Таточенко В. К., Самсыгина Г. А., Синопальников А. И., Учайкин В. Ф. Пневмония // ПФ. 2006. №4.
Внебольничная пневмония у взрослых: диагностика, лечение, профилактика. ПРОЕКТ ПРАКТИЧЕСКИХ РЕКОМЕНДАЦИЙ. Москва – 2002.
Фесенко О.В., Швайко С.Н. Пневмонии, вызванные Klebsiella pneumoniae (фридлендеровские пневмонии) // Практическая пульмонология. 2019.
Хувен Т.А., Полин Р.А. Пневмония // Неонатология: Новости. Мнения. Обучение. 2017. №3
Афтаева Лариса Николаевна, Мельников Виктор Львович, Кубрина Ольга Юрьевна, Орешкина Анастасия Александровна Особенности течения внебольничных пневмоний // Вестник ПензГУ. 2019. №1 (25).
Сохранить в соцсетях:
Похожие публикации:
Ваш отзыв:

Карточка данной публикации. Тема: «Внебольничная пневмония: лечение антибиотиками», опубликована в разделе Лекарства – последняя редакция, обновление: 2019-12-11
Копирование информации возможно с обязательной ссылкой на krasgmu.net!
Раздел
: Лекарства |
|
Просмотров
: 1301
Нашли ошибку? Есть свои предложения? Сообщите нам
Источник
• Лечение следует начинать, не дожидаясь результатов микробиологического исследования, т.е. эмпирически. По существующим мировым стандартам антибиотик должен быть назначен не позже 8 ч после установления диагноза пневмонии. При получении бактериологических данных лечение корректируют в случае его недостаточной эффективности.
• При выборе антибактериального лечения целесообразно использовать также результаты исследования мокроты по Граму.
• Исследовать гемокультуру не позже, чем в течение 24 ч после госпитализации.
• При выборе антибактериальных препаратов следует учитывать: тип возбудителя (вероятный, определяемый по клиническим данным), степень тяжести заболевания, потенциальную токсичность препаратов и возможные противопоказания. Кроме того, следует учитывать аллергологический анамнез.
• Необходимо решить вопрос о применении монотерапии или комбинации нескольких антибактериальных препаратов.
• Очень важно учитывать резистентность микробной флоры к антибактериальной терапии.
• Доза и частота введения препарата должны быть соизмеримы с интенсивностью патологического процесса.
• Использование пероральной антибактериальной терапии при легких и среднетяжелых формах, ступенчатой терапии при тяжелых пневмониях.
• Следует контролировать терапевтическое действие препарата и отслеживать возможные побочные реакции.
• При неосложненной пневмонии предпочтительно лечение антибиотиками (лучше – одним препаратом) не более 5 дней при условии быстрой нормализации температуры и положительной динамики основных клинических показателей [Яковлев С. В., Яковлев В. П., 2001]. Сохраняющиеся рентгенологические изменения в виде усиления легочного рисунка и другие не являются показанием к продолжению антибиотикотерапии.
• Не рекомендуется игнорировать стоимость используемого препарата.
Существует некоторая разница в подходах к лечению внебольничных пневмоний легкого течения между американскими и европейскими регламентирующими структурами. Так, в США основными препаратами при лечении амбулаторных больных являются доксициклин, макролиды и «респираторные» фторхинолоны (левофлоксацин, гатифлоксацин, гемифлоксацин, моксифлоксацин). В европейских и российских рекомендациях препаратами выбора являются аминопенициллины. Не исключается возможность применения других групп антибиотиков (например, макролидов), но только при высокой частоте атипичных возбудителей в регионе или при непереносимости пенициллинов (табл. 7) [Гучев И. А., Синопальников А. И., 2001].
Принимая во внимание относительно низкую частоту пеницнллинорезистентности пневмококков в России, последний подход представляется более рациональным. Кроме того, существует мнение о более сдержанном отношении к широкому использованию препаратов (макролиды, тетрациклины), устойчивость S. pneumoniae к которым развивается быстрее, чем к пенициллинам, назначаемым в адекватных дозах [Гучев И. А., Синопальников А. И., 2001]. Вместе с тем правильное назначение тетрациклинов, учитывающее фармакокинетические особенности (высокую липофильность) и необходимость применения высокой насыщающей дозы (в первые 3 дня по 200 мг 2 раза в день, затем по 200 мг однократно), способно преодолеть дальнейшее развитие резистентности и, по данным ряда исследований, позволяет отнести доксициклин к препаратам выбора [Cunha В. A., Mineola N. I., 1999].
Таблица 7
Основные препараты, применяемые при лечении внебольничных пневмоний [Гучев И. А., Синопальников А. И., 2001]
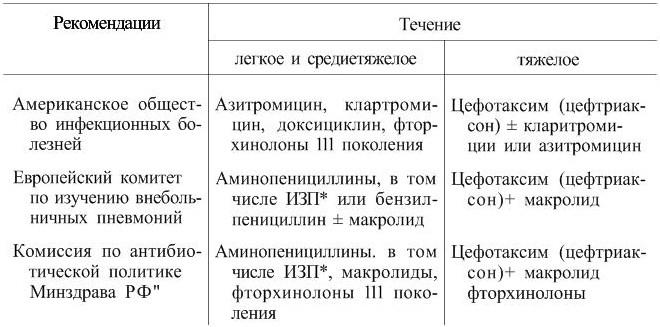
* – ингибиторзащищенные пеницмллины;
** – более подробно рекомендации МЗ РФ изложены в таблицах в Приложении 2.
В нашей стране при лечении внебольничных пневмоний легкого и среднетяжелого течения широко используются фторхинолоны (ципрофлоксацин – ципробай, цифран и офлоксацин – заноцин, таривид), обладающие высокой эффективностью против гемофильной палочки, моракселлы, представителей семейства Enlerobacteriaceae и легионеллы. В то же время они характеризуются несколько сниженной, в сравнении с (3-лактамами и макролидами, активностью в отношении преобладающего патогена-пневмококка, поэтому их первостепенная роль в лечении пневмоний иногда ставится под сомнение. Столь же неоднозначное в нашей стране пока и отношение к так называемым «респираторным» фторхинолонам, хотя следует отметить появление сообщений об успешном использовании левофлоксацина при ступенчатой терапии пневмоний [Синопальников А. И., Дуганов В. К., 2001].
У больных пневмониями тяжелого течения следует назначать антибиотики широкого спектра действия, максимально перекрывающие как грамположительную, так и грамотрицательную предполагаемую флору «ингибиторзащищенные» пенициллины (ампициллин/сульбактам, пиперациллин/тазобактам, тикарциллин/клавуланат), цефалоспорины III – IV поколений, фторхинолоны, карбапенемы. В ряде случаев используется комбинация аминогликозидов с цефалоспоринами (синергичное действие против синегнойной палочки), макролидами и рифампицином (при подозрении на легионеллезную пневмонию). Продолжительность антимикробной терапии до 14 – 20 дней.
При выборе антибиотика следует учитывать его фармакодинамические свойства. Аминоглпкозиды накапливаются в легочной ткани в недостаточном количестве, в то время как макролиды нового поколения и фторхинолоны создают в ней высокую концентрацию препарата. Вероятно, именно с концентрацией антибиотика в легких связан так называемый постантибиотический эффект – способность препарата оказывать антибактериальное действие после его отмены. Наличие у антимикробного препарата постантибиотического эффекта, как, например, у азитромицина, позволяет назначать последний в течение короткого срока (3 – 5 дней).
Результаты последних исследований заставляют несколько пересмотреть устоявшееся отношение к аминогликозидам. Учитывая то, что аминогликозидные антибиотики обладают относительно небольшой способностью к пенетрации, их никогда не следует использовать для монотерапии при лечении грамотрииателъной легочной инфекции. Кроме того, аминогликозиды могут инактивироваться при низком рН (кислая среда), отмечающемся в легких при пневмонии. Такие фармакодинамические характеристики требуют специфических схем дозировки: так, аминогликозидные антибиотики можно назначать 1 раз в сутки. При введении полной суточной дозы аминогликозида 1 раз каждые 24 ч создаются высокая пиковая концентрация и низкая продленная концентрация, что максимально увеличивает эффективность за счет как бактерицидного механизма, так и постантибиотического действия и сводит к минимуму токсичность.
В настоящее время большинство специалистов едины во мнении о недопустимости монотерапии пневмоний котримоксазолом [Зайцев А. А., Карпов О. И., Краевский Е. В., 2000; Гучев И. А., Синопальников А. И., 2001].
Следует считаться с затратами на антибактериальную терапию, которые могут быть весьма значительными. Стоимость парентеральных антибиотиков значительно выше, чем таблетированных форм, и для их введения требуются расходуемые материалы (шприцы, иглы, капельницы и т. п.). В последние годы успешно применяется [Ноников В. Е. и др., 1999] так называемая ступенчатая (step-down) терапия. При использовании этой методики лечение начинается с внутривенного применения антибиотика. При достижении клинического эффекта (обычно через 2 – 3 сут.), когда парентеральная антибактериальная терапия обеспечила улучшение состояния больного, сопровождающееся снижением или нормализацией температуры тела, уменьшением лейкоцитоза, возможен переход на пероральное применение антибиотиков, если предполагается хорошая всасываемость. На этом этапе предпочтительными являются препараты, показатели фармакокинетики которых позволяют применять антибиотик 1 – 2 раза в сутки.
Источник
