Коагуляционный некроз при ожоге кислотой

Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 16 октября 2016;
проверки требуют 2 правки.
Коагуляционный некроз развивается при низкой активности гидролитических процессов, высоком содержании белков и умеренном содержании жидкости в тканях. Некротизированная ткань имеет плотную и сухую консистенцию. Примером могут служить восковидный или ценкеровский некроз мышц при брюшном и сыпном тифе; фибриноидный некроз при аллергических и аутоиммунных заболеваниях. Разновидностью коагуляционного некроза является казеозный (творожистый) некроз, получивший своё название за сходство по консистенции, цвету и виду с творогом. Он развивается при таких заболеваниях как туберкулёз, сифилис, проказа и лимфогранулематоз. Химический анализ некротических тканей выявляет в них большое количество липидов.
Причины появления[править | править код]
Коагуляционный некроз чаще всего вызывается условиями, не связанными с тяжёлыми травмами, токсинами или иммунной реакций хронического заболевания. Недостаток кислорода (гипоксия) вызывает отмирание клеток в локализованной области, которую кровеносные сосуды не в состоянии обеспечить кислородом и другими важными питательными веществами. Следует отметить, что при ишемии большинство тканей организма будут испытывать коагуляционный некроз, ишемия в центральной нервной системе вызывается колликвационным некрозом, так как в нервных тканях очень небольшие плотные структуры.
Патология[править | править код]
Макроскопия[править | править код]
Макроскопическая картина участка с коагуляционным некрозом выглядит как бледный сегмент тканей, контрастирующий с окружающими участками, а также отличается васкуляризованной тканью и иссушенной тканью на разрезе. Позже ткань может стать красной из-за воспалительной реакции. Выжившие окружающие клетки могут помочь в регенерации повреждённой ткани, если повреждение не является стабильным или постоянным.
Микроскопия[править | править код]
Микроскопическое исследование показывает окрашивание ткани в светлый оттенок (при окрашивании гематоксилином и эозином), без содержания ядер и с очень небольшими структурными повреждениями, создавая видимость часто упоминаемых «гостевых клеток». Снижение интенсивности окрашивания связано с распавшимися ядрами, которые более не дают тёмно-фиолетовый цвет при окрашивании гематоксилином и удаление цитоплазматических структур даёт уменьшение количества внутриклеточного белка, снижая интенсивность оттенка обычно тёмно-розового окрашивания цитоплазмы эозином.
Регенерация[править | править код]
Большинство структурных остатков некротических тканей персистируют, а лабильные клетки из участков, прилегающих к поражённой ткани, копируют и заменяют уничтоженные при этом клетки. Лабильные клетки постоянно делятся, поэтому они могут помочь перестроить ткани. Стабильные и постоянные клетки (например, нейроны и кардиомиоциты) не подвержены митозу и не будут заменять повреждённые ткани. Фибробласты также мигрируют в поражённую область для участия в тканевом фиброзе или для создания рубцов там, где жизнеспособные клетки не размножаются, и замещают собой ткань.
Ссылки[править | править код]
- Статья о клетках на сайте Университета Юты. (англ.) (Проверено 16 февраля 2015)
Источник
Некроз представляет собой необратимый процесс разрушения и смерти клеток, органов человека, который вызван воздействием болезнетворных бактерий. Причиной развития может быть: воздействие высоких температур (при ожоге), химических или инфекционных агентов, механических повреждений. Некроз может быть коагуляционный (сухой) или колликвационный (влажный). В статье более подробно рассмотрим причины появления сухого некроза, а также способы его лечения.
Что такое коагуляционный некроз
Сухой некроз чаще затрагивает органы, богатые белком, но с малым содержанием жидкости. К ним относятся:
- почки;
- надпочечники;
- селезенка;
- миокард.
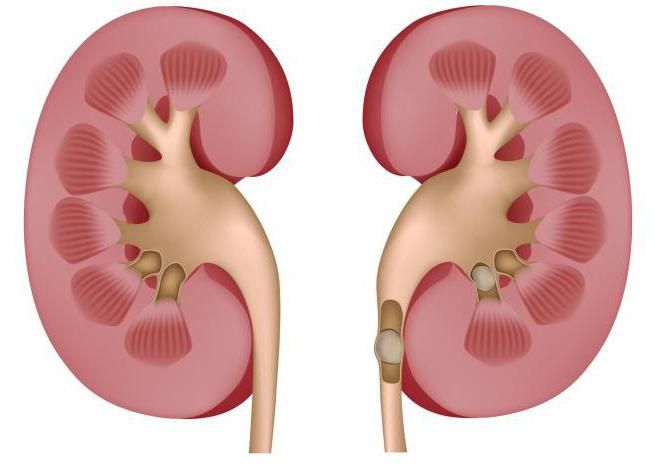
Отмирание клеток органов происходит из-за недостаточного кровоснабжения и обогащения кислородом в результате термических, химических, механических, токсических повреждений. Как итог, погибшие клетки высыхают, и происходит процесс мумификации. Мертвые клетки разграничиваются от живых четкой линией.
Причины развития сухого некроза
Сухой некроз образуется, в случае если:
- произошел процесс нарушения кровоснабжения конкретного участка определенного органа, в итоге возник дефицит кислорода и необходимых питательных веществ;
- болезнь развивалась постепенно;
- пораженные участки органов не имели достаточного количества жидкости (жировая прослойка, мышечные ткани);
- в зоне поражения клеток отсутствовали патогенные микробы.
Развитию сухого некроза больше подвержены люди с сильным иммунитетом и недостаточным питанием.
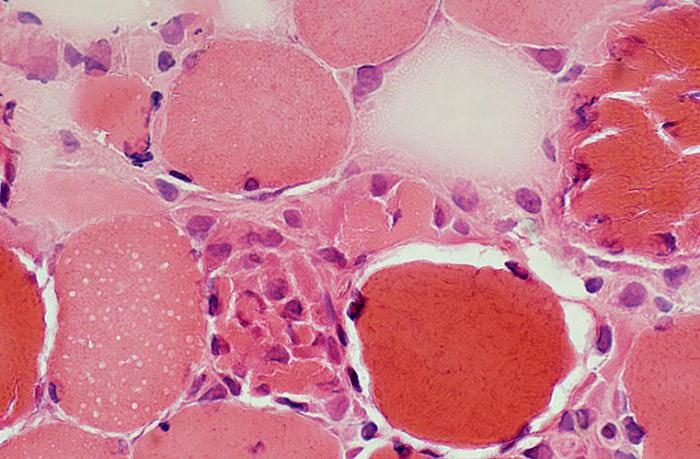
Коагуляционный некроз: механизм развития
Вследствие недостаточного насыщения кислородом клеток и нарушения кровоснабжения происходит процесс свертывания и уплотнения протоплазмы, далее пораженный участок высыхает. Поврежденные части оказывают токсическое воздействие на соседние живые ткани.
Пораженный участок имеет характерный внешний вид: мертвые клетки очерчены четкой линией и имеют ярко выраженный желто-серый или глинисто-желтый цвет. Данная область со временем уплотняется. При разрезе можно заметить, что ткани абсолютно сухие, имеют творожистую консистенцию, при этом рисунок нечеткий. В результате распада ядра клетки выглядят как масса гомогенной цитоплазмы. Далее при развитии некроза и воспаления можно заметить отторжение мертвых тканей. В случае если болезнь затрагивает ушную раковину или кости человека, образуется свищ. Однако механизм развития коагуляционного некроза до конца еще не ясен.
Разновидности коагуляционного некроза
Коагуляционный некроз включает в себя несколько видов:
- Инфаркт – самый распространенный вид. Развивается вследствие ишемической болезни. Не развивается в тканях головного мозга. При инфаркте возможна полная регенерация поврежденных тканей.
- Восковидный (ценкеровский) – развивается в результате тяжелых инфекционных повреждений. Болезнь поражает мышечные ткани, чаще приводящие мышцы бедра и переднюю брюшную стенку. Развитие некроза провоцируют перенесенные ранее заболевания, такие как сыпной или брюшной тиф. Пораженные участки имеют серый цвет.
- Казеозный некроз – специфический вид болезни. Спутник туберкулеза, сифилиса, лепры, проказы, болезни Вегенера. При данном типе некроза происходит гибель стромы и паренхимы (волокон и клеток). Особенность данного заболевания в том, что, кроме сухих участков, образуются пастообразные или творожистые гранулемы. Пораженные ткани имеют ярко-розовый цвет. Казеозный некроз – один из самых опасных видов за счет того, что способен “убивать” огромные участки.
- Фибриноидный – болезнь, при которой повреждается соединительная ткань. Некроз развивается при аутоиммунных заболеваниях, например при волчанке или ревматизме. Болезнь наиболее сильно поражает гладкую мускулатуру и волокна кровеносных сосудов. Фибриноидный некроз характеризуется изменением нормального состояния коллагеновых волокон и накоплением некротического материала. При микроскопическом исследовании пораженные ткани похожи на фибрин. При этом омертвевшие имеют ярко-розовый цвет. Участки, пораженные фибриноидным некрозом, содержат большое количество иммуноглобулина, а также продуктов распада фибрина и коллагена.
- Жировой – болезнь образуется в результате ушибов и кровоизлияний, а также при разрушениях в тканях щитовидной железы. При некрозе поражаются брюшина и молочные железы.
- Гангренозный – может быть сухим, влажным, газовым. Пролежни у лежачих больных также относятся к данному виду некроза. Чаще всего возникновению болезни способствуют бактерии, попадающие на пораженные участки.
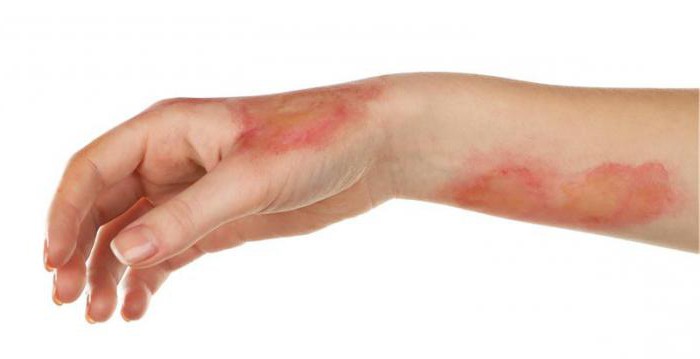
Сухая гангрена как вид коагуляционного некроза
Сухая гангрена – болезнь, при которой развивается некроз кожи, соприкасающейся с внешней средой. Как правило, в развитии заболевания какие-либо микроорганизмы не участвуют. Сухая гангрена чаще всего поражает конечности. Поврежденные ткани имеют темный, почти черный цвет и ярко очерченный контур. Цвет изменяется под воздействием сероводорода. Происходит это потому, что гемоглобиновые пигменты превращаются в сульфид железа. Сухая гангрена развивается при следующих условиях:
- При тромбозе артерий и атеросклерозе конечностей.
- При воздействии на конечности высоких или низких температур (при ожоге или обморожении).
- При развитии болезни Рейно.
- При наличии инфекций, например при сыпном тифе.
Лечение проводится только путем хирургического удаления омертвевших тканей.

Влажная гангрена
Влажная гангрена – болезнь, которая развивается при попадании бактериальной инфекции на поврежденные ткани. Болезнь поражает органы, богатые влагой, может встречаться на коже, но чаще распространяется на внутренние органы. Влажная гангрена поражает кишечник (при непроходимости артерий) и легкие (возникает в качестве последствий пневмонии).
Часто заболевание встречается у детей, так как их иммунитет при присоединении инфекции более податлив образованию гангрены. Поражению подвергаются мягкие ткани щек и промежности. Данное заболевание называют водяным раком. Пораженные участки становятся очень отечными и имеют темный цвет. Нет разграничивающего контура, поэтому болезнь тяжело поддается хирургическому лечению, так как сложно определить, где заканчиваются пораженные ткани. Гангренозные участки имеют очень неприятный запах, при этом болезнь часто приводит к летальному исходу.
Газовая гангрена и пролежни
Газовая гангрена по своим проявлениям очень схожа с влажной, однако причины развития разные. Данный вид гангрены развивается в том случае, если на пораженные начинающимся некрозом ткани попадают бактерии вида Clostridium perfringens и активно размножаются. Бактерии в процессе своей жизнедеятельности выделяют специфичный газ, который обнаруживается в пораженных тканях. Летальность при данном заболевании очень высока.
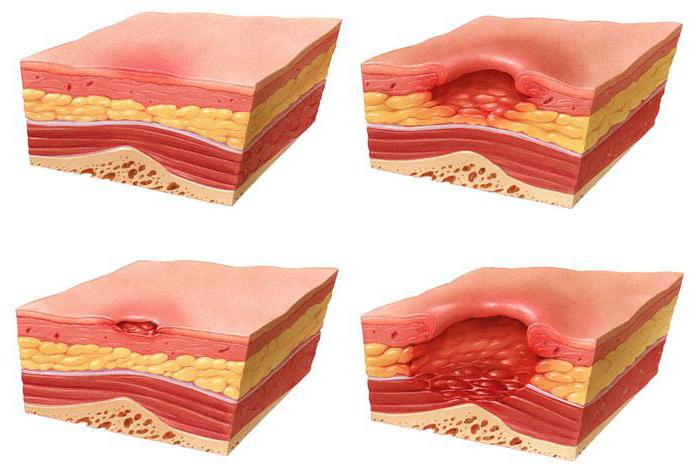
Пролежни относятся к одному из видов гангрены, при котором происходит процесс отмирания тканей. Болезни наиболее подвержены лежачие больные, так как определенные участки тела из-за длительного обездвиживания находятся под давлением и не получают необходимых веществ вместе с кровью. В результате происходит отмирание клеток кожи. Поражению наиболее подвержены область крестца, пятки, бедренная кость.
Диагностика коагуляционного некроза
Для постановки диагноза «коагуляционный некроз», в случае если повреждения имеют поверхностный характер, врачу достаточно взять кровь и образец поврежденной ткани для анализа.
В случае если есть подозрение на некроз органов, обследование проводят более обширное. Для этого необходимо:
- Провести рентгенографию. Особенно актуально данное исследование, если есть подозрение на газовую гангрену.
- Провести радиоизотопное исследование. Назначается, если рентген не выявил никаких изменений (на начальной стадии заболевания). В организм человека вводится радиоактивное вещество. Если имеется некротическое изменение тканей органа, то он будет подсвечиваться темным пятном.
- Провести КТ. Осуществляется, если есть подозрения на поражение костей.
- Провести МРТ. Наиболее результативный метод исследования, так как показывает даже незначительные изменения, связанные с нарушением циркуляции крови.
Осложнения некроза
Некроз является «смертью» поврежденных органов и тканей. Поэтому различные его виды, такие как инфаркт, некроз головного мозга, почек или печени, могут привести к смерти человека.
Также обширные некрозы могут приводить к тяжелым осложнениям, например, при множественных пролежнях возможно присоединение опасной инфекции. Мертвые ткани выделяют в организм продукты своего распада, таким образом приводя к токсическим осложнениям. Даже более легкие формы заболевания могут приводить к неприятным последствиям, например к образованию рубцов в миокарде или образованию кисты в головном мозге.
Лечение некроза
Лечение некроза начинается с определения его вида, оценки нанесенных им повреждений и выявления сопутствующих заболеваний.
При постановке диагноза “сухой некроз кожи” назначается местное лечение:
- Обработка пораженных участков зеленкой.
- Очищение поверхности кожи с помощью антисептиков.
- Наложение повязки с раствором “Хлоргексидина”.
Больному назначается медикаментозное и оперативное лечение с целью восстановления нормальной циркуляции крови, в том числе в пораженных участках. Для удаления омертвевших клеток чаще всего проводится хирургическая операция с целью резекции пострадавших участков. Ампутация конечностей производится с целью обезопасить здоровые участки от распространения болезни.

Сухой некроз внутренних органов лечится с использованием противовоспалительных средств, сосудорасширяющих, хондропротекторов. В случае неэффективности терапии проводится хирургическое лечение.
Источник
Химические ожоги по глубине поражения также подразделяю 1ся на четыре степени.
I степени характеризуется лишь умеренно выраженными воспалительными явлениями, гиперемией и отеком кожи.
И степень проявляется гибелью эпидермиса, а иногда и верхних слоев Дермы.
ГЛАВА XIII. ДИАГНОСТИКА И ЛЕЧЕНИЕ ТРАВМ
Ш степень – происходит омертвение всех слоев кожи, нередко и подкожного жирового слоя.
/I степень характеризуется гибелью кожи и глублежащпх тканей.
При химических ожогах необходимо учитывать природу повреждающего агента и различать:
• ожоги веществами, вызывающими коагуляционный некроз (кислоты и вещества, действующие подобно им);
• ожоги веществами, вызывающими колликвациоинып некроз (щелочи);
• термохимические ожоги, при которых поражение обусловлено агрессивными веществами и высокогемперагурным действием.
Обычно наблюдаются химические ожоги кожи. Ожоги слизистых оболочек (роговой полосги, пищевода, желудка) происходят в быгу при случайном приеме уксусной кислоты, щелочи, а также при суицидальных попытках.
Химические ожоги характеризуются торпидным течением раневого процесса (замедленное отторжение омертвевших тканей, позднее образование грануляций, медленное заживление), что связано со значительными нарушениями в тканях, возникающими под влиянием химических агентов
Ожоги I степени протекают благоприятно, не сопровождаются нагноением и инфекционными осложнениями. Отек проходит на 3^4-й день. В конце 1-й, начале 2-й недели отшелушиваются сухие корочки, и на участке остается лишь пигментация, которая исчезает после полной эпителпзации.
При ожогах II степени кислотами до начала нагноения некротический эпидермис не меняет своего вида. На 3-4-й день эпидермис отторгается, обнажая депигментированнып участок розового цвета. Иногда на месте ожога в течение нескольких месяцев или лет остается белесоватый поверхностный рубец. При ожогах щелочами, если не развивается нагноение, мягкий струп через 2-3 дня уплотняется, подсыхает, становится темно-коричневым или черным. Чаще струп подвергается гнойному расплавлению, и через 3-4 дня образуется покрытая некротическими тканями гнойная рана.
Отторжение некротического струпа при ожогах III-IV степени от действия кислот начинается на 20 25-й день и продолжается от 1 до 4 недель. Ожоги такой же глубины, вызванные щелочами, при нагноении раны очищаются от некротизированных тканей в конце 3-й – начале 4-й недели Заживление ран при консервативном лечении происходит пугем краевой эпи-телнзацин и рубцового стяжения и возможно лишь при небольших их размерах Исходом таких ожогов являются гипертрофические и келлопдные рубцы, вызывающие значительные функциональные и косметические па-
ГЛАВА ХШ. ДИАГНОСТИКА И ЛЕЧЕНИЕ ТРАВМ
рушения. Большие по размерам раны при консервативном лечении нередко превращаются в длительно незаживающие или трофические язэы.
Кислоты и соли тяжелых металлов при взаимодействии с тканями действуют очень быстро, отнимают у них воду и свертывают (коагулируют) белки (из-за чего проникновение агента вглубь затруднено)
Развивается коагуляционный некроз. Быстро образуется струн, по окраске которого часто можно определить и природу химического вещества. При ожогах серной кислотой струп черного цвета, а при ожогах азотной кислотой он желтоватый. В случае высокой концентрации кислоты некроз тканей развивается практически сразу. При более слабой концентрации имеется латентный период, после которого появляются патологические признаки, к тому же они менее выражены (напоминают термические ожо-iii I—11 степени). Сходное действие оказывают бензин и керосин при длительном и повторном контакте — они вызывают ожоги 1—II степени, которые сопровождаются жгучими болями. Соли тяжелых металлов (соединения ртути, серебра) по воздействию близки к кислотам, они вызывают ожоги 1-1J степени, редко более глубокие. В стационарах после операций часто наблюдаются ожоги I—II степени вследствие повторной дезинфекции обширных участков кожи соединениями йода.
Щелочи (калия гидроксид, каустическая сода и др. – разжижающие вещества прижигающего действия), отнимая от тканей воду, расщепляют белки и омыляют жиры. Ожоги щелочами вызывают изменения в более глубоких слоях, чем кислотами, поскольку щелочи не свертывают белки. Струп толстый, бледною цвета, мягкий и рыхлый; после удаления его наблюдается кровотечение. В отличие от кислот щелочи вызывают колликва-цнонный некроз. В результате расщепления белков возникают токсические продукты, которые вызывают общую интоксикацию.
Ожоги фосфорсодержащими препаратами (фосфор, напалм, пнро-гель) очень глубокие, так как после попадания на кожу эти вещества продолжают гореть (термохимический ожог). Рапы при этих ожогах имеют специфический запах, иногда ею сравнивают с запахом чеснока, поверхность их покрыта грязно-серым налетом. Позднее появляется большое количество серозно-гнойных выделений, что впоследствии вызывает глубокие некрозы. Наряду с воздействием фосфора, а также продуктами распада погибших тканей у больных к местным поражениям присоединяется тяжелая интоксикация. В связи с этим через 2-3 суток у больных может наступить острая печеночно-почечная недостаточность.
Иприт (дихлордпэтилсульфид) на поверхности кожи находится до 2 мин, затем всасывается, растворяется в жирах и проникает в клетки. После попадания иприта на кожу через несколько часов появляется кожная эрите-
ГЛ ЧВ V Ш. ДИАГНОСТИКА 11 ЛЕЧЕНИЕ ТРАВМ
мл (латентный период), а через 24-48 м – пузыри с серозным содержимым. При слабой концентрации иприта после исчезновения пузырей ожоговая рана в течение педели может зажить, при концентрированном воздействии за этот срок образуются глубокие некрозы и язвы. Когда иприт попадает в рану, в ней могут быть видны пятня, имеется специфический запах (запах горчицы пли горящей резины). В области раны образуется отек, затем появляются пузыри, сама рана покрывается некротическими массами Наблюдаются общие явления и изменения почти всех систем организма. Больные жалуются на слабость, головную боль, головокружение, тошноту, рво!> В некоторых случаях наблюдается коматозное состояние с летальным исходом.
Эффективность первой помощи при химических ожогах тем выше, чем она раньше оказана. Ее цель – как можно раньше прекратить действие попавших на кожу агрессивных веществ. Для этого необходимо быстрое, желательно в первые 10-15 с, обильное обмывание пораженной поверхности большими количествами проточной воды. Такую обраоотку нужно продолжать 10-15 мин. Если помощь оказывают с некоторым запозданием, продолжительность обмывания увеличивают до 30—40 мин После обильного обмывания водой пораженный участок обрабатывают нейтрализующими растворами-
• при ожогах кислотами: 2°о раствором натрия гидрокарбоната, 5°о растворим натрия тиосульфата’,
• при ожогах щелочами: 1-2%ра< твором уксусной, парной пли лимонной кислоты;
• при ожогах фосфором (во время промывания водой частицы дополнительно снимают пинцетом): 5%раствором медного купороса (меди сульфата), калия нерманганата, 2%раствором соды;
• капли иприта снимают с кожи ватой; участки обрабатываюi хлорамп-новым спиртом (10°и раствор хлорамина в 70% растворе этанола), 0,1-0,2°о раствором калпя перманганага, сероводородным спиртом
Химические ожоги слизистых оболочек полых органов наступают после приема едких вещееib. Нередко происходят ожоги пищевода с образованием стриктур и иепизов. В данных случаях производят раннее зондирование и бужпроваппе, при неэффективности показано оперативное лечение. При этих ожогах возможно поражение желудка- перфорация пли некроз его стенки, рубцовое сужение В таких случаях проводят хирургическое вмешательство.
ГЛАВА XIII. ДИАГНОСТИКА И ЛЕЧЕНИЕ ТРАВМ
Источник
