Клинические рекомендации по лечению пневмонии у беременных
Дата публикации: 22 октября 2015.
Ю.Ю. Панкратова, М.С. Хруцкая, А.Ю. Крумкачева, Е.Г. Рудая, Т.Б. Борисова
УО «Белорусский государственный медицинский университет», г. Минск
РЕЗЮМЕ
Представлены: классификация, клиника, диагностика, особенности лечения пневмонии у беременных женщин.
Ключевые слова: беременные, пневмония.
PNEUMONIA IN PREGNANT
Y.Y. Pankratava, M.S. Khrutskaya, A.Y. Krumkacheva, H.G. Rudaya, T.B. Borisova
Belarusian State Medical University, Minsk
SUMMARY
In the work there are: classification, clinical picture, diagnostics, treatment of pneumonia in the pregnant.
Key words: pregnant, pneumonia.
Внебольничная пневмония (ВП) является распространенным заболеванием во всем мире. Нередко выявляется и у беременных женщин. В Соединенных Штатах Америки пневмония регистрируется с частотой от 0,5 до 1,5 случаев на 1000 беременностей [9]. Это одна из причин материнской и перинатальной смертности, а также преждевременных родов. В 92% случаев внебольничная пневмония развивается во II и III триместрах гестации [5]. У 68% беременных с ВП имеются тяжелые сопутствующие соматические заболевания и/или осложненное течение беременности. Риск развития осложнений и материнской смерти выше у курящих женщин, а также при наличии у пациентов муковисцидоза. Особенно тяжело протекает пневмония у беременных, страдающих наркоманией, алкоголизмом, ВИЧ-инфекцией [3]. Микроорганизмы могут оказать прямое токсическое влияние на плод, вызывая пороки развития или его гибель, либо привести к инфицированию плаценты с развитием в дальнейшем плацентарной недостаточности, формированию задержки развития или внутриутробной инфекции плода [3]. Заболевание чаще развивается в холодный период года.
В организме беременной женщины происходят физиологические изменения, увеличивающие восприимчивость к легочным инфекциям, изменяющие клинические проявления заболевания. В частности, происходит подавление цитотоксических Т-клеток, преобладание Т-хелперов 2 типа над Т-хелперами 1 типа в соотношении 4:1, что приводит к уменьшению секреции интерлейкина-2, интерферона-γ и фактора некроза опухоли β. Активность естественных клеток-киллеров также уменьшается [8].
Возбудитель заболевания идентифицируется только в 40-60% случаев. Наиболее распространенным патогеном является пневмококк – выделяется в 15-20% случаев внебольничной пневмонии во время беременности [9]. Также возбудителями заболевания являются Mycoplasma pneumoniae, Haemophilus influenzae, Chlamуdia pneumoniae и др. Иммунодефицитобусловленная пневмония у беременных ассоциируется с преимущественным инфицированием Рneumocystis саrinii, Staphylococcus aureus, Pseudomonas aeruginosa, грибами, цитомегаловирусом и ассоциациями микроорганизмов [2]. Вирусные инфекции (вирусы гриппа, парагриппа, аденовирусы и т.д.) вызывают как первичную пневмонию, так и вторичную – вследствие присоединения бактериальной инфекции [1, 6]. Особенно тяжёлые повреждения легких наблюдаются при инфицировании вирусом гриппа А (H1N1).
Классификация. В практической работе используется клиническая классификация пневмонии, учитывающая условия, в которых развилось заболевание: внебольничная, внутрибольничная, аспирационная, иммунодефицитобусловленная.
Выбор места лечения. По степени тяжести пневмония у беременных делится на лёгкую, средней степени тяжести и тяжёлую. В Республике Беларусь отсутствуют стандарты оказания помощи беременным женщинам с пневмонией. Согласно «Клиническому протоколу диагностики и лечения пневмоний» (Приказ Минздрава РБ №768 от 05.07.2012), при нетяжелом течении заболевания предпочтительна госпитализация беременных женщин в профильный стационар.
Госпитализация при подтвержденном диагнозе пневмонии показана при наличии как минимум одного из следующих признаков [2]:
1. Данные физического обследования: частота дыхания ≥ 30/мин; систолическое артериальное давление < 90 мм рт. ст., диастолическое артериальное давление ≤ 60 мм рт. ст.; частота сердечных сокращений ≥ 125/мин; температура тела < 35,5°С или ≥ 39,9°С; нарушение сознания.
2. Лабораторные и рентгенологические данные: количество лейкоцитов периферической крови < 4,0×109/л или > 20,0×109/л; SaO2 < 92% (по данным пульсоксиметрии), РаО2 < 60 мм рт. ст. и/или РаСО2 > 50 мм рт. ст. при дыхании комнатным воздухом; креатинин сыворотки крови > 176,7 мкмоль/л или азот мочевины > 7,0 ммоль/л (азот мочевины = мочевина (ммоль/л)/2,14); пневмоническая инфильтрация, локализующаяся более чем в одной доле; наличие полости (полостей) распада; плевральный выпот; быстрое прогрессирование очагово-инфильтративных изменений в легких (увеличение размеров инфильтрации больше 50% в течение ближайших 2-х суток); гематокрит < 30% или гемоглобин < 90 г/л; внелегочные очаги инфекции (менингит, септический артрит и др.); сепсис или полиорганная недостаточность, проявляющаяся метаболическим ацидозом (рН < 7,35), коагулопатией.
3. Невозможность адекватного ухода и выполнения всех врачебных предписаний в домашних условиях.
При тяжелом течении заболевания (тахипноэ ≥ 30/мин; систолическое артериальное давление меньше 90 мм рт. ст.; двусторонняя или многодолевая пневмоническая инфильтрация; быстрое прогрессирование очагово-инфильтративных изменений в легких, септический шок или необходимость введения вазопрессоров больше 4 ч; острая почечная недостаточность) производится обязательная неотложная госпитализация беременных в отделение реанимации и интенсивной терапии (ОРИТ).
Диагностика заболевания. Диагноз устанавливается на основании: жалоб беременной; клинических и лабораторных методов исследования (в т.ч. микроскопии и бактериологического исследования мокроты), данных рентгенографии грудной клетки в 2 проекциях с экранированием живота (при подозрении на вирусную пневмонию, тяжелом течении заболевания и неэффективности проводимой терапии). По показаниям выполняется УЗИ плевральных полостей.
Клиническими проявлениями заболевания являются:
- жалобы на лихорадку, озноб, кашель с мокротой, одышку, боль в боку, слабость, потливость, быструю утомляемость, головную боль;
- выявление при физикальном обследовании усиления голосового дрожания; притупления перкуторного звука; мелкопузырчатых хрипов или крепитации, бронхиального дыхания; усиления бронхофонии.
Примерно у 20% беременных отсутствуют острое начало, лихорадка, боли в грудной клетке, а также объективные симптомы ВП [5].
Лечение. Пневмония одинаково лечится во время и вне беременности, т.е. беременность не препятствует оказанию адекватной помощи [4]. ВП не является противопоказанием для продолжения беременности. Позднее прерывание беременности может существенно ухудшить состояние больной, вызвать прогрессирование и/или генерализацию процесса [4].
Антимикробные препараты относятся к лекарственным средствам, наиболее часто используемым во время беременности. Необходимо учитывать, что у беременных женщин изменяется фармакокинетика лекарственных препаратов. За счет увеличения массы тела растет объем распределения лекарственных средств; увеличение объема жидкости в организме уменьшает концентрацию лекарственного препарата; снижение уровня альбумина в сыворотке создает, так называемое, неактивное депо лекарственных препаратов, что способствует увеличению продолжительности их действия. Имеет место ускорение почечного кровотока или усиление гломерулярной фильтрации. Как следствие – лекарственное средство быстрее выводится из организма.
Таким образом, физиологические изменения, развивающиеся у беременной женщины, способствуют уменьшению концентрации антибактериальных веществ в крови, что сильнее всего проявляется в третьем триместре.
Следует отметить, что основной объем данных о безопасности применения антибактериальных препаратов происходит уже после их выхода на фармацевтический рынок, т.к. клинические испытания на беременных женщинах не проводятся [7].
Стартовая антибактериальная терапия является эмпирической, ориентированной на наиболее вероятные возбудители заболевания, проводится с учетом особенностей клинического течения и степени тяжести заболевания, срока беременности, аллергологического анамнеза, сопутствующих заболеваний, непереносимости или нежелательного действия антибиотиков, стоимости препарата. Разовые и суточные дозы антибактериальных препаратов должны быть среднетерапевтическими без понижения дозировок в связи с беременностью. Уменьшение дозировок возможно лишь при выраженной почечной недостаточности [5].
При нетяжелой пневмонии у беременных без сопутствующих заболеваний на амбулаторном этапе антибиотики выбора: амоксициллин 0,5-1 г – 3 р/сут внутрь или и/или азитромицин 0,5 г 1 р/сут внутрь. Препаратами выбора являются: амоксициллин/клавулановая кислота 875/125 мг 2 раза в сутки внутрь или 500/125 мг – 2-3 р/сут внутрь, цефтриаксон 1-2 г 1 р/сут в/м или в/в или цефуроксим 0,75 г 3 р/сут в/в или в/м.
Оценка эффективности антибактериальной терапии – через 48-72 часа. При неэффективности стартовой терапии показана госпитализация.
В стационаре стартовая терапия: амоксициллин/клавуланавая кислота 1000/200 мг 3 раза в сутки в/в в сочетании с азитромицином 0,5 г 1 р/сут внутрь или в/в, или цефтриаксон 1-2 г 1 р/cут в/м или в/в, или цефуроксим 1-2 г 2-3 р/сут в/м или в/в или цефотаксим 1-2 г 2-3 р/сут в/м или в/в. Оценка эффективности антибактериальной терапии – через 24-48 часов.
Лекарственные средства при неэффективности стартового режима терапии: цефоперазон/сульбактам 2-4 г 2 р/сут в/в или имипинем/циластатин 500 мг в/в 4 р/сут или 1 г в/в 3 р/сут или меропенем 1 г 3 р/сут.
При подозрении на грипп показано раннее назначение противовирусных лекарственных средств: озельтамивир – по 75 мг два раза в день (суточная доза 150 мг) в течение 5 дней или занамивир 2 ингаляции по 5 мг 2 р/сут, в первые сутки интервал между ингаляциями – не менее 2 ч, в последующем – интервал 12 ч., продолжительность лечения – 5 дней.
Мукорегулирующая терапия по показаниям может включать в себя один из трёх препаратов: амброксол 30 мг внутрь 3 р/сут или ингаляционно; ацетилцистеин внутрь 400-600 мг/сут в 2 приема или для аэрозольной терапии в УЗИ-приборах – 3-9 мл 10% раствора, в приборах с распределительным клапаном – 6 мл 10% раствора; продолжительность ингаляции – 15-20 мин; кратность – 2-4 р/сут; средняя продолжительность терапии – 5-10 дней; бромгексин 8-16 мг 3 р/сут.
Потребность в кислороде у беременных повышается на 20%, при этом рО2 в крови может не изменяться. Т.о. в стационаре должна осуществляться кислородотерапия.
При тяжелом течении заболевания, развитии осложнений, угрожающих жизни матери, терапия в полном объёме проводится согласно «Клиническому протоколу диагностики и лечения пневмоний» [2].
Литература.
- Акушерство. Справочник Калифорнийского университета / Под ред. К. Нисвандера, А. Эванса // М., Практика. – 1999. – С. 124-125.
- Клинический протокол диагностики и лечения пневмоний. – 2013. – C 12-18.
- Майоров, М.В. Беременность и заболевания органов дыхания / М.В. Майоров, Е.А. Жуперкова, С.И.Жученко // Провизор. – 2011. – № 5. [Электронный ресурс] – Режим доступа: https://www.provisor.com.ua/archive/2011/N05/bersab_0511.php?part_code=62&art_code=7916. (дата обращения: 03.02.14).
- Медведь, В.И. Беременности при экстрагенитальной патологии / В.И. Медведь // МАЗЖ – 2011. – №8 (49). – С. 13-20.
- Соколова, М.Ю. Экстрагенитальная патология у беременных / М.Ю. Соколова // Медицинское информационное агентство. – 2011. – 336 с.
- Шехтман, М.М. Руковолство по экстрагенитальной патологии у беременных / М.М. Шехтман // Издание третье. – М., “Триада”. – 2005. – 816 с.
- Экстрагенитальные патологии у беременных: актуальные проблемы и пути решения [Электронный ресурс] – Режим доступа: https://health-kz.com/arhiv/3_13_aprel_2014/ekstragenitalnye_patologii_u_beremennyh_aktualnye_problemy_i_puti_resheniya/ (дата обращения: 03.02.14).
- File, TM. Community-acquired pneumonia / T.M. File / Lancet. – 2003. – № 362. – P. 1991-2001.
- Sheffield, J.S. Community-acquired pneumonia in pregnancy / J.S. Sheffield, F.G. Cunningham / Obstet. Gynecol. – 2009. – № 114(4). – P. 915-922.
Источник
Министерство здравоохранения Российской Федерации направляет для использования в работе алгоритм оказания помощи взрослому населению с внебольничными пневмониями, разработанный совместно с главным внештатным специалистом пульмонологом Министерства здравоохранения Российской Федерации С.Н. Авдеевым.
Просим довести указанный алгоритм до медицинских организаций субъектов Российской Федерации, оказывающих медицинскую помощь взрослому населению, а также организовать обучение медицинских работников по вопросам оказания медицинской помощи взрослому населению с внебольничными пневмониями в соответствии с алгоритмом.
О принятых мерах доложить в Министерство здравоохранения Российской Федерации в срок до 20 марта 2020 г.
Приложение: указанное на 13 л. в 1 экз.
Алгоритм оказания медицинской помощи взрослому населению с внебольничными пневмониями
Пневмонии – группа различных по этиологии, патогенезу, морфологической характеристике острых инфекционных (преимущественно бактериальных) заболеваний, характеризующихся очаговым поражением респираторных отделов легких с обязательным наличием внутриальвеолярной экссудации.
Наиболее важный с клинической точки зрения принцип предусматривает подразделение пневмонии на внебольничную пневмонию (ВП) и нозокомиальную пневмонию (НП).
Внебольничной считают пневмонию, развившуюся вне стационара, либо диагностированную в первые 48 часов с момента госпитализации.
ВП у пациентов с выраженной иммуносупрессией, включая лиц с ВИЧ-инфекцией, врожденными иммунодефицитами, получающих химиотерапию и/или иммунодепрессанты, реципиентов трансплантатов донорских органов и тканей отличаются от общей популяции по этиологии, характеру течения и прогнозу и не рассматриваются в рамках настоящего методического письма.
Тяжелая ВП – это особая форма заболевания, характеризующаяся развитием дыхательной недостаточности (ДН) и/или признаками сепсиса и органной дисфункции. Такие больные нуждаются в неотложной госпитализации в отделение анестезиологии и реанимации (ОАР).
Для выявления лиц, нуждающихся в неотложной госпитализации в ОАР, используются критерии Американского торакального общества/Американского общества по инфекционным болезням (ATS/IDSA).
В случае госпитализации прогностически важным является быстрое, не позже 4 часов после постановки диагноза, начало антибактериальной терапии (АБТ). В случае развития тяжелой ВП это время следует сократить до 1 часа.
Подозрение на пневмонию у врача должно возникать при:
1. Наличии у больного остро появившейся лихорадки (температура тела 38°С и выше) без признаков инфекции верхних дыхательных путей, в том числе:
– в сочетании с жалобами на кашель;
– одышку;
– ЧД 20/мин и выше;
– отделение мокроты;
– и/или при появлении боли в грудной клетке при дыхании.
Либо у больных острой респираторной вирусной инфекцией, у которых имеется повышенная температура несоответствующая тяжести течения ОРВИ (температура тела более 37,5°С), сохраняющаяся более 3-х суток, с кашлем с мокротой, локальными изменениями физикальных данных над легочными полями (см. ниже), появлением болей в грудной клетке при дыхании, симптомов интоксикации (снижение или потеря аппетита, повышенная утомляемость и потливость).
Всем таким пациентам должна быть выполнена рентгенография грудной клетки (не флюорография!), а также проведен общий анализ крови и биохимический анализ крови (в том числе определен уровень СРВ, креатинина и мочевины).
Наличие в общем анализе крови – лейкоцитоз > 10 х 109/л указывает на высокую вероятность бактериальной инфекции, а лейкопения < 3 х 109/л или лейкоцитоз > 20 х 109/л являются прогностически неблагоприятными признаками.
Физикальные признаки пневмонии:
– укорочение (притупление) перкуторного тона над пораженным участком легкого;
– локально выслушиваемое бронхиальное дыхание;
– усиление бронхофонии и голосового дрожания;
– локальные звучные мелкопузырчатые хрипы/крепитация.
У ряда пациентов (например, у пожилых) объективные признаки пневмонии могут отличаться от типичных проявлений заболевания или отсутствовать вовсе.
Рентгенологическая картина ВП:
Диагностика ВП практически всегда предполагает обнаружение инфильтративных изменений в легких.
При подтверждении диагноза пневмонии следует определить степень тяжести пневмонии:
Нетяжелое течение пневмонии – больные могут получать лечение амбулаторно или в стационарных отделениях общего профиля (терапевтических, пульмонологических),
Тяжелое течение пневмонии – больные лечатся только в стационаре, требуется неотложная госпитализация в ОАР.
Примечание: Самым важным является определение наличия органной дисфункции (дыхательной, сердечно-сосудистой, почечной или печеночной, церебральной недостаточности), при которой пациент немедленно должен быть госпитализирован в ОАР.
Для определения степени выбора места лечения необходимо использовать шкалу CURB-65.
Шкала CURB-65 включает анализ 5 признаков:
1) нарушение сознания, обусловленное пневмонией,
2) повышение уровня азота мочевины > 7 ммоль/л,
3) тахипноэ 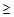
30/мин,
4) снижение систолического артериального давления < 90 мм рт.ст. или диастолического 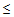
60 мм рт.ст.,
5) возраст больного 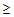
65 лет.
Наличие каждого признака оценивается в 1 балл, общая сумма может варьировать от 0 до 5 баллов, риск летального исхода возрастает по мере увеличения суммы баллов.
Группы CURB-65:
I группа (нетяжелое течение, летальность 1,5%) 0-1 балл: Амбулаторное лечение;
II группа (нетяжелое течение, летальность 9,2%) 2 балла: Госпитализация (предпочтительно) или амбулаторное лечение с ежедневным наблюдением;
III группа (тяжелое течение, летальность 22%) >3 баллов: Неотложная госпитализация.
У всех госпитализированных больных необходима оценка тяжести ВП по следующим критериям1:
Наличие одного “большого” или трех “малых” критериев являются критериями тяжелой ВП и показанием к немедленной госпитализации пациента в ОАР.
При наличии 0-1 баллов по шкале CURB-65 и отсутствии критериев тяжелой ВП следует учитывать наличие других прогностически неблагоприятных факторов, которые могут определять целесообразность госпитализации больного:
– Возраст >60 лет,
– Гипетрермия > 390С
– ЧД >24/мин, участие вспомогательной мускулатуры в акте дыхания
– Сатурация кислорода <93% при пульсоксиметрии
– лабораторные показатели: лейкопения (лейкоциты периферической крови < 3,0 х 109/л) или гиперлейкоцитоз (> 25.0 х 109/л), гематокрит < 30% или анемия (гемоглобин < 90 г/л),
– данные рентгенографии органов грудной клетки: инфильтрация, локализующаяся более чем в одной доле; наличие полости (полостей) распада, быстрое прогрессирование инфильтративных изменений в легких (увеличение размеров инфильтрации > 50% в течении ближайших 2-х суток,
– наличие сопутствующих заболеваний: ХОБЛ, злокачественные новообразования, сахарный диабет, ХБП, застойная сердечная недостаточность, алкоголизм, наркомания, цирроз печени, выраженный дефицит массы тела, цереброваскулярные заболевания.
Примечание: при нетяжелом течении пневмонии, но при следующих ситуациях:
1) неэффективность стартовой антибиотикотерапии,
2) невозможность адекватного ухода и выполнения всех врачебных предписаний в домашних условиях,
Пациент также может быть госпитализирован в стационар.
Всем больным ВП тяжелого течения рекомендовано выполнение компьютерной томографии.
Показаниями для компьютерной томографии также являются:
1) отсутствие изменений в легких на рентгенограмме при высокой клинической вероятности пневмонии,
2) выявление нетипичных рентгенологических изменений у больного с предполагаемой пневмонией (обтурационный ателектаз, инфаркт легкого на почве тромбоэмболии легочной артерии, абсцесс легкого и др.),
3) рецидивирующие инфильтративные изменения в той же доле легкого (сегменте), что и в предыдущем эпизоде заболевания, или при затяжном течении пневмонии (> 4 недель).
Антибактериальная терапия ВП в амбулаторных условиях
(Федеральные клинические рекомендации по внебольничной пневмонии, 2019 г.)
В амбулаторных условиях могут получать лечение пациенты с нетяжелой пневмоний, не требующие госпитализации.
Выбор АБ препаратов осуществляется с учетом следующий факторов риска:
1. Прием системных антибиотиков в течение 3 месяцев (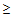
2-х дней)
2. Хронические заболевания (ХОБЛ; сердечная недостаточность; сахарный диабет; хроническая болезнь почек; цирроз печени; алкоголизм), наркомания, дефицит питания
3. Недавняя госпитализация (< 3 месяцев), пребывание в домах престарелых/интернатах, в/в введение лекарственных препаратов, гемодиализ, лечение ран в домашних условиях.
АБ у больных без факторов риска:
1. Амоксициллин 1000 мг внутрь 3 раза в день
АБ выбора у больных с факторами риска:
1) Амоксициллин/клавуланат внутрь 1000 мг 2 раза в день
2) Моксифлоксацин 400 мг внутрь 1 раз в день
3) Левофлоксацин 500 мг внутрь 2 раза в день
Примечание: все пациенты с температурой тела выше 38,00С должны на протяжении всего эпидимического сезона по заболеваемости ОРВИ и гриппа рассматриваться как потенциально страдающие высокопатогенным гриппом H1N1, коронаровирусной или вирусной пневмонией.
Отличительные особенности вирусных пневмоний:
1. На старте – типичная картина ОРВИ, минимальные аускультативные изменения, минимальные изменения при рентгенографии органов грудной клетки
2.”Стремительный” характер ухудшения течения заболевания
3. Развитие острого респираторного дистресс-синдром (ОРДС),
4. Отсутствие лейкоцитоза и значимого повышения СРБ.
Для верификации вирусного генеза пневмонии необходимо:
1) уточнить эпидемиологический анамнез (был ли пациент с ОРВИ в окружении, семье, находился ли больной или его окружение, родственники за рубежом в предшествующие 14 дней,
2) исследовать методом ПЦР мокроту (или, при ее отсутствии комбинированный респираторный мазок) на грипп и коронавирусную инфекцию для подтверждения и расшифровки вирусной этиологии заболевания (при госпитализации: всем обязательно в день поступления или на следующее утро после госпитализации)
Всем больным, при осмотре на дому, в приемном покое и т.д. необходимо измерять сатурацию с помощью пульсоксиметра, при подозрении на грипп, рекомендовать госпитализацию.
Всем пациентам, осмотренным на дому или обратившимся в приемный покой медицинской организации (в т.ч. в условиях инфекционного отделения) – выполнять рентгенографию органов грудной клетки (прямая + боковая проекция), пульсоксиметрию (с фиксацией результатов в медицинской карте больного!) и назначить общий анализ крови с лейкоцитарной формулой (для вирусной пневмонии характерны лейкопения, тромбоцитопения и лимфопения).
В случае отказа пациента от госпитализации (отказ фиксируется в медицинской документации и пишется рукой самого пациента!), назначить пациенту противовирусную и антибактериальную терапию внутрь:
1. Осельтамивир – 75 мг 2 раза в сутки,
2. Амоксициллин 1000 мг 3 раза в день, Амоксициллин/клавуланат 1000 мг 2 раза в день, моксифлоксацин 400 мг 1 раза в день или левофлоксацин 500 мг 2 раза в день (критерии выбора конкретного препарата см. выше)
Частота клинических осмотров больного пневмонией участковым терапевтом
Критерии эффективности антибактериальной терапии.
Первоначальная оценка эффективности терапии должна проводиться через 48-72 часов после начала лечения (повторный осмотр). Целесообразен телефонный контакт с пациентом на следующий день после начала терапии.
Основными критериями эффективности в эти сроки являются:
– снижение температуры,
– уменьшение симптомов интоксикации и выраженности основных симптомов пневмонии.
– Если у пациента сохраняется высокая температура тела и симптомы интоксикация, или симптоматика прогрессирует, то такого пациента следует госпитализировать в стационар.
– Порядок действий при оказании помощи больному с пневмонией:
– Бригада скорой медицинской помощи (далее – БСМП) или терапевт, направляющий больного в приемное отделение, сообщает по телефону в приемное отделение о прибытии пациента с признаками пневмонии. В талоне БСМП обязательно указывается сатурация на момент транспортировки.
– Получив информацию, диспетчер приемного отделения вызывает врача-терапевта, а при необходимости – врача анестезиолога-реаниматолога.
Показания для вызова врача анестезиолога – реаниматолога:
– ЧСС 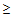
125 в минуту,
– ЧДД 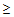
30 в минуту,
– SpО2 (на воздухе) < 90%,
– температура тела > 39.50С или < 35,5 0С,
– САД < 90 мм. рт. ст. или ДАД < 60 мм. рт. ст.
Врач анестезиолог-реаниматолог, получив информацию о прибытии пациента, прибывает в приемное отделение в течение 10-15 минут и ожидает пациента. Врач-терапевт также прибывает в приемное отделение сразу после получения информации и ожидает пациента. Бригада скорой медицинской помощи по прибытии в приемное отделение передает документы диспетчеру, а пациента – врачу-терапевту и врачу анестезиологу-реаниматологу.
При поступлении пациента в приемное отделение врач анестезиолог-реаниматолог оценивает его состояние. Если состояние пациента тяжелое – врач анестезиолог-реаниматолог выполняет мероприятия по восстановлению жизненно-важных функций и принимает решение о немедленной госпитализации в ОАР.
Если состояние пациента стабильное – врач-терапевт оценивает состояние пациента, выписывает назначение на исследование крови (развернутый общий анализ крови, биохимический анализ крови (креатинин, мочевина, АЛТ, ACT, общий белок, билирубин, СРБ, RW), и передает назначение медицинской сестре приемного отделения. Затем врач-терапевт осуществляет сбор анамнеза, производит осмотр пациента, измеряет сатурацию и делает назначение на рентгенографию органов грудной клетки. SpО2 в обязательном порядке фиксируется в медицинской документации, в том числе при первичном осмотре.
В то время как врач-терапевт собирает у пациента анамнез заболевания, медицинская сестра проводит забор крови и доставляет пробирки в клинико-диагностическую лабораторию.
Пациенту в стабильном состоянии проводится рентгенография органов грудной клетки в прямой и боковой проекциях. После получения описание рентгенограммы врач-терапевт оценивает необходимость назначения дополнительных исследований КТ, ЭХО-КГ, фибробронхоскопия) и консультаций узких врачей-специалистов.
Врач-терапевт на основании рентгенограммы, результатов исследования крови и дополнительных исследований (если они проводились) принимает решение о клиническом диагнозе и госпитализирует пациента в стабильном состоянии в отделение, а при наличии критериев тяжелого течения пневмонии – в АРО.
Лечение пациентов с пневмонией в отделении терапевтического профиля
При госпитализации пациента в терапевтическое отделение следует разделять больных на группы с учетом факторов риска:
Выбор АБ препаратов осуществляется с учетом следующий факторов риска:
1. Прием системных антибиотиков в течение 3 месяцев (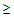
2-х дней)
2. Хронические заболевания (ХОБЛ; сердечная недостаточность; сахарный диабет; хроническая болезнь почек; цирроз печени; алкоголизм), наркомания, дефицит питания
3. Недавняя госпитализация (<3 месяцев), пребывание в домах престарелых/интернатах, в/в введение лекарственных препаратов, гемодиализ, лечение ран в домашних условиях.
1. АБ терапия у пациентов без факторов риска:
1.1. АБ выбора: амоксициллин/клавуланат 1,2 г в/в 3 раза в день или ампициллин/сульбактам 1,5 г 4 раза в день.
1.2. Альтернатива:
Левофлоксацин 500 мг в/в 2 раза в день или моксифлоксацин 400 мг в/в 1 раз в день
2. АБ терапия у пациентов с факторами риска:
2.1. АБ выбора: Амоксициллин/клавуланат 1,2 гр в/в 3 раза в день или ампициллин/сульбактам 1,5 г 4 раза в день, например, цефтриаксон 2,0 г в/в 1-2 раз в день или цефотаксим 2,0 г в/в 2-3 р/день), Левофлоксацин в/в 500 мг 2 раза в день или моксифлоксацин 400 мг в/в 1 раз в день;
2.2. Альтернатива: Цефтаролин 600 мг 2 раза в день
При наличии показаний, всем пациентам дополнительно к АБТ могут назначаться противовирусные препараты в соответствии с принятыми стандартами.
Оценивать эффективность антибактериальной терапии следует через 48-72 часа.
Контроль OAK, СРБ производится на 3-й сутки, при улучшении, далее на 10-14 сутки, перед выпиской.
Контроль СРБ производится только количественно (!).
Контрольная рентгенография органов грудной клетки выполняется при клиническом ухудшении больного немедленно
Критериями для выписки больного из стационара служат:
– Стойкая нормализация температуры тела (более 3-х суток),
– Отсутствие лейкоцитоза или лейкопении в OAK,
– Значимое снижение уровня СРБ (>50% от исходного)
– Убедительная положительная клиническая динамика (уменьшение выраженности или полный регресс симптомов и признаков пневмонии)
Примечание: в случае госпитализации пациента с подозрением на вирусную пневмонию или грипп лечебная схема должна включать в себя противовирусные препараты, в соответствии с разработанными Министерством здравоохранения Российской Федерации методическими рекомендациями.
При поступлении пациента в терапевтическое отделение необходимо выполнить общий анализ мокроты и бактериоскопию на БК, культуральное исследование мокроты, ЭКГ, по показаниям – ЭХО-КГ, УЗИ ОБП, почек, УЗДГ вен нижних конечностей
Оценка состояния пациента проводится: в 1-е сутки каждые 3 часа, далее – 2 раза в день, контролируются следующие показатели:
– сатурация кислорода,
– температура тела,
– артериальное давление,
– ЧДД
– ЧСС
– уровень сознания.
В случае ухудшения состояния пациента медицинская сестра отделения немедленно вызывает врача-терапевта.
Условием для вызова врача-терапевта являются следующие показатели:
– температура тела 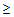
38°С,
– артериальное давление 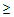
95/65 мм.рт.ст.,
– ЧСС>115/мин,
– любое нарушение сознания.
– цианоз
– ЧДД> 30/мин,
Врач-терапевт, получив вызов от палатной медицинской сестры, оценивает состояние пациента, назначает или корректирует лечение, а в случае необходимости вызывает врача анестезиолога-реаниматолога.
Показания для вызова бригады ОАР:
– САД 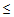
90 мм.рт.ст.,
– ДАД 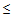
60 мм.рт.ст.
– температура тела 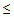
35,5 или 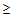
40°С,
– ЧСС > 125 ударов в минуту,
– сатурация кислорода 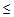
90% (у беременных 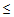
92%),
– ЧДД > 30 в минуту,
– любое нарушение сознания.
Получив вызов, врач анестезиолог-реаниматолог прибывает в отделение и выполняет мероприятия по восстановлению жизненно-важных функций. При наличии показаний, пациент госпитализируется в отделение ОАР.
При госпитализации больного в ОАР выбор режима антибактериальной терапии зависит от наличия следующих факторов риска инфицирования P. aeruginosa:
– муковисцидоз, бронхоэктазы,
– длительная терапия системными ГКС,
– недавний прием системных АБ (особенно нескольких курсов)
При переводе в ОАР важны своевременные переводы на ИВЛ и применение протективных режимов вентиляции. Коррекция лечения проводится по согласованию с реаниматологом.
Протокол ведения в АРО
——————————
1 Могут учитываться дополнительные критерии – гипогликемия (у пациентов без сахарного диабета), гипонатриемия, необъяснимый другими причинами метаболический ацидоз/повышение уровня лактата, цирроз, аспления, передозировка/резкое прекращение приема алкоголя у зависимых пациентов.
2 Остаточный азот мочевины = мочевина, ммоль/л.
Минздрав определил порядок оказания помощи взрослому населению с внебольничными пневмониями. Перечислены признаки заболевания.
Источник
