Клебсиелла пневмония чувствительность к антибиотиками
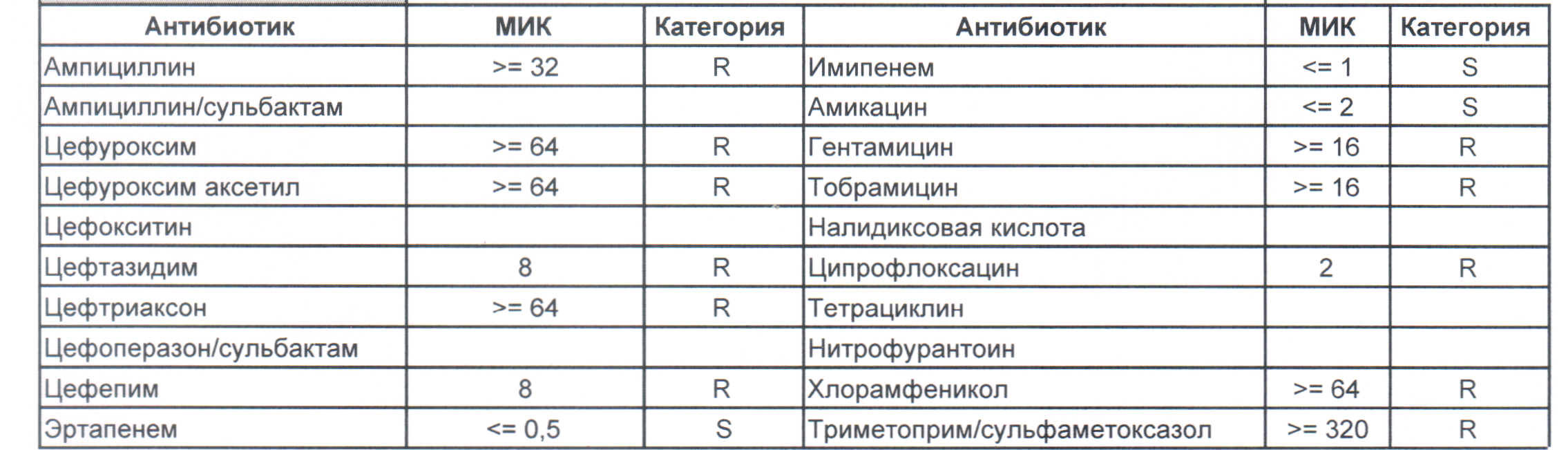
В соцсети Twitter появились сообщения о супербактерии, которую не может «убить» ни один из предлагаемых для лечения антибиотиков. Один из белорусских пользователей продемонстрировал результаты анализа на чувствительность к клебсиелле пневмонии (Klebsiella pneumoniae): на фото бланка видно, что напротив названия каждого из 24 антибиотиков, которыми возможно лечение, стоит буква «R», обозначающая резистентность (устойчивость).
Klebsiella pneumoniae Фото: Public Domain
С аналогичной ситуацией не раз сталкивались и зарубежные медики. Так, в 2017 году американские ученые обнаружили у более чем трети обследованных пациентов клиник Хьюстона редкий штамм этой супербактерии, который оказался устойчивым к действию большинства используемых в Соединенных Штатах антибиотиков.
В том же году в прессе появилась информация о гибели в США 70-летней пациентки после заражения супербактерией Klebsiella pneumoniae: врачи не смогли спасти женщину, потому что бактерия оказалась устойчива ко всем 26 антибиотикам, которые могли использоваться для лечения. В итоге больная скончалась от сепсиса (заражения крови). А в 2012 году газета The Washington Post сообщала о том, что в госпитале Национальных институтов здравоохранения в результате вспышки инфекции, вызванной стойким к антибиотикам штаммом Klebsiella pneumoniae, умерли шесть пациентов.

Что за бактерия клебсиелла пневмонии и чем она опасна?
Речь идет об анаэробной палочковидной бактерии из рода клебсиелл, которая повсеместно встречается в окружающей среде, в том числе в почве и поверхностных водах. Клебсиеллу открыл в 1882 году микробиолог из Германии Карл Фридлендер, поэтому ее второе название — палочка Фридлендера. Эта условно-патогенная бактерия живет в организме человека, совершенно никак себя не проявляя, пока сохраняется здоровый баланс и поддерживается оптимальная микрофлора. Опасной она становится лишь тогда, когда «хорошие» бактерии ослабевают или их количество резко уменьшается.
Палочка Фридлендера может вызывать различные патологии, включая сепсис, инфекции мочевыводящих путей, бактериемию, менингит и абсцессы в печени. Довольно часто клебсиелла является причиной острой пневмонии. Инфицированию чаще всего подвержены люди с иммунодефицитами, тяжелыми сопутствующими заболеваниями и ослабленной иммунной системой.
Особенно опасной для человека является Klebsiella pneumoniae (клебсиелла пневмонии). Она является преобладающим возбудителем внутрибольничной инфекции в ряде стационаров. Источником инфекции, как правило, служит больной человек или бактерионоситель. Наиболее частые пути передачи — пищевой, воздушно-капельный и контактно-бытовой.
Где можно заразиться клебсиеллой пневмонии и смогут ли от нее вылечить?
«Klebsiella pneumoniae в настоящее время все чаще и чаще является возбудителем инфекции внутри стационара. Она в числе так называемых внутрибольничных инфекций. Бактерия приобретает сегодня множественную резистентность к большинству современных антибиотиков. Но правда состоит в том, что большинство механизмов резистентности уже осознаны, и в настоящее время создаются новые антибактериальные препараты, которые преодолевают эту резистентность. Да, конечно, клебсиелла представляет угрозу, если вовремя не понять, что инфекция вызвана ей. В таком случае все может закончиться плохо. Но если мы точно знаем, что причиной заболевания является эта бактерия, и знаем ее механизмы резистентности, то у медиков есть определенные возможности, чтобы с ней побороться. Все не совсем так безнадежно», — говорит врач, клинический фармаколог, заведующий кафедрой общей и клинической фармакологии РУДН Сергей Зырянов.
Почему клебсиелла становится все более устойчивой к антибиотикам?
Бактерии все чаще приспосабливаются к антибиотикам и передают ген устойчивости другим бактериям, таким образом появляются супербактерии. Это возбудители инфекционных болезней, которые устойчивы сразу к нескольким антибиотикам, традиционно использующимся для лечения данных заболеваний. Способность супербактерий противостоять антибиотикам вызывает озабоченность в мировом сообществе, проблему даже обсуждают на уровне Генеральной Ассамблеи ООН.
«Так, к сожалению, происходит, что все микробы, которые обитают в стационарах, становятся более устойчивыми и резистентными, поскольку в медицинских организациях при лечении часто назначают антибиотики. Микробы от этого становятся более устойчивыми к различным воздействиям, и врачам приходится применять больше сил, больше затрат, связанных с лечением такой инфекции», — говорит Зырянов.
В отличие от других бактерий Klebsiella обладает способностью образовывать капсулу, что делает ее устойчивой во внешней среде. Такая капсула предохраняет возбудителя от высыхания, поэтому клебсиеллы могут долгое время сохраняться при комнатной температуре. Большинство штаммов Klebsiella pneumoniaе невосприимчивы к пенициллинам, цефалоспоринам III-IV поколений, аминогликозидам, фторхинолонам.

Как ранее отмечали американские врачи, особая проблема заключается в том, что некоторые штаммы клебсиеллы также стали более устойчивы к антибиотикам группы карбапенемов. Эти лекарства ранее считались наиболее эффективными при лечении инфекций, вызванных Klebsiella pneumoniae, но в последние годы стали терять эффективность.
Какие существуют способы лечения Klebsiella pneumoniae?
По словам Зырянова, нельзя говорить о том, что на клебсиеллу не действует ни один из антибиотиков. Существуют новые антибактериальные препараты, которые созданы специально для того, чтобы преодолеть резистентность клебсиеллы. Чтобы получить эффект от лечения, также применяют комбинацию уже известных препаратов.
Терапевтический эффект может иметь лечение большей дозой антибиотиков, но все зависит от конкретного штамма бактерии, конкретного антибиотика и состояния пациента. «Увеличение дозы, в зависимости от конкретного антибиотика, может оказать воздействие на бактерию. Также это зависит от того, о каком штамме клебсиеллы идет речь. Есть определенные показатели резистентности, если они позволяют это делать, то тогда таким способом пользуются. В ряде случаев увеличение дозы действительно помогает», — говорит Зырянов.
Кроме того, врач отмечает, что вне больницы заразиться этой супербактерией практически невозможно. «Клебсиелла пневмонии, которая обладает экстремальной лекарственной резистентностью, во внебольничных условиях практически не существует. Это госпитальный возбудитель», — говорит он.
Оставить
комментарий (1)
Источник
Автор: Трубачева Е.С., врач – клинический фармаколог
Темой нынешнего разговора будет, с точки зрения автора, королева внутрибольничных инфекций любого стационара — Klebsiella pneumoniae (или палочка Фридлендера). Да-да, автор не ошибся, именно она, а не синегнойки или ацинетки, а именно ее величество — клебсиелла, практически абсолютная убийца тяжелых и крайне тяжелых пациентов. Почему это именно так, мы сегодня и поговорим.
Микробиологические аспекты
Первое и главное, о чем надо знать, — Klebsiella pneumonia — это представитель нормальной микрофлоры кишечника. Еще раз и большими буквами — НОРМАЛЬНОЙ! Не надо ее там лечить (как и стафилококк в носоглотке) — она там живет, и это ее естественный ареал обитания.
А все остальные локации, где она может быть обнаружена: нижние дыхательные пути, мочевыводящий тракт, секрет простаты или содержимое полости матки (анальный сексуальный акт без презерватива — зло, имейте это в виду при сборе анамнеза, особенно у женщин с послеродовым эндометритом, автор такого навидался в достатке… мужчин это тоже касается, и обнаружение подобной зверюшки в секрете простаты должно навести на определенные мысли и вопросы, и пока пациент не закончит данную практику, простатит вы ему при всем желании не вылечите), кровь и в раны при раневых инфекциях после хирургического вмешательства на брюшной полости — могут указывать на возбудителя текущего состояния.
Что вызывает:
- Пневмонию
- Абсцессы легких
- Перитониты
- Инфекции мочевыводящих путей
- Менингиты
- Эндокардиты
- Раневые инфекции
- Инфекции матки и влагалища
- Сальпингиты
- Остеомиелиты
- Инфекции кожи
- Сепсис
Общим у всех этих патологий является одно — они все тем или иным образом связаны с вмешательством, и чаще всего (опуская уже упомянутые анальные сексуальные акты) это вмешательство носит ятрогенный характер. Клебсиелла не умеет ни летать, ни ходить, ни даже ползать, в очаг ее приносят либо неправильно вымытые руки, либо плохо обработанное медицинское оборудование.
Эпидемиологические аспекты
Как мы уже обсуждали в статье о синегнойной палочке, при некотором желании и упертости эпидемиологической службы или клинического фармаколога (или команды из оных, так как каждый знает свое звено), извести неферментеров из стационара — не самая сложная задача. Было бы желание у администрации этим заняться. Что касается лечащих врачей и среднего персонала, то это тот случай, когда достаточно обработать перчатки и далее, на уровне ЦСО и утилизации отходов, правильно избавиться от контаминированого материала, и если инструментарий не одноразовый, то очистить и простерилизовать его. То есть даже на уровне обработанных (или стерильных) перчаток, касающихся только одной области пациента (другая область, если необходимо, требует смены перчаток, либо обработки рук с полным выдерживанием экспозиции, а не чуть-чуть антисептиком помазал-растер-побежал), вы уже снижаете риск контаминации оным зверьем с последующим развитием синегнойной инфекции. Про ацинетобактер будет отдельная глава в разделе «неферментеры».
С клебсиеллой все намного сложнее. Эта, не побоюсь громкого слова, зверища, живет в кишечниках всего персонала медицинских учреждений. И в первую очередь, как понятно из ее названия, поражает нижние дыхательные пути. А если персонал работает с антибиотиками, то клебсиелла еще и устойчивая ко всему арсеналу применяемых препаратов (это к вопросу о разумном ограничении доступа к препаратам резерва). Так как сама клебсиелла не имеет ножек и крылышек, то попадает в оные пути она двумя способами: или в случае аспирации, или на руках персонала и с оборудования. Иного не дано. При аспирации это будет личная дикая зверюшка пациента, в случае грязных шаловливых ручек или оборудования (например, эндоскопов) — клебсиелла, высеваемая в отделении в процессе микробиологического мониторинга. А если этот мониторинг углубленный, то напрямую покажет, какая именно хрюшка, выйдя из туалетной комнаты, не соизволила помыть руки, понадеявшись на перчатки. И нет, перчатки, даже стерильные в данном случае, не спасают, они не презерватив. Руки надо мыть и обрабатывать правильно, обязательно соблюдая технологию и экспозицию.
Как вы понимаете, истребить медицинский персонал мы не можем, поэтому и полностью очистить стационар от данной проблемы не получится. И она обязательно выскочит, стоит на секунду расслабиться, и выскочит на самом тяжелом больном, где еще умудрится смутировать в такого урода, которого не достанешь никаким антибиотиком.
На общемировом клебсиеллу тоже очень сильно боятся, и когда в 2010 году вдруг в Великобритании обнаружили штамм NDM (он устойчив вообще ко всему набору существующих антибиотиков и обозван абсолютным убийцей), паника была знатной. В результате проведенного эпидемиологического расследования, по итогам которого большая группа видных ученых стала персонами non-grata в Индии, было установлено, что данный штамм привезен оттуда и из Пакистана. Присутствие в сточных водах возбудителей, имеющих карбапенемазы (то есть это уже не внутрибольничная флора, это то, что там живет на улице) на момент проведения расследования составляла 90% по CTX-M15 и 36% по NDM. С чем связан сей факт? С безрецептурным масштабным использованием карбапенемов и… проблемами с проточной канализацией. Ее либо нет, либо ей не пользуются, а делают все по старинке. А так как земной шар оказался очень маленьким, теперь NDM-штаммы обнаруживаются по всей планете. У нас, например, очень быстро данным штаммом заселились клиники Санкт-Петербурга. И медицина перед ними бессильна. До тех пор, пока не налажен эпиднадзор, а персонал не моет руки после каждого посещения туалета.
Так как любого врага надо знать в лицо, то наиболее часто встречаемые портреты у автора тоже есть.
Итак, дикая и ничем ни разу не пуганная клебсиелла выглядит вот так:
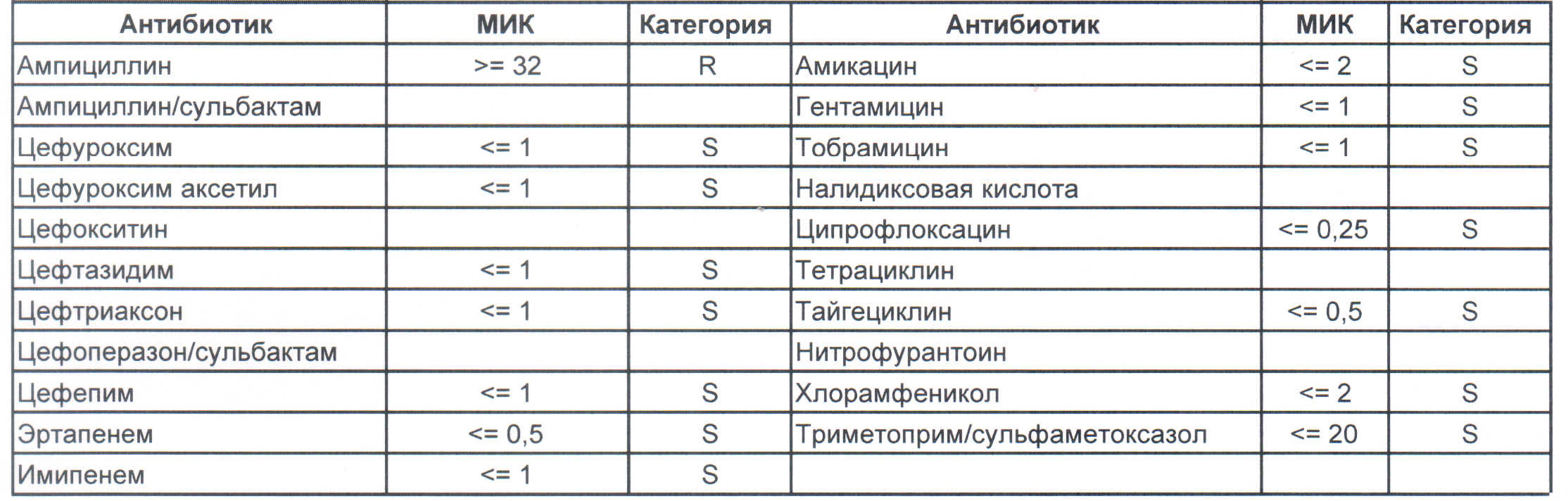
Где встречается? Те самые послеродовые эндометриты, как результат плотских утех, простатиты, а также раневые инфекции после оперативных вмешательств на брюшной полости у ранее не леченных пациентов.
На этом рисунке:

— вы можете увидеть устойчивый внутрибольничный штамм, который еще можно чем-то полечить, но это будет тяжело и дорого, проще персонал научить руки мыть и бороды брить (фекальной микрофлоры в мужских бородах в таком достатке, что единственный вариант для тех, кто хоть как-то соприкасается с ранами, данное украшение не носить или не оперировать).
На следующей картинке:
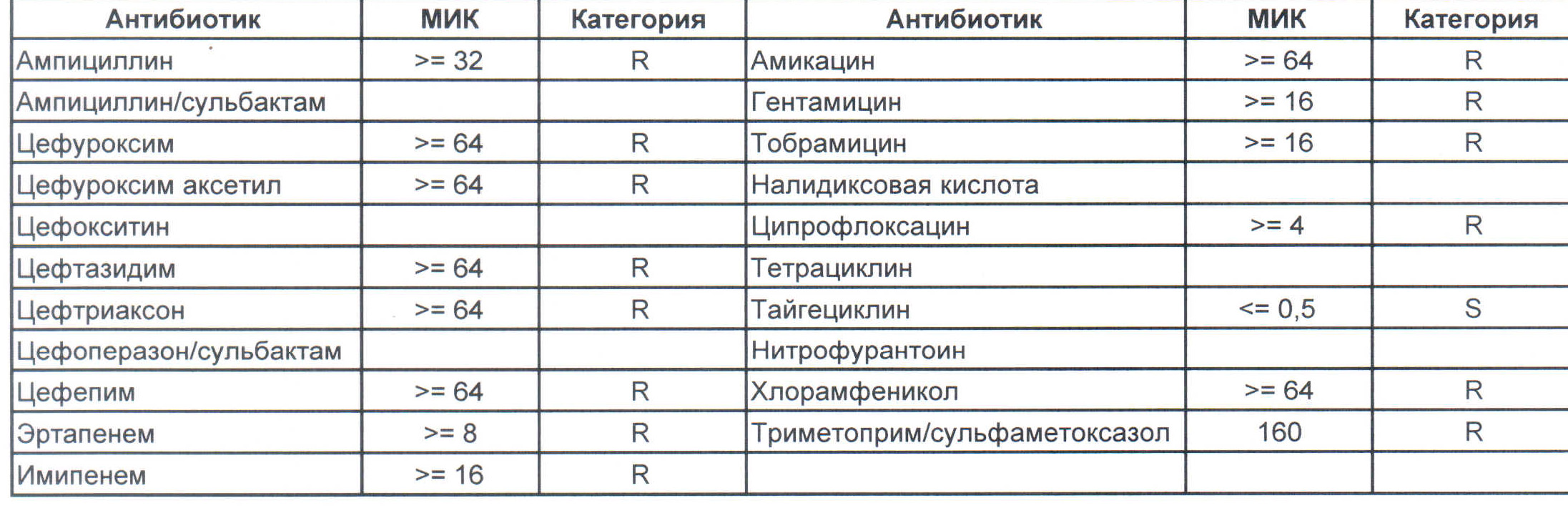
— мы видим практически неубиваемого зверя, который сам по себе вбивает тот самый последний гвоздь в гроб пациента. Но как же Тигециклин, спросите вы. Отвечу — тигацил является бактериостатиком, и пока он наберет необходимую силу, пациента уже отнесут и закопают. Но даже это еще не предел. Предел на следующем рисунке, и нет, Имипенем при указанной MIC уже бессилен:
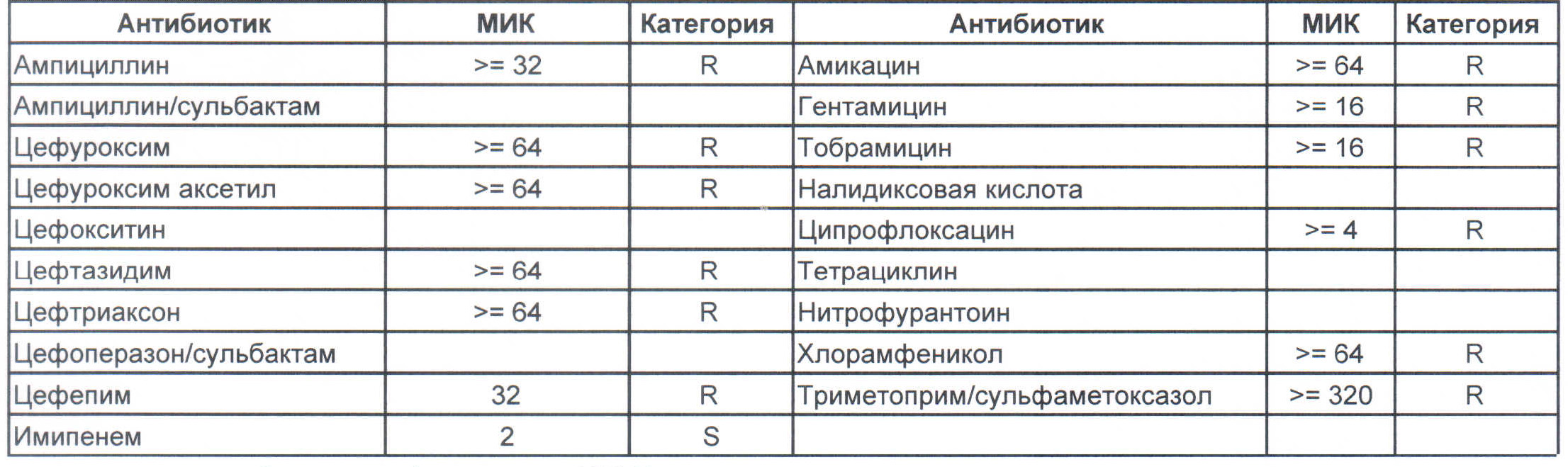
Как вы понимаете — эти два зверя являются абсолютными убийцами, против которых в данный момент медицина бессильна полностью. И именно такое зверье живет в стационарах без микробиологического мониторинга и систем противостояния в виде эпидемического надзора. Именно эти звери убивают самых тяжелых пациентов, если каким-то образом (руки персонала или плохо обработанное оборудование) в них попали. Но что хуже всего, эти штаммы способны передавать свои факторы устойчивости другой грамотрицательной флоре, например, кишечным палочкам, а потому пациенты, инфицированные такими клебсиеллами, должны быть полностью изолированы и карантинизированы. Спасти их, скорее всего, не получится, но хотя бы всех остальных оградите от инфицирования и последующего летального исхода, да и сами такую зверюшку не подцепите (как вы помните «врач — это диагноз», так не будем его себе усложнять).
Чем лечить?
Дикая клебсиелла отлично лечится препаратами группы цефалоспоринов третьего ряда.
А вот внутрибольничную можно побороть, только четко понимая, с чем вы имеете дело, и обычный диско-дифузионный метод диагностики тут не поможет. Нужны автоматизированные системы с определением MIC. Но во главе угла все равно стоит инфекционная безопасность пациентов. Коллеги! Автор понимает, что выглядит «городской сумасшедшей», коим в свое время был объявлен Земмельвейс, но он вас умоляет — мойте руки после посещения туалета и мойте их правильно. Вам это ничего не стоит, а пациенты выживут. Ничего более эффективного против внутрибольничных клебсиелл пока не придумано. А эпидемиологи ваших учреждений будут проводить свои работы по контролю и дезинфекции отделений и целых зданий. Так получилось, что именно эту королеву ВБИ мы, врачи, медсестры и младший персонал, носим исключительно в себе. Берегите себя, своих близких и своих пациентов, тем более в это нелегкое для отечественной медицины время, с угрозой введения врачебных статей в УК. Клебсиелла — это почти всегда чистая ятрогения. Повторюсь — берегите себя и мойте руки.
Источник

Клебсиелла пневмония (Klebsiella pneumoniae) — представитель нормальной микрофлоры кишечника, кожного покрова и органов дыхания здорового человека. Эта условно-патогенная бактерия постоянно обитает в организме человека и не наносит никакого вреда здоровью. Она часто обнаруживается в мазке со слизистой оболочки зева. При этом отсутствуют какие-либо видимые признаки болезни. Под воздействием негативных эндогенных или экзогенных факторов «хорошие» бактерии ослабевают, а количество клебсиелл стремительно увеличивается. Они приобретают патогенные свойства, выходят за пределы своего ареала и вызывают развитие тяжелых заболеваний. Патологический процесс формируется в легочной ткани, урогенитальном и пищеварительном трактах, а иногда и в других внутренних органах.
Клебсиелла пневмония имеет еще одно наименование – палочка Фридлендера. Назвали ее так в честь немецкого ученого-микробиолога, который впервые выделил бактерию в 1882 году. Спустя много лет ее свойства подробно описал патологоанатом Э. Клебс.
При снижении иммунной защиты, физическом или психоэмоциональном перенапряжении бактерии начинают активно размножаться. Когда их количество превышает допустимую норму, развивается заболевание. Клебсиеллезная инфекция протекает в форме пневмонии, сепсиса, уретрита, бактериемии, менингита, печеночных абсцессов. Болеют преимущественно лица с низкой резистентностью и слабым иммунитетом. Медицине известны гипервирулентные штаммы, которые поражают абсолютно здоровых людей. Диагностика заболеваний, вызываемых клебсиеллой, заключается в проведении лабораторных испытаний. Фекалии, мочу или мокроту больного засевают на питательные среды, а затем полностью идентифицируют бактерии до вида.
Клебсиелла пневмония очень популярна среди инфекционистов, пульмонологов и прочих медиков. Ее известность обусловлена высокой патогенностью и устойчивостью к самым мощным противомикробным средствам. В настоящее время продолжает увеличиваться дефицит способов лечения заболеваний, вызванных данным микробом. Этот факт требует обязательной постановки теста на чувствительность к антибиотикам перед назначением препаратов пациенту. Самолечение приводит к усиленной мутации бактерий и выработке дополнительных механизмов резистентности.
Микробиология
Клебсиелла — палочковидная бактерия, отрицательно окрашивающаяся по Грамму и обитающая в факультативно-анаэробных условиях. Она имеет защитную капсула, лишена подвижности, аспорогенна.

Klebsiella pneumoniae
Бактерии высоко восприимчивы к анилиновым красителям, в мазке располагаются одиночно, парами и скоплениями, имеют форму эллипсовидных коротких толстых палочек.
- Клебсиелла не требовательна к питательным средам — она хорошо растет на простом агаре и в бульоне. Для культивирования бактерий нужны особые условия – инкубация в течение суток при температуре 37°C. На МПА образуются куполообразные слизистые колонии серовато-белого цвета, в МПБ — диффузная муть с густым осадком и липкой пленкой.
- Клебсиелла пневмония благодаря прочной капсуле резистентна к факторам внешней среды. Она устойчива к нагреванию, ультрафиолету, высушиванию и большинству антибиотиков, назначаемых в крайнем случае. Больным с клебсиеллезной инфекцией трудно подобрать эффективное лечение. Бактерии хорошо сохраняются при комнатной температуре и в течение нескольких месяцев не теряют своих патогенных свойств. В пыли выживают до 2 лет. Быстро размножаются в продуктах питания при их хранении в холодильнике. Клебсиеллы погибают при кипячении и воздействии дезинфектантов.
- К факторам патогенности микробов относятся: О и К-антигены, адгезивные белки, капсульный полисахарид, пили и прочие структуры, обеспечивающие колонизацию слизистой оболочки и защиту от фагоцитирующих клеток.
Клебсиелла пневмония распространена повсеместно. Она обитает в некоторых объектах окружающей среды — воде, почве, растениях, а также на поверхностях различных предметов, оборудования. Бактерия встречается на медицинских приборах и часто становится причиной госпитальной инфекции. На долю нозокомиальных пневмоний, вызванных K. pneumoniae, приходится 12% от общего числа внутрибольничных заболеваний.
Больные лица и носители инфекции выделяют клебсиеллу во внешнюю среду с фекалиями, мокротой, слюной. Пути распространения клебсиеллеза обусловлены местом локализации патологического процесса. Воздушно-капельный путь реализуется при пневмонии и поражении верхних дыхательных путей, контактно-бытовой и алиментарный – при воспалении ЖКТ. Микроб перемещается по воздуху или воде. Инфицирование осуществляется с помощью контаминированных предметов обихода и обсемененных продуктов питания. Проникнув в систему пищеварения, микроб активизируется и провоцирует признаки пищевого отравления.
Колонизация кишечника Klebsiella pneumoniae у грудничка происходит на 5–6 день жизни. Источником инфекции является мать или медперсонал роддома. В норме количество микробных клеток в кале взрослого и ребенка составляет 10 в 5 степени. Такая концентрация бактерий в 1 грамме фекалий не вызывает клинических проявлений и не требует лечения.
Микроорганизм часто обнаруживается в мазке из цервикального канала, в моче и горле. В таких случаях это признак патологии — дисбиоза влагалища, вагинита, уретрита или простатита. Чтобы справиться с заболеванием, необходимо уничтожить разросшиеся колонии возбудителя.
Патогенез
Клебсиелла пневмония — этиологический фактор различных заболеваний. Частая высеваемость и высокая вирулентность микроба связаны с его широким распространением в природе, физиологической способностью к адаптации, резистентностью к неблагоприятным внешним факторам и антимикробным препаратам.
K. pneumoniae вызывает:
- Заболевания бронхолегочной системы — пневмонию, фиброзно-гнойный плеврит,
- Поражение мозговых оболочек – менингит,
- Воспаление суставов – артрит,
- Урогенитальную инфекцию,
- ОКИ,
- Конъюнктивит,
- Печеночные и селезеночные абсцессы,
- Перикардит,
- Гайморит,
- Эндофтальмит,
- Септические состояния.
Клебсиеллезная пневмония встречается достаточно редко и отличается крайне тяжелым течением, развитием опасных осложнений, высокими показателями летальности.

обширное уплотнение правой верхней доли легкого
Патогенетические звенья клебсиеллезной пневмонии:
- Эндогенное или экзогенное инфицирование легочной ткани,
- Активное размножение патогена в органах дыхания,
- Продукция эндотоксина,
- Повышение проницаемости сосудистой стенки,
- Разрушение паренхимы легких,
- Быстрое прогрессирование воспаления,
- Выброс в кровь биологические активных веществ,
- Образование абсцессов, некроз и деструкция тканей.
В легких появляются очаги воспаления, которые сливаются друг с другом. Патологический процесс постепенно охватывает всю долю органа, между плевральными листками скапливается экссудат. Больной максимально заразен в острый период пневмонии. По мере угасания ее симптомов, вероятность распространения инфекции уменьшается.
Группу риска по клебсиеллезной инфекции составляют лица с иммунодефицитом:
- Алкоголики,
- Диабетики,
- ВИЧ-инфицированные,
- Истощенные и ослабленные люди,
- Больные с ХОБЛ, циррозом печени, онкопатологией, различными травмами, эндогенными интоксикациями,
- Пациенты, получающие иммуносупрессивную терапию,
- Лица, перенесшие вирусную инфекцию,
- Новорожденные и недоношенные дети.
Заболевания, вызванные клебсиеллой, не имеют сезонности – они регистрируются равномерно на протяжении всего года. Чаще всего у больных диагностируется моноинфекция, в очень редких случаях клебсиеллез сочетается со стафилококковой или энтерококковой инфекциями.
Заболевания клебсиеллезной этиологии в настоящее время встречаются довольно часто. Это связано со снижением общей резистентности организма человека, бесконтрольным применением иммуносупрессоров и антибиотиков, дисбалансом бактерий в естественных биоценозах.
Факторы, способствующие активному размножению бактерий:
- Нарушение личной гигиены,
- Иммунологическая дисфункция,
- Сопутствующие инфекционные и соматические заболевания,
- Неадекватное использование антибиотиков,
- Длительная химиотерапия и гормонотерапия,
- Частые ОРВИ,
- Преклонные и детский возраст,
- Употребление пищи, прошедшей недостаточную термическую обработку,
- Беременность,
- Стресс,
- Авитаминоз,
- Переутомление.
Клебсиелла пневмония первоначально паразитирует в легких и носоглотке. При отсутствии своевременной и эффективной терапии бактерии распространяются на другие органы и ткани. Когда поражается сразу несколько систем организма, состояние больного резко ухудшается. Менингит и сепсис — самые опасные процессы, которые могут закончиться летальным исходом. Чтобы этого избежать, необходимо как можно скорее выделить возбудителя заболевания, идентифицировать его и правильно подобрать адекватное противомикробное лечение.
Симптоматика
Клиническая картина клебсиеллезной инфекции зависит от локализации и вирулентности возбудителя. У лиц с ослабленным иммунитетом возможна генерализация процесса с поражением внутренних органов и систем организма.
При воспалении верхних дыхательных путей на фоне интоксикации появляется дискомфорт в носоглотке, боль и першение в горле, насморк, заложенность носа, гипертрофия миндалин и белый налет на их поверхности. Больные отказываются от еды и воды. В мазке из зева обнаруживается клебсиелла пневмония в количестве 10 в 4 степени и более. Эффективное местное и системное антибактериальное лечение ликвидирует инфекционный процесс и препятствует его распространению на бронхолегочный аппарат.

Пневмония, вызванная Klebsiella pneumoniae, отличается тяжелым течением, внезапным началом, резкой плевральной болью и выпотом, выраженным интоксикационным синдромом, кровохарканьем. Заболевание проявляется:
- Интоксикацией — лихорадкой, ознобом, слабостью, апатией, головной болью, сонливостью, угнетением сознания,
- Дыхательными расстройствами — одышкой, цианозом, сухим кашлем, который со временем становится влажным и сопровождается выделением густой гнойной мокроты с геморрагическими включениями и неприятным запахом,
- Катаральными явлениями — гиперемией зева, насморком, чиханием,
- Болью в груди, усиливающейся во время вдохов, резких движений, кашля,
- Втягиванием межреберных промежутков,
- Учащением дыхания и сердцебиения,
- Понижением давления.
Пневмония без должного внимания быстро прогрессирует — очаги поражения сливаются, функционально активная ткань отмирает, появляются абсцессы и каверны в легких. Подобные необратимые изменения связаны с вирулентностью возбудителя и его деструктивными способностями. В запущенных случаях гнойное воспаление затрагивает различные органы, развивается полиорганная недостаточность, возникают септические состояния, возможен летальный исход.
Klebsiella pneumoniae — частая причина гастроэнтерологических заболеваний, проявляющихся:
- Болевым синдромом – острой болью в эпигастрии и по ходу кишечника, усиливающейся после еды,
- Диспепсией — изжогой, тошнотой, рвотой, снижением аппетита, похудением, метеоризмом,
- Астеническими явлениями – общей слабостью, сонливостью, потливостью,
- Патологическими примесями в жидком стуле — крови, слизи,
- Неестественным зловонным запахом фекалий.
В кале больного на протяжении всего острого периода обнаруживается клебсиелла в количестве, превышающим допустимый уровень — 10 в 5 степени. Когда этот показатель больше нормы, необходимо применять антибактериальные средства. Течение патологии доброкачественное без выраженной интоксикации. Заболевание длится 1–5 суток и заканчивается полным выздоровлением. Осложнениями инфекционного процесса в ЖКТ являются язвы с прободением стенки органа и развитием перитонита.
Клебсиелла в моче указывает на инфекционное поражение мочевыделительной системы. У пациентов с воспалением урогенитального тракта развивается уретрит, цистит, простатит, пиелонефрит. Эти заболевания проявляются:
- Дизурией,
- Учащенным и болезненным мочеиспусканием,
- Гематурией и пиурией,
- Болью внизу живота,
- Повышением температуры тела.
Когда клебсиелла поселяется во влагалище, женщины жалуются на дискомфорт и атипичные выделения. Для диагностики инфицирования половых органов берут мазок из цервикального канала. Своевременное лечение быстро избавляет от неприятных симптомов и предупреждает развитие осложнений.
Самым опасным заболеванием, вызванным Klebsiella pneumoniae, является сепсис. Это угроза для жизни, особенно маленьких детей и лиц с декомпенсированными хроническими патологиями. Токсины бактерий настолько сильны, что быстро вызывают инфекционный шок. При сепсисе поражаются кровеносные сосуды, нарушается кровоснабжение внутренних органов, развивается полиорганная недостаточность. Септические состояния являются следствием запущенного нелеченного процесса.
Методы диагностики
Клебсиелла пневмония вызывает заболевания, которые не имеют специфических симптомов. Признаки инфекции схожи с проявлениями других болезней. Это затрудняет диагностику и не позволяет врачам без всестороннего обследования больного выявить причину патологии.

Основным методом диагностики клебсиеллы является микробиологический, включающий микроскопию и бакпосев материала больного – кала, мочи, мокроты, мазка из зева или влагалища. Цель исследования — выделить возбудителя инфекции и определить его чувствительность к антибиотикам. Специалисты сравнивают результаты микробиологического анализа с показателями нормы и делают соответствующие выводы. После расшифровки полученных данных врачи ставят окончательный диагноз и назначают эффективное противомикробное лечение.
- Анализ мочи – появление в поле зрения микроскопа 1-2 клебсиеллы не является отклонением от нормы. Значительное превышение численности микробов указывает на инфекцию мочевыводящей системы. При этом в урине обнаруживается большое количество эпителия и лейкоцитов.
- Анализ кала – на поражение органов пищеварения указывает уровень клебсиеллы выше 10 в 5 степени.
- В мазке из зева клебсиеллы в норме отсутствуют или обнаруживаются в минимальном количестве. При этом обычные тесты их не распознают. Когда развивается заболевание, численность микробной флоры возрастает до 10 в 4 степени.
- Признак внутрибольничной инфекции — наличие клебсиеллы в мазке из горла.
Бактериологическое исследование биоматериала заключается в его посеве на селективные питательные среды для энтеробактерий. Клебсиеллы растут на среде Эндо, Плоскирева, простом МПА. Чашки с посевами инкубируют сутки и изучают характер роста. Клебсиелла образует крупные слизистые лактозопозитивные колонии. Чистую культуру накапливают, проводят микроскопию, определяют морфологические и тинкториальные свойства бактерий. Затем ставят биохимические и серологические тесты, идентифицируют микроб до вида, определяют его чувствительность к антибиотикам и проводят фаготипирование.
Общее диагностическое обследование больного включается следующие методы:
- В легких обнаруживаются влажные хрипы, определяется притупление перкуторного звука.
- Гемограмма — лейкоцитопения, анемия.
- Рентгенограмма – очаговые затмения в легких, охватывающие целые доли, признаки плеврита и разрушения ткани органа.
- Серодиагностика — постановка реакции агглютинации с сывороткой крови пациента и обнаружение в ней антител к возбудителю инфекции.
- ПЦР-диагностика — чувствительный и специфичный экспресс-метод, позволяющий быстро определить генетический материал клебсиеллы в испытуемом образце: моче, кале, отделяемом зева, влагалища, крови.
- Дополнительные методы — копрограмма, анализ мочи, БАК, иммунограмма, инструментальная диагностика.
Лечебный процесс
Лечение заболеваний, вызванных клебсиеллой, направлено на уничтожение болезнетворных бактерий, устранение основных симптомов болезни, снятие интоксикации. Пациентам назначают антибактериальные, ферментные, витаминные препараты, бактериофаги, синбиотики. Всем больным показан постельный режим, белковая диета, обильное питье.
- Антибиотикотерапия — внутривенное, внутримышечное или пероральное введение противомикробных средств. Лекарство подбирают эмпирическим путем, а после выделения возбудителя инфекции схему лечения корректируют. В тяжелых случаях используют одновременно несколько препаратов. В отношении клебсиелл эффективны следующие антибиотики: «Тобрамицин”, “Гентамицин”, “Цефтриаксон”, “Аугментин», «Тетрациклин», «Доксициклин». В связи с высокой резистентностью бактерий к большинству противомикробных медикаментов антибиотикотерапия затруднена.
-
 Бактериофаги поглощают определенный вид микробов, не нанося вреда здоровью человека. «Бактериофаг Klebsiella pneumoniae», «Поливалентный очищенный бактериофаг в жидкой форме», «Поливалентный бактериофаг клебсиелл» “Пиобактериофаг”- безопасные препараты для борьбы с клебсиеллезной инфекцией. Их применяют для лечения грудничков и беременных женщин, поскольку антибиотики им категорически запрещены.
Бактериофаги поглощают определенный вид микробов, не нанося вреда здоровью человека. «Бактериофаг Klebsiella pneumoniae», «Поливалентный очищенный бактериофаг в жидкой форме», «Поливалентный бактериофаг клебсиелл» “Пиобактериофаг”- безопасные препараты для борьбы с клебсиеллезной инфекцией. Их применяют для лечения грудничков и беременных женщин, поскольку антибиотики им категорически запрещены. - Пре- и пробиотики необходимы для поддержания нормальной микрофлоры кишечника и защиты ее пагубного воздействия антибиотиков. Пациентам назначают «Линекс», «Бифиформ», «Аципол».
- Дезинтоксикационные средства — внутривенное введение солевых и органических растворов: «Рингера», «Реополиглюкина», «Ацесоли», глюкозы.
- Ферментные препараты – «Креон», «Мезим», «Панкреатин».
- Поливитаминные комплексы, содержащие витамины В и С.
- Патогенетиче?
