Классификация пролежней по степени тяжести

Как бы тщательно ни ухаживали за лежачими и сидячими больными, все-таки иногда не обойтись без пролежней. Классификация некроза мягких тканей и кожи, представленная ниже, поможет тем, кто ухаживает за больными, определить степень поражения и найти пути решения проблемы. Для того чтобы все было понятно, узнаем сначала, что такое пролежни.
Терминология
Пролежни – это процесс, который приводит к омертвению (некрозу) не только кожного покрова, но и, в случае прогрессирующей стадии поражения, глубокозалегающих тканей. Пролежнями называют и незначительное нарушение кожи, от которого можно избавиться при помощи правильного ухода. Глубокие язвы на теле тоже следует отнести к некрозу.
Развивается омертвление вследствие постоянного длительного давления на участок тела. Ткани словно защемлены между выступами костей и твердой поверхностью. Обычно в этих местах полностью отсутствует подкожно-жировой слой. Ничто не смягчает давление на ткани. Происходит нарушение кровообращения, иннервации.
Если человек долгое время лежит на спине, то раны образуются на седалищных буграх, крестце, затылке, лопатках, локтях и пятках.
Ежели на боку, то страдают бедра (большой вертел), колени, лодыжки.
Долгое лежание на животе приводит к образованию пролежней на скулах и лобке.
Наиболее подвержены к появлению пролежней люди:
- с лишним весом;
- истощенные;
- употребляющие мало воды и пищи;
- с сахарным диабетом и заболеваниями сердца;
- получившие травму головы и спинного мозга;
- с недержанием мочи и кала.

Провоцируют появление некроза швы, складки, наличие крошек и мелких предметов на постели. Не следует исключать и аллергию. Средства по уходу за кожей могут ее вызвать.
Причины появления некроза
Прежде чем перейдем к разговору о классификации пролежней, более подробно узнаем о причинах, их вызывающих:
- Сдавливание тканей. Каждая клетка организма живет благодаря кислороду и питательным веществам. Они поступают к ней вместе с кровью по капиллярам. По лимфатическим и кровеносным сосудам происходит выведение из клеток продуктов их жизнедеятельности. Если человек долгое время находится в одном положении, костная ткань соприкасается с твердой поверхностью, капилляры и нервы пережимаются. Питательные вещества и кислород в клетки не поступают, а переработанные вещества из них не выводятся. Они накапливаются и негативно влияют на здоровые клетки, что приводит к их гибели. Если вовремя не оказать помощь больному, процесс становится необратимым.
- Сдвиг тканей. В стационаре для больных создаются все условия. Существуют специальные кровати, при помощи которых верхняя часть туловища приподнимается. Это снимает нагрузку с шейного отдела позвоночника. Но дабы не допустить появление пролежней, необходимо следить за ногами пациента. Они должны иметь опору. В противном случае тело начнет сползать. Ткани, которые лежат глубоко, сдвинутся относительно неподвижной кожи. Происходит перегиб сосудов, образуются тромбы, которые могут разорваться. Пережатие нервных окончаний провоцирует снижение чувствительности в местах некроза. Поэтому трудно диагностировать начало развития осложнения.
- Трение. Грубая одежда, складки на постели и прочее могут вызвать процесс трения. Защитный кожный слой стирается, что вызывает повреждение кожных покровов. Такие повреждения могут появиться и в том случае, если неправильно происходит смена постельного белья. Нельзя вытягивать простыни из-под неподвижного человека.
- Влажность кожи. Постоянное намокание вызывает такой процесс, как мацерация. Он провоцирует разрыв связи между поверхностными клетками, а затем лежащими глубже.
Сильная влажность тела увеличивает трение кожи о поверхность. Это, в свою очередь, приводит к появлению микротравм. Кожа начинает истончаться и слущиваться.
Для того чтобы понять, какие критерии лежат в определении классификации пролежней, важно разобраться в причинах появления этого осложнения и особенностях развития. Вот поэтому мы и вели разговор о факторах, вызывающих некроз.
Степень тяжести
Выделяют четыре стадии развития некроза и еще две дополнительные категории. Если нет должного лечения, то первая стадия быстро превращается в последнюю. Итак, классификация пролежней по степени тяжести выглядит следующим образом:
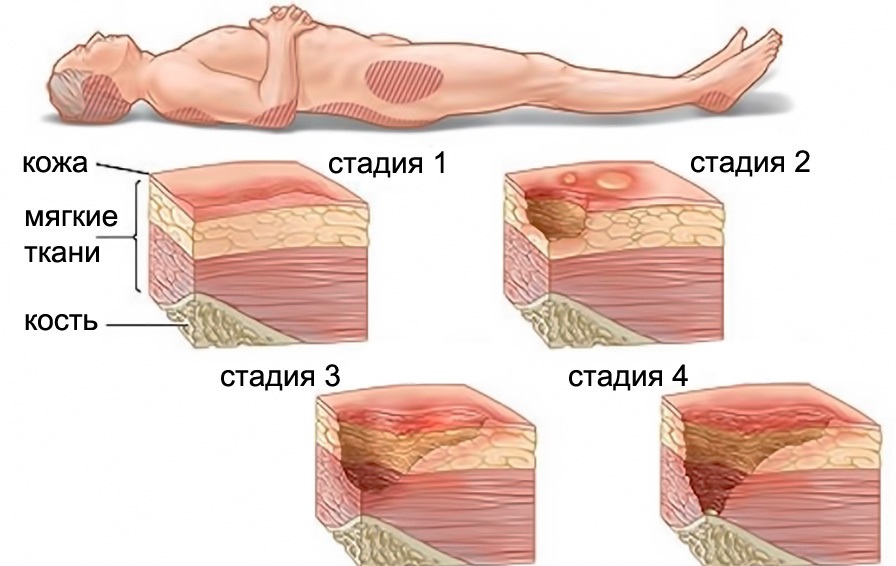
- Первая стадия. На поверхности кожи появляется устойчивое покраснение. Оно не пропадает даже после исключения давления. Пораженные кожные покровы отличаются от здоровых по цвету. Может появиться припухлость.
- Вторая стадия. Некроз затрагивает не только эпидермис, но и дерму. На коже появляется открытая рана. Ее дно розоватое или красное. Могут появиться струпья или фиброзный налет.
- Третья стадия. Повреждены все слои кожи. Видны некротические изменения ткани. Могут образоваться карманы с гноем и свищевыми ходами.
- Четвертая стадия – затронуты глубокие слои ткани: мышечная, костная, сухожилья. Поверхность пролежня покрыта некротической тканью черного цвета. Кровоснабжение нарушено, глубокие свищевые ходы заполнены гноем. Возможно появление интоксикации и сепсиса. Поражение костей может вызвать остеомиелит.
Классификация пролежней по степени тяжести включает еще две дополнительные категории:
- Первая. Некроз тканей, распространяющийся глубоко. Дно раны покрывается налетом от светло-желтого цвета до черного. По краям раны могут появиться струпья. Степень повреждения невозможно определить, пока не будут удалены некротические образования и налет.
- Вторая. Очаг пораженных тканей локализован. Он имеет четкие границы. Может появиться гематома. Цвет пролежня – темно-бордовый. Он сильно разнится со здоровой кожей.
Как помочь больному
Переходим к тому, как проходит лечение пролежней. Классификация заболевания, вернее, знание об этом, очень пригодится. Сначала узнаем об основных принципах избавления от недуга, их три:
- восстановление нормального кровообращения;
- очищение поврежденного участка от раневого экссудата, гноя, омертвевших клеток;
- мероприятия, направленные на скорейшее заживление раны.
Вот как следует проводить лечение:
- Первая стадия. Пораженные участки кожи несколько раз в день протираются камфорным спиртом. Можно приготовить смесь водки и детского мыла (в равных частях). Рекомендуется использовать противопролежневый матрас или резиновый круг. Пациента следует переворачивать каждые три часа. Места покраснений следует растирать, а затем смазывать препаратами, содержащими оксид цинка (мазь “Циндол”, крем “Меналинд”). Не кладите больного на ту сторону, где находится смазанная область. После мытья можно использовать присыпку. Это предотвратит появление опрелостей.
- Вторая стадия. Раны обрабатываются 3 % раствором перекиси водорода, 1 % раствором хлоргексидина. Сразу после обработки рану не следует закрывать повязкой. Пусть она подсохнет и проветрится. Если есть возможность, поврежденное место можно в течение десяти минут обрабатывать лучами кварцевой лампы. Данная процедура предотвратит инфицирование и подсушит края раны.
Для восстановления кожного покрова используются заживляющие средства: мазь “Аргосульфан”, спрей “Пантенол” и другие. После этого рана закрывается марлевой салфеткой. Обработка таким способом проводится два раза в сутки.
Более сложные случаи
Продолжаем говорить о лечении некроза в зависимости от классификации пролежней:
- Стадия третья. Рана очищается при помощи 3 % перекиси водорода. Обрабатываются пролежни прямо из флакона, поверхность раны руками или салфеткой трогать нельзя. После этого используются средства биологической очистки повреждения. Накладывается защитная повязка, пропитанная “Мультифермом”, средством “Пам-Т”, раствором или гелем “Куриозин” и другими, сверху кладется стерильная салфетка и закрепляется пластырем. Такая процедура проводится один раз в день.
- Стадия четвертая. В этом случае потребуется только хирургическое вмешательство. Сначала проводится удаление всех омертвевших тканей, а затем используются мероприятия для заживления раны.
Как видите, от классификации пролежней зависит способ решения проблемы. Лечение некроза – долгая и кропотливая работа, требующая терпения.

Деление по преобладающему фактору
Переходим к следующему виду классификации пролежней – экзогенные и эндогенные. Поговорим о них более подробно.
Экзогенный фактор характеризуется длительным сильным и постоянным давлением на мягкие ткани. Организм человека во время болезни ослаблен. А это одна из причин, которая создает условия для обширного, а главное, быстрого поражения кожи. Классификация пролежней экзогенного типа следующая:
- Наружные – происходит сдавливание мягких тканей между костью и другим предметом (шина, гипс, матрас).
- Внутренние – появляются во внутренних органах, сосудах. Причиной, вызывающей их, является постоянное и длительное давление катетеров, дренажных трубок, тампонов.
Появление эндогенных пролежней провоцирует ослабление организма, нарушение жизненных функций. Появившиеся раны могут быть смешанными и нейротрофическими:
- Смешанные. Встречаются у истощенных людей, больных сахарным диабетом и проводящих большую часть жизни в постели.
- Нейротрофические. Появляются при повреждении крупных нервных стволов, кровоизлияниях в спинной мозг и его повреждениях.
Деление по размеру
Мы рассмотрели классификацию пролежней по степени поражения, по преобладающему фактору. Немного поговорим и о такой характеристике, как размер некроза.
Недуг разделяют на четыре вида:
- поражение диаметром до пяти сантиметров считается небольшим;
- если диаметр раны находится в пределах от пяти до десяти сантиметров, это пролежень средних размеров;
- от десяти сантиметров до пятнадцати – некроз больших размеров;
- пролежень более пятнадцати сантиметров называют гигантским.
Отдельно стоит рассмотреть свищевую форму поражения. В мягких тканях появляется большая полость, которая соединяется с наружной средой при помощи небольшого отверстия на коже. Полоть иногда находится на большом расстоянии от раны. Но все равно все выделения проходят через свищ, который часто бывает изогнутым, извилистым. Свищевая форма пролежня нередко сопровождается остеомиелитом подлежащей кости.
Факторы риска
Классификация пролежней осуществляется и по этому фактору.
Основным этапом профилактики пролежней является выявление больных, относящихся к группе повышенного риска. Факторы риска делятся на обратимые и необратимые, а также внутренние и внешние.

Согласно этим параметрам, виды пролежней классифицируются следующим образом:
- Внутренние обратимые факторы риска. Ограниченная неподвижность, истощенность, плохое питание, употребление недостаточного количества аскорбиновой кислоты, анемия. Также к ним следует отнести недержание кала и мочи, расстройства нервной системы, гипотензию, обезвоживание. Спутанное сознание, кома, нарушение периферического кровообращения, истонченная кожа, беспокойство – продолжение этого списка.
- Следующая группа в классификации пролежней по факторам риска – внешние обратимые факторы. К ним относятся ненадлежащий гигиенический уход, складки на одежде и постельном белье, средства фиксации больного и поручни кровати. Также к этой группе следует отнести травмы позвоночника, брюшной полости, костей таза, повреждение спинного мозга, неправильную технику перемещения больного, использование глюкокортикоидных гормонов и цитостатических лекарств. Обширное хирургическое вмешательство длительностью больше двух часов тоже следует отнести к этой группе.
Для определения степени риска появления пролежней используются разнообразные шкалы. Одна из них – это шкала J. Waterlow. Оценку степени риска у лежачих больных проводят ежедневно. При появлении высокого риска, немедленно назначаются противопролежневые мероприятия.
Все баллы суммируются, по итоговым результатам определяется степень риска:
- от одного до девяти баллов – нет риска;
- десять-четырнадцать – есть риск;
- пятнадцать-девятнадцать – высокая степень риска;
- больше двадцати – очень высокая степень риска.
Профилактика некроза
С определением пролежней, классификацией их вы уже познакомились. Конечно, лучше, если с данной проблемой вам не придется встречаться.
Дабы избежать ее, соблюдайте эти правила:
- Каждый день проверяйте состояние кожных покровов больного. Особое внимание уделяйте той области, где выступы костей соприкасаются с поверхностью.
- По возможности, каждые три часа меняйте положение лежачего.
- Используйте специальные средства: круги надувные, матрасы.
- Постельное белье должно быть мягким. Одежда не должна содержать грубых и синтетических волокон. Никаких застежек и пуговиц на ней.
- Обязательно контролируйте температуру воздуха в помещении, где находится пациент. Она должна быть комфортной, чтобы больной не замерз и не перегрелся. Потливость вызывает опрелости, которые ведут к пролежням.
- Ухаживайте за кожей больного аккуратно. У лежачего человека она становится тоньше и суше. Не используйте кремы и лосьоны, содержащие спирт.
- Используйте памперсы, одноразовые пеленки, прокладки, если пациент страдает от недержания мочи или кала. После каждого акта дефекации или мочеиспускания гигиенические средства меняйте. Интимные места хорошо промывайте и просушивайте.
- Постельное белье меняйте осторожно. Не дергайте его из-под больного. Все манипуляции совершайте аккуратно.
- По возможности, заставляйте больного хоть немного двигаться. Если это возможно.
- Следите за питанием. Оно должно быть качественным, сбалансированным и низкокалорийным.

Заключение
Разобрались немного в классификации пролежней, причинах, вызывающих их. Узнали, как помочь человеку и как предотвратить появление этой проблемы.
Лучше, конечно, избежать возникновения недуга, но если не удалось, то не затягивайте начало лечения. Осложнения пролежней могут сильно усугубить и так тяжелое положение пациентов. Прогноз может быть неутешительным, а исход – летальным. К осложнениям, которые вызывает некроз, следует отнести:
- кровотечение эрозивное;
- остеомиелит подлежащей кости;
- флегмону;
- гнойный артрит;
- сепсис и другие.
Постарайтесь не довести до такого состояния своих родных. Окажите им своевременную помощь.
Источник
Пролежни – это частый спутник больных, прикованных к постели по самым разным причинам. Омертвение мягких тканей в результате длительного давления имеет свой механизм и степень развития, при отсутствии лечения стремительно прогрессирует. Стадии пролежней у лежачих больных могут переходить одна в другую, вплоть до 4-ой, которая характеризуется самым тяжелым течением.
Что такое пролежни?
В основе некротических изменений лежит нарушение кровоснабжения в тканях. В анамнезе у лежачих больных присутствует целый ряд условий, которые способствуют ухудшению трофики:
- замедление регенеративных процессов;
- атеросклеротические изменения сосудов;
- ухудшение обмена веществ и усвояемости питательных компонентов пищи;
- снижение детоксикационной способности печени и почек.
Во время перманентного давления веса тела на кожные покровы и их соприкосновения с горизонтальной поверхностью кровати происходит повреждение целостности эпидермиса. Позже патологический процесс проникает глубже и поражает все новые структуры. Среди самых распространенных локализаций присутствуют следующие:
- крестцовая область;
- лопатки;
- затылок;
- пятки;
- ягодицы.
В отдельных случаях, когда лежачие больные вынуждены долгое время проводить на боку, поражаются плечи и локти, а также бедра и таз со стороны боковых поверхностей.
Классификация
Виды пролежней классифицируют согласно целому ряду признаков. Это необходимо для более четкого понимания, какой терапевтической тактики следует придерживаться в той или иной ситуации. Уход за пролежнями различной степени и стадии у лежачих больных специфичен и требует индивидуального подхода в каждом конкретном случае. Ниже представлены классификации, актуальные на текущем этапе развития медицины.
По механизму развития
Определяющим моментом, которым представлена первая классификация пролежней, является роль факторов, провоцирующих недуг, и последующий механизм развития. Подробная информация изложена в таблице ниже.
Наименование | Причина | Механизм развития |
Экзогенные | Дословно – воздействие факторов, которые порождают заболевание извне | В качестве дополнительных причин могут выступать скольжение, трение, повышенная влажность поверхности |
|
| Длительное и тесное соприкосновение ткани или изделия с площадями кожи приводит к сдавлению и ухудшению кровоснабжения этих участков |
| Длительное взаимодействие с катетерами | Пролежень образуется в области полостей организма лежачего больного – сосудов, мочевого пузыря, мочевыводящего канала вследствие того же фактора давления |
Эндогенные | Патология центральной нервной системы вследствие травмы, возникновения новообразования, инсульта | Сбой в регуляции обмена веществ мягких тканей, расстройство тонуса сосудистой стенки после нарушения управления со стороны нервной системы. Ухудшение трофики клеток кожных покровов и мышечных волокон приводит возникновению нейротрофических язв |
Смешанные | На фоне тяжелой патологии, приводящей к возникновению в организме благоприятной ситуации для образования пролежней, присутствует фактор наружного давления | Комбинация экзогенных и эндогенных механизмов |
Согласно типу некроза
Учитывая, что даже в начале формирования пролежня у лежачего больного начинаются некротические процессы в поверхностных слоях кожи, тип некроза является одним из ключевых факторов для классификации. Омертвение тканей может идти согласно двум вариантам развития – сухому и влажному. Первый также называется мумификацией. Его характеризуют следующие признаки:
- поврежденные ткани ссыхаются;
- очаг отгорожен от здоровой поверхности четкой границей – демаркационной линией;
- отсутствуют какие-либо выделения из зоны поражения;
- инфицирование раны нехарактерно.
Второй вариант течения – пролежневая гангрена. Он считается более неблагоприятным для лежачих больных. Пролежень склонен к присоединению инфекции и, как следствие, появлению неприятного запаха, гноя. Если при наличии сухого некроза общее состояние лежачего больного удовлетворительно, то в случае развития влажного типа – степень тяжести пролежней может приводить к потере сознания, рвоте и последующему развитию сепсиса.
Важно! Пролежневая гангрена – опасна для жизни лежачего больного. Если увеличивается температура тела, учащается сердцебиение, присоединяются неадекватные реакции (бред, галлюцинации), необходимо обращаться за скорой медицинской помощью.
По размерам
Пролежни, как ожоги и другие повреждения кожных покровов, классифицируют согласно размерам, что наглядно представлено в таблице ниже.
Наименование пролежня, согласно размеру | Размер, см |
Небольшой | <5 |
Средний | 5-10 |
Большой | 10-15 |
Гигантский | >15 |
Тяжесть состояния не всегда коррелирует с площадью пораженной ткани. Более важную роль здесь играет присоединение инфекционного процесса и глубина распространения повреждения.
Стадии пролежневого процесса
Классификацию, в основе которой лежат стадии пролежневого процесса, предложил отечественный ученый профессор Дибиров М. Д. Он разделил течение патологии у лежачего больного на следующие этапы:
- Начальная стадия пролежней характеризуется ухудшением функционирования местного кровотока. Нарушается снабжение тканей кислородом и питательными веществами, а также отток венозной крови. Внешне стадия проявляется лишь покраснением с постепенным появлением синеватого оттенка.
- Вторая – это начало некроза и присоединения инфекции. Омертвению подвергаются как поверхностные слои кожи, так и мышцы, подкожная жировая клетчатка, в отдельных случаях – костные структуры. Имеет внешний вид язвы или раны с тенденцией распространению процесса.
- На третьей стадии развития пролежней наблюдается регенерация тканей. В зависимости от тяжести течения может происходить полное восстановление целостности кожи или же образование соединительнотканного рубца.
Данное разделение не слишком распространено и упоминается чаще в научной литературе, чем клинической практике.
Стадии пролежней
Отдельно следует выделить классификацию, имеющую непосредственное практическое значение для лежачего больного. В официальном протоколе, где указаны нормативы диагностики и лечения заболевания, стадии образования пролежней представлены следующим образом:
- На первом этапе происходит поражение кожных покровов, выглядят пролежни в начальной стадии в виде очагового покраснения – эритемы. Она не исчезает при устранении соприкосновения с поверхностью.
- После развития второй стадии в патологический процесс вовлекается помимо эпидеримиса и подлежащий слой – дерма. На этом этапе уже происходит формирование раневой поверхности. Дно – розоватое, возможно образование струпа или налета из фибрина.
- Третья стадия характеризуется еще более глубокими повреждениями на протяжении всей кожи вплоть до подкожно-жировой клетчатки. Последняя обнажается на дне раны. При нагноении повреждения часто формируется свищ.
- При развитии пролежни последняя стадия в патологический процесс вовлекаются мышцы, кости, сухожилия. Раневая поверхность чернеет. Если развитие пролежня дошло до этого этапа, возникает риск развития сепсиса и летального исхода.
Неблагоприятное течение приводит к возникновению остеомиелита.
Рекомендации по определению текущего состояния пролежня
При оценке степени пролежней следует опираться на ряд рекомендаций. Перед началом взаимодействия с лежачим больным следует тщательно вымыть руки. После чего приступить к выполнению следующего алгоритма:
- помочь лежачему больному перевернуться на живот или бок;
- обратить внимание наличие отека, экссудата (отделяемого), гноя;
- после определения места локализации пролежня важна оценка степени развития пролежней по его цвету, размерам, глубине внедрения патологического процесса;
- оценить содержимое дна раны.
В последнем случае следует учитывать, что красная поверхность на дне свидетельствует о незначительной глубине поражения и соответствует второй стадии развития пролежней. С желтым оттенком рыхлой консистенции – о распространении процесса до подкожной жировой клетчатки (3 стадия). На четвертой стадии в ране могут определяться костные образования и сухожилия. Последние выглядят как белые прочные тяжи. Начальная стадия выглядит как стойкое покраснение кожных покровов без нарушения их целостности.
Несмотря на возможность самостоятельно осмотреть поврежденную поверхность кожи лежачего больного, окончательно сопоставить объективные данные с табличными может лишь опытный врач. Не следует заниматься самодиагностикой.
Особенности лечения каждой стадии
После получения данных о том, на какой стадии находится пролежень у конкретного лежачего больного, назначается соответствующее лечение. Уход за пролежнями различной степени тяжести и их терапия наглядно представлены в таблице ниже.
Стадия | Особенности лечения |
Первая | Направлено на предупреждение прогрессирования заболевания. Устранение факторов развития – трения, давления с помощью специальных мягких матрацев и других приспособлений. Основная задача – восстановить адекватный кровоток. Как правило, терапия проводится местно. Обработка производится камфорным, салициловым, нашатырным спиртом слабой концентрации. Возможно применение противовоспалительных мазей |
Вторая | При появлении раневого дефекта самостоятельное лечение противопоказана. Необходима консультация врача хирургического профиля. Лежачему больному назначаются регулярные перевязки с целью санации раны и недопущения присоединения инфекционного процесса. Используются мази с антибактериальным компонентом, и те, что стимулируют скорейшее заживление |
Третья | Показано оперативное вмешательство с целью иссечения нежизнеспособных тканей. Операция сопровождается медикаментозной терапией анальгетиками, мазями снимающими воспаление и стимулирующими регенеративные процессы |
Четвертая | Для проведения удаления омертвевших тканей требуется высококвалифицированный хирург. Работа с костными тканями требует дополнительных навыков. Необходимо введение высоких доз обезболивающего, антибактериальная и противовоспалительная терапия. В отдельных случаях требуется назначение кровеостанавливающих средств и проведение реконструктивного хирургического вмешательства – из области пластической хирургии. Реабилитация весьма продолжительна и требует тщательного ухода на всем ее протяжении. В раннем послеоперационном периоде лежачему больному необходим специальный «гамак» для максимального исключения фактора давления. Используются такие методики как вакуум-терапия, гидрогелевые повязки и применение лазера. |
Если пациент сильно ослаблен, необходимо все стадии пролежней лечить, используя щадящую терапевтическую тактику. Сестринский уход за пролежнями различной степени тяжести играет ключевую роль в выздоровлении лежачего больного.
Важно! Любое оперативное вмешательство – это вероятность развития серьезных последствий и даже летального исхода. Для минимизации рисков следует удостовериться в высокой квалификации медицинского персонала.
Оценка риска образования пролежней
Среди причин развития пролежней всех стадий присутствуют следующие факторы:
- наличие у лежачего больного лишних жировых отложений;
- недостаток белка в рационе;
- дефицит в питании витаминов A, B и C;
- несоблюдение правил личной гигиены по уходу за кожей;
- контакт с синтетическими материалами в одежде и постельном белье;
- неправильный температурный режим, приводящий к чрезмерному выделению пота;
- снижение ряда функций организма (защитной, регенеративной, трофической), в связи естественным старением.
Эти причины можно отследить и корректировать в домашних условиях. Точная оценка степени риска пролежней медицинским персоналом производится с помощью специальных методик. Широкое распространение получили две шкалы – разработанные Нортоном и Ватерлоу. В обоих методах учитываются такие показатели как общее психическое и физическое состояние пациента, его способность самостоятельно совершать движения, наличие недержания кала или мочи. Ватерлоу уделяет отдельное внимание полу, весу, возрасту лежачего больного, его сопутствующим заболеваниям, аппетиту. На формирование пролежней может влиять и проводимая терапия. Гормональные и негормональные противовоспалительные средства, цитостатики – это препараты, которые также повышают риски.
Возможные осложнения
Следить за состоянием лежачего больного с пролежнями необходимо в динамике. В противном случае можно пропустить развитие осложнений. Последние принято классифицировать согласно видовому признаку. Разделяют их следующим образом:
- флегмона, воспаление, не имеющее четких границ, наиболее частый возбудитель – стафилококк;
- рожистое воспаление кожи – появляется на 2 стадии вследствие инфицирования стрептококком;
- абсцесс – формируется отграниченная полость с гнойным содержимым;
- артрит с наличием гноя;
- остеомиелит – гнойно-некротический процесс в костной ткани;
- кровотечение вследствие инфицирования и повреждения сосудистой стенки;
- сепсис – распространение интоксикации по всему организму.
Редкое и грозное осложнение – развитие гангрены у лежачего больного. Происходит при присоединении анаэробной флоры, микроорганизмов, размножающихся в бескислородных условиях. Возникает, как правило, на последней стадии пролежневого процесса. Поврежденную часть тела, в большинстве случаев, приходится ампутировать.
Важно! Для успешного лечения пролежней первостепенное значение имеет раннее начало терапии. Даже когда обнаружена начальная стадия пролежни у лежачих больных необходимо безотлагательно принимать меры.
Пролежень развивается в динамике. Переход одной стадии в другую не обязателен. При соблюдении рациональной тактики предотвращение прогрессирования процесса наблюдается в большинстве случаев. Профилактика пролежней разных стадий – надежная защита от развития у лежачего больного как самого заболевания, так и его грозных осложнений.
Видео
010
Источник
