Классификация пневмонии по этиологическому фактору

1. Определение и этиология Пневмония – острое инфекционное экссудативное воспаление респираторных отделов легких, которое вызывается микроорганизмами различной природы и охватывает дистальные отделы дыхательных путей.
Этиология. Наиболее частыми возбудителями внебольничной пневмонии являются пневмококки (30-40 %), микоплазма (до 20 %) и вирусы (10 %). В случае внутрибольничной пневмонии возбудителями обычно бывают синегнойная палочка, протей, легионелла, аспиргилла, микоплазма и пневмоциста. При аспирационной пневмонии возбудителями чаще всего бывают ассоциации грамположительных и грамотрицательных бактерий с анаэробными микроорганизмами. Такие пневмонии встречаются при заболеваниях желудочно-кишечного тракта, нервной системы, у больных с множественными травмами. У подростков самой частой причиной пневмонии является Mykoplasma pneumoniae.
2. Патогенез Заболевание возникает в условиях суперинфекции или высокой вирулентности микроорганизма, с одной стороны, и снижением иммунитета – с другой. В легочную ткань микроорганизмы проникают одним из четырех путей: вдыханием с воздухом; аспирацией из рото- или носоглотки; гематогенным распространением их отдаленного очага инфекции; лимфогенным (из соседних органов) при ранении грудной клетки. Наиболее типичным является ингаляционный путь инфицирования. Определенную роль в патогенезе пневмонии играют нарушения клеточного механизма противоинфекционной защиты, нервно-трофического расстройства бронхов и легких, связанных с воздействием бактериальной флоры на интерорецепторный аппарат респираторного тракта.
Предрасполагающими факторами для внебольничной пневмонии являются курение, стресс, переохлаждение, физическое утомление и эмоциональное перенапряжение, длительное нахождение рядом с работающим кондиционером, нарушение сознания любой этиологии, эпилепсия при частых припадках, искусственной вентиляции легких, алкогольное опьянение, иммунодефицитные состояния (первичные или вторичные). Эти факторы, подавляя местные защитные механизмы и нарушая легочное кровообращение, ведут к поражению бронхиол и альвеол.
3. Классификация пневмоний Согласно международной классификации (Европейское респираторное общество, 1995 г.) выделяют пневмонии:
1) внебольничные (первичные);
2) внутрибольничные (нозокомиальные), возникающие через 48-72 ч после госпитализации по поводу других заболеваний;
3) у лиц с тяжелыми дефектами иммунитета;
4) атипичные.
Широко распространенная ранее классификация пневмоний по патоморфологическому признаку на крупозные и очаговые дает относительно мало информации для выбора оптимальной этиотропной терапии. Более рациональным с практической точки зрения следует считать выделение двух основных классов пневмоний – “внебольничные” и “внутрибольничные”. Каждый класс характеризуется не только местом возникновения, но и имеет свои существенные особенности (эпидемиологические, клинические, рентгенологические и др.), а главное – определенный спектр возбудителей.
С этих позиций выделяют пневмонии, возникающие в тесно взаимодействующих коллективах, особенности которых заключаются в следующем:
– возникают, как правило, у ранее здоровых людей при отсутствии фоновой патологии;
– заболевание наиболее распространено в зимнее время года, что объясняется большой частотой инфекций вирусом “гриппа А”, вирусом респираторных инфекций, определенными эпидемиологическими ситуациями (вирусные эпидемии, вспышки микоплазменной инфекции, Q-лихорадки и т. д.);
– факторами риска являются контакт с животными, птицами (орнитоз, пситтакоз), контакты с кондиционерами (легионеллезная пневмония);
– основные возбудители: пневмококк, микоплазма, легионелла, хламидии, различные вирусы, гемофильная палочка.
Нозокомиальные (больничные) пневмонии характеризуются следующими особенностями:
– возникают через два и более дня пребывания в стационаре при отсутствии клинико-рентгенологических признаков легочного поражения при госпитализации;
– являются одной из форм нозокомиальных (больничных) инфекций и занимают третье место после инфекции мочевых путей и раневой инфекции;
– смертность от госпитальных пневмоний составляет около 20 % – факторами риска являются уже сам факт пребывания больных в палатах интенсивной терапии, реанимационных отделениях, наличие искусственной вентиляции легких, трахеостомии, бронхоскопические исследования, послеоперационный период (особенно после торакоабдоминальных операций), массивная антибиотикотерапия, септические состояния;
– основными возбудителями являются грамотрицательные микроорганизмы, стафилококк.
По степени тяжести выделяют пневмонии легкого течения, средней тяжести, тяжелого течения, крайне тяжелого течения.
Пневмония легкого течения характеризуется: температурой тела до 38 °С, числом дыханий до 25 в минуту, частотой сердечных сокращений до 90 в минуту, отсутствием или слабо выраженными интоксикацией и цианозом, умеренным лейкоцитозом.
Пневмония средней тяжести характеризуется: температурой – 38-39 °С, числом дыханий 25-30 в минуту, частотой сердечных сокращений – 90-100 в минуту, умеренно выраженными интоксикацией и цианозом, лейкоцитозом со сдвигом влево.
Для пневмонии тяжелого течения характерны: температура – выше 39 °С, число дыханий – выше 30 в минуту, частота сердечных сокращений – выше 100 в минуту, резко выраженные интоксикация и цианоз, лейкоцитоз, токсическая зернистость нейтрофилов, анемия.
По длительности выделяют типичное (до 4 недель), затяжное (более 4-6 недель) течение. Затяжное течение пневмонии встречается, как правило, при пневмококковой этиологии заболевания или при наличии в очаге поражения ассоциаций микроорганизмов.
Среди осложнений выделяют:
– легочные (плеврит), инфекционную деструкцию (абсцедирование);
– внелегочные (перикардит, миокардит, инфекционно-токсический шок и др.).
Источник
Cодержание темы “Пневмония : этиология ( причины), классификация, патогенез, диагностика, лечение, прогноз, профилактика при пневмонии.”:
-Определение пневмонии.
-Классификация пневмонии.
-Этиология пневмонии ( Причины пневмонии ).
-Патогенез развития пневмонии.
-Клиническая картина пневмонии ( симптомы пневмонии ).
-Осложнения пневмонии. Жалобы больного пневмонией.
-Аспирационная пневмония. Этапы диагностики пневмонии.
-Лабораторная и инструментальная диагностика пневмонии.
-Диагноз пневмонии.
-Лечение пневмонии.
-Лечение антибиотиками при пневмонии.
-Лечение внебольничной пневмонии.
-Лечение пневмонии легкой и средней степени тяжести. Лечение внутрибольничной пневмонии.
-Лечение аспирационной пневмонии. Лечение пневмонии при иммунодефицитных состояниях.
-Патогенетическая терапия при пневмонии. Симптоматическая терапия при пневмонии.
-Диспансерное наблюдение при пневмонии. Прогноз при пневмонии. Профилактика пневмонии.
Классификация пневмонии
До последнего времени в нашей стране пользовались классификацией острой пневмонии (ОП), предложенной Е.В. Гембицким и соавт. (1983), являющейся модификацией классификации, разработанной Н.С. Молчановым (1962) и утвержденной XV Всесоюзным съездом терапевтов
В этой классификации выделяют следующие рубрики.
Этиология:
1) бактериальные (с указанием возбудителя);
2) вирусные (с указанием возбудителя);
3) орнитозные;
4) риккетсиозные;
5) микоплазменные;
6) грибковые (с указанием вида);
7) смешанные;
8) аллергические, инфекционно-аллергические;
9) неустановленной этиологии.
Патогенез:
1) первичные;
2) вторичные.
Клинико-морфологическая характеристика пневмонии:
1) паренхиматозные – крупные, очаговые;
2) интерстициальные.
Локализация и протяженность:
1) односторонние;
2) двусторонние (1 и 2 с крупозные, очаговые;)
Тяжесть:
1) крайне тяжелые;
2) тяжелые;
3) средней тяжести;
4) легкие и абортивные.
Течение:
1) острые;
2) затяжные.
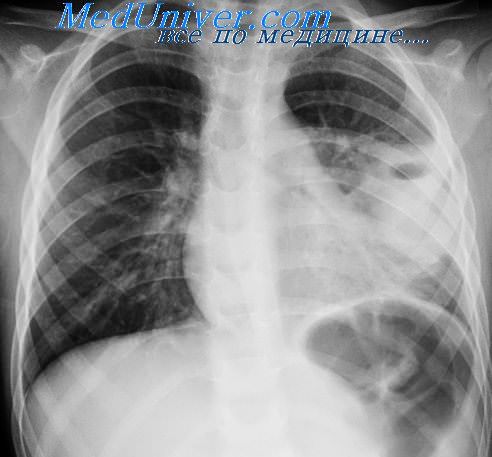
Первичная острая пневмония – самостоятельный острый воспалительный процесс преимущественно инфекционной этиологии. Вторичные ОП возникают как осложнение других болезней (болезни сердечно-сосудистой системы с нарушением кровообращения в малом круге кровообращения, хронические болезни почек, системы крови, обмена веществ, инфекционные болезни и пр.) или развиваются на фоне хронических заболеваний органов дыхания (опухоль, бронхоэктазы и пр.) и т.п.
Деление острой пневмонии на очаговую и крупозную правомочно лишь в отношении пневмококковой пневмонии.
Затяжным следует считать такое течение ОП, при котором в сроки до 4 нед не происходит полного ее разрешения.
К постановке диагноза интерстициальной Пн необходимо подходить -большой ответственностью. Такая осторожность обусловлена тем, что интерстициальные процессы в легком сопровождают большую группу как легочных, так и внелегочных заболеваний, что может способствовать гипердиагностике интерстициальной пневмонии (Пн).
Современное определение пневмонии (Пн) подчеркивает инфекционный характер воспалительного процесса и таким образом исключает из группы пневмонии ( Пн ) легочные воспаления другого происхождения (иммунные, токсические, аллергические, эозинофильные и др.), для которых (во избежание терминологической путаницы) целесообразно использовать термин “пневмонит”.
В связи с необходимостью проведения ранней этиотропной терапии пневмонии ( Пн ) и невозможностью в большинстве случаев своевременно верифицировать ее возбудитель Европейским респираторным обществом (1993) предложена рабочая группировка gневмонии (Пн), основанная на клинико-патогенетическом принципе с учетом эпидемической ситуации и факторов риска:
I. Внебольнично приобретенная пневмония.
II. Внутрибольнично приобретенная (госпитальная или нозокомиальная) пневмония
III. Пневмония при иммунодефицитных состояниях.
IV. Аспирационная пневмония.
Такая группировка клинических форм пневмонии ( Пн ) позволяет выделить определенный спектр возбудителей, характерный для каждой формы заболевания. Это дает возможность более целенаправленно осуществлять эмпирический выбор антибиотиков на начальном этапе лечения пневмонии ( Пн ).
Из рабочей группировки в последние годы в ранее существующем понимании исключена атипичная пневмония (Пн) как пневмония, вызванная атипичными возбудителями и имеющая атипичную клиническую картину заболевания. Этим термином (атипичная пневмония) в России в настоящее время обо-значают “тяжелый острый респираторный синдром – ТОРС”.
Внебольничная пневмония (Пн) – острое заболевание, возникшее во внебольничных условиях, относится к самым распространенным формам пневмонии ( Пн ) и имеет наиболее характерную клиническую картину.
По-прежнему пневмонии (Пн), которые возникают в замкнутых молодежных коллективах (школьники, студенты, солдаты) и часто носят характер эпидемической вспышки, протекают с атипичной симптоматикой.
К внутрибольничным (нозокомиальным) относят те пневмонии ( Пн ), которые развились в течение 48-72 ч и более после поступления больного в стационар по поводу другого заболевания.
При выявлении сниженного иммунного статуса, встреча больных СПИДом, у лиц, получающих иммуносупрессивную тераию у больных с системными заболеваниями, относятся к категории пневмонии ( Пн ) при иммунодефицитных состояниях.
Аспирационная пневмония встречается наиболее часто у лиц, страдающих алкоголизмом и наркоманией, реже – после наркоза.
-Читать далее “Этиология пневмонии (Причины пневмонии)”
Учебное видео методики аускультации легких и звуков выслушиваемых при ней

Источник
В прошлом существовало несколько удачных клинических классификаций пневмоний, которые предусматривали их деление в зависимости от этиологии, клинико-морфологического варианта пневмонии, локализации и протяженности поражения, тяжести клинического течения, наличия дыхательной недостаточности и других осложнении.
Длительное время в отечественной медицинской практике преобладало деление пневмоний преимущественно по клинико-морфологическому принципу на крупозную (долевую) и очаговую пневмонию (бронхопневмонию), существенно отличающимся по морфологическим изменениям в паренхиме легкого, патогенезу, клиническим проявлениям и прогнозу. Однако в последние годы получены новые данные, свидетельствующие, что такое деление не отражает всего многообразия клинических вариантов пневмоний и, самое главное, малоинформативно с точки зрения выбора оптимальной этиотропной терапии.
Так, были показаны значительные особенности клинического течения и исходов заболевания, вызываемых внутриклеточными возбудителями пневмоний (легионеллой, микоплазмой, хламидиями и др.), грамотрицательной микрофлорой, анаэробными бактериями и т.д. Описаны существенные особенности аспирационных пневмоний, а также пневмоний, развивающихся на фоне иммунодефицитных состояний и других сопутствующих заболеваний. Таким образом, было продемонстрировано решающее значение этиологического фактора.
По современным представлениям основой для классификации пневмоний является этиологический принцип, предусматривающий идентификацию возбудителя пневмонии В наибольшей степени такой принцип был реализован в Международной статистической классификации болезней 10-го пересмотра, 1992 г. (МКБ-Х).
Однако следует признать, что в настоящее время в реальной клинической практике не только в нашей стране, но и зарубежом этиологическая расшифровка пневмонии при первом контакте с пациентом практически невозможна. Мало того, достоверная идентификация возбудителя пневмонии в ближайшие 4-7 дней от начала заболевания, даже в условиях хорошо оснащенного специализированного стационара, не превышает обычно 60-70%, а в амбулаторных условиях – 10%. Тем не менее адекватная и по возможности индивидуально подобранная этиотропная терапия должна быть назначена больному незамедлительно, сразу после клинического или клинико-рентгенологического подтверждения диагноза пневмонии.
Поэтому в последние 10 лет всеобщее признание получила классификация пневмоний, предложенная Европейским обществом пульмонологов и Американским торакальным обществом и одобренная V-м Национальным конгрессом но болезням органов дыхания (Москва, 1995 г.). Согласно этой классификации, выделяют 4 основных формы пневмонии, каждая из которых отличается вполне определенным спектром наиболее вероятных возбудителей пневмонии.
- Внебольничные пневмонии (Community acquired pneumonia), развивающиеся вне стационара, в «домашних» условиях и являющиеся наиболее распространенной формой пневмонии.
- Внутрибольничные (госпитальные, нозокомиальные) пневмонии, развивающиеся не ранее, чем через 48-72 ч после поступления больного в стационар. Удельный вес этих форм пневмоний составляет 10-15% от всех случаев заболевания, однако летальность достигает и некоторых случаях 30 50% и более и связи с особой вирулентностью и резистентностью к антибактериальной терапии грамотрицательной микрофлоры, являющейся основной причиной этой формы пневмонии.
- «Атипичные» пневмонии – пневмонии, вызываемые внутриклеточными («атипичными») возбудителями (легионеллой, микоплазмой, хламидиями и др.).
- Пневмонии у больных с иммунодефицитными состояниями.
Несмотря на всю условность и внутреннюю противоречивость данной классификации, ее применение в клинической практике в настоящее время является вполне оправданным, поскольку деление пневмоний на внебольничные и госпитальные (нозокомиальные) в большинстве случаев дает возможность практикующему врачу более обоснованно подойти к выбору оптимального антибактериального лечения, причем сразу же после сбора анамнеза и клинического обследования пациента.
В то же время многие исследователи не без основания оспаривают правомочность выделения в отдельную группу так называемых «атипичных» пневмоний, поскольку последние, вызываемые преимущественно внутриклеточными возбудителями, могут развиться как в «домашних» (вне больницы), так и в госпитальных условиях. Поэтому в современных руководствах Американского и Британского торакальных обществ (2001) рекомендуется вообще избегать употребления термина «атипичные» пневмонии.
С другой стороны, все чаще обсуждается целесообразность выделения других разновидностей пневмонии, возникновение которых ассоциировано с той или иной клинической ситуацией: аспирацией желудочного содержимого, применением ИВЛ, операциями, травмами и т.п.
Помимо верификации этиологического фактора, большое значение в современной клинической классификации пневмоний придается диагностике степени тяжести пневмонии, локализации и протяженности поражения легких, диагностике осложнений пневмоний, что позволяет более объективно оцепить прогноз заболевания, выбрать рациональную программу комплексного лечения и выделить группу больных, нуждающихся в интенсивной терапии. Не вызывает сомнений, что все эти рубрики, наряду с эмпирическими или объективно подтвержденными сведениями об наиболее вероятном возбудителе заболевания, должны быть представлены в современной классификации пневмоний.
Наиболее полный диагноз пневмонии должен включать следующие рубрики:
- форму пневмонии (внебольничная, внутрибольничная, пневмония на фоне иммунодефицитных состояний и др.);
- наличие дополнительных клинико-эпидемиологических условий возникновения пневмонии;
- этиология пневмонии (верифицированный или предполагаемый возбудитель инфекции);
- локализация и протяженность;
- клинико-морфологический вариант течения пневмонии;
- степень тяжести пневмонии;
- степень дыхательной недостаточности;
- наличие осложнений.
С точки зрения правильной интерпретации клинико-рентгенологических признаков важно обращать также внимание на клинико-морфологический субстрат заболевания – очаговую или крупозную пневмонию, отличающиеся по своим клиническим проявлениям и некоторым особенностям этиологии и патогенеза. При этом следует иметь в виду, что термины «долевая» и «крупозная» пневмония не являются синонимами в строгом смысле этого слова, поскольку поражение целой доли легкого (плевропневмония) в ряде случаев может явиться результатом формирования очаговой сливной бронхопневмонии с поражением нескольких сегментов. С другой стороны, известны случаи, когда крупозное воспаление легких приобретает абортивное течение и завершается соответствующим поражением лишь нескольких сегментов доли легкого.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Источник
Пневмония – это группа отличающихся по этиологии, патогенезу и морфологическим изменениям острых инфекционно-воспалительных заболеваний легких с преобладающим поражением респираторных отделов и обязательным формированием воспалительного экссудата в просвете альвеол.
Классификация
I. По клинически-анатомическим признакам:
1. Паренхиматозная:
– долевая (крупозная);
– очаговая (бронхопневмония).
2. Интерстициальная.
II. По расположению очага и распространённости:
1. Односторонняя (лево- ,правосторонняя):
– тотальная,
– долевая,
– сегментарная,
– субдольковая,
– центральная (прикорневая).
2. Двусторонняя (с указанием протяженности).
III. По степени тяжести:
– тяжёлая,
– средней степени тяжести,
– лёгкая.
IV. По течению:
– острая,
– затяжная (свыше четырёх недель).
Классификация пневмоний с учётом внешних условий возникновения заболевания, особенности инфицирования, иммунологического состояния организма:
1. Внебольничная – заболевание развивается за пределами лечебного учреждения.
2. Госпитальная (нозокомиальная) – при госпитализации больного с другим заболеванием в течение двух-трёх суток возникает пневмония, или пневмония развивается через сутки после завершения стационарного лечения.
3. Аспирационная пневмония.
4. Пневмония у больных с нарушениями иммунитета различной степени выраженности.
Этиология
Большинство пневмоний имеют инфекционное происхождение, и наиболее распространенным возбудителем внебольничной пневмонии на фоне отсутствия заболеваний является пневмококк. Далее в меньшей степени причиной возникновения могут быть микоплазмы, легионеллы, хламидии. До 10 % причиной появления пневмоний являются вирусы. Последние повреждают эпителий бронхов и бронхиол, создавая благоприятные условия для повышения активности условно патогенной бактериальной инфекции, колонизирующих носоглотку. Еще меньшая роль в возникновении внебольничной пневмонии принадлежит стрептококкам (до 4 %), золотистому стафилококку (до 8 %).
Причиной возникновения внутрибольничных пневмоний являются кишечные грамотрицательные палочки, золотистый стафилококк, синегнойная палочка, клебсиеллы.
Патогенез
Для развития пневмонии необходимо сочетание инфекционного агента и неблагоприятных факторов, воздействующих на организм.
Основными механизмами формирования пневмонии являются:
– микроаспирация инфицированного секрета ротоглотки;
– вдыхание аэрозоля, содержащего микрофлору;
– распространение инфекции из внелегочных очагов током крови;
– распространение инфекции из рядом расположенных очагов инфекции, инфицирование при проникающих ранениях органов грудной клетки;
– гиповентиляционная (застойная) пневмония, формирующаяся на фоне венозного полнокровия сосудов лёгких при снижении сократительной способности миокарда.
По распространенности процесс может быть мелкоочаговым, в пределах сегмента, сливной (более половины доли) и долевой. Морфологическими проявлениями бронхопневмонии являются поражение бронхиол и окружающих альвеол с формированием в их полости экссудата, при тяжёлом течении возможно разрушение бронхиол и альвеолярных перегородок. Интерстициальная пневмония отличается воспалительным процессом в альвеолярных перегородках при выраженном полнокровии в лёгких; объём экссудата в альвеолах, как правило, небольшой.
Долевая внебольничная пневмония протекает в четыре стадии:
– застойная стадия (альвеолы заполняются экссудатом с полиморфными лейкоцитами);
– «красная» гепатизация (в альвеолы проникают эритроциты и богатая белками и фибриногеном жидкость);
– «серая» гепатизация (альвеолы слипаются, экссудат уплотняется, с большим количеством фибрина);
– стадия разрешения (происходит протеолиз содержимого альвеол с образованием плеврального экссудата).
Осложнения пневмонии
Легочные:
– реактивный плеврит (парапневмонический, метапневмонический, эмпиема);
– некротизирующая пневмония с образованием абсцесса;
– обширный коллапс, отёк лёгкого;
– острый респираторный дистресс-синдром взрослых с гипоксемией и острой дыхательной недостаточностью.
Внелёгочные:
– сепсис, септический шок;
– ДВС-синдром;
– бактериальный эндокардит, миокардит, перикардит;
– острый нефрит;
– вторичный гнойный менингит;
– медленное разрешение пневмонии.
Внебольничные пневмонии
классифицируют по степени тяжести. Наиболее чётко сформулировано понятие тяжёлой пневмонии – особая форма заболевания различной этиологии, проявляющаяся выраженной острой дыхательной недостаточностью и/или признаками сепсиса и характеризующаяся неблагоприятным прогнозом с высоким уровнем смертности, при которой показана интенсивная терапия в соответствующем отделении больницы.
Признаки тяжёлой формы внебольничной пневмонии:
А. Большие – острая дыхательная недостаточность с частотой дыхания свыше 40 за одну минуту; септический шок с показанием назначения вазопрессоров (больше 4-х часов).
Б. Малые – разрушение лёгочной ткани; быстрое увеличение инфильтрации, определяемой при рентгенографии; респираторные и гемодинамические нарушения; снижение сатурации кислорода до 90 % и ниже; нарушения сознания; осложнения; лица старше 64 лет; тяжёлые сопутствующие заболевания.
Нозокомиальная пневмония
. Может развиться в течение двух суток после госпитализации в лечебно-профилактическое учреждение у больных, ранее интубированных, перенёсших оперативные вмешательства, получавших антибактериальную терапию антибиотиками широкого спектра действия, средствами, снижающими желудочную секрецию; болеющим хроническим обструктивным заболеванием лёгких, сахарным диабетом или алкоголизмом. Важным фактором возникновения такого вида пневмонии являются нарушение местной и общей резистентности организма, пожилой возраст.
Неразрешающаяся пневмония
развивается при неправильном первоначальном лечении; наличии особо вирулентной микрофлоры, сопутствующего заболевания бронхолегочной системы или осложнений; суперинфекции; ошибочно поставленном первоначальном диагнозе.
До возникновения заболевания у этих больных, возможно, возникла незаметная аспирация содержимого из ротоглотки (при алкогольном опьянении, эпилептическом припадке, коме).
Затяжная (медленно разрешающаяся) пневмония
. Возникает через 4 недели при правильной, своевременной антибактериальной терапии и при улучшении клинической картины. При этом сохраняются рентгенологические признаки очаговых инфильтративных изменений в лёгких. Такой диагноз ставится при неустановленной причине длительного и затруднённого разрешения пневмонии. Затяжные пневмонии, как правило, вторичные, и причиной их возникновения является другое заболевание. Кроме того, возможной причиной может стать тяжёлое течение пневмонии или появление осложнений.
Рецидивирующая пневмония
характеризуется волнообразным течением, повторением обострений заболевания на протяжении нескольких недель. Частой причиной такого течения пневмонии являются повторные инфаркты лёгкого, ограниченная обструкция дыхательных путей (бронхогенный рак), бронхоэктазы, неадекватная антибактериальная терапия, обострение скрыто протекающего туберкулёза лёгких.
Возвратная пневмония
проявляется наличием у больного более двух пневмонических атак при отсутствии туберкулёзного процесса, при обязательном наличии рентгенологического свидетельства разрешения предыдущего обострения пневмонии. Если пневмония развивается в одном и том же участке лёгкого, это может свидетельствовать об абсцедировании или секвестрации. Воспаление, развивающееся в различных участках лёгких, может быть обусловлено генерализованным патологическим процессом (муковисцидоз, распространённые бронхоэктазы, внелёгочный рак).
Клиническая картина
Основные клинические синдромы:
– интоксикационный (лихорадка, озноб);
– общие воспалительные изменения (повышение острофазовых тестов);
– поражения лёгочной ткани;
– вовлечение других органов и систем.
Кардинальные (не специфические) симптомы:
– кашель (сухой, продуктивный);
– боли в грудной клетке при дыхании;
– озноб, лихорадка;
– появление или усиление одышки напряжения;
– локальные звучные или мелкопузырчатые хрипы, крепитация (не всегда шум трения плевры) над областью поражения;
– общая слабость, снижение аппетита, повышенная потливость, боли в мышцах и суставах.
Для долевой внебольничной пневмонии характерно:
– внезапное, острое начало на фоне отсутствия заболеваний, с непродолжительным потрясающим ознобом, наличие головной боли;
– немногим позже появляется лихорадка постоянного типа (38-39 град. С);
– боли в грудной клетке на стороне поражения, связанные с возникновением парапневмонического плеврита;
– сухой кашель, через два дня переходящий в продуктивный с вязкой слизисто – гнойной мокротой, реже с ржавым оттенком;
– одышка, возможна даже и в покое;
– герпетические высыпания на крыльях носа, губах с 4-го дня течения болезни;
– цинаноз губ, кончика носа, различной степени выраженности;
– в тяжёлых случаях может наблюдаться потеря сна, бред, галлюцинации.
При осмотре больного выявляются:
– учащённое сердцебиение и дыхание;
– экскурсия поражённой половины грудной клетки снижена и отстаёт в акте дыхания;
– голосовое дрожание, бронхофония усилены, появляются раньше притупленного перкуторного звука;
– с 3-го дня заболевания начинает выслушиваться инспираторная крепитация, шум трения плевры;
– в более поздние сроки заболевания слышно бронхиальное дыхание;
– над областью поражения могут прослушиваться мелкопузырчатые хрипы;
– по мере уменьшения воспалительного процесса и рассасывания инфильтрата возможно выслушивание возвратной крепитации.
В зависимости от расположения очага поражения выделяют следующие клинические формы внебольничной долевой пневмонии:
– центральная;
– верхнедолевая;
– нижнедолевая;
– тотальная.
В начале заболевания на рентгенограмме определяется усиление лёгочного рисунка, неструктурность корня лёгкого на стороне поражения; с 3-х суток течения заболевания видны гомогенные очаги.
Клинический анализ периферической крови: увеличение количества лейкоцитов до 25*109/л., токсическая зернистость нейтрофилов, гиперфибриногенемия, ускорение СОЭ.
Долевая внебольничная пневмония часто осложняется абсцедированием или локальным парапневмоническим плевритом, реже – менингитом, эндокардитом; у пожилых или ослабленных пациентов могут развиться септический шок, острая дыхательная недостаточность
Прогноз без наличия осложнений и у молодых леченых лиц хороший.
Очаговая внебольничная пневмония (бронхопневмония)
– инфекционный процесс начинается в бронхах с последующим вовлечением лёгочной ткани. Симптоматика менее выражена, начало постепенное. Температура тела повышается до 38 град. С, сопровождается упорным кашлем, слизисто-гнойной мокротой. Бронхофония над участком поражения усилена, дыхание жесткое или ослабленное; слышны крепитация и звучные влажные хрипы.
При рентгенологическом обследовании определяются разнообразные небольшие фокусы инфильтрации, характерна быстрая рентгенологическая положительная динамика, через 10 дней очаги рассасываются.
Клинический анализ крови выявляет умеренный лейкоцитоз, СОЭ увеличена.
Внебольничные пневмонии, вызванные атипичной микрофлорой (микоплазма, легионелла), чаще поражают молодых людей в межэпидемический период респираторных заболеваний. Рентгенологически они определяются ограниченым усилением лёгочного рисунка со слабовыраженным экссудативным компонентом воспаления, при этом воспалительный процесс преобладает в межуточной ткани. Симптоматика: медленное начало с непродуктивным кашлем на фоне инфекций верхних дыхательных путей. Системные жалобы (головная боль, боль в мышцах и суставах, иногда кожная сыпь) выражены больше респираторных. Несоответствие выраженной интоксикации с незначительной физикальной симптоматикой и наличием сухого кашля. Отмечается низкая эффективность лечения антибиотиками пенициллинового и цефалоспоринового рядов и положительный эффект при использовании тетрациклинов и макролидов.
Диагностика
Специфических симптомов внебольничной пневмонии нет. При постановке диагноза необходимо подтвердить наличие внутрилёгочного процесса как внебольничную пневмонию, установить степень тяжести и этиологию.
Обязательный объём инструментально-лабораторных исследований:
– клинический и биохимический (АЛТ, АСТ, билирубин, фибриноген, мочевина, креатинин) анализы крови;
– два посева крови на стерильность до назначения антибактериальной терапии;
– рентгенография лёгких;
– бактериоскопия мазка мокроты;
– посев индуцированной мокроты;
– компьютерная томография (при подозрении на рак лёгких, бронхов или разрушение лёгочной ткани).
Дифференциальную диагностику
проводят с острым бронхитом, хроническим обструктивным заболеванием лёгких, бронхиальной астмой, тромбоэмболией ветвей лёгочной артерии, хронической сердечной недостаточностью, эозинофильном поражении лёгких, туберкулёзными поражениями лёгких, раком лёгких и бронхов, метастазами при поражении раком других органов и систем.
Лечение
Общие принципы лечения внебольничных пневмоний:
– антибактериальная терапия;
– дезинтоксикационная терапия – инфузии солевых растворов, неогемодеза, 5% раствора глюкозы;
– лечение сосудистой недостаточности и септического шока (стабилизация гемодинамики) – внутривенное введение прессорных аминов, кортикостероидных гормонов;
– ликвидация острой дыхательной недостаточности, гипоксии – оксигенотерапия, по показаниям – искусственная вентиляция лёгких;
– устранение бронхообструкционного синдрома (внутривенное введение эуфиллина, мукокинетиков, В2-агонистов);
– иммунозаместительная терапия – иммуноглобулины или нативная плазма;
– физиотерапия;
– лечение сопутствующих заболеваний и патологических состояний.
Профилактика
Основным видом профилактики внебольничных пневмоний является проведение вакцинации от пневмококка и гриппа.
Источник
