Классификация острого гнойного среднего отита
Утратил силу — Архив
Также:
H-P-034
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив – Клинические протоколы МЗ РК – 2007 (Приказ №764)
Категории МКБ:
Острый гнойный средний отит (H66.0)
Общая информация
Краткое описание
Острый гнойный средний отит – острый гнойно–воспалительный процесс в полости среднего уха, характеризующийся клинически отореей, болью в ушах и симптомами интоксикации, а также отоскопической картиной в виде гиперемии барабанной перепонки, отсутствием опознавательных знаков, и в месте прободения барабанной перепонки определяется пульсирующий рефлекс [5].
Код протокола: H-P-034 “Острый гнойный средний отит”
Профиль: педиатрический
Этап: стационар
Код (коды) по МКБ-10:
Н 66.0 Острый гнойный средний отит
Н 66.4 Гнойный средний отит неуточненный
Облачная МИС “МедЭлемент”
Облачная МИС “МедЭлемент”
Классификация
Классификация [5]:
– катаральный;
– гнойный;
– экссудативный;
– адгезивный.
– острый;
– рецидивирующий;
– хронический (мезотимпанит, эпитимпанит).
3.1. Сепсис.
3.2. Внутривисочные осложнения:
– мастоидит, антрит (у детей до 3-х лет);
– разрыв барабанной перепонки;
– нейросенсорная потеря слуха;
– кондуктивная потеря слуха;
– холестеотома;
– тимпаносклероз;
– фиксация слуховых косточек или их разъединение;
– лабиринтит;
– петрозит;
– паралич лицевого нерва;
– холестериновая гранулема.
3.3. Внутричерепные осложнения:
– менингит;
– эпидуральный абсцесс;
– эмпиема субдуральная;
– ограниченный отогенный энцефалит;
– абсцесс мозга;
– тромбоз латерального синуса;
– отогенная водянка головного мозга.
Диагностика
Жалобы и анамнез: на выраженную ушную боль, которая несколько уменьшилась после прободения перепонки, на наличие гнойного отделяемого из уха, снижение слуха, повышение температуры до 38 градусов и выше, головную боль, снижение аппетита, отказ от груди и резкий крик у грудных детей. Чаще симптомы проявляются на фоне или перенесенной вирусной инфекции или как осложнение детских инфекций.
Физикальное обследование: может быть болезненность при надавливании на козелок и в челюстно-сосцевидном углу.
Лабораторные исследования:
1. ОАК: лейкоцитоз, повышение СОЭ.
2. Бактериологическое исследование отделяемого из уха: наличие патогенных микробов.
Инструментальные исследования:
Отоскопические данные: патологические выделения в ухе, барабанная перепонка гиперемирована или мутная, опознавательные знаки не различимы, место прободения перепонки определяется по пульсирующему рефлексу, либо возможно выпячивание барабанной перепонки в задневерхнем квадранте из-за затруднения самостоятельного прободения перепонки, что требует немедленного проведения парацетеза.
При парацентезе – выделения из полости среднего уха.
Показания для консультации специалистов:
– нейрохирурга, при наличии признаков внутричерепных осложнений;
– сурдолога, при снижении слуха.
Перечень основных диагностических мероприятий:
1. Общий анализ крови (6 параметров).
2. Общий анализ мочи.
Перечень дополнительных диагностических мероприятий:
1. Парацентез барабанной перепонки.
2. Рентгенологическое исследование височной кости.
3. Бактериологическое исследование отделяемого из уха.
4. Аудиограмма.
Дифференциальный диагноз
Признак | Острый гнойный средний отит | Фурункул слухового прохода |
1. Начало заболевания | На фоне или после ОРВИ | Чаще после механического повреждения кожи слухового прохода или выраженного иммунодефицита |
2. Возраст | Часто у детей грудного возраста | У детей старше 7 лет |
3. Боль | Боль появляется внезапно, может иррадиировать по ходу тройничного нерва в соответствующую половину головы, челюсть и зубы | Боль появляется после грубой чистки ушей и выражена при надавливании на козелок, оттягивании ушной раковины и при жевании |
| 4. Температура | До 38-39 градусов | Субфебрильная |
5. Отоскопия | Патологические выделения в ухе, барабанная перепонка гиперемирована или мутная, опознавательные знаки не различимы, место прободения перепонки определяется по пульсирующему рефлексу, либо возможно выпячивание барабанной перепонки в задневерхнем квадранте из-за затруднения самостоятельного прободения перепонки, что требует немедленного проведения парацетеза | В перепончато-хрящевой части слухового прохода определяется инфильтрат, а после выделения стержня углубление, из которого выделяется гной |
6. Эффект от проведения мероприятий: | Парацентеза | Вскрытия фурункула |
Онлайн-консультация врача
Посоветоваться с опытным специалистом, не выходя из дома!
Консультация по вопросам здоровья от 2500 тг / 430 руб
Интерпретация результатов анализов, исследований
Второе мнение относительно диагноза, лечения
Выбрать врача
Лечение
Цели лечения:
– купирование воспалительного процесса в полости среднего уха;
– ликвидация симптомов общей интоксикации;
– восстановление слуха;
– исчезновение патологических выделений из уха;
– улучшение самочувствия и аппетита.
Немедикаментозное лечение: режим – общий, диета с ограничением сладкого.
Медикаментозное лечение:
1. Купирование лихорадки (> 38,5) – парацетамол** 10-15 мг/кг, до 4 раз в день.
2. Туалет уха (осушать ухо турундой), после чего транстимпональное введение местных противомикробных и антибактериальных препаратов (например, ушные капли с амоксициллином, ципрофлоксацином). Топические антибиотики из группы хинолонов и полусинтетические пенициллины наиболее безопасны для местного применения в детской практике.
3. При наличии аллергического компонента – десенсибилизирующая терапия (например, дифенгидрамина гидрохлорид, в возрастной дозировке 2 раза в день, в течение 5 дней).
4. Антибактериальная терапия: антибиотики назначаются эмпирически с преимущественным использованием пероральных форм. Подбор антибактериальных средств по чувствительности флоры in vitro проводится лишь при неэффективности эмпирической тактики.
Препаратами выбора являются полусинтетические пенициллины, макролиды, альтернативные – цефалоспорины II-III поколения.
Амоксициллин** 25 мг/кг 2 раза в день, в течение 5 дней, или защищенные пенициллины (амоксициллин + клавулановая кислота** 20-40 мг/кг, 3 раза в день).
Азитромицин* 10 мг/кг 1 день, 5 мг/кг в день последующие 4 дня перорально или кларитромицин* – 15 мг на кг дробно, 10-14 дней перорально или эритромицин** – 40 мг на кг дробно, 10-14 дней перорально.
Цефуроксим* 40 мг/кг/в сутки, дробно в 2 приема, 10-14 дней перорально. У цефуроксима максимальная доза у детей 1,5 г.
Цефтазидим – порошок для приготовления раствора для инъекций во флаконе 500 мг, 1 г, 2 г.
Для лечения и профилактики возникновения микоза при длительной массивной антибиотикотерапии – итраконазол.
Профилактические мероприятия:
– профилактика вирусных заболеваний;
– избегать попадания в уши воды (до 1 мес);
– постоянный туалет носа;
– не кормить ребенка из бутылочки лежа.
Профилактика осложнений:
– своевременное проведение парацентеза;
– своевременная госпитализация.
Дальнейшее ведение: через 5 дней после лечения при сохранении симптомов антибактериальную терапию продлевают еще на 5 дней, если симптомы сохраняются 2 недели и более, необходимо подтвердить диагноз хронического среднего отита отоскопически и назначить соответствующую терапию.
Перечень основных медикаментов:
1. **Парацетамол 200 мг, 500 мг табл.; 2,4% во флаконе сироп; 80 мг суппозитории
2. ** Амоксициллин 500 мг, 1000 мг табл.; 250 мг, 500 мг капсула; 250 мг/5 мл пероральная суспензия
3. **Амоксициллин + клавулановая кислота, табл. 250 мг/125 мг, 500 мг/125 мг, 875 мг/125 мг, порошок для приготовления суспензии 125 мг/31,25 мг/5 мл, 200 мг/28,5 мг/5 мл, 400 мг/57 мг/5 мл
4. *Цефуроксим 250 мг, 500 мг таблетка; 750 мг во флаконе, порошок для приготовления инъекционного раствора
5. *Итраконазол оральный раствор 150 мл – 10 мг/мл
6. *Итраконазол 100 мг, капс.
Перечень дополнительных медикаментов:
1. 1% р-р диоксидина, ушные капли, содержащие амоксициллин, ципрофлоксацин
2. *Азитромицин 125 мг, 500 мг табл.; 250 мг капс.; 200 мг/100 мл во флаконе, раствор для инфузий
3. *Кларитромицин 250 мг, 500 мг табл.
4. *Цефуроксим аксетил гранулы для приготовления суспензии для приема внутрь во флаконе 125 мг/5 мл, таблетки, покрытые оболочкой 125 мг, 250 мг
5. *Цефтазидим – порошок для приготовления раствора для инъекций во флаконе 500 мг, 1 г, 2 г
6. **Эритромицин – 250 мг, 500 мг табл.; 250 мг/5 мл пероральная суспензия
Индикаторы эффективности лечения:
1. Купирование гнойно-воспалительного процесса в полости среднего уха.
2. Отсутствие осложненных форм заболевания.
3. Купирование симптомов интоксикации.
Госпитализация
Показания для госпитализации:
1. Наличие гнойно-воспалительного процесса в полости среднего уха.
2. Наличие признаков внутричерепных осложнений, ригидность затылочных мышц и другие менингиальные сиптомы, признаки мастоидита (болезненное припухание за ухом).
3. Выражены симптомы интоксикации (отказ от еды и питья, сосания груди, рвота после любой пищи или питья, нарушения сознания).
4. Неэффективность амбулаторного лечения.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №764 от 28.12.2007)
- Список использованной литературы:
1. Bluestone CD, Klein JO Jtitis Media in Infants and Children. Philadelphia, W.B. Saunders,
1995
2. Todd DH, Stool SE: Otitis media with effusion A condensed review. Ambul Child Health 1:
44-54, 1995
3. Lee KJ. Essential Otolaryngology. New Haven, CT, Medical E[amination Publishing Co.,
1995
4. Страчунский Л.С., Бойко Л.М., Блохин Б.М. и др. «Фармокоэпидемиологическая
оценка применения антибиотиков при респираторных инфекциях у детей в
поликлинике». Антибиотики и химиотерапия 1997; 42(10): 10-14
5. Секреты отоларингологии: Пер с англ./ Под ред. Ю.М. Овчинникова.- С-П.: Невский
диалект, 2001. – 624с.
6. Болезни уха, горла, носа. /В.Т. Пальчун, Н.А. Преображенский. М,1978
7. Детская оториноларингология./ Ю.Б Исхаки, Л.И Кальштейн. Душанбе, 1985
8. Неотложная помощь в оториноларингологии./ М.А. Шустер, В.О. Калина, Ф.И.
Чумаков. М, 1989
10.Клинические рекомендации для практикующих врачей, основанные на доказательной
медицине: Пер с англ./ Под ред. Ю.Л. Шевченко, И.Н. Денисова, В.И. Кулакова, Р.М.
Хаитова.- 2-е изд., испр. – М.: ГЭОТАР-МЕД, 2003. – 1248с.
- Список использованной литературы:
Информация
Алданьярова Бахит Жалауовна, лор – врач НЦ педиатрии и детской хирургии
Чекмезова О.Б., к.м.н., сотрудник НЦ ИВБДВ
Умарова Р.А., врач первой категории, сотрудник НЦ ИВБДВ
Прикреплённые файлы
Мобильное приложение “MedElement”
- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение “MedElement”
- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта”, не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта” являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
Дата публикации 12 октября 2020Обновлено 12 октября 2020
Определение болезни. Причины заболевания
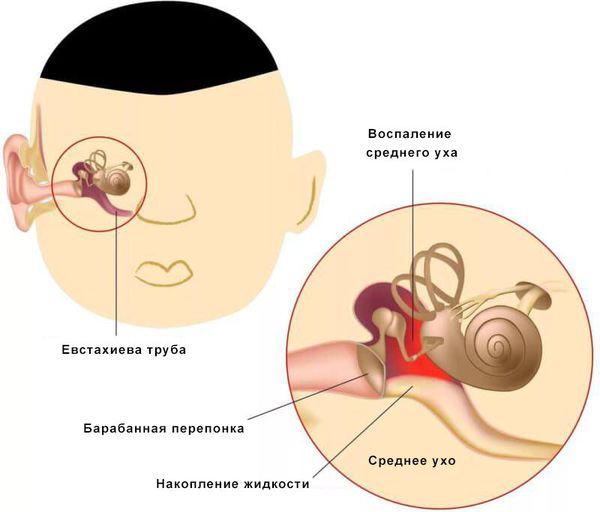
Средний отит — это острое воспалительное заболевание слизистой оболочки среднего уха: слуховой трубы, барабанной полости, пещеры и клеток сосцевидного отростка. В норме среднее ухо заполнено воздухом, при отите в слуховой трубе накапливается жидкость [1].

Средний отит можно заподозрить по трём ярким симптомам:
- боль в ухе;
- заложенность уха;
- снижение слуха;
У детей до одного года ярко выражены симптомы интоксикации: повышается температура, нарушается сон, ребёнок отказывается от еды [8].
Основная причина возникновения среднего отита — воздействие вирусов и бактерий на слизистую оболочку полости носа и носоглотки. Чаще всего это пневмококк и гемофильная палочка, также встречается золотистый стафилококк, моракселла катаралис, гемолитический стрептококк группы А [1].
Острый средний отит является наиболее частым осложнением острых респираторных заболеваний. В структуре болезней органа слуха острый средний отит встречается в 30 % случаев. В России его переносят ежегодно около 10 млн человек [1].
Чаще всего средний отит встречается у детей до трёх лет, причины этого:
- наличие в полости уха эмбриональной соединительной ткани, рыхлой и студенистой, которая имеет малое количество кровеносных сосудов и является хорошей питательной средой для микроорганизмов (чаще встречается у детей до года, иногда — до трёх лет);
- недостаточное заполнение воздухом полости височной кости из-за эмбриональной соединительной ткани и даже околоплодной жидкости;
- характерная для детей анатомия среднего уха: широкая и короткая слуховая труба расположена почти горизонтально, поэтому при острых респираторных заболеваниях, частом положении ребёнка лёжа на спинке, неправильном кормлении, постоянном срыгивании — слизистое содержимое из полости носа, кусочки пищи и жидкости попадают в слуховую трубу, что запускает механизм воспаления.
Также причинами среднего отита могут стать:
- травма — механическое повреждение барабанной перепонки острым или тупым предметом, выраженное изменение атмосферного давления при резком снижении самолёта или погружении на большую глубину;
- менингит;
- сепсис;
- скарлатина;
- корь;
- туберкулёз;
- брюшной тиф;
- аллергия;
- неправильное промывание носа (например, при наклоне головы вправо, влево, назад);
- резкие перепады атмосферного давления (у лётчиков, стюардесс, пассажиров самолёта чаще встречается аэроотит, у водолазов, у взрослых и детей после купания в водоёмах — мареотит) [2].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы среднего отита
- Встречаются чаще:
- боль, заложенность, шум в ухе;
- снижение слуха;
- аутофония — усиленное восприятие своего голоса поражённым ухом;
- повышение температуры тела выше 38 °С.
- Встречаются реже:
- выделения из уха (слизистого бесцветного, слизисто-белого, жёлтого, зелёного цвета);
- головная боль, чаще локализованная в височной области;
- головокружение системного характера (при осложнениях);
- нистагм — непроизвольные колебательные движения глаз (при осложнениях среднего отита, например при лабиринтите) [4].
В начале заболевания наиболее выражены такие симптомы, как боль и заложенность в ухе, снижение слуха.

Симптомы среднего отита у детей до одного года:
- беспокойство и плач;
- нарушение сна;
- срыгивание;
- отказ от еды;
- повышение температуры тела;
- положение головы на больном ухе;
- попытки прикрыть руками больное ухо;
- отсутствие реакции на игрушки;
- нистагм [1][8][9].
Вышеперечисленные симптомы, кроме нистагма, развиваются в течение нескольких первых дней заболевания.
Симптомы при атипичном течении среднего отита:
- различный характер боли — от её отсутствия до резких болевых ощущений;
- фебрильная температура тела (более 38 °С);
- симптомы интоксикации (слабость, тошнота, головная боль, одышка, учащение пульса);
- неврологические симптомы (рвота, симптомы поражения оболочек головного и спинного мозга) [1][7][11].
Патогенез среднего отита
Пусковой механизм развития заболевания — это воздействие вирусов и бактерий на среднее ухо. Выделяют три основных пути попадания инфекции: тубарный, транстимпанальный, гематогенный.
Тубарный путь попадания инфекции
Слуховая труба играет важную роль в защите от инфекции среднего и внутреннего уха, в эвакуации отделяемого и выравнивании давления в среднем ухе с атмосферным.
Тубарный путь характерен для острых респираторных заболеваний, попадания кусочков пищи и жидкости, несоответствия давления в среднем ухе и атмосферного. Эти причины приводят к повреждению мерцательного эпителия слуховой трубы, который обеспечивает перемещение слизи по поверхности эпителия из барабанной полости в носоглотку. В результате запускается ряд иммунологических реакций, которые приводят к воспалению, повышается проницаемость сосудистой стенки, следовательно, увеличивается секреция слизи.
При нарушении основных функций слуховой трубы физиологический транспорт слизи затруднён, в результате она скапливается в области глоточного устья. Это приводит к дисфункции слуховой трубы и нарушению дренирования среднего уха. Оставшийся в нём воздух всасывается слизистой оболочкой, из-за чего в среднем ухе снижается давление. В результате происходит выпот жидкости из сосудов микроциркуляторного русла, что является отличным субстратом для размножения бактерий. Скопившийся экссудат, протеолитические ферменты, распавшиеся лейкоциты повышают давление на барабанную перепонку, что приводит к её прободению (образованию отверстия) и выделению гноя из уха [1][9][11].
Транстимпанальный путь попадания инфекции
Инфекция проникает в барабанную полость через наружное ухо при механическом повреждении барабанной перепонки [9][11].
Гематогенный путь попадания инфекции
Встречается реже, при инфекционных заболеваниях (скарлатина, корь, грипп). Тромбоз микроциркуляторного русла среднего уха приводит к некротическим изменениям в слизистой оболочке барабанной полости. В результате возникает обширная перфорация барабанной перепонки, часто перетекающая в хроническую форму [9].
Классификация и стадии развития среднего отита
Выделяют три стадии развития заболевания:
- Катаральное воспаление.
- Гнойное воспаление:
- 2а — гнойное воспаление, нет перфорации;
- 2b — гнойное воспаление, с перфорацией.
- Разрешение:
- выздоровление;
- хронизация процесса;
- появление осложнений.
На первой стадии барабанная перепонка краснеет, утолщается, появляется боль в ухе, снижается слух, температура тела повышается до 37-38 °С. Без адекватной и своевременной терапии процесс переходит в гнойный.
Вторая стадия включает две формы. На стадии 2а перфорация барабанной перепонки отсутствует, она выбухает и приобретает синюшный оттенок. В процесс вовлекается пещера и ячейки сосцевидного отростка среднего уха. В слизистой оболочке появляются эрозии и изъязвления, поражается надкостница. Боль в ухе усиливается, значительно снижается слух, гнойный экссудат сильно давит на барабанную перепонку, появляется слабость, недомогание, температура тела повышается до 38-39 °С.
На стадии 2b барабанная перепонка перфорируется, в наружном слуховом проходе появляется гнойное отделяемое, боль в ухе уменьшается, симптомы интоксикации (слабость, недомогание, высокая температура) отступают.
Третья стадия — это разрешение процесса. Выделяют три его формы:
- выздоровление — в результате своевременной и адекватной терапии барабанная перепонка восстанавливает свою целостность, слух, как правило, тоже приходит в норму, в месте перфорации появляется рубчик;
- процесс переходит в хронический;
- формирование отогенных осложнений (связанных с ухом) [6].
Осложнения среднего отита
Осложнением отита может стать его переход в хроническую форму. Процесс становится хроническим по следующим причинам:
- снижение иммунитета;
- сопутствующие хронические заболевания дыхательной и пищеварительной системы;
- нарушение функции слуховой трубы.
Осложнения наступают в результате затянувшейся стадии 2а. Сохранение целостности барабанной перепонки приводит к тому, что вязкий и густой секрет не может эвакуироваться. Барабанная перепонка меняет форму, в барабанной полости появляются спайки, которые мешают нормальной работе системы слуховых косточек. Слух не возвращается в норму и без терапии ухудшается.
Также заболевание может стать хроническим при затянувшейся стадии 2b и при вновь повторяющихся острых средних отитах. В результате перфорации барабанной перепонки среднее ухо остаётся открытым и в него проникает инфекция из внешней среды. Возникает тугоухость, которая по мере обострения приводит к ухудшению слуха и развитию как отогенных осложнений, так и внутричерепных.
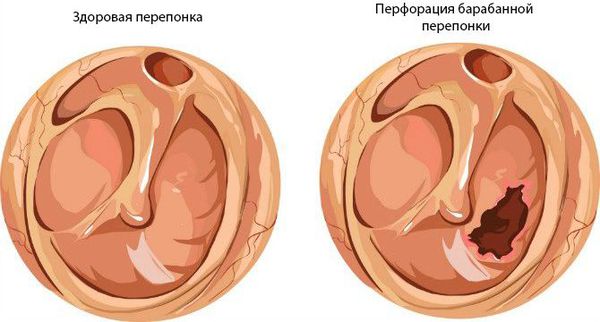
Хронический средний гнойный отит имеет две формы:
- мезотимпанит — воспаление только слизистой оболочки;
- эпитимпанит — поражение и костных структур.
Без адекватного лечения могут развиться следующие осложнения:
- Мастоидит — деструкция ячеек сосцевидного отростка. Проявляется болью в заушной области, её отёком и покраснением, общей интоксикацией, оттопыренностью ушной раковины. Для мастоидита характерны и атипичные формы. Они могут проявляться уплотнённым образованием на боковой поверхности шеи или заушной области, затруднённым поворотом головы, воспалением луковицы ярёмной вены (расширение, расположенное в яремной ямке височной кости), смертельным кровотечением из внутренней сонной артерии, опущением века, неподвижностью глазных яблок, отёком мягких тканей лица.
- Парез лицевого нерва — проявляется неподвижностью и асимметричностью поражённой стороны лица при попытке улыбнуться, нахмурить брови, разговаривать.
- Лабиринтит — воспаление внутреннего уха. Его признаки: головокружение, тошнота, рвота, нарушение равновесия, шум в ухе, снижение слуха.
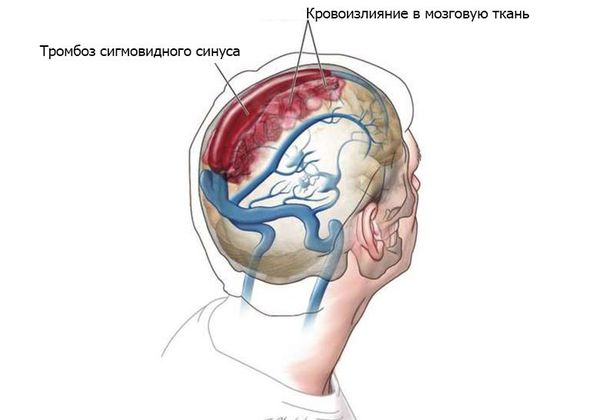
- Гнойные процессы внутри черепа: менингит, тромбоз сигмовидного синуса, субдуральный абсцесс (скопление гноя под твёрдой мозговой оболочкой головного мозга), экстрадуральный абсцесс (гной между твёрдой мозговой оболочкой и внутренней поверхностью костей черепа), абсцесс мозга, сепсис [8].
Диагностика среднего отита
Диагностика среднего отита включает опрос и осмотр пациента, физикальное обследование, лабораторные и инструментальные методы.
Физикальное обследование проводится с помощью передней и задней риноскопии, фарингоскопии, отоскопии.
Для отоскопии применяют ручной отоскоп или специальный микроскоп. Метод позволяет разглядеть структуры в увеличенном виде и при необходимости прибегнуть к хирургическим способам лечения.

Общий анализ крови — позволит выявить воспалительный процесс в организме и узнать его тяжесть.
Обязательно проводят посев отделяемого из уха на микрофлору и грибы рода кандида.
Аудиометрия — для уточнения степени тугоухости и исключения сенсоневрального компонента снижения слуха. Пациента усаживают в шумоизоляционную кабину (или в шумоизолированное помещение) и надевают специальные наушники. Затем через аудиометр подают короткие звуковые сигналы сначала в правое, затем в левое ухо и просят пациента нажимать на кнопку или поднимать руку, когда слышен звук.

Импедансометрия — в ухо вставляется зонд со вкладышем, похожий на вакуумный наушник, который создаёт давление в наружном слуховом проходе. Затем в ухо транслируются короткие звуковые сигналы определённой частоты и интенсивности, пациент при этом молчит и не совершает никаких движений головой. Данное исследование позволяет определить подвижность барабанной перепонки, наличие экссудата в среднем ухе, объём наружного слухового прохода и барабанной полости, функцию слуховой трубы, подвижность слуховых косточек и рефлекс стременной мышцы.

Рентгенография височных костей по Шюллеру и Майеру позволит определить воздушность полости среднего уха, утолщение слизистой оболочки среднего уха и целостность структур.
Мультиспиральная компьютерная томография (МСКТ) височных костей является одним из наиболее информативных методов. МСКТ позволит установить характер и распространённость патологического процесса, выявить причины и индивидуальные особенности, визуализировать структуры, которые не просматриваются при рентгенографии.
При подозрении на наличие внутричерепных осложнений рекомендована магнитно-резонансная томография головного мозга (МРТ) [3].
Лечение среднего отита
План лечения зависит от стадии процесса и наличия осложнений. Эффективность терапии выше, если начать её своевременно.
Цель лечения — снять воспаление в среднем ухе, убрать боль, восстановить функцию слуховой трубы и слух, нормализовать общее состояние пациента, предупредить развитие осложнений и уничтожить возбудителя заболевания.
Консервативное лечение
На первой стадии катарального воспаления назначают ушные капли, которые обладают местным противовоспалительным и обезболивающим действием, а также сосудосуживающие капли в нос и антигистаминные препараты.
На второй стадии гнойного воспаления при отсутствии перфорации добавляется приём внутрь антибактериальной терапии в течении 7-10 дней.
При второй стадии гнойного воспаления с перфорацией больное ухо ежедневно промывают до чистых вод тёплым стерильным физиологическим раствором. Антибактериальная терапия назначается системно и местно. Для этого через прокол барабанной перепонки в больное ухо закапывают тёплые антибактериальные ушные капли и добиваются прохождение капель в носоглотку — пациент чувствует вкус лекарственного препарата. При густом гнойном трудноотделяемом секрете назначают муколитики, например “Синупрет”.
При повышении температуры назначаются жаропонижающие препараты. Если же исходом острого среднего отита стал хронический процесс или отогенные осложнения, лечение проводят в стационаре ЛОР-отделения.
Хирургическое лечение
При неэффективности консервативной терапии пациентам показано хирургическое лечение. Его цель — восстановить функции среднего уха и предотвратить проникновение инфекции.
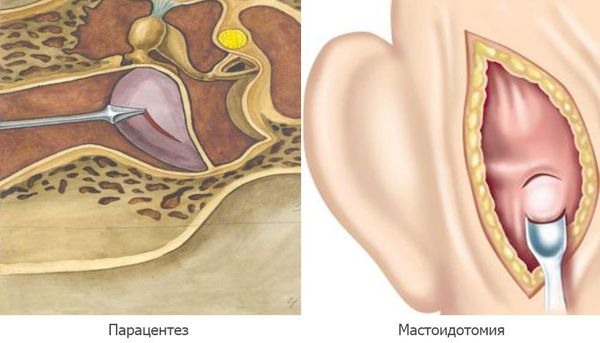
Парацентез — разрез или прокол барабанной перепонки показан при отсутствии спонтанной перфорации на 2а стадии острого среднего отита, при сохранении гипертермии и признаков интоксикации.
Мастоидотомия — вскрытие сосцевидного отростка и его промывание, выполняется при внутричерепных осложнениях. Устанавливается дренаж до устранения признаков воспаления и полного очищения ячеек сосцевидного отростка [11].
Иногда пациенты при боли в ухе применяют средства народной медицины, например помещают в ухо зубчик чеснока или листья герани. Последствиями этого могут быть аллергические реакции, ожог, наружный отит. Ни в коем случае нельзя вставлять в уши инородные предметы, тем более в “лечебных целях”.
Прогноз. Профилактика
При адекватном лечении прогноз благоприятный, возможно полное восстановление слуха. Без своевременной диагностики, правильного лечения и при нерациональной антибиотикотерапии процесс часто принимает затяжной характер. Это чревато переходом острого воспаления в хроническое и развитием осложнений, которые приводят к необходимости хирургического лечения, в том числе у нейрохирурга.
Для профилактики среднего отита следует:
- предупреждать острые респираторные и хронические заболевания верхних дыхательных путей;
- не допускать переохлаждения;
- соблюдать правила личной гигиены;
- при кормлении детей грудью или бутылочкой держать голову ребёнка в правильном положении (голова и тело ребёнка должны находиться в одной плоскости, его нос расположен напротив соска);
- избегать механических травм барабанной перепонки;
- не удалять ушную серу сторонними предметами и ватными палочками;
- соблюдать гигиену наружного уха;
- исключить самолечение;
- при первых симптомах заболевания обращаться к ЛОР-врачу.
Из-за нерационального и безрецептурного приёма антибактериальной терапии часто встречаются:
- клинически стёртые формы хронического воспаления среднего уха, даже при целой барабанной перепонке;
- присоединение грибковой инфекции;
- устойчивость микрофлоры к антибактериальным препаратам первого ряда.
Источник
