Какую мазь заложить при отите
Боль в ухе или одновременно в обоих ушах может быть обусловлена развитием воспаления в области наружного, а не среднего уха. Установить правильный диагноз может в этом случае лишь врач-оториноларинголог при диагностическом осмотре.
Распространенность воспалительных заболеваний наружного уха варьирует от 17 до 30% в структуре всей отиатрической патологии [1, 2].
Воспалительный процесс, локализующийся в области ушной раковины и наружного слухового прохода, принято объединять одним диагнозом – «наружный отит» (Н60 – согласно международной статистической классификации болезней, травм и причин смерти 10-й редакции (МКБ–10)). До настоящего времени в России не существует общепринятой классификации этого заболевания вследствие его полиэтиологичности.
Это заболевание может протекать остро или хронически, а также приобретать злокачественное течение. Хроническое течение эта форма отита в 90% принимает на фоне сахарного диабета. По распространенности наружный отит может быть ограниченным и диффузным. Кроме того, выделяют геморрагическую форму наружного отита, которую вызывают вирусы гриппа. Она возникает как осложнение. Вследствие нарушения проницаемости сосудистой стенки и образования транссудата на коже стенок наружного слухового прохода и барабанной перепонки появляются геморрагические пузырьки багрово-фиолетового цвета [3].
Описывают также острый наружный неинфекционный отит (химический, контактный, экзематозный, реактивный и БДУ). Наружный отит может проявляться также перихондритом ушной раковины.
Воспаление при наружном отите в 98% случаев вызывают бактерии – преимущественно Pseudomonas aeruginosa и Staphylococcus aureus, реже – Staphylococcus epidermidis, Streptococcus pyogenes, Streptococcus pneumoniaе, Enterococcae, Escherichia coli, Proteus spp., Klebsiella pneumoniaе, Mycoplasma pneumoniaе, анаэробы; грибы (Candida albicans и рода Aspergillus), значительно реже – вирусы [2, 4–7].
К причинам возникновения наружного отита относят: неправильно выполняемые процедуры гигиены в этой области, травмы кожного покрова (ссадины, трещины или эрозии), попадание в уши инородных тел, укусы насекомых, ожоги, отморожения, воздействие хлорированной воды, нарушение образования серы, использование берушей и вкладышей при пользовании слуховым аппаратом или аудиоплейером, заболевания кожи, СПИД, нарушение миграции эпителия в наружном слуховом проходе. Наружный отит может развиваться на фоне химиотерапии, при приеме цитостатиков, иммунодепрессантов; во время лучевой терапии; при пересадке органов. Поражение наружного уха встречается при Herpes Zoster, роже, псориазе, микоплазмозе, лейшманиозе, демодекозе, красной волчанке, номе, склероме и т. п. [7–9].
Снижение уровня защиты слухового прохода, за который отвечает ушная сера, также является предопределяющим фактором развития воспаления наружного уха. Сера обеспечивает кислую среду и выделение лизоцимов, которые уничтожают попадающие внутрь микроорганизмы. Если по какой-либо причине нарушается продукция серы либо меняется ее состав, это способно спровоцировать ослабление местного иммунитета. Кроме того, к системе защиты относят эпителиальную миграцию в наружном слуховом проходе, которая обеспечивает механизм самоочищения, способствуя удалению не только пылевых частиц, попадающих из воздуха, но и самоудалению ушной серы [10, 11].
В обиходе люди с целью очищения наружного уха используют различные предметы, нередко с острыми краями, которые могут травмировать кожу наружного слухового прохода. Так как эти предметы предварительно не обрабатывают антисептическими средствами, то при травмировании одновременно происходит инфицирование. Требуется просвещение населения в отношении правильности выполнения гигиены наружного уха, в т. ч. объяснение опасности использования палочек с ватными кончиками [11–13].
Диффузный наружный отит развивается как осложнение хронического среднего отита при истечении гноя из полости среднего уха. При этом происходит инфицирование наружного слухового прохода вследствие раздражения его гнойным отделяемым, причем в процесс может вовлекаться костная часть наружного слухового прохода. Часто инфекция распространяется и на барабанную перепонку.
Злокачественный наружный отит, как правило, наблюдают у лиц пожилого возраста, страдающих сахарным диабетом. В месте внедрения инфекции образуется инфильтрат с вовлечением костной ткани и околоушной железы. Воспаление при этом протекает агрессивно, распространяясь на височную кость (вызывает остит и ретроградный мастоидит), шилососцевидную область и околоушную железу, что приводит к параличу мышц, иннервируемых лицевым нервом. Распространение инфекции в череп может вызывать поражение черепных нервов, остеомиелит основания черепа, тромбоз бокового синуса и менингит с летальным исходом. Поэтому в этой ситуации так необходима своевременная антибактериальная терапия [14]. Возможно развитие грануляций, которые нарушают отток патологического отделяемого.
Диагностика наружного отита включает анализ жалоб больного, сбор данных анамнеза, общий осмотр, пальпацию околоушной области, при возможности осмотр наружного слухового прохода и отоскопию, мазок отделяемого на флору и грибы и их чувствительность к антибиотикам и антимикотикам, аудиометрическое исследование, реже требуется КТ [4].
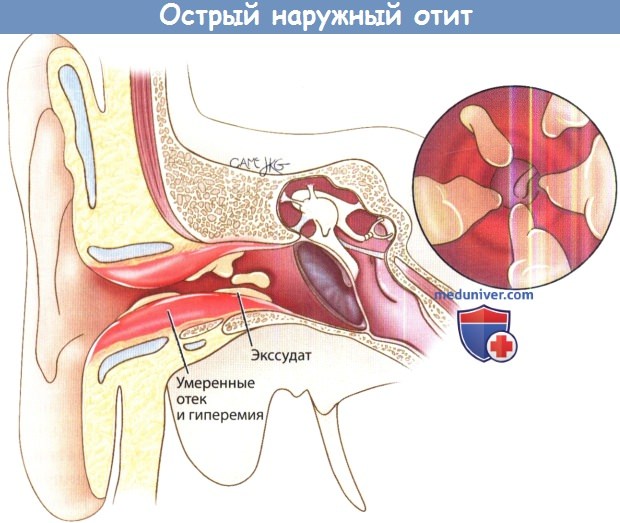
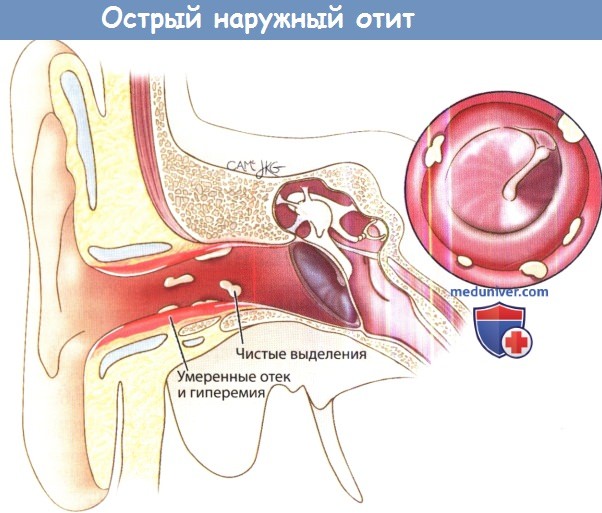
Клиника наружного отита зависит от формы заболевания и локализации воспалительного процесса. Основные симптомы при острой форме заболевания: спонтанная, нередко сильная боль при надавливании на tragus (козелок) или дотрагивании до ушной раковины, локальное или распространенное покраснение кожи, сужение наружного слухового прохода, ощущение заложенности уха, наличие отделяемого из уха, симптомы общей интоксикации (повышение температуры тела, слабость, утомляемость и т. п.) имеют место редко – как правило, при выраженной распространенности процесса. При выраженном процессе сужение наружного слухового прохода значительное, вплоть до невозможности осмотра барабанной перепонки. Выраженность симптомов носит различный характер. Возможно увеличение лимфоузлов в околоушной области.
При возможности осуществить отоскопию отмечают покраснение и отек кожи слухового прохода, кожа раздраженная, могут быть заметны участки нарушения ее целостности и мацерация.
Боль может иррадиировать в челюсть, шею и голову, усиливаться во время жевания и при открывании рта. При инфекционном воспалении (при фурункуле наружного уха) и адекватной терапии на 5–7-й день происходят его самопроизвольное вскрытие, истечение гноя, что сопровождается снижением интенсивности боли.
Клиника хондроперихондрита включает отек и гиперемию всей ушной раковины, исключая мочку уха. В дальнейшем возможны образование гнойного экссудата, флюктуации, расплавление хряща с отторжением некротизированных тканей и в последующем деформация ушной раковины [8, 9, 14].
При грибковом и смешанном поражении наружного уха к симптоматике присоединяются зуд в ухе, иногда шум, пленки, корки различной окраски и консистенции на стенках наружного слухового прохода. Отделяемого может быть немного, и оно нередко превращается в пленки. В ряде случаев оно имеет густую творожистую консистенцию разной окраски (в зависимости от рода гриба), а иногда бывает жидким и вытекает наружу. Наружный отомикоз может сопровождаться средним отомикозом с наличием перфорации барабанной перепонки.
При рожистом воспалении в ряде случаев на коже наружного уха имеют место пузырьки с прозрачным содержимым.
Осложнения наружного отита включают стеноз наружного слухового прохода, мирингит, перфорацию барабанной перепонки, региональную диссеминацию инфекции (аурикулярный целлюлит, перихондрит, паротит) и прогрессирование с переходом в злокачественный наружный отит, который может привести к фатальным последствиям.
Лечение
Лечение наружного отита при отсутствии перфорации барабанной перепонки начинают с осторожного очищения слухового прохода путем промывания теплым раствором фурацилина 1:5000 или стерильным физиологическим раствором с последующим тщательным высушиванием с помощью фена или ватных турунд.
Для промывания широко применяют 2% раствор уксусной кислоты, а также раствор ацетата алюминия. Известно, что наиболее благоприятный pH среды для развития Staphylococcus aureus и Pseudomonas aeruginosa находится в диапазоне от 6,5 до 7,3. Перечисленные вещества, создавая кислую среду, препятствуют росту микроорганизмов, в т. ч. грибов. Слабый раствор уксусной кислоты или ацетата алюминия можно использовать для профилактики наружного отита [2].
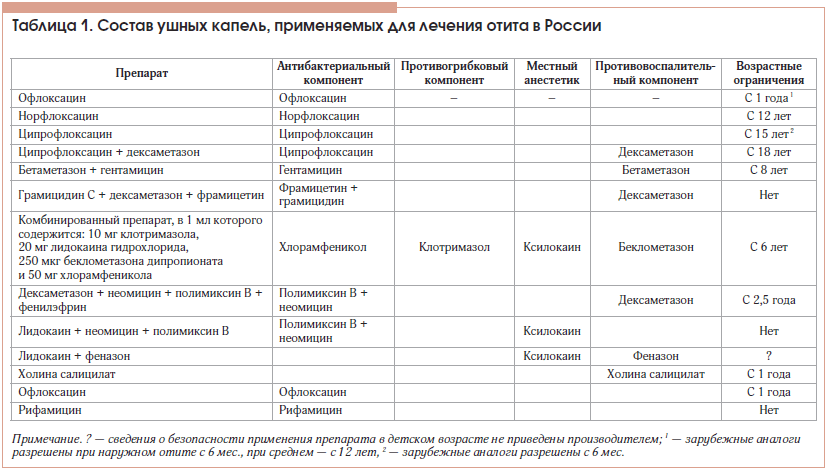
Целью терапии является воздействие на патоген, вызвавший воспаление. В связи с этим стартовое эмпирическое лечение острого наружного отита заключается в назначении местных противовоспалительных препаратов широкого диапазона действия, исключая ототоксические антибиотики. Реализация этой цели может быть осуществлена путем выбора сложных ушных капель, зарегистрированных в России. Следует помнить о возрастных ограничениях, которые они имеют (табл. 1).
Капли более эффективны, если их вводить в наружный слуховой проход после его очищения с помощью ватника или турунды. Если больной проводит лечение в стационаре, то обычно пропитанную назначенным лекарственным веществом турунду в полость наружного слухового прохода вводит врач. В случаях, когда пациент осуществляет амбулаторное лечение, турунду ввинчивающим движением следует ввести в полость наружного слухового прохода и затем на нее накапать жидкое лекарственное средство или ушные капли.
Результаты отечественных исследователей доказывают эффективность имеющихся у нас в арсенале средств при различных формах и природе наружного отита. Следует упомянуть, что препарат офлоксацин высокоактивен в отношении Pseudomonas aeruginosa [15]. Диоксидин в виде раствора для внутриполостного и наружного применения 10 мг/мл рационален при лечении больных с инфекционным наружным отитом [9]. Препарат цинка гиалуронат, улучшающий трофику и регенерацию тканей, с противомикробной активностью также рекомендован для наружного применения при наружном отите. Его выпускают в виде геля и раствора. Широким антибактериальным спектром обладают мазь и крем мупироцина. Особенно ценным представляется то, что препарат практически не активен против представителей нормальной микрофлоры кожи. Имеются данные об активности препарата в отношении некоторых грибов [16]. Некоторые авторы применяют различные антисептики (бензилдиметил [3-(миристоиламино) пропил]аммоний хлорид моногидрат, йод + [калия йодид + поливиниловый спирт]).
Одним из эффективных средств с антимикробной направленностью является препарат Повидон-йод, действие которого заключается в повреждении йодом клеточной стенки патогенных микроорганизмов. Препарат выпускается под торговым названием Бетадин и, что удобно для ЛОР-практики, имеет 2 формы: раствор и мазь. Концентрированный раствор препарата Бетадин применяется для обработки кожи наружного слухового прохода, а вот при обработке кожи ушной раковины вследствие ее нежности следует использовать лишь разведенные растворы. При вирусном поражении кожи наружного уха рационально использовать концентрированные растворы. При наличии экссудативного процесса в области наружного уха назначают раствор, а при инфильтративных процессах – мазь. Перед применением мази ухо деликатно очищают от скопившихся выделений. Как правило, средство наносится тонким слоем, либо используются пропитанные мазью турунды, что обеспечивает необходимую концентрацию вещества в ушной полости. Излишек мази всегда можно удалить с помощью ватного тампона.
Все лекарственные формы Повидон-йода обладают широким спектром антимикробного действия, а также воздействуют на грибы, спорообразующую флору, простейших, трепонем и некоторых вирусов [17]. Важными свойствами препарата являются отсутствие формирования устойчивости микроорганизмов даже при его достаточно длительном применении, а также высокий профиль безопасности. В двойном слепом рандомизированном исследовании, включившем 40 пациентов с хроническим гнойным средним отитом, было показано, что Повидон-йод не уступает по антибактериальной активности ципрофлоксацину, имея преимущество перед ним в отсутствии формирования резистентности [18]. Был описан клинический опыт применения мази и раствора Бетадина у пациента со злокачественным наружным отитом: на фоне терапии прекратились выделения, улучшился слух, воспалительный процесс кожи наружных слуховых проходов с обеих сторон регрессировал [19].
Ограничением для использования препарата является наличие у пациента гипертиреоза и аллергии на йод. Также он противопоказан при почечной недостаточности.
При осложнениях, которые чаще вызваны P. aeruginosa, при распространении воспаления за пределы наружного уха, а также у больных сахарным диабетом целесообразна системная антимикробная терапия (группы цефалоспоринов, фторхинолонов).
Возможно одновременно назначать физиотерапию в виде КУФ-облучения наружного слухового прохода ежедневно до 2-х биодоз в течение 5–6 дней; светолечения, излучения гелийнеонового лазера, УФО, низкочастотного магнитного поля, фонофореза лекарственных веществ.
Профилактика
Знание причин развития наружного отита определяет профилактические мероприятия в этом отношении. Прежде всего необходимо правильно осуществлять гигиену наружного уха. С этой целью используют регулярные промывания изотоническим раствором морской воды и церуменолитики – средства для удаления скоплений ушной серы. Использование ватных палочек лишь с ограничителем при удалении ушной серы и воды из наружного слухового прохода также можно отнести к профилактическим мероприятиям.
Ни в коем случае нельзя самостоятельно пытаться удалить инородное тело уха, поскольку это часто приводит к травмированию кожи слухового прохода.
С целью профилактики наружного отита следует надевать плавательную шапочку при посещении бассейна с хлорированной водой, мыть уши чистой пресной водой после купания в бассейне, море и других водоемах, защищать уши от попадания в них раздражающих веществ (краски, лака для волос), обращаться к врачу при появлении первых признаков заболевания.
При рожистом воспалении пациента необходимо изолировать от здоровых людей с целью предотвращения распространения инфекции.
Источник
Алгоритм лечения наружного отита и лекарстваа) Консервативное лечение наружного отита: б) Хирургическое лечение наружного отита:
а) Консервативное лечение наружного отита лекарствами. Вне зависимости от стадии наружного отита, основу лечения составляют четыре принципа: (1) частый и тщательный туалет слухового прохода; (2) корректное применение правильных антибиотиков; (3) лечение сопутствующих боли и воспаления; (4) рекомендации по профилактике рецидивов. В любой стадии основным методом лечения является очистка слухового прохода. В предвоспалительной стадии обычно этого достаточно для выздоровления. При отсутствии гнойных выделений часто достаточным бывает назначение подкисляющих капель, например, сульфата кальция или сульфата алюминия, которые препятствуют росту бактерий и грибов. Лечение в острой воспалительной стадии зависит от степени распространенности процесса. При заболевании в легкой форме достаточно только туалета уха. Поскольку предполагаемым патогеном в таких случаях является синегнойная палочка, следует назначить антибактериальные капли. В этой стадии выраженность отека еще незначительна, пациент может вводить лекарство самостоятельно, либо поворачивая голову на бок, либо ложась на кровать больным ухом вверх. В среднетяжелой стадии отек наружного слухового прохода может помешать действию капель. Врач должен самостоятельно наносить капли на впитывающий саморасширяющийся тампон, который вводится пациенту в наружный слуховой проход. Часто в слуховом проходе может поместиться два или даже три тампона. Расширяясь, тампон смещает мягкие ткани и надкостницу к периферии, уменьшая за счет этого болевой синдром. Врач удаляет тампон во время повторного осмотра. Если отек не уменьшился, следует повторно установить тампоны. Антибактериальные капли нужно использовать еще 2-3 дня после прекращения боли, зуда и выделений, чтобы убедиться в том, что инфекционный агент был устранен полностью. При выраженном болевом синдроме назначают пероральные анальгетики. Пациента следует предупредить о том, что любые манипуляции с наружным слуховым проходом недопустимы. Если инфекция не распространилась за пределы наружного слухового прохода, назначение пероральных антибиотиков бессмысленно. Для тяжелой стадии характерно распространение инфекции за пределы слухового прохода. Помимо туалета слухового прохода, применения тампонов и антибактериальных капель воспаление мягких тканей требует назначения пероральных антибиотиков широкого спектра действия. Помимо антипсевдомонадных капель, обычно назначают пероральные антипсевдомонадные фторхинолоны (ципрофлоксацин, левофлоксацин), противостафиллококкковые пенициллины, цефалоспорины. У детей младше 12 лет перед применением фторхинолонов нужно проконсультироваться с педиатром. Теплые примочки (с физиологическим раствором или раствором сульфата алюминия и ацетата кальция в небольших концентрациях) полезны при наличии корок и отека на ушной раковине и коже смежных областей. Исследование микрофлоры наружного слухового прохода на аэробные бактерии или грибы показано только в тяжелой стадии заболевания, либо при неэффективности предшествовавшей терапии. Если лечение имеет хороший эффект, его обычно продолжают в течение 10-14 дней. Если такая схема лечения не помогает, пациенту показана госпитализация, тщательный ежедневный туалет наружного слухового прохода, неоднократный забор материала для микробиологического исследования и внутривенные антибиотики. Хронический наружный отит проявляется выраженным утолщением кожи наружного слухового прохода, которое вызвано длительным присутствием инфекционного агента. При осмотре кожа слухового прохода выглядит иссушенной, покрытой чешуйками. И хотя из уха желательно удалить все патологическое содержимое, из-за выраженного сужения слухового прохода сделать это достаточно сложно. Нужно регулярно чистить наружный слуховой проход, закапывать антибиотики и стероиды. Можно использовать 0,25% крем или мазь триамцинолона, 0,01% масло флуоцинолона, глазные капли дексаметазона, гидрофосфат натрия 0,1% капли. Последний осмотр у врача — самый важный, потому что на нем нужно убедиться в том, что инфекционный процесс разрешился полностью, а наружный слуховой проход вернулся к своему нормальному состоянию.
Для профилактики рецидивов всех пациентов нужно предупреждать о том, что в ухе нельзя совершать каких-либо самостоятельных манипуляций. Пловцам следует объяснить, что после плавания кожу ушной раковины и наружного слухового прохода нужно вытирать полотенцем, а воду из слухового прохода обязательно вытряхивать. Также после плавания в уши можно закапывать слабокислые капли. Пациентам с частыми рецидивами наружных отитов при нахождении в условиях повышенной влажности можно посоветовать закапывать в уши подкисляющие капли (уксус и вода 1:1, либо этиловый спирт и вода 1:1). Если все предыдущие методы лечения оказались неэффективными, следует заподозрить отомикоз, при котором лучше использовать подсушивающие вещества, например, порошки. У таких пациентов могут оказаться полезными беруши, изготовленные по слепку с их слухового прохода. б) Лечение персистирующего наружного отита. Оценить, насколько эффективно проводимое лечение, совсем не сложно. Длительное применение антибактериальных капель может нарушить восстановление нормальной микрофлоры наружного слухового прохода, что, в свою очередь, приводит к развитию грибковой инфекции. Подозрение на грибковый процесс должно возникнуть при обнаружении в ухе грязно-серых масс, даже при отсутствии характерных гифов. Если результаты микробиологического анализа подтвердили грибковую природу процесса, в лечении следует использовать подсушивающие вещества (порошки), противогрибковые капли или системные противогрибковые препараты (флуконазол). Если добиться устранения инфекции в амбулаторных условиях не получается, в редких случаях пациента можно направить в стационар. Требуется тщательный и частый туалет слухового прохода. Иногда начальные признаки хронического среднего отита (грануляционная ткань, небольшая перфорация) могут быть незаметны из-за выраженного отека барабанной перепонки; перфорация может приобрести вид «рыбьего рта». Под «корками», откладывающимися на барабанной перепонке, может скрываться холестеатома. Иногда обнаруживаются признаки хондрита или перихондрита: обильное образование корок, наличие экссудата. Помощь в диагностике может оказать компьютерная томография височной кости. Пациенту назначаются антибактериальные капли ежедневно (предпочтительны препараты, действующие в отношении синегнойной палочки) и внутривенные антибиотики, действующие на грамотрицательную и грамположительную флору. Самым популярным антибиотиком первой линии заслуженно является ципрофлоксацин, но при неэффективности монотерапии возможно назначение комбинации из цефалоспорина с аминогликозидом. Выбор антибиотика должен быть основан на исследовании флоры и чувствительности к антибиотикам. При выраженном отеке ушных раковин возможно назначение кортикостероидов. Очень часто лечение оказывается неэффективным из-за того, что больные не придерживаются данных им рекомендаций и продолжают совершать самостоятельные манипуляции в наружном слуховом проходе. Следует говорить с пациентом о том, что от подобных вредных привычек нужно избавляться. В очень редких случаях больным показана госпитализация для внутривенного введения антибиотиков и ежедневного туалета уха. в) Хирургическое лечение хронического гипертрофического наружного отита. Если все вышеперечисленные меры оказываются неэффективными в устранении инфекционного процесса и восстановлении проходимости наружного слухового прохода, необходимо удалить пораженную кожу слухового прохода и инфицированную хрящевую ткань. Необходимость в подобной операции возникает крайне редко. Предпочтителен заушный доступ, поскольку он обеспечивает наилучшую визуализацию. Для выполнения широкой меатопластики приходится удалять достаточно значительно количество хрящевой ткани. Костная часть расширяется с помощью бора. Для профилактики повреждений вертикального сегмента лицевого нерва рекомендуется использовать системы интраоперационного мониторинга. Для пластики дефекта кожи используется расщепленный трансплантат, который временно фиксируется стентами или тампоном. – Также рекомендуем “Причины и диагностика остеомиелита основания черепа (некротизирующего злокачественного наружного отита)” Оглавление темы “Болезни наружного уха”:
|
Источник