Какой анализ крови нужно сдать для определения пневмонии

Такое опасное инфекционное заболевание как пневмония требует незамедлительного лечения. Если есть подозрения, обязательно нужно сдать анализы на пневмонию.
Симптоматика пневмонии
Статистика, увы, свидетельствует, что почти каждый второй житель планеты сталкивался с этим недугом. Еще до сдачи анализов на пневмонию определить болезнь можно по таким признакам:
- Больного бросает в жар, температура поднимается стремительно до 39-40 градусов;
- Частый кашель с обильной мокротой, в которой можно заметить кровянистые и гнойные массы;
- При небольших физических нагрузках и даже в состоянии покоя мучает одышка;
- В груди дискомфортное состоянии;
- Общая слабость, потливость, плохой аппетит и сон из-за воспалительного процесса и интоксикации.
Иногда пневмония протекает почти бессимптомно, есть лишь сухой кашель, слабость и боли в голове.
Какие анализы нужны при подозрении на пневмонию
Пневмония успешно лечится. Но пациенту может грозить гибель. Вот почему так важно быстро определить болезнь и начать лечение. Если симптомы вызывают у доктора подозрения, то он обязательно направит на:
- Общий анализ крови;
- Тест на мокроту;
- Тест на мочу;
- Биохимический анализ крови;
- Флюорографию.
Особенно важный показатель — тест на кровь. Не всегда такой тест отражает проблему. Если иммунитет слабый, то в крови не будет никаких заметных изменений.
Дополнительные исследования
Нередко назначают (в дополнение к основным анализам) УЗИ сердца, так как при воспалении легких страдает и сердце. Нарушения в работе этого органа могут быть следствием пневмонии, либо самостоятельным заболеванием, требующим лечения. Так как наличие еще и воспаления легких приведет к ухудшению.
Еще один дополнительный метод – бронхоскопия. Это эндоскопический метод, благодаря которому можно обнаружить инородные предметы в легких, опухли и воспаления, аномалии в развитии легких, бронхов.
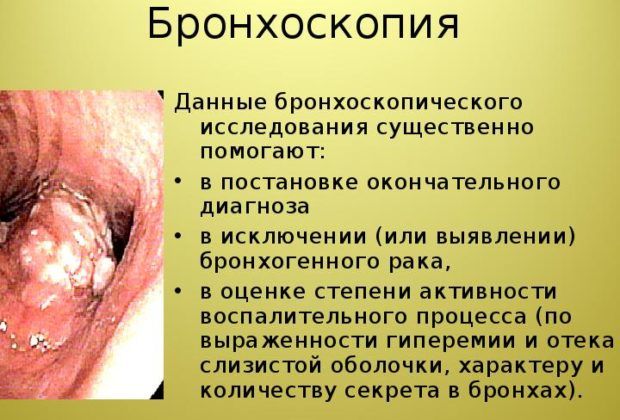
Какие виды пневмонии бывают
Пневмония может возникать по разным причинам. Поэтому различают:
- Внебольничная форма. Встречается чаще всего;
- Госпитальное воспаление легких. Это в том случае, если до поступления в стационар у больного не было никаких признаков этого заболевания;
- Аспирационное воспаление легких. Такая форма недуга образуется при попадании в организм болезнетворных микроорганизмов – чаще вирусов и бактерий, реже кишечной палочки;
- Атипичная пневмония – самая тяжелая форма недуга. Она образуется на основе атипичной микрофлоры (различные грибки, хламидии, микоплазмы и так далее).
Любая форма пневмонии требует комплексного адекватного лечения, опирающегося на точные анализы.
Как передается инфекция
 Пневмония вызывается обычно такими патологическими микроорганизмами как стафилококки, пневмококки и гемофильная палочка. Крайне редко недуг вызывают клебсиеллы, кишечная палочка. В этом случае болезнь протекает особенно тяжело.
Пневмония вызывается обычно такими патологическими микроорганизмами как стафилококки, пневмококки и гемофильная палочка. Крайне редко недуг вызывают клебсиеллы, кишечная палочка. В этом случае болезнь протекает особенно тяжело.
Передается болезнь через предметы обихода и вещи, на которые вместе с мокротой попали бактерии, через руки, воздушно-капельным путем.
Но речь идет только о путях передачи – не самого воспаления легких, а лишь возбудителя недуга. А далее разовьется болезнь или нет, зависит от иммунитета человека.
Общий анализ крови при воспалении легких
Общий анализ крови показывает сразу несколько важных параметров.
Эритроциты
Эти компоненты крови разносят кислород по клеткам организма. При простудных заболеваниях их количество падает. А при воспалении легких может немного увеличиться, чтобы дать отпор болезнетворным бактериям и вирусам.

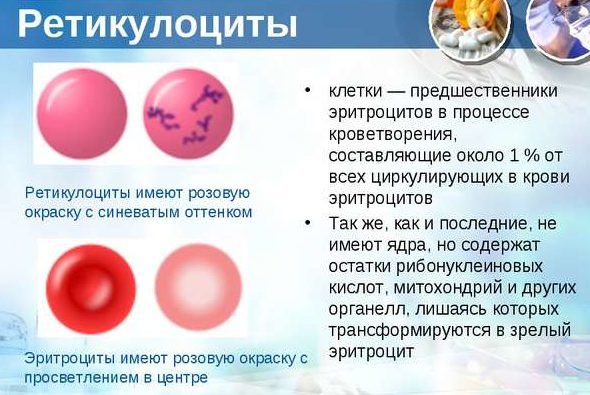
Ретикулоциты
Это такие клетки, которые образуются костным мозгом. Из них впоследствии рождаются истинные эритроциты. Если в организме проблемы, то ретикулоцитов в крови становится больше, для того, чтобы переродиться в эритроциты и пополнить ряды «борцов» с бактериями и вирусами. Массовая гибель эритроцитов – кровеносных телец, осаждение эритроцитов по результатам анализа говорит о воспалительном процессе.
Тромбоциты
Даже при воспалении их количество должно оставаться неизменным, количество имеет значение только при свертываемости крови.

Лейкоциты
Это клетки иммунной системы, которые непосредственно борются с чужеродными бактериями и выводят продукты их жизнедеятельности. Высокое содержание лейкоцитов говорит о том, что в данном случае идет воспалительный процесс с присутствием бактерий, например, пневмококковой пневмонии.

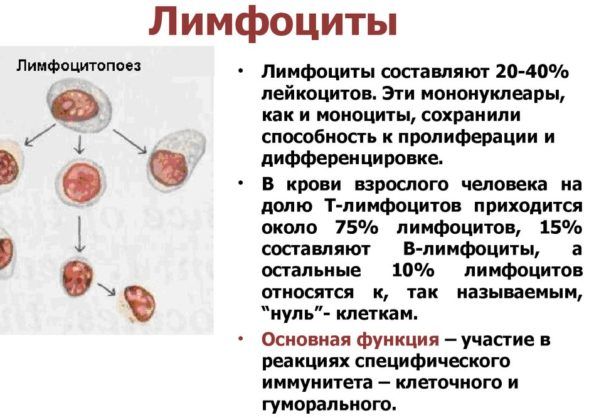
Лимфоциты
Их увеличение говорит о вирусном происхождении пневмонии. Эти клетки ответственны за распознавание болезнетворных «пришельцев», а также за выработку антител.
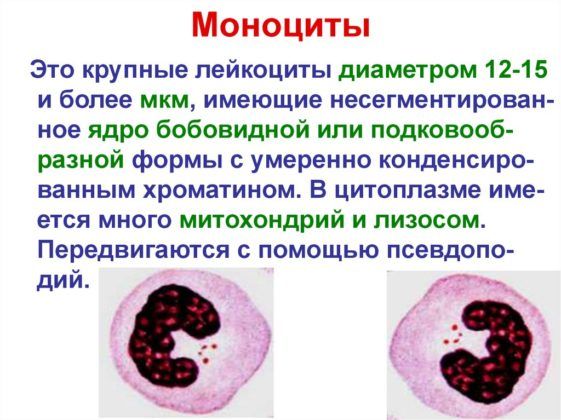
Моноциты
Это крупные иммунные клетки, которые борются с инфекцией. Если их много, то тест прямо указывает на наличие воспаления в легких. Эти клетки выводят болезнетворные микроорганизмы, а также обезвреживают мертвые клетки организма.
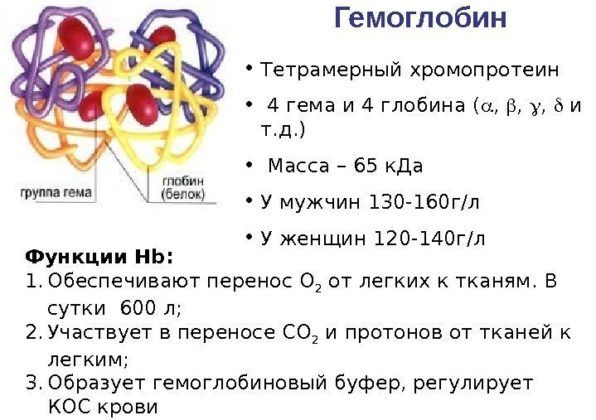
Гемоглобин
Это компонент эритроцитов, который способствует поглощению кислорода в легких и высвобождению его в тканях. Если гемоглобин падает, это говорит о воспалительном процессе и снижении иммунной защиты организма.
СОЭ
Это показатель скорости осаждения эритроцитов. То, с какой скоростью выпадают в осадок эритроциты, говорит о степени воспалительного процесса. СОЭ можно считать одним из главных показателей при сборе анализов на пневмонию. Существуют нормы СОЭ для детей, взрослых, беременных, показатели различны.

Биохимический анализ крови
Биохимический анализ крови – один из главных показателей, с которого и начинают. Он показывает происходящие метаболические процессы организме:
- Сбои в работе внутренних органов;
- Присутствие патологической флоры, а также продуктов их жизнедеятельности. А это, в свою очередь, показывает на степень заболевания.
Берут такой тест из вены. И в бланке результата биохимического анализа крови указаны три графы: норма, реальное положение, степень отклонения от нормы. Ели бланк заполнен вручную лаборантом, значит анализы приводились вручную, если автоматически – то и система анализа также автоматическая.
Лучшими показателями считают те, что выполняются комбинированно – вручную и автоматически. Автомат не может дать реальную картину: состав крови может различаться в зависимости от изменений, связанных с гормональным сбоем, сменой питания, режима сна и отдыха и так далее. Биохимический анализ крови может меняться даже при прорезывании зубов.
Анализ мокроты
Анализ мокроты указывает на степень поражения организма пневмонией, а также на причину возникновения воспаления. Если и биохимический анализ крови, и общий указывает на наличие проблемы, то обязательно делается посев мокроты. И он указывает на конкретные грибки и бактерии, а также их реакцию на те или иные препараты. Можно получить и дополнительные сведения:
- Если в выделениях есть кровянистые вкрапления, то это свидетельствует об очаговой или крупозной пневмонии — поражении всей доли легкого;
- Если мокрота ярко-желтая, то, скорее всего, речь идет об аллергическом течении болезни;
- Желчные пигменты в мокроте указывают на очень серьезное поражение, когда часть легких уже начала постепенно заполняться кровью.
Сложно взять мокроту на анализ у малышей. Они склонны ее проглатывать. Поэтому чаще всего берут слизь из носа на анализы.
Общий анализ мочи
Еще один важный показатель – общий анализ мочи. У здорового человека моча прозрачная, без осадка, с характерным желто-коричневым цветом (цвет может меняться из-за употребления некоторых продуктов, но это не говорит о патологии). При воспалении легких и пневмонии в моче наблюдается осадок, сама жидкость мутная. Это говорит о наличии белка, а он свидетельствует о воспалении.

Рентгенологическое исследование
 При подозрении на пневмонию человека отправляют еще и на рентгенологическое обследование. Этот метод дает возможность увидеть очаги поражения легких пневмонией. Эти патологические участки отражаются темным светом на снимке.
При подозрении на пневмонию человека отправляют еще и на рентгенологическое обследование. Этот метод дает возможность увидеть очаги поражения легких пневмонией. Эти патологические участки отражаются темным светом на снимке.
Есть еще и компьютерная томография. Она позволяет увидеть патологию в деталях, в самом ее зародыше. Это более точное обследование – даже небольшие рубцы от перенесенного ранее недуга не останутся незамеченными.
Все названные методы исследования дают в совокупности истинную картину происходящих процессов в организме, позволяют определить причины заболевания, степень поражения легких, а также состояние иммунной системы. В итоге врач назначит адекватное лечение.
В каких случаях полагается госпитализация
Не всегда больного с пневмонией направляют на стационарное лечение. Это необходимо только для пожилых людей и детей, а также беременных женщин. Остальные пациенты могут получить лечение и в домашних условиях. Но все зависит от состояния. Госпитализации подлежат те пациенты, у которых:

При тяжелой дыхательной недостаточности стоит госпитализировать больного
- Тяжелая дыхательная недостаточность;
- Нарушение сознания;
- Требуется вентиляция легких с помощью специальной аппаратуры;
- Состояние стремительно ухудшается;
- Поражено несколько долей легких;
- Артериальное давление упало;
- Количество мочи резко сократилось.
При наличии хотя бы одного из признаков, больного направляют на больничное лечение в условиях стационара. Круглосуточное наблюдение з состоянием, принятие адекватных мер поможет быстрее справиться с критическим состоянием и полностью избавиться от болезни. Иммунитета против пневмонии не образуется. Но вакцинация от гриппа поднимает общий уровень иммунитета, что убережет от заражения пневмонией.
Видео по теме: Диагностика и лечение пневмонии
Источник
Пневмония – это инфекционное заболевание, поражающее воспалительным процессом один или несколько сегментов тканей легкого. Передается оно воздушно-капельным путем, а также может стать последствием других воспалительных процессов дыхательной системы. Пневмония является распространенным заболеванием, которое при несвоевременном или некачественном лечении может привести к более серьезным воспалениям или даже к летальному исходу.
Заметив несколько из перечисленных симптомов, необходимо немедленно обратиться к врачу, так как быстрое начало терапии избавит от осложнений и обеспечит кратковременное выздоровление. Врачи-пульмонологи Юсуповской больницы, базируясь на своем огромном опыте и знаниях, смогут точно определить стадию и форму пневмонии, а также назначить лечение, подходящее индивидуально каждому пациенту.

Симптомы и признаки
Во время первых 48 часов возбудитель пневмонии может проявлять себя как обычная простуда или грипп. Важно обратить внимание на каждый отдельный симптом и вовремя обратиться к доктору. К первичным симптомам пневмонии относят:
- повышенную температуру, которая держится 2-3 дня (до 40 градусов);
- отечность носа, цианоз (синюшность крыльев носа);
- бледность кожных покровов, отеки;
- боли в области грудной клетки, трахеи, горла;
- озноб;
- кашель (сухой, влажный, приступообразный, с отделением слизистой мокроты, гнойного секрета, с хрипами);
- отдышку, учащенное сердцебиение;
- общую слабость и сонливость.
Существуют следующие факторы, имеющие влияние на развитие и прогрессирование воспаления легких:
- болезни органов дыхания: бронхит, синусит, ларингит, тонзиллит, трахеит, сахарный диабет, онкологические болезни, СПИД, кариес, заболевания сердечно-сосудистой системы;
- авитаминоз (сезонный или хронический);
- переохлаждения, перегревание;
- стрессовые ситуации;
- вредные привычки (в особенности курение и чрезмерное употребление алкоголя);
- недавно пережитое оперативно вмешательство;
- возраст до 5 лет и после 65;
- отсутствие регулярной физической нагрузки;
- нахождение в плохо проветриваемых помещениях;
- контакт с инфицированными людьми;
- нахождение в общественных местах в условиях эпидемии;
- прием медикаментов, ослабляющих иммунную систему;
- несоблюдение гигиены, редкое мытье рук.
Возбудители пневмонии
Возбудители пневмонии всецело влияют на течение заболевания. Каждый инфекционный агент дает разную клиническую картину. По типу возбудителя пневмонию делят на несколько типов:
- вирусная пневмония (риновирусы, аденовирусы, вирусы гриппа, парагриппа, кори, краснухи, коклюша, цитомегаловирусная инфекция);
- бактериальная пневмония (стафилококки, пневмококки, хламидии, стрептококки, гемофильная палочка, микоплазмы пневмонии);
- грибковая пневмония (возбудителями являются грибки рода кандида, пневмоцист, аспергилл);
- гельминтовая пневмония (вызвана паразитами);
- смешанная (когда возбудителями являются сразу несколько болезнетворных агентов).
Классификация по клиническим признакам
Существует несколько основных разновидностей пневмонии. Каждая из них отличается не только возбудителями, но еще и клинической картиной. К числу основных видов воспаления легких относят:
- типичную пневмонию, которая характеризуется резким подъемом температуры, сильным кашлем с обильным выделением мокроты, болью и ощущением сдавленности в области грудной клетки. Диагностика данного типа заболевания показывает хрипы в плевральной полости, бронхофонию, затемнение на рентгенограмме и жесткое, сбитое дыхание;
- атипичную пневмонию. Симптоматика может быть слабо выраженной или вовсе отсутствовать. Больной может жаловаться на несильный сухой кашель, першение и боль в горле, головные боли или головокружения, миалгию, общую слабость и недомогание. Рентген или флюорография могут оказывать слабо выраженные признаки воспаления легких на снимке. Данную разновидность пневмонии очень часто можно спутать с другим недугом и начать неправильное лечение. Пульмонологи Юсуповской больницы, орудуя своими профессиональными навыками, поставят верный диагноз и, ссылаясь на все пройденные анализы, назначат грамотное решение, которое не повлечет за собой никаких последствий;
- крупозную пневмонию (плевропневмония). Одна из самых тяжелых разновидностей болезни. Характеризуется резким повышением температуры до 40 градусов, отдышкой, сильным кашлем с отделением мокроты зеленоватого оттенка, либо же с примесью гноя или кровяных сгустков, а также сильными болями в области пораженного участка легкого. Область поражения может занимать даже обе доли легкого, в зависимости от скорости распространения инфекции. Анализ на пневмонию и своевременное лечение в данном случае очень важен, так как в противном случае заболевание может перейти в абсцесс легкого, сердечно-легочную недостаточность.
Анализы
Быстрое выявление возбудителя воспаления легких ускорит процесс выздоровления, так как врачу будет проще ориентироваться, на что должна быть нацелена терапия (противогрибковая, противовирусная и т.д.) Чтобы определить возбудителя воспаления легких, необходимо пройти полное обследование, включающее в себя следующие анализы:
- рентген грудной клетки;
- флюорографию;
- компьютерную томографию;
- анализы крови и мочи.
Флюорография является, скорее профилактическим методом, так как более информативным способом принято считать рентген. Определенные виды пневмонии могут плохо читаться на снимке флюорографии. Более того, доза облучения, получаемая при флюорографии выше, чем при рентгене.
Какой анализ крови показывает воспаление легких?
Одним из решающих анализов в обследовании также является общий анализ крови (ОАК). Анализ крови при воспалении легких помогает определить интенсивность воспалительного процесса в организме. Особое внимание уделяется количеству лейкоцитов, скорости оседания эритроцитов (СОЭ) и установлению лейкоцитарной формулы, которая и помогает определить возможную этиологию заболевания (бактериальное оно или вирусное).
Общий анализ
Кровь при пневмонии может характеризоваться следующими показателями:
- лейкоциты при воспалении легких повышены, возникает лейкоцитоз. В норме содержание белых кровяных телец в крови здорового взрослого человека варьируется от 4 до 9 Г/л. Однако при пневмонии этот показатель может возрасти до 40-60 Г/л, поскольку начинается сопротивление организма инфекции;
- эритроциты находятся в пределах нормы или слегка уменьшаются. Значительное сокращение количества эритроцитов может быть только при условии тяжелого течения болезни в результате обезвоживания;
- снижение числа лейкоцитов (лейкопения) – характерна для вирусной пневмонии;
- в случае если лейкоцитарная формула показывает пониженное количество лимфоцитов и повышенное количество нейтрофилов – это в большинстве случаев обозначает наличие пневмонии вирусного характера;
- уменьшение процентного соотношения моноцитов, базофилов и эозинофилов;
- СОЭ при воспалении легких (или реакция оседания, РОЭ) превышает нормальные показатели. Нормой СОЭ для женщин является 2-15 мм/ч, для мужчин 1-8 мм/ч, в то время как при пневмонии этот показатель у обоих полов может превышать 30 мм/ч;
- тромбоциты, как правило, находятся в пределах нормы.
Показатели крови при заболевании и во время выздоровления
Сразу после выздоровления пациента показатели ОАК улучшаются, однако не приходят в норму полностью. Воспалительный процесс такого характера не проходит быстро, поэтому беспокоиться об изменениях ОАК после выздоровления не стоит, так как они будут сохраняться еще достаточно долго, пока иммунитет полностью не восстановится. Лейкоциты достигают нормы, но скорость оседания эритроцитов может оставаться на прежнем высоком уровне. Характерной чертой для нормального процесса выздоровления являются незначительное увеличение числа эозинофилов. Если же они уменьшены или вовсе пропали это, скорее всего, свидетельствует о развитии осложнений.
Пневмонию очень важно начать лечить вовремя, во избежание развития более серьезных вторичных патологий. Своевременное и качественное лечение определяет скорость выздоровления и легкость течения самой болезни. Компетентность докторов Юсуповской больницы неоднократно подтверждена мировыми сертификатами и доверием наших пациентов. Клиника терапии оснащена всем необходимым медицинским оборудованием, благодаря чему специалистам удается установить максимально точный диагноз и подобрать эффективную тактику лечения пневмонии. Запись на прием проводится по телефону клиники. Вы можете связаться с врачом-координатором через форму обратной связи на нашем сайте.
Источник
Пневмония – заболевание с острым течением, поражающее респираторные отделы лёгкого, возникающее как самостоятельное или в качестве осложнения другой патологии. Возбудителями чаще всего выступают вирусы, бактерии или грибы. Воспаление легких бывает спровоцировано ослаблением иммунитета, дисфункцией системы кровообращения или аллергией. Указанные состояния не позволяют организму бороться с патогенами, в результате заболевание прогрессирует, человек чувствует себя всё хуже. Анализ крови при пневмонии позволяет определить, как протекает болезнь, какова её тяжесть, что её вызвало.
Зачем назначается анализ крови при пневмонии
Исследование на наличие воспаления лёгких назначают при определённых обстоятельствах, диагностическими критериями в которых являются:
- данные собранного анамнеза;
- результаты первичного осмотра – повышенная температура, которая не всегда указывает на тяжесть болезни, интоксикационные признаки, кашель, недостаточность дыхания;
- выслушивание фонендоскопом – крепитация, наличие хрипов;
- выстукивание лёгочных полей – перкуторный звук притуплён;
- уменьшение кислотности (метаболического или смешанного характера).
Подтвердить диагноз можно на основании результатов рентгена лёгких, которые показывают очаговые инфильтраты. Анализы при пневмонии требуются для определения тяжести воспаления, а также эффективности назначенного лечения. Однако ведущую роль в постановке диагноза они не играют.

При каких симптомах назначается исследование
Первые двое суток возбудитель пневмонии вызывает симптомы, схожие с проявлениями простуды или гриппа. Каждый из симптомов необходимо учитывать. Важно своевременно обратиться за медицинской помощью. Первичными симптомами воспаления лёгких являются:
- высокая (до 40 градусов) температура, не спадающая на протяжении двух-трёх дней;
- отёк носа, синюшность его крыльев;
- бледная кожа;
- боль в грудной клетке, горле и трахее;
- озноб;
- разнообразный кашель – сухой или влажный, приступами, с мокротой, гноем, хрипами;
- одышка, частое биение сердца;
- общее вялое состояние, желание спать.
Правила сдачи анализа
Чтобы результаты лабораторного анализа были достоверными, необходимо сдавать его по определенным правилам.
- Кровь сдаётся натощак, в первой половине дня. Накануне разрешается пить только воду без газа.
- Перед исследованием можно поесть – за 8 часов до забора биоматериала.
- Желательно сделать перерыв в приёме медикаментов за несколько дней до сдачи анализа, при невозможности – сообщить врачу.
- За день до исследования следует исключить жирное, острое, нельзя пить спиртное.
- Рекомендуется воздержаться от физических нагрузок.

Виды исследований и их показатели: нормальные значения и отклонения
Подозревая пневмонию, специалист назначит ряд исследований, включающий:
- рентгенографию в двух проекциях;
- общеклинический анализ крови;
- общий анализ мочи;
- биохимию крови;
- вирусологические и бактериологические тесты;
- бактериоскопию.
Если анализ назначается новорождённым или детям грудного возраста, необходимо уделить внимание исследованиям протромбинового индекса, кислотно-основного состояния и электролитов. Отслеживать эти показатели у взрослых имеет смысл лишь в случае тяжёлого протекания болезни и развития осложнений.
Изменения в общем анализе крови при пневмонии
Поскольку основной причиной пневмонии является вирусная или бактериальная активность, происходит характерное изменение структуры крови. Общеклинический анализ при воспалении лёгких покажет:
- лейкоцитоз (хотя при вирусном характере болезни количество лейкоцитов остаётся в норме или понижается);
- сдвиг лейкоцитарной формулы влево;
- увеличение СОЭ.
Количество эритроцитов остаётся неизменным или незначительно снижается. Существенное отклонение параметра от нормы свидетельствует о тяжёлой форме болезни, сопровождающейся обезвоживанием.
Стандартное исследование крови не будет достаточно информативным для диагностики воспаления лёгких. Обычно терапевт выписывает направление на развёрнутый анализ.
Сдвиг лейкоцитарной формулы
Лейкоциты – частицы крови, позволяющие победить воспаление. Они бывают разных видов, каждый из которых играет свою роль в борьбе с чужеродными агентами. Их количество зависит от возраста, чувствительности и общего состояния организма.

Лейкоциты, которые можно увидеть в микроскоп, различаются по цвету и делятся на:
- эозинофилы – розовые клетки;
- базофилы – фиолетовые частицы;
- нейтрофилы – без цвета.
Нейтрофилы бывают разного возраста. У здорового человека содержание незрелых нейтрофилов не превышает 5 % от общего количества лейкоцитов. Зрелые клетки при этом составляют 60 процентов. При воспалении лёгких соотношение лейкоцитарных форм нарушается – нейтрофилов становится больше.
Общее число лейкоцитов при воспалении лёгких возрастает, это состояние называется лейкоцитозом. Нормальными считаются следующие показатели – 4-9 г/л. При пневмонии это значение меняется до 40-60 г/л, что говорит о сопротивлении организма инфекции.
Количество лейкоцитов не всегда увеличивается из-за роста числа нейтрофилов. Если патология была вызвана вирусом, на фоне роста нейтрофилов отмечается уменьшение числа лейкоцитов, которые борются с инфекцией. Учитывая эту особенность, можно выявить причину заболевания.
Скорость оседания эритроцитов (СОЭ) – норма и отклонение
Нормой СОЭ считаются следующие значения:
- 15 мм/ч – у женщин;
- 10 мм/ч – у мужчин.
При пневмонии СОЭ возрастает в два-три раза. Но не всегда изменение данного показателя свидетельствует о воспалительном процессе. У здоровых беременных женщин его значение возрастает до 30-40 мм/ч, у возрастных пациентов – до 20-30 мм/ч. У маленьких детей отмечается значительное снижение СОЭ. Однако даже при небольшом увеличении врачам нужно быть внимательными, ведь чаще всего это всё-таки признак воспаления.
Увеличение СОЭ происходит из-за того, что в плазме возрастает количество защитных белков. Ими являются глобулины и фибриноген. Под воздействием белков эритроциты начинают склеиваться, эти комплексы становятся тяжелее, что провоцирует более быстрое оседание их на дно ёмкости. Для определения объёма белковых элементов необходимо провести биохимический анализ.
Биохимический анализ
Биохимический анализ крови при пневмонии – процедура обязательная. Его задача – диагностировать метаболическую дисфункцию лёгких. Биохимия помогает определить, насколько сильны нарушения в работе различных органов, и оценить, как далеко зашёл патологический процесс. По результатам исследования можно выявить патогенную микрофлору и продукты её жизнедеятельности. После того, как анализ будет расшифрован, врач точно скажет, есть ли у пациента пневмония.
Необходимые для оценки параметры:
- С-реактивный белок;
- фибриноген;
- альфа-2- и гамма-глобулины;
- серомукоид;
- сиаловые кислоты;
- лактатдегидрогеназа-3, аспартатаминотрансфераза, аланинаминотрансфераза.
При воспалении их значения будут превышать нормы.
Серологический анализ
Суть методики серологического анализа – в изучении сыворотки крови на присутствие в ней антигенов и антител, которые вырабатываются как ответ на попадание в организм чужеродных агентов – различных бактерий, паразитов или вирусов. На каждый патоген вырабатывается специфический иммуноглобулин. Вот почему, ориентируясь на их состав, появляется возможность подтвердить или опровергнуть наличие патологии, а анализируя количество антител, можно судить о тяжести протекания болезни.
Норма в данном случае – отсутствие антител. Если их обнаруживают, значит, в организме протекает патологический процесс. Чаще всего так ищут грибки, микоплазму и хламидию, которые стали возбудителями болезни. Эти микроорганизмы чаще других становятся «виновниками» атипичной пневмонии.

Полимеразная цепная реакция
Методика полимеразной цепной реакции (ПЦР) нужна, чтобы отыскать в клиническом материале частицы генетической информации любого из патогенов и размножить обнаруженный материал, то есть, речь идёт о принципе репликации ДНК. Тест обладает высокой чувствительностью (до 93 процентов) и специфичностью (около 98 процентов).
В расшифровке ПЦР может быть лишь два варианта.
- Положительный – на момент проведения диагностики в организме присутствуют следы инфекции.
- Отрицательный – инфекции нет.
Оценить количественный результат теста под силу только специалисту. На его основании делают выводы о том, насколько активна болезнь, и какое лечение будет эффективнее.
ИФА
ИФА (иммуноферментный анализ) – диагностическая методика, в основе которой лежит так называемая реакция «антиген-антитело». С помощью ИФА определяют вещества, имеющие белковую природу, включая ферменты, вирусы, частицы бактерий.
Антитела бывают разные, каждый вид начинает действовать на конкретном этапе иммунного ответа. Например, первыми активизируются иммуноглобулины М – они вырабатываются, как только антиген проник в организм.
ИФА бесполезен, если нужно отыскать возбудителя и выявить его специфику. Он только указывает на то, что в крови у пациента есть антитела к конкретному патогену, и это является доказательством его присутствия в организме.
Анализ направлен на определение следующих показателей:
- IgM – их наличие свидетельствует о протекании острого инфекционного процесса. Отсутствие иммуноглобулинов класса М говорит либо о том, что в организме нет того или иного возбудителя, либо о том, что инфекция стала хронической;
- IgA – говорит о хронической или скрытой инфекции при отрицательном результате на иммуноглобулины М;
- одновременное присутствие иммуноглобулинов М и А – заболевание находится в острой стадии;
- IgG – болезнь стала хронической, или к инфекционному агенту выработался иммунитет.

Может ли при заболевании быть хороший анализ
Анализ крови при воспалении лёгких у взрослых отличается высоким уровнем лейкоцитов, но лишь в том случае, если иммунная система ещё может бороться с патологией. СОЭ при этом достигает критических отметок. Если в организме длительное время происходила интоксикация, развивается анемия.
В анализах не проявляется пневмония, протекающая в лёгкой форме. Лишь в случае приближения кризиса растёт уровень эозинофилов.
Очень плохо, когда анализ крови при воспалении лёгких не показывает лейкоцитоз.
Особенности расшифровки результатов у детей
Анализ крови на пневмонию у ребенка может показать следующее.
- Эритроциты в норме или их количество немного снижено. Если болезнь запущена, эритроциты стремительно растут.
- Число лейкоцитов повышено, что является признаком бактериального характера заболевания.
- Разные формы палочкоядерных нейтрофилов обнаруживаются в большом количестве.
- Лимфоцитов становится меньше.
- СОЭ у детей значительно повышена.
Расшифровка общего анализа крови у детей с пневмонией требует учитывать тот факт, что любые изменения зависят от тяжести заболевания. Чем болезнь серьёзнее, тем более выражены лейкоцитоз и сдвиг влево лейкоцитарной формулы. Расшифровать анализ может только специалист, он обязательно учитывает возраст, состояние маленького пациента, наличие других недугов и данные других исследований. Дети переносят болезнь тяжелее, чем взрослые, поэтому анализы нужно сдавать регулярно и обращаться к врачу при малейших тревожных проявлениях.
При расшифровке необходимо учесть, что повышенное число лимфоцитов – норма для малышей в возрасте 4-5 лет.
Дополнительные методы исследования
При пневмонии также назначают исследование мокроты. Оно позволяет определить причину патологии, выявить возбудителя. Если общий анализ крови показал лейкоцитоз, анализ мокроты при пневмонии будет направлен на поиск бактерий или грибков.

Диагностика редко обходится без исследования мочи. При пневмонии в ней обнаруживаются белок, а также небольшое число эритроцитов.
Применяются также методы лучевой диагностики, к которым относятся:
- рентгенография;
- флюорография;
- рентгеноскопия;
- линейная или компьютерная томография.
Пневмония по анализу крови не диагностируется у ребенка и взрослого. Выявление патологии требует комплексного подхода. Это позволит не только подтвердить воспаление лёгких, но и выяснить его причины. В результате врач получает возможность подобрать адекватную схему лечения.
Изменение показателей крови во время лечения
Во время лечения анализ крови делают не один раз. Его повторное проведение нужно, чтобы наблюдать за постепенно происходящими в организме изменениями. В ходе терапии возможны следующие результаты:
- число иммунных клеток уменьшается;
- лейкоцитарная формула приходит в норму;
- нормализуется общее число лейкоцитов.
После выздоровления картина улучшается, однако изменения могут остаться надолго. Характерным признаком улучшения является увеличение числа эозинофилов. Если болезнь спровоцировала осложнения, эозинофилы полностью исчезают.
Пневмония – серьёзное заболевание, поэтому очень важ?
