Какие уколы при пневмонии у взрослых
При воспалении легких пациенту назначается ряд медикаментозных препаратов для снятия симптомов и борьбы с патогенами.
Уколы при пневмонии необходимы не всегда, однако они считаются более эффективной формой лекарств, чем таблетки. Врач может прописать инъекции в зависимости от распространения болезни и состояния больного.
Показания
Эффективность внутримышечного введения препаратов доказана годами медицинской практики. Активные вещества растворов быстро проникают к очагу воспаления и купируют развитие патогенов. По сравнению с таблетками и капсулами инъекции не проходят через желудочно-кишечный тракт, поэтому побочных эффектов меньше.
Вводить инъекции при пневмонии допустимо при следующих условиях:
- Пациент – тяжелобольной со сниженным иммунитетом и выраженной симптоматикой. Вероятно развитие осложнений.
- Ранее принятые лекарства не вылечили пневмонию и не сняли симптомы.
- Температура довольно высокая и не спадает, из-за чего больной пребывает в лихорадке.
- У пациента выделяется мокрота с примесями гноя и крови.
Антибиотики в уколах нельзя назначить без весомой причины, поэтому сначала пациент проходит ряд диагностических процедур в поликлинике. На основании данных обследования и конечного диагноза врач определяет подходящие препараты и дозировку.
Противопоказания
При использовании уколов от пневмонии необходимо сдать анализ на состояние кровеносной системы. Густая кровь является противопоказанием к введению антибиотиков внутримышечно, поскольку активные вещества попросту не добираются до очага воспаления. Чтобы исправить ситуацию, врачи вводят Гепарин в живот – эта инъекция быстро разжижает кровь и позволяет сделать укол с антибактериальными лекарственными средствами.
Груднички находятся в группе риска возникновения пневмонии, поэтому инъекции для них зачастую необходимы. Взрослым нельзя самостоятельно заниматься лечением ребенка: при подозрениях на пневмонию его необходимо отвести их к врачу. Так называемый «горячий укол» противопоказан беременным женщинам, матерям в период грудного вскармливания, пациентам с патологиями сердца и сосудов.
Нужно помнить, что алкоголь и антибиотики – несовместимы, поэтому в период лечения важно не пить алкогольные напитки и лекарства на основе спирта.
Разновидности препаратов
Выделяют две группы медикаментов по типу воздействия:
- бактерицидные: уничтожают патогены;
- бактериостатические: тормозят размножение микроорганизмов.
Цефтриаксон
К препаратам первой группы относят Цефтриаксон. Изначально его выпускают в порошковых гранулах для разведения водой. Лекарство эффективно воздействует на разные штаммы микроорганизмов, которые вызывают воспаление легких. Инъекция ставится внутримышечно, в одинаковых пропорциях с лидокаином, а курс антибиотикотерапии составляет 14 дней и более.
Амоксициллин
Амоксициллин – препарат пенициллинового ряда 3-го поколения, он также является бактерицидным средством, однако его применяют на первом этапе развития заболевания. Его преимущество заключается в том, что препарат допустимо колоть детям из-за минимального списка противопоказаний и побочных эффектов. Тем не менее это не делает Амоксициллин безопасным средством: консультация специалиста все-таки необходима.
Цефазолин
Его называют аналогом Цефтриаксона из-за схожести состава и способа действия на очаг инфекции. Практика показывает, что Цефазолин менее эффективен, однако необходим в ситуации, когда пациенту противопоказано использование Цефтриаксона.
Азитромицин
При пневмонии уколы с данным препаратом ставятся только в первые дни лечения. Дальнейшая терапия проходит с использованием средства в таблетках. Подобная схема носит название «ступенчатая», и, как показывает статистика, непродолжительный курс внутримышечных инъекций с пероральными средствами быстрее приносит пациенту выздоровление.
Азитромицин
К бактериостатическим препаратам относят макролиды, тетрациклины и стрептограмины. Как правило, врачи назначают обе разновидности средств для комбинированной противовоспалительной терапии.
Как правильно делать уколы
В некоторых случаях пациенту разрешается лечиться дома, однако уколы делает только медицинский работник, который приходит к больному на дом. Если это невозможно, то процедуре можно научиться под контролем врача.
Инъекции при пневмонии нужно ставить правильно, чтобы не нанести пациенту повреждений:
- Из раза в раз нужно мыть руки с антибактериальным мылом, надевать перчатки и обрабатывать поверхность кожи, куда будет ставиться укол.
- Нужно убедиться в том, что раствор не просрочен и не имеет странного цвета. При производстве препаратов могут допускаться ошибки, поэтому следует проявить внимание и в случае брака взять новое средство.
- Шприц с лекарством нужно повернуть так, чтобы игла смотрела вверх, и осторожно нажать на поршень. Весь воздух выйдет, а на конце иглы появится капля.
- Во время укола пациент должен лежать, чтобы мышцы были расслаблены.
- Непосредственно перед инъекцией кожу следует немного растянуть двумя пальцами. Если пациент – новорожденный или очень худой, то кожу рекомендуется немного собрать складкой.
- Сам укол — это быстрое и резкое движение. В идеале игла входит на ¾ своей длины вертикально. Лучше не делать инъекцию под углом, как это делается при введении в вену, так как есть риск ухода раствора под кожу.
- Вводить средство следует медленно, а после окончания процедуры нужно протереть место укола проспиртованной ваткой.
Наименование «горячие уколы» появилось из-за чувства жара, которое испытывает пациент после введения хлорида натрия. Они ставятся только внутривенно. Главная особенность данной инъекции – очень медленное введение препарата. В остальном схема процедуры схожа со стандартными уколами.
Меры предосторожности
Чтобы избежать негативных последствий от уколов при воспалении легких, нужно находиться под врачебным контролем и регулярно проходить обследования.
Между сеансами уколов нужно соблюдать определенный временной интервал, необходимый для поддержания концентрации активного вещества в крови. Также необходимо обрабатывать руки перед каждой инъекцией, чтобы не занести заразу в кровь.
Перед терапией уколами нужно пройти аллерготест, чтобы не испытать весь спектр аллергических реакций. Проверку можно провести в домашних условиях: достаточно сделать небольшой порез на запястье и капнуть на нее немного раствора.
В каких случаях лучше лечь в стационар
При тяжелом течении болезни необходимо стационарное лечение
Как правило, в больницу попадают маленькие дети и пожилые люди, поскольку их иммунитет не всегда способен справиться с болезнью. Если пациент теряет сознание, концентрация мочевины в крови превышает нормальные пределы, а давление становится чрезвычайно низким, то лечить пневмонию придется в стенах медучреждения. Срок госпитализации нельзя назвать сразу, однако больные редко задерживаются более чем на 1 месяц.
При легком и среднем воспалении легких больной находится на амбулаторном лечении, то есть дома. Однако при серьезном ухудшении самочувствия необходимо позвонить в скорую помощь и не отказываться от стационара. Это часто происходит при двухсторонней пневмонии или при появлении осложнений.
Уколы при пневмонии – эффективный метод лечения, подходящий для людей всех возрастов. Делать их самостоятельно не рекомендуется, поскольку только знающий человек может соблюсти все нюансы процедуры. В идеале инъекционный курс следует пройти в больничных условиях.
Источник
Уколы при пневмонии назначаются не в каждом случае. Все зависит от характера и тяжести заболевания. Однако именно инъективное введение антибиотиков считается наиболее эффективным, а потому в случае тяжелого течения заболевания специалисты прибегают именно к нему.
- Какие антибиотики принимаются при воспалении легких?
- Особенности использования некоторых антибиотиков
- О побочных эффектах лечения антибиотиками
Особенности выбора антибиотиков и принципы лечения
Пневмония является следствием проникновения патогенных микроорганизмов в легкие пациента.
 Выбор вида антибиотиков в большинстве случаев зависит от трех факторов:
Выбор вида антибиотиков в большинстве случаев зависит от трех факторов:
- Состояние здоровья пациента.
- Клинические показатели диагностики.
- Условия, при которых проводится терапия.
На этапе первичной диагностики заболевания врач назначает пациенту прием антибиотиков широкого спектра действия. Именно они представляют собой антибиотические препараты первого ряда.
Первичная диагностика проводится специалистом, исходя из следующих факторов:
- Характер мокроты, выделяемой легкими.
- Специфика течения воспалительного процесса.
- При проведении клинического анализа врач в обязательном порядке должен исследовать чувствительность бактерий к воздействию антибиотиков выбранной группы.
Помимо этого, выбор схемы приемов лекарственных препаратов должен предусматривать следующие факторы:
-
 общее состояние пациента,
общее состояние пациента, - тяжесть заболевания,
- наличие аллергических реакций на антибиотики и другие препараты,
- токсичность антибиотиков,
- скорость воздействия средств на организм пациента,
- скорость привыкания организма к определенным лекарственным веществам.
Современная медицина располагает столь эффективными препаратами для лечения пневмонии, что для определения наиболее удачного курса приема достаточно лишь выявить возбудителя заболевания.
Тем не менее, антибиотикотерапия может проводиться от двух суток до десяти дней. Это объясняется тем, что в ряде случаев приема одного препарата оказывается недостаточно, и больному приписываются комбинации из двух-трех лекарственных средств.
Чтобы достичь быстрого выздоровления, необходимо соблюдать целый ряд правил:
- Еще до выявления возбудителя болезни очень важным является прием антибиотиков широкого спектра действия.
- Если у пациента присутствуют признаки атипичной пневмонии, необходимо применение таких антибактериальных препаратов, как Сумамед, Кларитромицин и т. д., не прекращая пить антибиотики широкого спектра действия.
-
 Чаще всего уколы при пневмонии предполагают использование 2-3 видов антибиотиков.
Чаще всего уколы при пневмонии предполагают использование 2-3 видов антибиотиков. - При тяжелых стадиях заболевания осуществляются ингаляции кислорода с использованием катетеров или носовых масок.
- При повышении температуры более чем 38 градусов, больному прописываются жаропонижающие средства.
- При тяжелом течении заболевания необходим комплексный подход, который предполагает прием препаратов, способствующих разжижению мокроты, расширению бронхов, а также устранению альвеолярных заболеваний.
Иногда лекарственное средство не может быть заменено другим антибиотиком, что происходит в следующих ситуациях:
- если улучшений не наступает после трех суток лечения препаратом,
- если использование препаратов при пневмонии вызвало побочные эффекты, которые представляют опасность для здоровья или жизни пациента.
Уколы при пневмонии могут не иметь никакого результата, что наблюдается в таких случаях:
-
 если пациент пытается вылечиться самостоятельно и выбирает препарат, которым лечился ранее или который прописывался кому-то из знакомых,
если пациент пытается вылечиться самостоятельно и выбирает препарат, которым лечился ранее или который прописывался кому-то из знакомых, - микроорганизмы могут вырабатывать иммунитет к действию антибиотика, и в таком случае лечение может оказаться безрезультативным, и специалист осуществляет смену препарата,
- в случае неправильно выбранной дозировки препарата, что также нередко происходит при самолечении,
- если пациент постоянно сменяет антибиотики, то это также формирует у микроорганизмов устойчивость к данным препаратам.
Какие антибиотики принимаются при воспалении легких?
Как уже говорилось выше, выбор лекарственного средства зависит от возбудителя и вида пневмонии. Некоторым препаратам свойственно воздействие только на какой-либо один вид бактерий, другие же, антибиотики широкого спектра, могут назначаться при любых видах возбудителей и применяются на начальных стадиях лечения внебольничной пневмонии.
В зависимости от диагноза, специалист может назначить пациенту прием следующих средств:
-
 При обнаружении возбудителей пневмококков назначаются препараты пенициллинового ряда. Если у пациента возникает гиперчувствительность или же напротив, резистентность, к антибиотикам данного вида, то они могут быть заменены на макролиды или цефалоспорины.
При обнаружении возбудителей пневмококков назначаются препараты пенициллинового ряда. Если у пациента возникает гиперчувствительность или же напротив, резистентность, к антибиотикам данного вида, то они могут быть заменены на макролиды или цефалоспорины. - Если причиной воспалительного процесса являются микоплазмы или хламидии, то для лечения применяются фторхинолоны, макролиды и антибиотики тетрациклинового ряда.
- Воспаление легких, возникшее вследствие деятельности кишечной палочки, лечится приемом цефалоспоринов.
Кроме того, применение различных антибиотиков зависит и от формы воспаления легких у взрослых. В случае внебольничной пневмонии назначаются следующие медикаменты:
- Макролиды. К ним относится Кларитромицин, Азитромицин и т. д.
- Пенициллины. Наиболее яркие представители – Амоксициллин, Ампициллин.
- Фторхинолоны – Левофлоксацин, Гемифлоксацин и т. д.
В особенно тяжелых случаях терапия может усиливаться Кларитромицином и Цефотаксимом.

Если речь идет о госпитальной пневмонии, то назначаются такие антибиотики:
- Ванкомицин.
- Цефалоспорины.
- Тетрациклины.
Очень часто применяется схема из таких препаратов, как Гентамицин и Цефтриаксон.
Особенности использования некоторых антибиотиков
Как уже говорилось выше, наиболее эффективным способом приема таких лекарственных средств является инъекция.
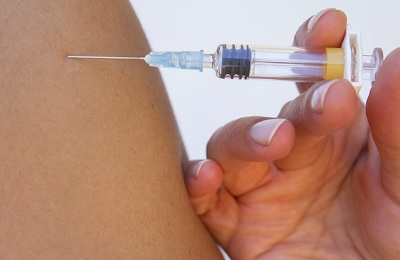 Существует несколько видов уколов, которые различаются по месту введения:
Существует несколько видов уколов, которые различаются по месту введения:
- Внутримышечные – наиболее распространенный вид инъекций, когда игла вводится в ягодичную мышцу пациента,
- Внутривенные – в этом случае лекарственно вещество вводится непосредственно в вену,
- Подкожные, когда лекарство вводится по кожу.
В зависимости от того, какой антибиотик планируется использовать для лечения воспаления легких, определяется наиболее эффективная методика его введения в организм пациента. Также учитывается и тяжесть заболевания, ведь основная цель укола заключается в обеспечении как можно более высокой эффективности лекарства.
Итак, существует несколько вариантов введения антибиотиков:
- Если при тяжелой форме заболевания используются препараты пенициллиновой группы, то в течение первых двух суток их введение осуществляется внутривенно, после чего следует перейти на внутримышечные инъекции. Такой подход к лечению называется ступенчатым курсом.
-
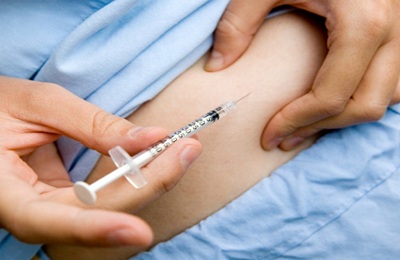 Макролиды обычно вводятся внутримышечно. Антибиотики данной группы способны отлично справляться со стафилококками, пневмококками и стрептококками. Особенностью таких препаратов является их длительное воздействие на организм пациента. Дело в том, что макролиды имеют свойство накапливаться в тканях, а потому продолжают «работать» даже после завершения курса лечения.
Макролиды обычно вводятся внутримышечно. Антибиотики данной группы способны отлично справляться со стафилококками, пневмококками и стрептококками. Особенностью таких препаратов является их длительное воздействие на организм пациента. Дело в том, что макролиды имеют свойство накапливаться в тканях, а потому продолжают «работать» даже после завершения курса лечения. - Цефалоспорины имеют низкую токсичность, благодаря чему могут вводиться как внутримышечно, так и внутривенно. Они нередко являются хорошей заменой пенициллина в случае, если у пациента наблюдается излишняя чувствительность к нему.
- При стационарном лечении чаще всего практикуется внутривенное введение аминогликозидов и фторхинилов. Причем их применяют даже в случае, когда возбудитель заболевания оказывается не установленным. Применять данные препараты можно как по отдельности, так и одновременно, что зависит от конкретного курса лечения.
О побочных эффектах лечения антибиотиками
Каждому медицинскому препарату свойственны определенные побочные эффекты. И ввиду того, что антибиотики представляют собой лекарственные средства с сильным воздействием на организм, то побочные эффекты, связанные с ними, могут быть значительными.
 Весь их перечень перечисляется в инструкции к препарату. Также информацию о побочных эффектах конкретного лекарства можно получить у фармацевта или врача. Учитывая вред, который может быть нанесен антибиотиками организму пациента, их прием необходимо осуществлять только под пристальным контролем лечащего врача.
Весь их перечень перечисляется в инструкции к препарату. Также информацию о побочных эффектах конкретного лекарства можно получить у фармацевта или врача. Учитывая вред, который может быть нанесен антибиотиками организму пациента, их прием необходимо осуществлять только под пристальным контролем лечащего врача.
Антибиотики способны провоцировать аллергию, проявляющуюся в виде припухлостей и высыпаний на некоторых участках тела. В этих случаях пациенту следует прекратить уколы от воспаления легких и получить консультацию специалиста касательно дальнейшего приема препаратов.
Но существует также и ряд побочных эффектов, при которых человеку может потребоваться скорая помощь. К ним относится:
- наличие сильной одышки, перетекающей в удушье,
- отечность горла, лица и языка,
- сильные позывы на рвоту,
- привкус металла, возникающий на кончике языка,
- головокружение,
- отечность горла, языка или лица.
 При наличии хоть одного из вышеперечисленных симптомов необходимо незамедлительно обратиться к специалисту. Любое промедление может быть чревато дальнейшими проблемами со здоровьем пациента.
При наличии хоть одного из вышеперечисленных симптомов необходимо незамедлительно обратиться к специалисту. Любое промедление может быть чревато дальнейшими проблемами со здоровьем пациента.
Поскольку любой антибиотик оказывает негативное воздействие на человеческий организм, то одновременно с приемом таких лекарств, врачи прописывают своим пациентам прием пробиотиков. Особенностью таких препаратов является нейтрализация общего негативного эффекта, оказываемого на человеческий организм антибиотиками.
Антибиотики при воспалении легких являются наиболее результативными лекарственными средствами.
Ввиду большого количества возбудителей данного заболевания, применение антибиотиков при пневмонии должно проводиться только по рецепту врача.
Загрузка…
Источник
Пневмония – это острое заболевание легких воспалительного происхождения. Возбудителями пневмонии могут выступать многие микроорганизмы, но чаще это бактерии (стрептококки, стафилококки, энтеробактерии, гемофильная палочка, легионеллы и пр.).
Не исключена роль атипичной микрофлоры (микоплазмы, хламидии). Учитывая это, в лечении пневмонии используются антибиотики. Это основа успешной этиологической терапии – устранения причины легочного воспаления.
Общие принципы антибиотикотерапии
Для достижения максимально положительного эффекта от приема антибиотиков при пневмонии у взрослых врачи придерживаются правил их назначения. В первую очередь, при установлении рентгенологически подтвержденного диагноза «Пневмония» и до идентификации точного микробного возбудителя в мокроте пациента выписываются антибиотики широкого спектра активности. Это значит, что препарат будет охватывать своим лечебным эффектом целый спектр микробов. После того, как станет известен конкретный возбудитель, антибиотик можно изменить (если спектр активности не включает этого микроба).
Помимо этого есть список клинических и лабораторных признаков, свидетельствующих об эффективности антибиотика при пневмонии. Они оцениваются спустя 3 дня от начала лечения:
- Понижение температуры.
- Уменьшение одышки, симптомов интоксикации и дыхательной недостаточности (повышение сатурации кислорода).
- Уменьшение количества и гнойности мокроты.
При этом если наблюдается сохранение стойкой субфебрильной температуры после приема антибиотиков (в пределах 37-37,5°С), хрипов в легких, сухого кашля, потливости и слабости, остаточных следов на рентгенограммах, это не расценивается как повод продолжать лечение либо менять антибактериальное средство.
Степени тяжести пневмонии
Для понимания того, прием каких антибиотиков при пневмонии будет наиболее эффективен и в каких условиях проводить лечение определенного больного, необходимо определить критерии тяжести заболевания. Выделяют степени тяжести течения пневмонии:
- нетяжелая;
- тяжелая;
- крайне тяжелая.
Для первой, наименее опасной пневмонии, характерными симптомами выступают:
| Критерий | Значение |
| Частота дыхания | <24/мин |
| Частота сердечных сокращений | ≤90/мин |
| Температура | <38°С |
| Лейкоциты крови | 4,0-12,0 х 109/л |
| Гемоглобин (г/л) | >90 |
| Сатурация кислорода (%) | >95 |
| Уровень креатитина сыворотки крови (мкмоль/л) | Норма (мужчины – 74-110; женщины – 60-100) |
| Объем поражения легких | В пределах сегмента |
| Сопутствующая патология | Нет |
Тяжелая пневмония характеризуется следующими признаками:
| Критерий | Значение |
| Частота дыхания | >24/мин |
| Частота сердечных сокращений | >90/мин |
| Температура | >38,5°С |
| Лейкоциты крови | <4,0 х 109/л или >12,0 х 109/л |
| Гемоглобин (г/л) | <90 |
| Сатурация кислорода (%) | <90 |
| Уровень креатитина сыворотки крови (мкмоль/л) | >176,7 |
| Объем поражения легких | В нескольких сегментах, но в пределах одной доли |
| Сопутствующая патология |
|
Крайне тяжелая пневмония наиболее неблагоприятна по своему течению, ее позволяют заподозрить симптомы:
| Критерий | Значение |
| Частота дыхания | ≥30/мин |
| Частота сердечных сокращений | >120/мин |
| Температура | ≥40°С или <35°С |
| Лейкоциты крови | <4,0 х 109/л или >25,5 х 109/л |
| Гемоглобин (г/л) | <90 |
| Сатурация кислорода (%) | <90 |
| Уровень креатитина сыворотки крови (мкмоль/л) | >176,7 |
| Объем поражения легких | Захватывает несколько долей, могут быть очаги распада ткани, жидкость в плевральной полости |
| Сопутствующая патология |
|
В экстренной госпитализации в терапевтическое отделение (в отдельных случаях в палаты реанимации и интенсивной терапии) нуждаются пациенты тяжелого и крайне тяжелого течения заболевания. Можно воспользоваться шкалой CRB-65, которая отражает риск смерти у пациента и рекомендует определенные условия его ведения. В шкале оценивают:
- сознание;
- частота дыхания (≥30/мин);
- артериальное давление (<90/60 мм рт. ст.);
- возраст старше 65 лет.
За каждый из пунктов насчитывают по 1 баллу. По результатам выделяют три группы больных:
- Амбулаторное лечение (0 баллов).
- Терапия в стационаре (1-2 балла).
- Неотложная госпитализация (3-4 балла).
- Левофлоксацин при ковиде
- Азитромицин при коронавирусе
- Пневмония при коронавирусе: симптомы, лечение
- Как отличить коронавирус от ОРВИ, гриппа, простуды
- Ингавирин при коронавирусе
- Симптомы и лечение коронавируса
- Нобазит при коронавирусе
- КТ легких при ковиде
Лечение пациентов с нетяжелой пневмонией
Обычно при бронхите и пневмонии данной степени тяжести больной находится на больничном листе и выполняет рекомендации врача в домашних условиях. Вылечить пневмонию обычно удается пероральными лекарствами без применения инъекционных форм, то есть в таблетках, капсулах, суспензии.
Больные в возрасте более 60 лет получают в качестве лечения один из антибиотиков β-лактамного ряда:
| Действующее вещество | Способ применения, цена |
Пенициллины:
| Амоксициллин (таблетки): по 0,5 гр. х 2 раза в сутки внутрь в течение 14 дней. 39-70 руб. |
| Флемоксин Солютаб (таблетки): по 0,5 гр. х 2 раза в сутки внутрь в течение 14 дней. 390-530 руб. | |
Амосин:
| |
Макролиды:
| Азитрал (капсулы): 0,25/0,5 гр. одиножды в день перед или через 2 часа после приема пищи. 280-330 руб. |
Сумамед:
| |
Азитрокс:
| |
| Клацид:
|
| Кларитромицин Тева (таблетки): 0,25 гр. дважды в сутки курсом 1 неделя. 380-530 руб. | |
| Фромилид (таблетки): 0,5 гр. дважды в сутки курсом 2 недели. 290-680 руб. |
Для пациентов 60 лет и старше в сочетании с сопутствующей патологией (или же без нее) подходят защищенные пенициллины и фторхинолоны:
| Действующее вещество | Способ применения, цена |
Защищенные пенициллины:
| Амоксиклав:
|
Аугментин:
| |
| Флемоклав Солютаб (таблетки): по 1 таблетке (500+125 мг соответственно) трижды в день либо по 1 таблетке (875+125 мг соответственно) дважды в день, не разжевывая в начале еды, курсом 2 недели. 300-450 руб. | |
Респираторные фторхинолоны:
| Таваник (таблетки): по 0,25 гр. х 2 таблетки х 2 раза в день либо по 0,5 гр. х 1 таблетка х 1 раз в день, запивая водой, курс 2 недели. 460-1000 руб. |
| Флорацид (таблетки): по 0,5 гр. дважды в сутки, не разжевывая, между приемами пищи. 300-800 руб. | |
| Авелокс (таблетки): 0,4 гр. х 1 раз в сутки, не разжевывая, курс 2 недели. 220-380 руб. |
| Мофлаксия (таблетки): режим дозирования аналогичен. 320-350 руб. |
Респираторные фторхинолоны остаются лучшими антибиотиками при пневмонии на 2 этапе ее лечения. Их подключают при отсутствии признаков эффективности первого примененного препарата. Представители этой группы отличаются большим спектром действия и меньшей устойчивостью микробов. Однако каждый случай индивидуален.
Лечение пациентов с тяжелой и крайне тяжелой пневмонией
Ключевыми препаратами в терапии этих групп пациентов в стационаре являются цефалоспорины – еще одни представители β-лактамных сильных антибиотиков. Применяют лекарства III и IV поколений, обладающие бактерицидным эффектом (полное уничтожение клеток возбудителя).
Среди представителей цефалоспоринов III поколения можно найти пероральные и парентеральные формы. В первой подгруппе распространены:
- Цефиксим (Супракс в капсулах — по 0,4 гр. х 1 раз в сутки, 700-780 руб.)
- Цефтибутен (Цедекс в капсулах — по 0,4 гр. х 1 раз в сутки, 800-1100 руб.)
- Цефдиторен (Спектрацеф в таблетках — по 0,2/0,4 гр. х 2 раза в день, 1300-1400 руб.)
Эффективный антибиотик из второй подгруппы – цефтриаксон:
- Цефтриаксон в виде порошка для приготовления инъекционного раствора — по 1,0-2,0 гр. одиножды в сутки внутримышечно или внутривенно. 30-900 руб.
- Азаран в виде порошка для приготовления инъекционного раствора — по 1,0 гр. х 1 раз в сутки внутримышечно, растворив в 3,5 мл 1%-го раствора гидрохлорида лидокаина. 2300-2700 руб.
Дополнительной активность против синегнойной палочки обладают парентеральные:
- Цефтазидим (Фортум в виде порошка для приготовления инъекционного раствора — по 1,0-6,0 гр. в день в 2-3 внутривенного или внутримышечного введения, 450-520 руб.)
- Цефоперазон (Цефобид в виде порошка для приготовления инъекционного раствора – по 2,0-4,0 гр. в сутки внутримышечно, разделенные на 2 приема, 250-300 руб.)
Карбапенемы – еще одна из «запасных» групп в стационарном лечении пневмонии. Однако эти препараты не активны для атипичной флоры. Среди антибиотиков отмечают названия:
- Имипенем + циластатин (Тиенам в виде порошка для приготовления инъекционного раствора – средняя суточная дозировка 2,0 гр., т.е. 4 внутривенные/внутримышечные инъекции, 4500-4800 руб.).
- Меропенем (Меронем в виде порошка для приготовления инъекционного раствора – по 0,5-1,0 гр. внутривенно каждые 8 часов, 5000-11100 руб.).
Для уничтожения микоплазм при пневмонии подходят антибиотики:
- Макролиды, активные против атипичной флоры (см. выше табл.)
- Тетрациклины – препараты резерва. Доксициклин (Юнидокс Солютаб в таблетках – по 0,2 гр. в 1-2 приема, не разжевывая во время приема пищи, 300-350 руб.)
Излечение от пневмонии, безусловно, также характеризует снижение температуры при приеме антибиотиков. Неверно думать, что наиболее эффективными препаратами будут антибиотики резерва, так как их спектр шире. Назначение таких препаратов должно быть вынужденной мерой, ведь в противном случае резистентность бактерий будет лишь расти, и медицина лишится «запасного пути».
Адекватная терапия пневмонии не может обойтись без антибиотиков. Это единственная современная и эффективная мера для устранения причины болезни – микроорганизмов. Все назначения препаратов должны быть подконтрольны врачу, самолечение чревато усугублением течения заболевания и развитием невосприимчивости бактериальных клеток к эффектам антибиотиков.
Источник
