Какие суставы воспаляются при подагре
Содержание статьи:
- Характерные симптомы болезни
- Методы лечения
Подагра входит в группу расстройств обмена веществ. Суть этой болезни – нарушение процессов образования, циркуляции и выведения мочевой кислоты. Возникающий при этом избыток мочевой кислоты откладывается в виде кристаллов на поверхности суставов, вызывая воспаление (артрит). Чаще всего, первично поражается сустав большого пальца стопы, но по мере прогрессирования патологии в воспалительный процесс могут вовлекаться любые суставы.
Кристаллы мочевой кислоты на суставе большого пальца стопы
В рамках этой статьи я подробно расскажу про симптомы и методы лечения недуга.
Основные проявления заболевания в момент обострения – выраженные мучительные боли в области воспаленного сустава, его отек и покраснение. Любые движения усиливают боль, что приводит к временной утрате функции сустава. При длительном или агрессивном течении подагры возникает выраженный воспалительный процесс, который сопровождается разрушением суставного хряща, деформацией, возникновением подагрических узлов (тофусов) и ограничением подвижности сустава. В тяжелых случаях поражаются внутренние органы, в первую очередь почки. Все это становится причиной временной, но стойкой утраты трудоспособности.
При заболевании подагра лечение должно быть направлено не только на купирование артрита, но и на восстановление нормального обмена мочевой кислоты. Если комплексное консервативное лечение врач назначает сразу после возникновения первых проявлений болезни – подагру можно полностью удерживать под контролем. Больные обязаны на протяжении всей жизни придерживаться ограничений в режиме питания и рекомендаций относительно приема медикаментов.
(если таблица видна не полностью – листайте ее вправо)
Диагностикой и лечением данного заболевания занимается врач-ревматолог. Возможно консервативное лечение под контролем терапевта. Хирурга или ортопеда-травматолога привлекают к лечению подагры при нагноении подагрического артрита или при необходимости удаления околосуставных узлов (тофусов).
Далее в статье: полный обзор характерных симптомов и методов лечения недуга.
Характерные симптомы болезни
Общие признаки
Подагра – хроническое заболевание, то есть в ее течении существует два периода: обострение, когда симптомы подагры выражены, и ремиссия – угасание проявлений.
Заподозрить наличие подагры можно по таким симптомам:
Подагрический артрит (воспаление суставов): боль, отек, покраснение кожи над областью воспаленного сочленения.
Появление узелковых образований (тофусов), расположенных подкожно в области суставов.
Ограничение движений в воспаленном суставе (например, невозможность ходьбы и опоры на стопу).
Общее повышение температуры.
Признаки поражения почек (боли в области почек, примеси крови в моче и др.).
Симптомы острого подагрического артрита
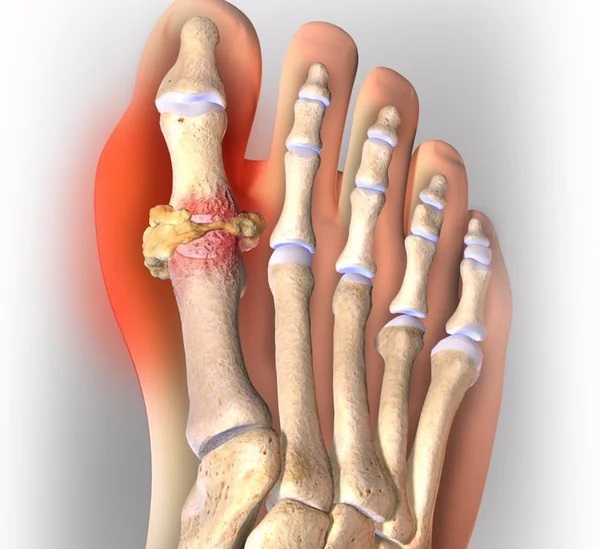
Обязательное первое проявление подагры – поражение суставов. Классический вариант начала болезни – воспаление сустава большого пальца стопы (чаще всего страдает боковая поверхность в области соединения большого пальца с плюсневой костью стопы). Реже воспаляются мелкие суставы по ее тыльной поверхности.
Подагра сустава большого пальца
Больных беспокоят:
- сильнейшая жгучая боль в суставе,
- быстро прогрессирующий отек и покраснение кожи над воспаленным участком,
- усиление боли при малейших движениях или нагрузках на пораженное сочленение.
Особенности обострения подагрического артрита любой локализации:
- возникает внезапно и мгновенно на фоне полного благополучия;
- часто провоцируется приемом алкогольных напитков, острыми и жаренными блюдами, перегрузкой или травмой сустава;
- первой всегда появляется боль, в течении суток возникает и максимально нарастает отек и краснота кожи;
- болевой приступ появляется ночью или утром;
- за один приступ преимущественно поражается один сустав на одной конечности, что отличает подагрическое воспаление от других видов артрита;
- повышается температура тела: легкой повышения (чуть более 37,0 градусов), до критической (более 39,0 градусов);
- в течении нескольких дней (около недели) приступ самостоятельно проходит.
Тофусы – признак повторных обострений подагры
Если лечение подагры проводят недостаточно качественно, приступы артритов часто повторяются. Их результатом становится образование безболезненных подкожных узелков в области ранее воспаляемых суставов. Такие узелки (они называются тофусы) имеют желтовато-белесоватый оттенок и представляют собой отложение мочевой кислоты в околосуставных тканях.
Излюбленное место расположения тофусов – пальцы кистей и стоп, ушные раковины, голеностопные и локтевые сочленения.
Тофусы на пальце кисти
Хроническое течение подагрического артрита чревато разрушением хряща, который покрывает поверхности суставных концов костей. Это грозит деформацией, полным разрушением сустава и его анкилозом (замыканием, срастанием).
Признаки поражения почек
Поскольку при подагре происходит перенасыщение крови мочевой кислотой, защитные обменные механизмы направлены на ее усиленное выведение из организма. Основной путь – выделение с мочой. Поэтому на почки при подагре приходится большая функциональная нагрузка. Характерная особенность мочевой кислоты – быстрое образование кристаллов при прохождении через почки, что становится причиной ускоренного образования камней-уратов.
Поэтому больные часто жалуются на такие симптомы подагры, как боли в пояснице с одной или обеих сторон от позвоночника, сопровождающиеся резями в боковых отделах живота, расстройствами мочеиспускания. Возможно образование больших камней по типу коралловидных, которые вызывают тяжелое воспалительное поражение (пиелонефрит), нарушение функции почек или блокируют отток мочи.
Правильное лечение
Комплексная терапия подагры должна быть пошаговой. Она состоит из трех этапов:
купирование острого приступа (подагрического артрита);
медикаментозная коррекция избытка мочевой кислоты;
диета и профилактика повторных обострений.
1. Терапия обострения
Лечение подагры при первичном возникновении или повторной атаке в виде артрита проводят с помощью противовоспалительных препаратов.
Колхицин
Этот препарат лучше всего купирует подагрическое воспаление в суставах. Скорость наступления эффекта зависит от пути введения лекарства: инъекции действуют быстрее всего, их делают в течение нескольких дней. В дальнейшем больной принимает таблетки.
Колхицин предотвращает повторные атаки подагры, его принимают несколько недель или месяцев.
Нестероидные противовоспалительные средства (НПВС)
Эти лекарства чаще всего используют в лечении любых форм подагры, т. к. они сравнительно эффективны, и их легко купить в любой аптеке. Действуют НПВС кратковременно, купируя лишь симптомы воспаления. Они не влияют на частоту рецидивов подагры, поэтому врачи их назначают лишь при очередной атаке болезни.
Стандартный курс лечения – 1–2 недели.
Хорошо себя зарекомендовали препараты:
- индометацин,
- ибупрофен,
- диклофенак,
- кеторолак,
- мелоксикам.
Глюкокортикоидные гормоны
Противовоспалительный эффектов глюкокортикоидов очень сильный, но за счет опасных побочных реакций – при подагре врачи назначают их сравнительно редко.
Показания к глюкокортикоидным гормонам: затяжной приступ или одновременное поражение нескольких суставов, вовлечении в процесс крупных сочленений.
Глюкокортикоиды применяют в виде уколов (инъекции, капельницы) или таблеток.
Главный принцип терапии данным средствами – постепенное уменьшение дозы. Терапию глюкокортикоидами не стоит продолжать более 7 дней, за исключением тяжелых случаев болезни.
Используемые препараты:
- метилпреднизолон;
- гидрокортизон;
- преднизолон;
- дексаметазон;
- триамцинолон.
Противовоспалительные мази
Нанесение мази или геля, содержащего противовоспалительный препарат, облегчает симптомы подагрического артрита. Но местное лечение подагры – это лишь дополнительный компонент комплексной терапии. Недопустимо возлагать на него больших надежд в отношении эффективности.
Противовоспалительные препараты для локального нанесения на область воспаленного сустава:
- индометациновая мазь,
- гель «Индовазин»,
- ремисид,
- нимид гель,
- долобене,
- диклак.
Разгрузка сустава
Суставы, пораженные подагрой, оставляют либо в состоянии покоя (то есть исключают любые движения и нагрузки), либо фиксируются повязкой, лонгетой, ортезом. Главный принцип данного мероприятия – предотвращение механического раздражения и прогрессирования воспаления в суставе. Временно обездвиженный сустав восстанавливается гораздо быстрее.
2. Базисная терапия подагры и предотвращение обострений
Поскольку подагра – это обменное заболевание, то одного лишь противовоспалительного лечения недостаточно для удержания контроля над болезнью.
Базисное (основное) лечение подагры – это прием препаратов, которые ликвидируют избыток мочевой кислоты в организме. Какие это лекарства:
Средства, блокирующие процессы синтеза (образования) мочевой кислоты: аллопуринол, тиопуринол, оротовая кислота. Их назначают всем больным подагрой.
Препараты, ускоряющие выведение метаболитов и самой мочевой кислоты через почки: средства, содержащие сульфинпиразон (антуран, сульфазон, антурадин), пробенецид, бензиомарон (эксурат, нормурат, уриконорм). Их применяют с осторожностью при сочетании подагры с мочекаменной болезнью.
Лекарства, растворяющие мочевую кислоту: солуран, блемарен.
Препараты, которые применяют для базисного лечения, не подходят для купирования острых приступов артрита. Точно также одних лишь противовоспалительных средств недостаточно для излечения от подагры. Поэтому обе группы препаратов необходимо правильно комбинировать в зависимости от наличия обострений. Лечение средствами, очищающими организм от мочевой кислоты, должно быть продолжительным (по несколько месяцев), а иногда и пожизненным.
Физиотерапия
Физиотерапевтические процедуры помогают окончательно купировать воспаление в суставах при подагре. Их назначают исключительно после медикаментозного уменьшения симптомов артрита. В остром периоде болезни любые методы физиотерапии категорически противопоказаны.
Какие методики используют:
- аппликации парафина и озокерита,
- целебные грязи,
- УВЧ,
- магнитотерапию,
- электрофорез,
- фонофорез лекарственных препаратов.
Парафино-озокеритовые аппликации на коленях
3. Обязательная диета
Во многих случаях обострение подагры провоцирует неправильное питание.
Больным необходимо:
(если таблица видна не полностью – листайте ее вправо)
Правила питания при подагре
Когда нужна операция?
Оперативное лечение подагры проводится редко. Краткое описание возможного оперативного вмешательства и показания к ним:
- Удаление тофусов – требуется при их сильном разрастании или воспалении.
- Вскрытие полости сустава, дренирование гнойных полостей. Вскрытие показано при наличии гнойных осложнений подагры (флегмоны, бурсита, артрита).
- Эндопротезирование суставов. Такую операцию проводят у больных с тяжелым подагрическим поражением крупных сочленений (тазобедренного, плечевого, коленного).
Большинство случаев подагры можно успешно вылечить консервативными методами.
На купирование артрита уходит около недели. Противорецидивное лечение проводят продолжительными курсами пожизненно: это может быть либо соблюдение диеты, либо диета с приемом базисных препаратов.
ссылки
Выявляют две формы поражения суставов при подагре; острый подагрический артрит и суставно-околосуставные тофусы. Острый подагрический артрит наблюдается у подавляющего большинства больных.
Заболевание начинается внезапно, обычно ночью, и характеризуется исключительной по интенсивности болью. Провоцирующими факторами могут быть травма, употребление алкоголя, переедание, эмоциональный стресс, хирургическая операция, физическая перегрузка. Боль и признаки воспаления появляются и достигают кульминации в течение нескольких минут или часов. Иногда началу артрита предшествуют слабые приступы болей в пораженной зоне, реже боли нарастают постепенно. Наиболее типично вовлечение плюснефалангового сустава пальца стопы (90% больных). Достаточно часто поражаются голеностопный сустав, суставы свода стопы, колени, реже суставы верхних конечностей. Характерно воспаление суставных сумок, особенно локтевых. Тазобедренные суставы, позвоночник вовлекаются в процесс исключительно редко. Подагрическое воспаление распространяется на околосуставные ткани и кожу. Развивается покраснение, отек, повышение местной температуры, болезненность при пальпации в широкой зоне вокруг сустава. Кожа над областью поражения натянутая и блестящая, после окончания приступа подвергается десквамации. Одновременно с нарастанием боли и воспалительных изменений сустава появляются лихорадка и озноб, развиваются лейкоцитоз и увеличение СОЭ.
При микроскопии синовиальной жидкости
обнаруживают остроигольчатые кристаллы мочекислого натрия. Они лежат свободно или в виде включений в нейтрофилы, последние в этом случае приобретают вытянутую форму. Данная картина патогномонична для острого подагрического артрита и может быть обнаружена у 95 % больных. Рентгенологическое исследование суставов не имеет существенного значения для диагностики острого подагрического артрита, если он не сочетается с образованием суставно-околосуставных тофусов. Важно выявить у больного гиперурикемию и другие клинические признаки подагры. Высокоспецифичным для острого подагрического артрита является обрывание приступа колхицином за 12 ч (более 75 % больных).
Без лечения
острый подагрический артрит длится от одного дня до нескольких недель, но чаще проходит постепенно за 1—2 нед. Иногда в период выздоровления может возникнуть повторный приступ в том же или другом суставе. В межприступный период у больных подагрой суставные проявления, как правило, полностью отсутствуют.
Лечение проводят нестероидными противовоспалительными препаратами. Индометацин назначают в дозе 75 мг на первый прием и далее по 50 мг каждые 6—8 ч до полного прекращения приступа. Если приступ не купирован в первые 2—3 дня, то дозу индометацина необходимо уменьшить до 75—100 мг/сут в связи с возможностью развития побочных реакций (эрозии желудочно-кишечного тракта, задержка жидкости). Могут быть использованы другие нестероидные противовоспалительные препараты (бутадион, реопирин, вольтарен). Очень эффективен колхицин, который назначают по 1 мг, а затем по 0,5 мг каждые 2 ч. Критериями для прекращения лечения колхицином являются: а) купирование приступа; б) развитие побочных проявлений со стороны желудочно-кишечного тракта (поносы); в) достижение суммарной дозы в 6 мг. Возможно применение глюкокортикоидов, однако после их отмены иногда наблюдается рецидив острого подагрического артрита.
После первого приступа
у 10% больных в течение многих лет не отмечается повторных приступов, несмотря на сохраняющуюся гиперурикемию. Однако более характерно возникновение рецидива острого артрита в течение года после первого приступа (более 60 % больных). В течение 5 лет после первого приступа рецидив наступает у 90 % больных. У большей части больных с течением времени частота рецидивов возрастает, приступы становятся более тяжелыми и продолжительными, в них вовлекается все большее количество суставов. У некоторых больных частота рецидивов сохраняется постоянной или даже снижается до полного прекращения приступов. Наконец у части больных отмечается перманентное течение заболевания, когда приступы следуют непрерывно один за другим без характерных ремиссий и быстро приводят к деформациям и функциональным нарушениям суставов.
Профилактика рецидивов
острого подагрического артрита включает постоянное антигиперурикемическое лечение и исключение факторов, провоцирующих приступ (употребление алкоголя, переедание пищи, богатой пуринами, резкое похудание, особенно у тучных больных). При недостаточности этих мер назначают колхицин по 1—2 мг/сут. У большинства больных удается достичь прекращения рецидивов и предупредить развитие деформаций и нарушение функции суставов.
Суставно-околосуставные тофусы
— плотные безболезненные подкожные узлы, образующиеся в результате отложения кристаллов мочекислого натрия в хрящах, сухожилиях, синовиальных оболочках, эпифизах и диафизах костей, мягких околосуставных тканях.
Поражение суставов при образовании тофусов рентгенологически проявляется плотными подкожными периартикулярными массами, крупными эрозиями кортикального слоя кости, расположенными асимметрично как внутри-, так и внесуставно, расширением плотной, связанной с костью, ткани, увеличением суставного пространства.
Суставно-околосуставные тофусы при подагре следует дифференцировать с узлами Гебердена при деформирующем остеоартрозе, ревматоидными узелками, ксантомами, панникулитом. Располагаясь внутри или в непосредственной близости от суставов, тофусы нередко приводят к их грубым поражениям: разрывам сухожилий и связок с формированием подвывихов суставов; крупным эрозиям и очаговой деструкции костей. Эти изменения являются причиной артралгий, хронического реактивного артрита и в сочетании с рецидивирующим острым подагрическим артритом приводят к формированию схойкой грубой деформации суставов и инвалидизации больного.
Эффективное антигиперурикемическое лечение существенно снижает частоту этого проявления подагры и может приводить к обратному развитию тофусов.
Ревматологи в Москве
Источник
Подагра или подагрический артрит – это ревматическое заболевание системного характера, причиной которого является повышенное содержание мочевой кислоты в крови (больше 6,8 мг/дл). Состояние артрита развивается из-за кристаллизации моноурата натрия в синовиальной жидкости с последующим фагоцитозом и образованием инфламмасом. Именно последние являются главным механизмом системного воспаления. Подагра, что это за болезнь и как с ней бороться – нужно знать, особенно если на ноге стала беспокоить косточка. Она появляется в области сустава большого пальца. Среди ревматических патологий подагра занимает второе место после остеопороза. Заболевание возникает чаще у мужчин, чем у женщин. Официальная статистика свидетельствует, что 0,3% населения в РФ живут с диагнозом подагра.
Вся важная информация о подагре
Заболевание подагра характеризуется наличием аутовоспалительных особенностей и регулярными острыми приступами. Чаще всего патология развивается в суставах стоп и в области большого пальца, но подагра на руках, в локтях, коленях также может дать о себе знать.
У мужчин заболевание диагностируется после 40 лет, а у женщин – после менопаузы. Приступ подагры сложно спрогнозировать. Он наступает внезапно. Какой именно фактор влияет на кристаллизацию моноурата натрия с последующим образованием тофусных очагов – неизвестно. Нарушение концентрации мочевой кислоты в крови может быть генетически обусловленным или приобретенным.
Какие причины развития патологического состояния суставов
Причины подагры кроются в нарушении пуринового обмена. И большую роль в этом играет питание человека. В списке причин находятся:
- чрезмерное употребление пива и алкоголя;
- прием ряда лекарств (аспирин, тиазидовые диуретики, циклоспорин);
- употребление продуктов с повышенным содержанием пуриновых оснований;
- регулярное переедание;
- хирургические вмешательства и трансплантация органов;
- отравление свинцом;
- диабет, псориаз, гипертония, почечная недостаточность, ишемическая болезнь сердца.
Симптомы при подагрическом артрите
p>
Симптому подагры проявляются внезапно. Приступы появляются преимущественно в ночное время. Спровоцировать может стресс, эмоциональное перенапряжение, переутомление, незначительная травма или избыточное употребление белковой пищи. Диета при подагре имеет большое значение. С ее помощью можно корректировать состояние и течение болезни.

Признаки подагры:
- сильный болевой синдром;
- наростание боли в течение 8-12 часов;
- покраснение и отечность в области пораженного сустава;
- гипертермия кожи и повышение температуры тела;
- ограниченная подвижность суставов;
- могут быть тофусы с извержением содержимого.
Классификация и виды подагры
По классификации подагра подразделяется две категории. Первичная и вторичная форма обусловлены разными факторами. Клиническая картина имеет отличия. Острая или первичная подагра симптомы проявляет внезапно. Общее самочувствие ухудшается, может быть лейкоцитоз и тахикардия. Приступ подагры может затягиваться до 3 недель. Без терапии и при наличии воспалительного процесса больше 3 месяцев заболевание переходит в хроническую стадию. В системе классификации различают следующие виды подагры:
- идиопатическая;
- тофусная;
- свинцовая;
- молибденовая;
- известковая;
- ревматоидная;
- неуточненной этиологии.
Гендерные различия течения заболевания
Соотношение случаев патологии между мужчинами и женщинами составляет в среднем 7:1. Признаки подагры у женщин проявляются меньше по причине низкого содержания мочевой кислоты в крови и более высокого показателя эстрогена в крови. После менопаузы показатель приближается к уровню мужчин.
Если раньше средний возраст для патологии составлял 40 лет, то сейчас начинается от 30. С каждым годом количество пациентов с подагрическим артритом увеличивается. Исследования в этой области показали один из факторов, почему у женщин стала чаще диагностироваться подагра. Причина кроется в приеме диуретиков. В 1/3 случаев это необоснованное решение. Для подагры признаки и лечение у женщин имеют свои особенности в зависимости от возраста. Например, может повыситься риск развития заболевания при ранней менопаузе.
Какие группы людей подвержены ревматической патологии
Подагра, что это за болезнь – основной вопрос, когда начинает ухудшаться самочувствие на фоне характерных симптомов. В группе риска находятся люди, которые:
- имеют генетическую предрасположенность;
- часто употребляют алкоголь;
- в анамнезе имеют частые инфекционные болезни;
- впадают в крайности питания (голодание и переедание);
- часто посещают сауны и бани.
В чем опасность подагры
Симптомы подагры у женщин и мужчин нельзя игнорировать и терпеть в надежде, что боль утихнет сама. Без должного внимания к купированию приступов большая вероятность разрушения пораженных суставов. Особенно, когда кристаллизация становится ощутимее, боль интенсивнее и патология переходит в хроническую стадию. Диагностика подагры позволяет установить стадию болезни и принять меры. В противном случае возможно развитие осложнений в виде распространения подагрического артрита на другие суставы и мочекаменной болезни.
Подагрический артрит: диагностика и терапия
Проявление признаков подагры и лечение заболевания зависит от интенсивности развития патологии. Диагностические мероприятия начинаются со сбора анамнеза. Врач устанавливает наличие хронических заболеваний, генетической предрасположенности, провоцирующих факторов, образ жизни и привычки питания. Признаки и лечение подагры у мужчин и женщин схожи. Лабораторные и инструментальные исследования состоят из:
- анализов крови (общий и биохимический);
- общего анализа мочи;
- исследования синовиальной жидкости;
- исследования уровня мочевой кислоты;
- определения уровня уратов в сыворотке;
- бактериологии синовиальной жидкости;
- пункции сустава (по назначению врача);
- МРТ суставов;
- УЗИ суставов;
- МРТ почек;
- УЗИ почек.
Назначение лечения
Для заболевания подагра лечение назначается в зависимости от полученных результатов анализов. Терапия назначается врачом-ревматологом. Полностью вылечить подагру нельзя. С помощью поддерживающей терапии и соблюдения медицинских рекомендаций, контроля питания можно купировать болезненные приступы, их интенсивность и регулярность возникновения. Для подагры клинические рекомендации заключаются в применении фармакологических и немедикаментозных методик. Главная задача – стабилизация показателей уровня мочевой кислоты в крови и уменьшение количества кристаллических отложений. Условно можно разделить лечение подагры на три этапа:
- купирование острого приступа и уменьшение болевого синдрома;
- предупреждение развития заболевания;
- профилактика патологии.
Лекарство от подагры прописывает ревматолог в зависимости от тяжести приступа, количества пораженных суставов, наличия почечной недостаточности. В медикаментозной терапии в разной комбинации и концентрации применяют: колхицин, преднизолон, НПВП, ГКС внутрисуставно, ингибиторы ксантиноксидазы и др. Лечение подагры на ногах у мужчин и женщин во многом зависит и от соблюдения специальной диеты.
Лечение подагры в домашних условиях предполагает выполнение медицинских рекомендаций: прием лекарств по назначенной схеме и соблюдение диеты на постоянной основе.
Специфика составления рациона
Особый контроль требует питание при подагре с целью понижения до допустимого уровня мочевой кислоты в крови. Ревматолог проводит детальную консультацию каждому пациенту, ведь от самоконтроля зависит результат терапии. Рекомендуется придерживаться диетического питания – стол №6 и №8.
Запрещенные продукты при подагре:
- жирные разновидности рыбы, мяса, субпродукты;
- алкоголь в любом виде и количестве;
- консервы, сало, мясные бульоны;
- бобовые (фасоль, соя и горох) и грибы;
- шоколад, какао, крепкий чай, кофе;
- щавель, шпинат, баклажаны, редис, салат;
- копчености и колбасные изделия;
- малина и кондитерские изделия с жирными кремами.
Вопрос-ответ
На частые вопросы отвечает:

Шишкина
Ирина Александровна
Стаж 9 лет
Врач-ревматолог 1 категории. Кандидат медицинских наук.
Остались вопросы? Оставьте завявку и запишитесь на консультацию
Задать вопрос
Полностью вылечиться от заболевания нельзя. Но и отчаиваться не стоит. Доказано, что для подагры медикаментозное лечение и диета являются основными составляющими хорошего самочувствия, несмотря на диагноз. Избавиться от патологии невозможно, но предотврат
Шишкина Ирина Александровна
Врач-ревматолог 1 категории. Кандидат медицинских наук. Награждена Почетной грамотой администрации г. Кирова за высокий профессионализм и многолетний труд по оказанию помощи населению, 2018 г. Победитель регионального этапа Всероссийского конкурса врачей в номинации «Лучший терапевт», 2018 г.
Можно ли вылечить подагру навсегда?
Симптомы подагры на ногах у мужчин и женщин, на руках, локтях и в области других суставов (полиартрит) нивелируются с помощью медикаментозной терапии. Необходимо пить не меньше 2 литров жидкости (щелочные минеральные воды, морсы, овощные соки) в день и пр
Шишкина Ирина Александровна
Врач-ревматолог 1 категории. Кандидат медицинских наук. Награждена Почетной грамотой администрации г. Кирова за высокий профессионализм и многолетний труд по оказанию помощи населению, 2018 г. Победитель регионального этапа Всероссийского конкурса врачей в номинации «Лучший терапевт», 2018 г.
Как лечить подагру в период обострения?
Меню при подагре разрабатывается с учетом исключения запрещенных продуктов. Диета №6 позволяет снизить уровень мочевой кислоты в крови, нормализовать обмен пуринов и сдвинуть реакцию мочи в щелочную сторону. Для улучшения самочувствия рекомендуется также
Шишкина Ирина Александровна
Врач-ревматолог 1 категории. Кандидат медицинских наук. Награждена Почетной грамотой администрации г. Кирова за высокий профессионализм и многолетний труд по оказанию помощи населению, 2018 г. Победитель регионального этапа Всероссийского конкурса врачей в номинации «Лучший терапевт», 2018 г.
Что можно есть при подагре?
Источник
